结膜黑色素细胞肿瘤大致分为三类:良性痣 、癌前病变原发性获得性黑变病 和恶性黑色素瘤。
结膜黑色素瘤 约占所有眼肿瘤的2%,发病率呈上升趋势。约60%~75%的黑色素瘤来源于原发性获得性黑变病 (PAM )。
治疗的基本原则是采用“无接触技术”进行手术完全切除并联合冷冻凝固 术。
肿瘤厚度、病变部位和AJCC分期对预后影响很大;泪阜病变预后最差,3年死亡率为50%。
遗传学上与皮肤黑色素瘤相似,BRAF、NF1 、NRAS和ATRX突变是主要驱动因素。
原发性获得性黑变病 表现为“时隐时现”的模式,因此色素的消失并不意味着治愈,需要定期进行组织学确认。 结膜黑色素细胞肿瘤是来源于结膜 黑色素细胞的良性和恶性肿瘤的总称。主要分为三类。
痣 原发性获得性黑变病 结膜 黑色素细胞上皮内病变(C-MIL)4) ,C-MIN评分5分或以上被视为原位黑色素瘤8) 。结膜黑色素瘤 (恶性黑色素瘤)1, 4, 5, 6) 。
结膜黑色素瘤 的全球发病率约为0.3~0.8/百万人/年,北欧和北美最高。过去50年发病率呈上升趋势。美国每年约130例,欧洲约320例新发病例。亚洲人年龄调整发病率为0.15/百万人/年,较低2) ,白种人最多(91.2%),非裔加勒比人仅占2.4%。
平均发病年龄为5565岁,20岁以下极为罕见5) 。儿童病例仅占所有结膜黑色素瘤 的1%9) 。原发性获得性黑变病 占所有结膜 病变的11%8) ,是黑色素瘤最常见的起源(约6075%)。
黑色素瘤起源分类:
原发性获得性黑变病 来源:约60~75%(最常见)新发(de novo):约19%
痣 来源:7~20%
结膜黑色素瘤 是唯一与紫外线暴露相关的黏膜黑色素瘤,因为球结膜 直接暴露于紫外线6) 。黑色素过滤UVB辐射约两倍,这被认为是深色人种发病率较低的原因。
Q
结膜黑色素细胞肿瘤有多常见?
A
结膜黑色素瘤 的发病率为0.3~0.8/百万人/年,是一种相对罕见的疾病,但过去50年呈上升趋势。另一方面,痣 是最常见的结膜黑色素细胞肿瘤,且几乎都是良性的。
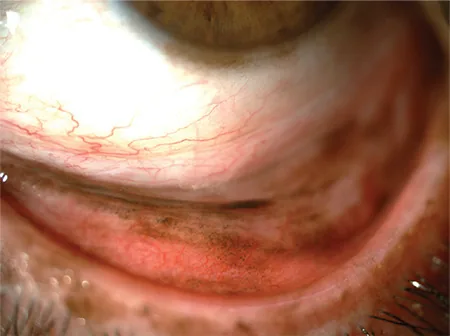
下眼睑结膜弥漫性PAM和角膜缘色素沉着 Koç İ, et al. Current Management of Conjunctival Melanoma Part 1: Clinical Features, Diagnosis and Histopathology. Turk J Ophthalmol. 2020. Figure 2. PM
CI D: PMC7610047. License: CC BY.
翻转下眼睑时,尤其在
睑板 结膜 可见弥漫性
PAM ,同时可见
角膜缘 色素沉着。这对应于本文“2. 主要症状和临床所见”部分讨论的
原发性获得性黑变病 。
许多患者因发现新的色素性病变或原有病变增大而就诊。
自觉斑点或肿块、刺激感、疼痛4)
瘙痒、视物模糊 、视力 下降(角膜 浸润病例)4)
有时接触时出血6)
也可能无症状,在体检或定期检查中偶然发现5)
痣 、原发性获得性黑变病 和黑色素瘤各自呈现不同的临床特征。
痣
部位 :最常见于睑裂区角膜缘 附近的球结膜 。
囊肿 :通常伴有结膜包涵囊肿 (可通过裂隙灯 、超声或眼前节光学相干断层扫描 确认)。囊肿的存在是提示良性的重要征象。
病程 :长期存在(先天性)。青春期可能因激素变化而改变颜色和大小。成年后快速变化需警惕恶变。
角膜 浸润
原发性获得性黑变病
患者背景 :中老年人,主要为白种人,几乎总是单侧。
外观 :平坦的色素性病变,颜色从浅褐色到深褐色不等,可呈现多种色调。
分布 :可发生于结膜 的任何部位。连续或非连续。可能隐藏在穹窿部或睑结膜 ,因此眼睑翻转对评估很重要。
病程 :可呈现“wax and wane”(起伏波动)。色素消失并不意味着原发性获得性黑变病 消退8) 。
结膜黑色素瘤
好发部位 :约90%发生于球结膜 ,63%位于颞侧象限4, 6) 。
外观 :色素性(70%)或无色素性(30%)5) 。无色素性病变呈粉红色至红色肿块,可能被误诊为鳞状细胞癌 。
特征性表现 :结节状或扁平。常伴有滋养血管。与巩膜 粘连。肿瘤距角膜缘 平均距离2毫米,61%到达角膜缘 4) 。
影像学评估 :眼前节光学相干断层扫描 (AS-OCT )显示为高反射病变,可评估鲍曼层4) 。超声生物显微镜 (UBM )可确认肿瘤厚度和巩膜 浸润5) 。
Q
结膜的色素性病变都是恶性的吗?
A
不是。在结膜 色素性病变中,良性痣 最为常见,总体恶变风险仅约1%。病变部位、有无囊肿、发病时间和变化模式对鉴别良恶性很重要,如有可疑变化,建议咨询专科医生。
以下因素与转移和死亡风险增加相关1, 4, 5, 6, 8) 。
肿瘤厚度>2毫米 :每增加1毫米,HR为1.20深部浸润 :HR 2.35淋巴管浸润 :HR 7.49溃疡形成 :HR 7.01T3肿瘤 :HR 17.44结节型黑色素瘤 :转移风险RR 6.00~8.44,死亡风险RR 25.49~35.49病变部位 :穹窿部/眼睑结膜 > 球结膜 。泪阜病变预后最差,3年死亡率为50%眼眶 浸润不完全切除 :不完全切除病例中约49.3%复发低色素性/无色素性黑色素瘤 肿瘤相关淋巴管新生 5)
AJCC分期与预后密切相关1) 。
分期 5年累积死亡率 cT1 2.5% cT2 28.6% cT3 31.6% cT3c(眼眶 浸润) 100%
T3肿瘤的5年估计远处转移率为42%,5年死亡率为23%1) 。
转移的主要途径是淋巴道。颞侧结膜 病变易转移至耳前淋巴结,鼻侧结膜 病变易转移至颌下淋巴结。远处转移(血行性)可发生于脑、肺、肝、皮肤、肾上腺、心脏、腹膜、胰腺、肠道、肾脏、骨骼、脾脏等6, 1) 。淋巴结转移在诊断后平均2.3年出现,发生率为15-41%;全身转移在3年内发生,发生率为9-25%。即使未检测到淋巴结转移,仍有38%发生远处血行性器官转移8) 。
Q
影响结膜黑色素瘤预后最重要的因素是什么?
A
主要的不良预后因素包括肿瘤厚度(尤其是>2mm)、病变部位(泪阜预后最差)、AJCC分期、结节型形态、淋巴管浸润和眼眶 浸润。切除的完整性也影响很大,不完全切除的病例中约49.3%会复发。
裂隙灯显微镜检查 眼前节光学相干断层扫描 (AS-OCT ) :评估病变深度和Bowman膜。表现为高反射性病变4) 超声生物显微镜 (UBM )巩膜 浸润5) 超声检查 :检测痣 中的囊肿眼睑翻转 :必须进行,因为原发性获得性黑变病 可能隐藏在穹窿部或睑结膜 照片记录 :随访中变化的客观评估
对于确诊的黑色素瘤,需要进行系统的全身评估。
PET/CT:寻找全身转移1, 9)
脑部和眼眶 MRI1, 4)
腹部超声、胸部X线6, 4)
淋巴结触诊(耳前、颌下、颈部):每次门诊就诊时
颈部淋巴结超声(重度原发性获得性黑变病 /黑色素瘤病例每年一次)8)
确诊需要活检。
痣 的组织学表现:
交界处或上皮下区域的痣 细胞巢
结膜包涵囊肿 是特征性的
原发性获得性黑变病 的组织学表现:
无异型:上皮基底层极少量黑色素细胞增生
有异型:异型黑色素细胞的孤立/融合巢、派杰样播散、大型异常细胞、明显核仁、高核质比、核分裂象
黑色素瘤的组织学表现:
黑色素瘤细胞浸润上皮下层
多形核、大核、显著核仁、核分裂活性、丰富细胞质5)
派杰样增生、放射状上皮内扩展、基底层带状炎症5)
免疫组织化学对于确诊和良恶性鉴别至关重要。WHO第5版已将黑色素细胞标志物的免疫组织化学作为首选诊断标准8) 。
标志物 痣 黑色素瘤 备注 S100 + + 黑色素细胞系共有1) SOX10 + + 黑色素细胞系通用标记1, 4) HMB45 + + 黑色素细胞系通用标记1, 3, 9) Melan-A/MART-1 + + 黑色素细胞系通用标记3, 5, 6) Ki-67 低 10~15%以上 增殖指数3, 4) p16 保留 缺失 肿瘤抑制因子7) PRAM E − + 最有力的鉴别标志物7) bcl2 − 中至强阳性 抑制凋亡3)
存在无法明确分类为良性或恶性的病变7) 。
深部穿通痣 (DPN) :WNT/β-连环蛋白通路激活,BRAF V600E突变全部阳性,NRAS突变阴性,PRAM E阴性,Ki-67低表达。女性:男性 = 1.3:1,平均年龄25岁。切除后无复发或转移报道。痣 样黑色素瘤(nevoid melanoma)痣 但表现出恶性行为。p16缺失、PRAM E阳性、Ki-67高表达。与BAP1失活相关。管理参照黑色素瘤。
肤色相关黑色素沉着(complexion-associated melanosis)
色素性Axenfeld环
结膜 鳞状细胞癌 →与无色素性黑色素瘤的鉴别尤为重要5) 继发性色素沉着(如睫毛膏等外源性色素沉着)
色素性眼内肿瘤的结膜 下扩展
通常仅进行包括照片记录的随访观察。若出现增大或颜色变化,考虑切除。但青春期变化多由激素变化、炎症或囊肿增大引起,成年后的急剧变化是恶化的指标。
活检 :对可疑病变谨慎进行切开活检/切除活检/地图活检手术 :根据临床可疑范围,在切除边缘附加冷冻凝固 术局部化疗 :对组织学证实伴有异型的原发性获得性黑色素沉着症,考虑局部使用丝裂霉素C或干扰素α-2b
丝裂霉素C 0.02%:每日5次×1周为一个疗程,可多次进行8)
仅适用于上皮内病变(不适用于浸润性黑色素瘤)
随访管理注意事项 :原发性获得性黑变病 因“wax and wane”现象导致色素消失,并不一定意味着病变消失。丝裂霉素C治疗后,应通过定位活检确认原发性获得性黑变病 已根除8) 。
完全手术切除是首选。以下原则很重要:
切除边缘 :确保3-5mm安全边缘的肿瘤全切除(部分文献建议2-4mm5) )无接触技术 :避免器械直接接触肿瘤,防止肿瘤细胞播散5, 9) 干燥技术 :不使用灌注液(BSS)进行切除巩膜 浸润病例巩膜 结膜 切除术角膜 浸润病例角膜上皮 剥离,用角膜 刀将角膜 部分整块切除4)
冷冻凝固 术:结膜 进行操作,避免巩膜 损伤5) 。
丝裂霉素C局部化疗:
术中:0.02%丝裂霉素C微海绵应用180秒4)
术后:0.02%丝裂霉素C滴眼液,每日4次×7天,停药1周,共3个周期4)
剂量因报告而异,范围0.002%至0.04%5)
初次治疗使用丝裂霉素C的复发率为33%~100%;作为辅助治疗,复发率为0%~66%5)
干扰素α-2b:
由于不会引起角膜缘干细胞 缺乏,被视为丝裂霉素C的替代选择5) 。
放射治疗:
近距离放射治疗或外照射5) 。
广泛切除后的结膜 重建采用以下方法4, 5) :
**羊膜移植:**具有抗炎、抗纤维化和抗血管生成作用
口腔黏膜移植
对侧眼结膜 移植
**眼眶 内容物剜除术:**适用于广泛/复发病例。切除后重建可使用游离桡侧前臂皮瓣、颞顶筋膜瓣、前外侧大腿皮瓣等2) 。
**眼球摘除术 :**适用于眼内侵犯病例。
对于肿瘤厚度超过2mm的病例,应考虑进行前哨淋巴结活检 9) 。
Q
结膜黑色素瘤手术中的“无接触技术”是什么操作?
A
为防止肿瘤细胞种植(因种植导致局部复发或转移),该技术是指在手术中不直接用器械接触肿瘤,并在不使用灌注液(BSS)的干燥环境下进行切除。通过确保3~5毫米的安全边界,将整个肿瘤整块切除,从而降低因不完全切除导致的复发风险。
结膜黑色素瘤 在遗传学上与皮肤黑色素瘤相似,而非葡萄膜黑色素瘤。紫外线相关的驱动突变主要为BRAF、NF1 和RAS。葡萄膜黑色素瘤的标志物(BAP1、GNAQ、GNA11、SF3B1)在结膜黑色素瘤 中已被证实为阴性1) 。
Lally等人(2022年)对101例病例的研究中,确定了四种高频突变1) 。
NF1突变(39%)
频率 :最常见的突变。
预后 :单独的NF1 突变与2年和5年的低转移率相关。
特征 :与BRAF突变无互斥性(可共存)。
BRAF突变(31%)
频率 :第二常见的突变。V600E突变占80~90%。
分布 :多见于球结膜黑色素瘤 (日光暴露部位)6) 。
预后 :与转移或死亡无显著关联。是靶向治疗(BRAF抑制剂)的治疗靶点。
NRAS突变(26%)
频率 :第三常见的突变。
预后 :转移和死亡风险增加,尤其是死亡风险约增加5倍。
特征 :与BRAF突变互斥。
ATRX突变(25%)
频率 :第四常见的突变。
预后 :与NF1 突变类似,与2年和5年低转移率相关。
TERT c.-124C>T突变影响端粒酶逆转录酶,据报道与转移性结膜黑色素瘤 相关1, 8, 6) 。在原发性获得性黑变病 的中度至重度非典型增生中也可检测到,提示其具有原位黑色素瘤的性质8) 。还显示与高肿瘤突变负荷相关6) 。
Chou等人(2023)分析了一名94岁男性T3c结膜黑色素瘤 病例的分子特征。他们发现了NF1 突变(c.4339C>T,VAF 31.5%;c.5606T>A,VAF 32.0%)和TERT启动子突变(c.-124C>T,VAF 31.4%),而BRAF、NRAS和cKIT均为阴性。NF1 突变与NRAS阴性的组合被认为是无转移相对良好病程的一个促成因素1) 。
已确认高PD-L1表达和富含免疫相关基因的转录亚型的存在,这为使用免疫检查点抑制剂 提供了理论依据。BRAF抑制剂、MEK抑制剂和PD-L1抑制剂的数据令人鼓舞,但目前仍有限。
PD-1抑制剂(pembrolizumab、nivolumab)正在转移性结膜黑色素瘤 中进行尝试5) 。新辅助(术前)免疫检查点抑制剂 的报告也存在4) 。
Goemaere等人(2023)报告的一例原发性获得性黑变病 骨转移病例中,使用了nivolumab和脊柱放射治疗,随后加用紫杉醇+卡铂,最终转为姑息治疗8) 。转移性结膜黑色素瘤 的全身治疗标准方案尚未确立。
BRAF突变阳性病例正在尝试使用BRAF抑制剂。同时靶向MAPK通路和AKT通路产生协同效应的可能性也在研究中5) 。
利用免疫组织化学组合(PRAM E、p16、HMB45、Ki-67、β-catenin、Cyclin D1),以往被视为“不确定”的病变正在被重新分类7) 。
Eder等人(2024)通过FISH分析确认34例DPN全部BRAF V600E阳性、NRAS Q61R全部阴性。此外,microRNA分析用于鉴别良恶性的可能性也被提出7, 8) 。FISH分析评估RREB 1(6p25)、CCND1(11q13)、MYB(6q23)和MYC(8q24)。
Vishnevskia-Dai等人(2023)报告了一名7岁男孩鼻侧球结膜 发生的无色素性de novo黑色素瘤(8mm×2.5mm)。采用无接触技术、4mm切缘切除、冷冻凝固 术和羊膜移植,获得73个月无复发9) 。儿童病例中,组织学上与Spitz痣 的鉴别尤为重要。
广泛切除后的羊膜移植可带来良好的上皮化,但已有轻度角膜缘干细胞 缺乏、瘢痕性角结膜炎 和罕见局部复发的报道5) 。
Q
结膜黑色素瘤可以使用免疫治疗吗?
A
基于与皮肤黑色素瘤的遗传学相似性(BRAF、NF1 、NRAS突变,高PD-L1表达),PD-1抑制剂(pembrolizumab、nivolumab等)和BRAF抑制剂正在转移性病例中进行尝试。然而,尚未进行大规模临床试验,目前证据有限,标准方案尚未确立。
Chou LT, Lozeau DF, Boyle NS. A rare case of a long-standing, extensive and invasive conjunctival melanoma without systemic metastasis. Am J Ophthalmol Case Rep. 2023; PMC10121375.
Tan JA, Khoo ET, Al-Chalabi MM, et al. Orbital exenteration and reconstruction using a free radial forearm flap in conjunctival melanoma. Cureus. 2023; PMC10460132.
Montazer F, Heshmati SM, Asgari S, et al. Conjunctival melanoma: a case presentation. Iran J Pathol. 2023; PMC10646746.
Englisch CN, Berger T, Flockerzi F, et al. Conjunctival melanoma with pronounced central corneal invasion: one-year relapse free follow-up. Am J Ophthalmol Case Rep. 2024; PMC11403272.
Menna F, Tschopp M, Meyer P, et al. A case of conjunctival melanoma presenting as a squamous cell carcinoma. Case Rep Ophthalmol. 2024; PMC11509494.
Okongwu CC, Adewara BA, Olaofe OO, et al. Malignant melanoma of the conjunctiva metastasizing to the submandibular gland. BMC Ophthalmol. 2025; PMC11905526.
Eder A, Milman T, Mudhar HS , et al. Unusual conjunctival melanocytic proliferations: report of five cases and review of the literature. Surv Ophthalmol. 2024; PMC12208716.
Goemaere J, Lauwers N, de Keizer ROB, et al. Bone metastasis in a case of primary acquired melanosis with atypia resulting from conjunctival melanoma. Am J Ophthalmol Case Rep. 2023; PMC9763362.
Vishnevskia-Dai V, Davidy T, Zloto O. Amelanotic conjunctival melanoma in a child. Am J Ophthalmol Case Rep. 2023; PMC9792290.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。