
结膜痣
1. 什么是结膜痣?
Section titled “1. 什么是结膜痣?”结膜痣是痣细胞(未成熟的色素细胞)在结膜基底细胞或上皮下增殖形成的。也可出现在泪阜(内眼角参与泪液排出的隆起部)或半月皱襞。
结膜痣是最常见的结膜色素良性肿瘤,在日常诊疗中非常常见。多数在幼儿期发生,成长后保持稳定。少数情况下可能恶变,因此定期随访很重要。
流行病学与年龄特征
Section titled “流行病学与年龄特征”- 多数在幼儿期发生(先天性或儿童早期)
- 儿童期特征:色素沉着少,呈红色调。随着年龄增长,黑色素变得明显。
- 青春期激素变化可能导致颜色或大小改变。
- 成年期后的急剧变化是怀疑恶变的契机。
- 总体恶性转化风险约为1%1)
在结膜黑色素细胞肿瘤中的定位
Section titled “在结膜黑色素细胞肿瘤中的定位”结膜痣是结膜黑色素细胞肿瘤中最良性且最常见的疾病群。与其他肿瘤的关系如下:
大多数结膜痣是良性的,如果没有美容问题或恶性征象,仅需观察随访。但如果出现快速增大、颜色变化、病变增厚或丰富的肿瘤血管,则有恶变可能,需要尽快就诊专科医生,考虑切除活检。
2. 主要症状与临床所见
Section titled “2. 主要症状与临床所见”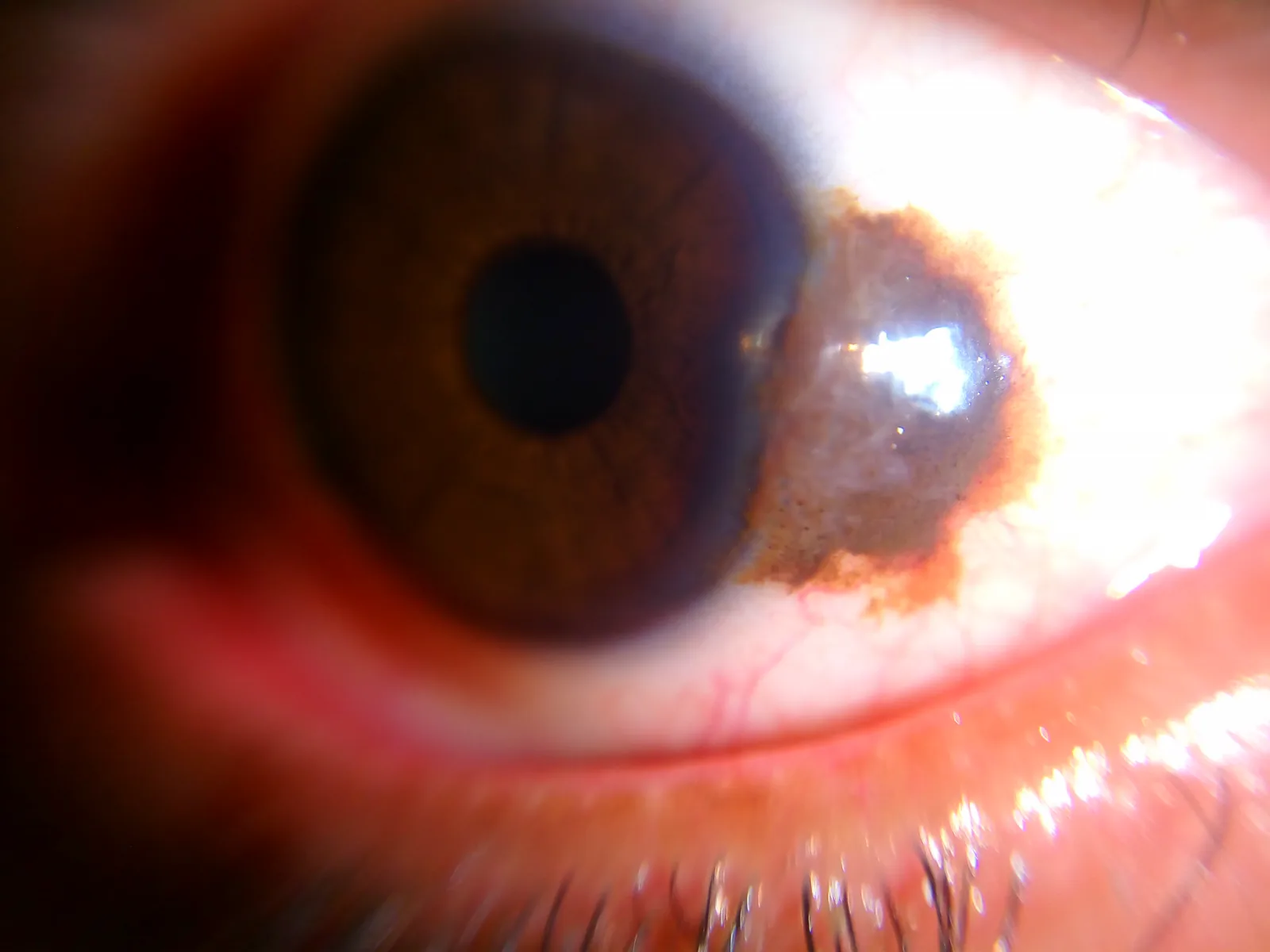
结膜痣的自觉症状大多是美容方面的主诉。很少伴有功能性障碍。
- 美容方面的主诉(黑褐色或红褐色病变明显)
- 有些患者因注意到快速增大或颜色变化而就诊
- 可能伴有刺激感或异物感
临床所见(裂隙灯显微镜评估)
Section titled “临床所见(裂隙灯显微镜评估)”提示良性的所见:
- **木薯样外观:**病变内存在囊样结构(上皮内囊肿),在裂隙灯下看起来像木薯粒。这是痣的特征性关键所见,如果存在,病变极有可能是痣。
- **伴有结膜包涵囊肿:**也可通过超声或眼前节光学相干断层扫描(AS-OCT)确认
- **角膜缘附近的球结膜:**好发于睑裂区
- **泪阜和半月皱襞:**局限于这些部位的病变也视为痣
提示恶性的所见:
- **病变厚度或隆起明显:**恶性黑色素瘤常表现为明显隆起
- **色素弥散(弥漫性色素沉着):**边界不清的色素散布
- 丰富的肿瘤血管(滋养血管):强烈提示恶性黑色素瘤
- 快速增大:短期内明显增大
不是。在结膜的色素性病变中,良性痣最为常见,恶变风险仅约1%。病变部位、有无木薯样囊肿、发病时间及变化模式对鉴别良恶性很重要。如有可疑变化,建议就诊专科医生。
3. 原因与风险因素
Section titled “3. 原因与风险因素”结膜痣是由于儿童期痣细胞在结膜基底细胞层或上皮下增殖所致。病因多为先天性,与外源性风险因素无明显关联。
- 儿童期痣细胞在结膜中聚集,形成良性增殖灶。
- 多数在生长后稳定,不会自然消退。
- 典型为先天性或儿童早期发病。
恶变的机制尚未完全阐明,但以下因素相关1, 2)。
- 总体恶变风险较低,约1%1)。
- 青春期、妊娠等激素变化时可能出现暂时的颜色或大小改变。
- 但激素变化引起的改变本身并不意味着恶变。
- 成年期后的急剧变化(尤其是数周至数月内的增大)是恶变的指标
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”临床诊断步骤
Section titled “临床诊断步骤”肉眼看到结膜上出现黑褐色隆起性病变时,仅凭外观很难区分痣、黑变病和恶性黑色素瘤。通过切除标本的病理检查进行确诊。
裂隙灯显微镜检查的评估要点:
- 是否存在木薯样囊肿:存在则强烈提示为痣
- 病变厚度与隆起:厚度增加或明显隆起提示恶性
- 色素扩散:边界不清的色素散布提示恶性
- 肿瘤血管:丰富的肿瘤血管提示恶性黑色素瘤
- 发病时间与病程:自幼长期稳定的病变提示良性。成年后快速增大需警惕
| 鉴别疾病 | 鉴别要点 |
|---|---|
| 结膜黑变病(PAM) | 无隆起,广泛斑片状色素沉着,中年后发病 |
| 结膜恶性黑色素瘤 | 快速增大,明显隆起,丰富肿瘤血管,色素渗出 |
| 种族性色素沉着 | 双侧性,多见于睑裂区,平坦无隆起 |
| 泪阜色素病变(获得性) | 局限于泪阜,成年后发病 |
免疫组织化学标志物
Section titled “免疫组织化学标志物”确诊及良恶性鉴别需进行病理组织学检查。WHO第5版已将黑色素细胞标志物免疫组织化学作为诊断标准。
| 标志物 | 痣 | 黑色素瘤 | 备注 |
|---|---|---|---|
| S100 | + | + | 黑色素细胞系通用 |
| SOX10 | + | + | 黑色素细胞系通用 |
| HMB45 | + | + | 黑色素细胞系通用 |
| Melan-A/MART-1 | + | + | 黑色素细胞系通用 |
| Ki-67 | 低 | 10%~15%或以上 | 增殖指数 |
| p16 | 保留 | 缺失 | 肿瘤抑制标志物 |
| PRAME | − | + | 最有力的良恶性鉴别标志物 |
| bcl2 | − | 中至强阳性 | 凋亡抑制 |
5. 标准治疗方法
Section titled “5. 标准治疗方法”治疗方针决定流程
Section titled “治疗方针决定流程”治疗方针根据是否存在美容问题和是否存在提示恶变的征象来决定。
- 无美容问题·无提示恶变征象 → 定期随访,包括拍照记录
- 存在美容问题或存在提示恶变征象 → 切除活检
- 大的病变(担心结膜瘢痕化或睑球粘连时)→ 联合羊膜移植
- 切除标本的病理检查是必须的(为确定良恶性诊断)
- 如果没有美容问题且未发现提示恶变的征象,随访观察是标准做法。
- 拍照记录:每次定期就诊时拍摄眼前节照片,客观把握变化。
- 就诊间隔:如果没有明显变化,通常每6个月至1年定期就诊一次。
- 青春期激素变化导致的暂时性颜色或大小变化,不一定需要切除。
- 当存在美容问题或提示恶性的表现(快速增大、颜色变化、厚度增加)时进行。
- 切除的标本必须送病理检查3)。
- 原则是确保安全切缘的切除。
当切除部位较大,担心结膜瘢痕化或睑球粘连时,联合羊膜移植。
羊膜移植的效果:
- 抗炎作用:减轻术后炎症
- 抗纤维化作用:抑制术后结膜瘢痕形成
- 抗血管生成作用:抑制不必要的血管新生
- 促进良好的上皮化,有效预防睑球粘连2)。
完全切除后,复发风险低。但若切除不完全,则可能复发。如果切除标本的病理检查发现恶性表现,则需要追加治疗或长期随访。术后建议定期复查随访。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”痣细胞的增殖与组织学特征
Section titled “痣细胞的增殖与组织学特征”结膜痣的发生基于神经嵴来源的色素细胞的分化和增殖异常。
- 痣细胞:未成熟的色素细胞(黑色素细胞从神经嵴分化过程中的中间阶段细胞)
- 在结膜基底细胞层或上皮下(上皮下组织)形成细胞巢(theque)
- 多数在儿童期出现,成年后停止增殖并稳定
- 囊肿形成:痣特有的组织学特征。由上皮的囊状包埋形成,是木薯样外观的组织学基础
随年龄变化的颜色变化机制
Section titled “随年龄变化的颜色变化机制”儿童痣呈红色调,成长后黑色素变得明显的原因,是痣细胞内的黑色素生成能力随年龄增长而成熟。幼儿期即使存在大量痣细胞,由于黑色素生成不足,呈现红色至浅褐色。随着成长,黑色素合成能力增强,黑褐色调变得明显。
与PAM和恶性黑色素瘤的连续性
Section titled “与PAM和恶性黑色素瘤的连续性”- PAM(原发性获得性黑变病):黑色素细胞上皮内增殖导致的斑块状色素沉着。伴有异型的PAM是恶性黑色素瘤的前驱病变
- 痣的恶性转化:罕见(约1%),但痣可直接发展为恶性黑色素瘤1)
- 结膜恶性黑色素瘤的起源分布:PAM 60–75%,新发约19%,痣来源7–20%2)
组织学分类(痣的类型)
Section titled “组织学分类(痣的类型)”痣在组织学上可分为以下类型4)。
- 交界痣(junctional nevus):痣细胞局限于上皮基底层
- 上皮下痣(subepithelial nevus):痣细胞存在于上皮下组织
- 复合痣(compound nevus):痣细胞同时存在于上皮基底层和上皮下组织
- 蓝痣(blue nevus):含有色素的梭形细胞存在于上皮下深层
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”免疫组织化学组合检测提高诊断准确性
Section titled “免疫组织化学组合检测提高诊断准确性”以往被归类为“不确定”的结膜黑色素细胞增生性病变,通过免疫组织化学组合检测(PRAME、p16、HMB45、Ki-67等)的联合评估,正在变得可以重新分类。特别是PRAME作为最有力的鉴别标志物受到关注,在痣中呈阴性,在恶性黑色素瘤中呈阳性5)。
共聚焦显微镜无创诊断
Section titled “共聚焦显微镜无创诊断”利用共聚焦激光扫描显微镜(CLSM)进行无创实时评估的研究正在进行中。它可能能够在活体状态下观察到裂隙灯检查无法获得的细胞水平信息(核形态、细胞密度),有望应用于避免活检的诊断。
FISH分析鉴别良恶性
Section titled “FISH分析鉴别良恶性”荧光原位杂交(FISH)分析通过评估RREB1(6p25)、CCND1(11q13)、MYB(6q23)、MYC(8q24)等基因组变化,可能预测组织学上不确定病变的恶性潜能。在深部穿透性痣(DPN)的FISH分析中,所有病例BRAF V600E阳性、NRAS Q61R阴性,痣的分子特征阐明正在推进5)。
8. 参考文献
Section titled “8. 参考文献”-
Shields CL, Fasiudden A, Mashayekhi A, et al. Conjunctival nevi: clinical features and natural course in 410 consecutive patients. Arch Ophthalmol. 2004;122(2):167-175.
-
Shields CL, Shields JA. Tumors of the conjunctiva and cornea. Surv Ophthalmol. 2004;49(1):3-24.
-
Shields CL, Shields JA, Augsburger JJ. Conjunctival nevi. Int Ophthalmol Clin. 1993;33(3):35-44.
-
Jakobiec FA, Folberg R, Iwamoto T. Clinicopathologic characteristics of premalignant and malignant melanocytic lesions of the conjunctiva. Ophthalmology. 1989;96(2):147-166.
-
Kenawy N, Lake SL, Coupland SE, Damato BE. Conjunctival melanoma and melanocytic intra-epithelial neoplasia. Eye (Lond). 2013;27(2):142-152.
