
เนวัสเยื่อบุตา
1. ปานเยื่อบุตา (Conjunctival Nevus) คืออะไร?
หัวข้อที่มีชื่อว่า “1. ปานเยื่อบุตา (Conjunctival Nevus) คืออะไร?”ปานเยื่อบุตา (conjunctival nevus) คือการเพิ่มจำนวนของเซลล์ปาน (nevus cell, เซลล์เม็ดสีที่ยังไม่เจริญเต็มที่) ในเซลล์ฐานของเยื่อบุตาหรือใต้เยื่อบุผิว บางครั้งอาจพบได้ที่คารันเคิล (caruncle, ส่วนนูนที่มุมตาด้านในซึ่งเกี่ยวข้องกับการระบายน้ำตา) หรือรอยพับรูปพระจันทร์เสี้ยว
ปานเยื่อบุตาเป็นเนื้องอกเม็ดสีชนิดไม่ร้ายที่พบบ่อยที่สุดของเยื่อบุตา และพบได้ทั่วไปมากในเวชปฏิบัติประจำวัน ส่วนใหญ่เกิดขึ้นในวัยเด็กตอนต้น และหลังจากเจริญเติบโตแล้วจะมีแนวทางที่คงที่ ไม่ค่อยกลายเป็นมะเร็ง ดังนั้นการติดตามผลอย่างสม่ำเสมอจึงมีความสำคัญ
ระบาดวิทยาและลักษณะตามอายุ
หัวข้อที่มีชื่อว่า “ระบาดวิทยาและลักษณะตามอายุ”- ส่วนใหญ่เกิดขึ้นในวัยเด็กตอนต้น (แต่กำเนิดหรือวัยเด็กตอนต้น)
- ลักษณะในวัยเด็ก: มีเม็ดสีน้อยและมีสีแดง เมื่ออายุมากขึ้น เม็ดสีเมลานินจะชัดเจนขึ้น
- การเปลี่ยนแปลงของฮอร์โมนในวัยรุ่นอาจทำให้สีและขนาดเปลี่ยนไป
- การเปลี่ยนแปลงอย่างฉับพลันหลังวัยผู้ใหญ่เป็นเหตุให้สงสัยว่ากลายเป็นมะเร็ง
- ความเสี่ยงโดยรวมของการเปลี่ยนแปลงเป็นมะเร็งประมาณ 1%1)
ตำแหน่งในกลุ่มเนื้องอกระบบเมลาโนไซต์ของเยื่อบุตา
หัวข้อที่มีชื่อว่า “ตำแหน่งในกลุ่มเนื้องอกระบบเมลาโนไซต์ของเยื่อบุตา”เนวัสเยื่อบุตาเป็นเนื้องอกชนิดเมลาโนไซต์ที่อ่อนโยนที่สุดและพบบ่อยที่สุดในเยื่อบุตา ความสัมพันธ์กับเนื้องอกอื่นๆ มีดังนี้:
- เนวัสเยื่อบุตา: รอยโรคสีเข้มที่นูนขึ้นจากการเพิ่มจำนวนของเซลล์เนวัส (หัวข้อนี้)
- เมลาโนซิสเยื่อบุตา (PAM): การสร้างเม็ดสีเป็นหย่อมๆ จากการเพิ่มจำนวนผิดปกติของเมลาโนไซต์ ไม่มีการนูน
- มะเร็งเมลาโนมาชนิดร้ายของเยื่อบุตา: การเปลี่ยนเป็นมะเร็งจาก PAM หรือเนวัส คิดเป็นประมาณ 2% ของเนื้องอกตาทั้งหมด
เนวัสเยื่อบุตาส่วนใหญ่เป็นชนิดไม่ร้ายแรง และหากไม่มีปัญหาด้านความสวยงามหรือสัญญาณของมะเร็ง ก็เพียงแค่ติดตามสังเกต อย่างไรก็ตาม หากพบว่ามีการโตเร็ว เปลี่ยนสี ความหนาของรอยโรคเพิ่มขึ้น หรือมีหลอดเลือดเนื้องอกมาก อาจมีความเสี่ยงในการกลายเป็นมะเร็ง ควรรีบปรึกษาแพทย์ผู้เชี่ยวชาญเพื่อพิจารณาตัดออกและตรวจชิ้นเนื้อ
2. อาการหลักและผลการตรวจทางคลินิก
หัวข้อที่มีชื่อว่า “2. อาการหลักและผลการตรวจทางคลินิก”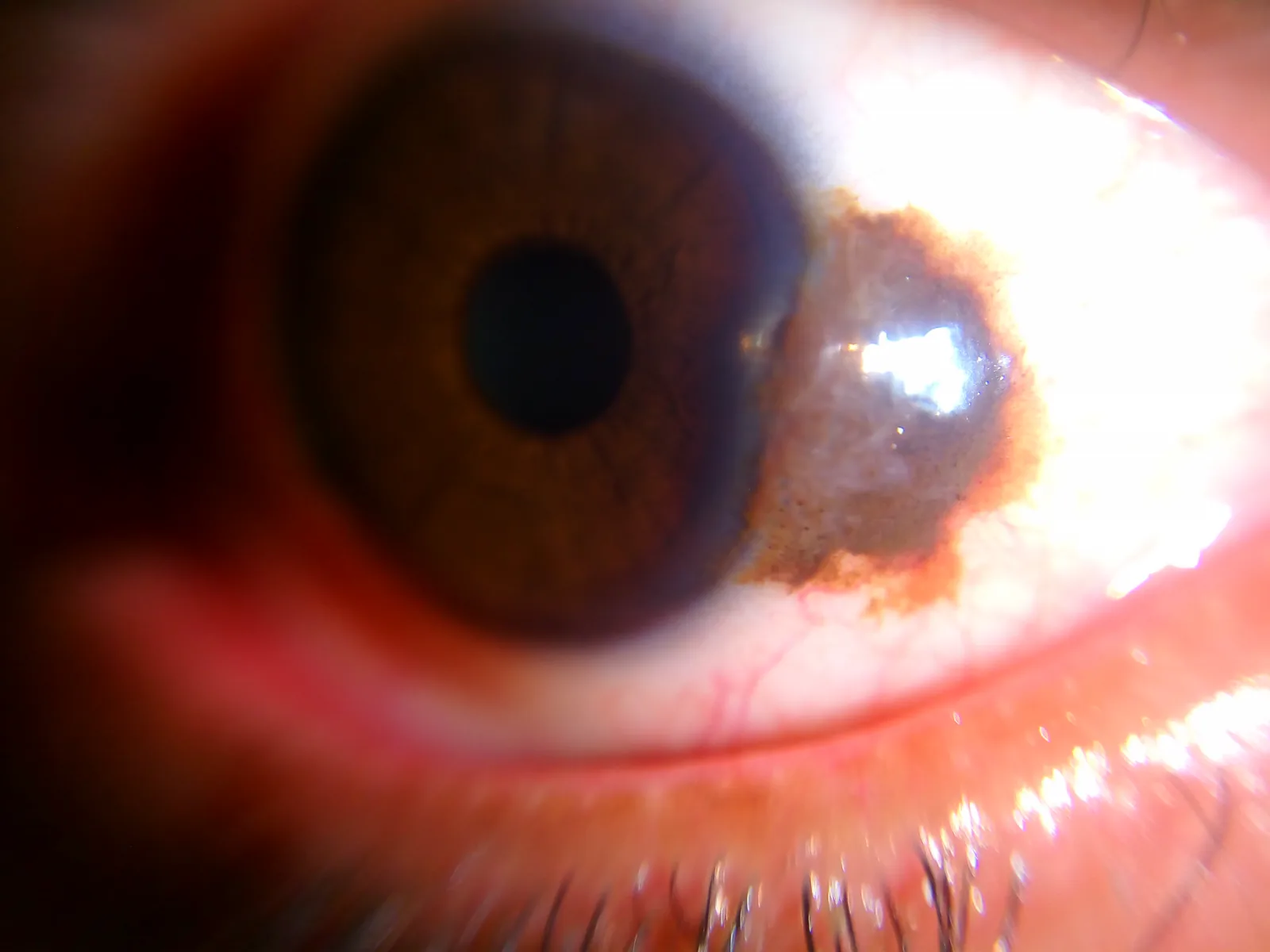
อาการที่ผู้ป่วยรู้สึก
หัวข้อที่มีชื่อว่า “อาการที่ผู้ป่วยรู้สึก”อาการส่วนใหญ่ที่ผู้ป่วยเนวัสเยื่อบุตารู้สึกเป็นเรื่องความสวยงาม มักไม่มีความบกพร่องทางการทำงาน
- ปัญหาด้านความสวยงาม (รอยโรคสีน้ำตาลดำหรือน้ำตาลแดงที่เห็นได้ชัด)
- ผู้ป่วยบางรายมาพบแพทย์เพราะสังเกตเห็นการโตเร็วหรือการเปลี่ยนสี
- อาจมีอาการระคายเคืองหรือรู้สึกมีสิ่งแปลกปลอม
อาการแสดงทางคลินิก (การประเมินด้วยกล้องจุลทรรศน์ชนิดกรีด)
หัวข้อที่มีชื่อว่า “อาการแสดงทางคลินิก (การประเมินด้วยกล้องจุลทรรศน์ชนิดกรีด)”การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit lamp) เป็นสิ่งจำเป็นสำหรับการประเมินเนวัสของเยื่อบุตา
ลักษณะที่บ่งชี้ว่าเป็นไม่ร้าย:
- ลักษณะเหมือนไข่มุกมันสำปะหลัง: มีถุงน้ำภายในรอยโรค (ถุงน้ำในเยื่อบุผิว) ซึ่งดูเหมือนเม็ดมันสำปะหลังภายใต้กล้องจุลทรรศน์ชนิดกรีด นี่เป็นลักษณะสำคัญของเนวัส และหากพบ มีความเป็นไปได้สูงมากว่ารอยโรคจะเป็นเนวัส
- มีถุงน้ำรวมของเยื่อบุตาร่วมด้วย: สามารถยืนยันได้ด้วยอัลตราซาวนด์หรือการถ่ายภาพตัดแสงเชื่อมโยงช่วงหน้าตา (AS-OCT)
- เยื่อบุตาลูกตาบริเวณใกล้ขอบกระจกตา: มักเกิดที่รอยแยกของเปลือกตา
- คารันเคิลและรอยพับกึ่งจันทรา: รอยโรคที่จำกัดเฉพาะบริเวณเหล่านี้ก็ถือเป็นเนวัสเช่นกัน
ลักษณะที่บ่งชี้ว่าเป็นร้าย:
- ความหนาและการนูนของรอยโรคมาก: มะเร็งผิวหนังชนิดเมลาโนมามักมีการนูนเด่นชัด
- การกระจายของเม็ดสี (การสร้างเม็ดสีแบบกระจาย): การกระจายของเม็ดสีที่มีขอบเขตไม่ชัดเจน
- หลอดเลือดเลี้ยงเนื้องอกที่มากมาย (feeder vessels): บ่งชี้ถึงมะเร็งผิวหนังชนิดเมลาโนมาที่ร้ายแรง
- โตเร็ว: เพิ่มขนาดอย่างชัดเจนในระยะเวลาสั้น
ไม่ใช่ รอยโรคที่มีเม็ดสีที่พบบ่อยที่สุดที่เยื่อบุตาคือปานชนิดไม่ร้ายแรง โดยมีความเสี่ยงในการเปลี่ยนเป็นมะเร็งเพียงประมาณ 1% ตำแหน่งของรอยโรค การมีถุงน้ำคล้ายไข่มุก ระยะเวลาที่เริ่มเกิด และรูปแบบการเปลี่ยนแปลงมีความสำคัญในการแยกแยะระหว่างชนิดไม่ร้ายแรงและร้ายแรง หากมีการเปลี่ยนแปลงที่น่าสงสัย แนะนำให้พบผู้เชี่ยวชาญ
3. สาเหตุและปัจจัยเสี่ยง
หัวข้อที่มีชื่อว่า “3. สาเหตุและปัจจัยเสี่ยง”กลไกการเกิด
หัวข้อที่มีชื่อว่า “กลไกการเกิด”ปานที่เยื่อบุตาเกิดจากการเพิ่มจำนวนของเซลล์ปานในเซลล์ฐานของเยื่อบุตาหรือใต้เยื่อบุผิวในวัยเด็ก ส่วนใหญ่เป็นมาแต่กำเนิด และไม่มีความสัมพันธ์ชัดเจนกับปัจจัยเสี่ยงภายนอก
- เซลล์ปานสะสมที่เยื่อบุตาในวัยเด็ก ก่อตัวเป็นก้อนเนื้อร้ายที่ไม่ร้ายแรง
- ส่วนใหญ่คงที่หลังการเจริญเติบโตและไม่หายไปเอง
- โดยทั่วไปเป็นมาแต่กำเนิดหรือเริ่มในวัยเด็กตอนต้น
ความเสี่ยงในการเปลี่ยนเป็นมะเร็ง
หัวข้อที่มีชื่อว่า “ความเสี่ยงในการเปลี่ยนเป็นมะเร็ง”กลไกที่ทำให้เกิดการเปลี่ยนเป็นมะเร็งยังไม่เป็นที่เข้าใจอย่างสมบูรณ์ แต่ประเด็นต่อไปนี้เกี่ยวข้อง 1, 2)
- ความเสี่ยงโดยรวมในการเปลี่ยนเป็นมะเร็งต่ำ ประมาณ 1% 1)
- การเปลี่ยนแปลงของฮอร์โมน เช่น วัยแรกรุ่นและการตั้งครรภ์ อาจทำให้สีและขนาดเปลี่ยนไปชั่วคราว
- อย่างไรก็ตาม การเปลี่ยนแปลงเนื่องจากการเปลี่ยนแปลงของฮอร์โมนไม่ได้หมายถึงการเปลี่ยนเป็นมะเร็ง
- การเปลี่ยนแปลงอย่างรวดเร็วในวัยผู้ใหญ่ขึ้นไป (โดยเฉพาะการเพิ่มขนาดภายในไม่กี่สัปดาห์ถึงไม่กี่เดือน) เป็นตัวบ่งชี้ของการเปลี่ยนเป็นมะเร็ง
4. การวินิจฉัยและวิธีการตรวจ
หัวข้อที่มีชื่อว่า “4. การวินิจฉัยและวิธีการตรวจ”ขั้นตอนการวินิจฉัยทางคลินิก
หัวข้อที่มีชื่อว่า “ขั้นตอนการวินิจฉัยทางคลินิก”เมื่อมองเห็นรอยโรคสีน้ำตาลดำนูนบนเยื่อบุตาด้วยตาเปล่า เป็นการยากที่จะแยกความแตกต่างระหว่างเนวัส เมลาโนซิส และมะเร็งผิวหนังชนิดเมลาโนมาเพียงจากลักษณะภายนอก การวินิจฉัยที่แน่นอนทำได้โดยการตรวจทางพยาธิวิทยาของชิ้นเนื้อที่ตัดออก
จุดประเมินด้วยกล้องจุลทรรศน์ชนิดกรีด:
- การมีถุงน้ำคล้ายมันสำปะหลัง: หากมีอยู่ บ่งชี้ถึงเนวัสอย่างมาก
- ความหนาและการยกตัวของรอยโรค: ความหนาที่เพิ่มขึ้นหรือการยกตัวอย่างมากบ่งชี้ถึงมะเร็ง
- การซึมของเม็ดสี: การกระจายของเม็ดสีที่ขอบเขตไม่ชัดเจนบ่งชี้ถึงมะเร็ง
- การมีหลอดเลือดของเนื้องอก: หลอดเลือดของเนื้องอกที่มากมายบ่งชี้ถึงมะเร็งผิวหนังชนิดเมลาโนมา
- ระยะเวลาเริ่มต้นและดำเนินโรค: รอยโรคที่คงที่ตั้งแต่วัยเด็กบ่งชี้ถึงความไม่ร้ายแรง การขยายตัวอย่างรวดเร็วในผู้ใหญ่ต้องระวัง
การตรวจภาพ
หัวข้อที่มีชื่อว่า “การตรวจภาพ”- เครื่องตรวจคลื่นแสงความยาวคลื่นช่วงหน้าตา (AS-OCT): สามารถประเมินความลึกของรอยโรค การมีถุงน้ำ และเยื่อโบว์แมน
- กล้องจุลทรรศน์ชีวภาพด้วยคลื่นเสียงความถี่สูง (UBM): วัดความหนาของเนื้องอกและตรวจสอบการลุกลามเข้าไปในตาขาว
- การตรวจอัลตราซาวนด์: มีประโยชน์ในการตรวจหาถุงน้ำที่เกี่ยวข้องกับปาน
การวินิจฉัยแยกโรค
หัวข้อที่มีชื่อว่า “การวินิจฉัยแยกโรค”| โรคที่ต้องแยก | จุดที่ใช้แยก |
|---|---|
| เมลาโนซิสของเยื่อบุตา (PAM) | ไม่มีรอยนูน, มีรอยด่างสีเข้มเป็นบริเวณกว้าง, เกิดในวัยกลางคนขึ้นไป |
| มะเร็งเมลาโนมาของเยื่อบุตา | โตเร็ว, นูนมาก, มีหลอดเลือดเนื้องอกมาก, มีสีซึมออกมา |
| การมีสีผิวตามเชื้อชาติ | เป็นทั้งสองข้าง, พบบ่อยในแนวเปลือกตา, แบนไม่มีนูน |
| รอยโรคสีที่คารันเคิล (ที่เกิดขึ้นภายหลัง) | จำกัดเฉพาะคารันเคิล, เกิดในวัยผู้ใหญ่ |
เครื่องหมายทางอิมมูโนฮิสโตเคมี
หัวข้อที่มีชื่อว่า “เครื่องหมายทางอิมมูโนฮิสโตเคมี”การตรวจทางพยาธิวิทยาเป็นสิ่งจำเป็นสำหรับการวินิจฉัยที่แน่นอนและการแยกชนิดไม่ร้ายแรงกับร้ายแรง ใน WHO ฉบับที่ 5 การย้อมอิมมูโนฮิสโตเคมีด้วยเครื่องหมายของเซลล์เมลาโนไซต์ถูกนำมาใช้เป็นเกณฑ์การวินิจฉัย
| เครื่องหมาย | ปาน | เมลาโนมา | หมายเหตุ |
|---|---|---|---|
| S100 | + | + | ทั่วไปในเซลล์เมลาโนไซต์ |
| SOX10 | + | + | ทั่วไปในเซลล์เมลาโนไซต์ |
| HMB45 | + | + | ทั่วไปในเซลล์เมลาโนไซต์ |
| Melan-A/MART-1 | + | + | ทั่วไปในเซลล์เมลาโนไซต์ |
| Ki-67 | ต่ำ | ≥10-15% | ดัชนีการเพิ่มจำนวน |
| p16 | คงอยู่ | หายไป | ตัวบ่งชี้การยับยั้งเนื้องอก |
| PRAME | − | + | ตัวบ่งชี้ที่ทรงพลังที่สุดในการแยกชนิดไม่ร้ายและร้าย |
| bcl2 | − | บวกระดับปานกลางถึงรุนแรง | สารยับยั้งการตายของเซลล์แบบโปรแกรม |
หมายถึงถุงน้ำภายในเยื่อบุผิวที่เกิดขึ้นภายในปานเยื่อบุตา ซึ่งเมื่อตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit lamp) จะมีลักษณะคล้ายเม็ดไข่มุก ถุงน้ำนี้เป็นโครงสร้างที่จำเพาะทางจุลกายวิภาคของปาน และหากพบลักษณะนี้ ก็มีแนวโน้มสูงว่าเป็นปานมากกว่าเนื้องอกมะเร็ง เนื่องจากเป็นลักษณะทางคลินิกที่มีคุณค่าในการวินิจฉัย จึงควรตรวจสอบเสมอในการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด
5. การรักษามาตรฐาน
หัวข้อที่มีชื่อว่า “5. การรักษามาตรฐาน”ขั้นตอนการตัดสินใจแผนการรักษา
หัวข้อที่มีชื่อว่า “ขั้นตอนการตัดสินใจแผนการรักษา”แผนการรักษาจะถูกกำหนดโดยพิจารณาจากการมีหรือไม่มีปัญหาด้านความสวยงาม และการมีหรือไม่มีลักษณะที่บ่งชี้ถึงความร้ายกาจ
- ไม่มีปัญหาด้านความสวยงามและไม่มีลักษณะบ่งชี้ความร้ายกาจ → การติดตามผลเป็นระยะรวมถึงการบันทึกภาพถ่าย
- มีปัญหาด้านความสวยงามหรือมีลักษณะบ่งชี้ความร้ายกาจ → การตัดชิ้นเนื้อเพื่อการวินิจฉัย (excisional biopsy)
- รอยโรคขนาดใหญ่ (เมื่อกังวลเรื่องแผลเป็นที่เยื่อบุตาหรือการยึดติดระหว่างเปลือกตากับลูกตา) → ร่วมกับการปลูกถ่ายเยื่อหุ้มน้ำคร่ำ
- การตรวจทางพยาธิวิทยาของชิ้นเนื้อที่ตัดออกเป็นสิ่งจำเป็น (เพื่อการวินิจฉัยที่แน่ชัดว่าเป็นชนิดไม่ร้ายหรือร้าย)
การติดตามผล
หัวข้อที่มีชื่อว่า “การติดตามผล”- หากไม่มีปัญหาด้านความสวยงามและไม่พบลักษณะบ่งชี้ความร้ายกาจ การติดตามผลเป็นมาตรฐาน
- การบันทึกภาพถ่าย: ถ่ายภาพส่วนหน้าของตาในการตรวจติดตามผลแต่ละครั้งเพื่อประเมินการเปลี่ยนแปลงอย่างเป็นกลาง
- ช่วงเวลาการตรวจ: หากไม่มีการเปลี่ยนแปลงที่ชัดเจน การตรวจติดตามผลทุก 6 เดือนถึง 1 ปีเป็นเรื่องปกติ
- การเปลี่ยนแปลงสีหรือขนาดชั่วคราวเนื่องจากการเปลี่ยนแปลงของฮอร์โมนในวัยรุ่น ไม่ได้เป็นข้อบ่งชี้ในการตัดออกเสมอไป
การตัดชิ้นเนื้อเพื่อการวินิจฉัย (Excisional biopsy)
หัวข้อที่มีชื่อว่า “การตัดชิ้นเนื้อเพื่อการวินิจฉัย (Excisional biopsy)”- ทำเมื่อมีปัญหาด้านความสวยงาม หรือพบข้อบ่งชี้ที่บ่งบอกถึงความร้ายแรง (โตเร็ว เปลี่ยนสี หนาขึ้น)
- ชิ้นเนื้อที่ตัดออกต้องส่งตรวจทางพยาธิวิทยาทุกครั้ง 3)
- หลักการคือการตัดออกโดยให้มีขอบปลอดภัย
การปลูกถ่ายเยื่อหุ้มรก
หัวข้อที่มีชื่อว่า “การปลูกถ่ายเยื่อหุ้มรก”การปลูกถ่ายเยื่อหุ้มรกใช้เมื่อบริเวณที่ตัดมีขนาดใหญ่ และมีความกังวลเกี่ยวกับการเกิดแผลเป็นที่เยื่อบุตาหรือการยึดติดระหว่างเปลือกตาและลูกตา
ผลของการปลูกถ่ายเยื่อหุ้มรก:
- ฤทธิ์ต้านการอักเสบ: ลดการอักเสบหลังผ่าตัด
- ฤทธิ์ต้านการเกิดพังผืด: ยับยั้งการเกิดแผลเป็นที่เยื่อบุตาหลังผ่าตัด
- ฤทธิ์ต้านการสร้างเส้นเลือดใหม่: ยับยั้งการสร้างเส้นเลือดใหม่ที่ไม่พึงประสงค์
- ส่งเสริมการสร้างเยื่อบุผิวที่ดี และมีประสิทธิภาพในการป้องกันการยึดติดระหว่างเปลือกตาและลูกตา 2)
เมื่อตัดออกอย่างสมบูรณ์ ความเสี่ยงในการกลับเป็นซ้ำต่ำ อย่างไรก็ตาม หากตัดออกไม่สมบูรณ์ อาจมีการกลับเป็นซ้ำได้ หากการตรวจทางพยาธิวิทยาของชิ้นเนื้อที่ตัดออกพบลักษณะร้ายแรง จำเป็นต้องได้รับการรักษาเพิ่มเติมและการติดตามระยะยาว ควรติดตามผลอย่างสม่ำเสมอหลังผ่าตัด
6. พยาธิสรีรวิทยาและกลไกการเกิดโรคโดยละเอียด
หัวข้อที่มีชื่อว่า “6. พยาธิสรีรวิทยาและกลไกการเกิดโรคโดยละเอียด”การเพิ่มจำนวนของเซลล์ปานและลักษณะทางจุลกายวิภาค
หัวข้อที่มีชื่อว่า “การเพิ่มจำนวนของเซลล์ปานและลักษณะทางจุลกายวิภาค”การเกิดปานที่เยื่อบุตาขึ้นอยู่กับความผิดปกติของการแบ่งตัวและเพิ่มจำนวนของเซลล์เม็ดสีที่มีต้นกำเนิดจากนิวรัลครีสต์
- เซลล์เนวัส: เซลล์เม็ดสีที่ยังไม่เจริญเต็มที่ (เมลาโนไซต์ในระยะที่กำลังแยกตัวจากนิวรัลครีส)
- สร้างกลุ่มเซลล์ (theque) ในชั้นเบซอลของเยื่อบุตาหรือใต้เยื่อบุผิว (เนื้อเยื่อใต้เยื่อบุผิว)
- ส่วนใหญ่เกิดขึ้นในวัยเด็กตอนต้น และหยุดการเจริญเติบโตและคงที่ในวัยผู้ใหญ่
- การเกิดซีสต์: ลักษณะทางจุลกายวิภาคที่จำเพาะของเนวัส เกิดจากการฝังตัวของเยื่อบุผิวแบบซีสต์ ซึ่งเป็นพื้นฐานทางจุลกายวิภาคของลักษณะคล้ายมันสำปะหลัง
กลไกการเปลี่ยนแปลงสีตามอายุ
หัวข้อที่มีชื่อว่า “กลไกการเปลี่ยนแปลงสีตามอายุ”สาเหตุที่เนวัสในเด็กมีสีแดง และเม็ดสีเมลานินชัดเจนขึ้นหลังการเจริญเติบโต เนื่องจากความสามารถในการผลิตเมลานินในเซลล์เนวัสเจริญเต็มที่ตามอายุ ในวัยเด็กตอนต้น แม้จะมีเซลล์เนวัสจำนวนมาก แต่การผลิตเมลานินไม่เพียงพอ ทำให้ปรากฏเป็นสีแดงถึงน้ำตาลอ่อน เมื่อเจริญเติบโต ความสามารถในการสังเคราะห์เมลานินเพิ่มขึ้น และสีน้ำตาลเข้มจะชัดเจนขึ้น
ความต่อเนื่องกับ PAM และมะเร็งผิวหนังชนิดเมลาโนมา
หัวข้อที่มีชื่อว่า “ความต่อเนื่องกับ PAM และมะเร็งผิวหนังชนิดเมลาโนมา”- PAM (Primary Acquired Melanosis): การมีเม็ดสีมากเกินไปเป็นจุดเนื่องจากการเพิ่มจำนวนของเมลาโนไซต์ภายในเยื่อบุผิว PAM ที่มีความผิดปกติของเซลล์เป็นรอยโรคก่อนมะเร็งผิวหนังชนิดเมลาโนมา
- การเปลี่ยนเป็นมะเร็งจากเนวัส: พบได้น้อย (ประมาณ 1%) แต่มะเร็งผิวหนังชนิดเมลาโนมาสามารถเกิดขึ้นโดยตรงจากเนวัส1)
- การกระจายของต้นกำเนิดมะเร็งผิวหนังชนิดเมลาโนมาของเยื่อบุตา: จาก PAM 60-75%, de novo (เกิดขึ้นใหม่) ประมาณ 19%, จากเนวัส 7-20%2)
การจำแนกทางจุลกายวิภาค (ชนิดของเนวัส)
หัวข้อที่มีชื่อว่า “การจำแนกทางจุลกายวิภาค (ชนิดของเนวัส)”เนวัสสามารถจำแนกทางจุลกายวิภาคได้ดังนี้4).
- เนวัสชนิดจังก์ชันนัล (junctional nevus): เซลล์เนวัสจำกัดอยู่ที่ชั้นเบซอลของเยื่อบุผิว
- เนวัสชนิดใต้เยื่อบุผิว (subepithelial nevus): เซลล์เนวัสอยู่ในเนื้อเยื่อใต้เยื่อบุผิว
- เนวัสชนิดผสม (compound nevus): เซลล์เนวัสอยู่ในทั้งชั้นเบซอลของเยื่อบุผิวและเนื้อเยื่อใต้เยื่อบุผิว
- ปานสีน้ำเงิน (blue nevus): เซลล์รูปกระสวยที่มีเม็ดสีอยู่ลึกใต้เยื่อบุผิว
7. งานวิจัยล่าสุดและแนวโน้มในอนาคต
หัวข้อที่มีชื่อว่า “7. งานวิจัยล่าสุดและแนวโน้มในอนาคต”การปรับปรุงความแม่นยำในการวินิจฉัยด้วยชุดตรวจอิมมูโนฮิสโตเคมี
หัวข้อที่มีชื่อว่า “การปรับปรุงความแม่นยำในการวินิจฉัยด้วยชุดตรวจอิมมูโนฮิสโตเคมี”รอยโรคที่มีการเพิ่มจำนวนของเซลล์เมลาโนไซต์ที่เยื่อบุตาซึ่งก่อนหน้านี้ถือว่า “ไม่แน่นอน” สามารถจำแนกใหม่ได้โดยการประเมินร่วมกันของชุดตรวจอิมมูโนฮิสโตเคมี (PRAME, p16, HMB45, Ki-67 เป็นต้น) โดยเฉพาะอย่างยิ่ง PRAME ได้รับความสนใจในฐานะเครื่องหมายแยกความแตกต่างที่มีประสิทธิภาพมากที่สุด โดยให้ผลลบในปานและผลบวกในมะเร็งผิวหนังชนิดเมลาโนมา 5)
การวินิจฉัยแบบไม่รุกรานด้วยกล้องจุลทรรศน์คอนโฟคอล
หัวข้อที่มีชื่อว่า “การวินิจฉัยแบบไม่รุกรานด้วยกล้องจุลทรรศน์คอนโฟคอล”กำลังมีการวิจัยการประเมินแบบไม่รุกรานแบบเรียลไทม์โดยใช้กล้องจุลทรรศน์สแกนเลเซอร์คอนโฟคอล (CLSM) ซึ่งสามารถให้ข้อมูลระดับเซลล์ (สัณฐานวิทยาของนิวเคลียส ความหนาแน่นของเซลล์) ที่ไม่สามารถหาได้จากการตรวจด้วยหลอดกรีด ซึ่งมีศักยภาพในการวินิจฉัยโดยไม่ต้องตัดชิ้นเนื้อ
การแยกความแตกต่างระหว่างชนิดไม่ร้ายและร้ายด้วยการวิเคราะห์ FISH
หัวข้อที่มีชื่อว่า “การแยกความแตกต่างระหว่างชนิดไม่ร้ายและร้ายด้วยการวิเคราะห์ FISH”การวิเคราะห์ฟลูออเรสเซนต์อินซิทูไฮบริไดเซชัน (FISH) สามารถประเมินการเปลี่ยนแปลงของจีโนม เช่น RREB1 (6p25), CCND1 (11q13), MYB (6q23), MYC (8q24) เพื่อทำนายศักยภาพในการเป็นมะเร็งของรอยโรคที่ไม่แน่นอนทางจุลกายวิภาคศาสตร์ ในการวิเคราะห์ FISH ของปานชนิดลุกลามลึก (DPN) ยืนยันว่า BRAF V600E ให้ผลบวกทุกราย และ NRAS Q61R ให้ผลลบทุกราย ซึ่งช่วยให้เข้าใจลักษณะโมเลกุลของปาน 5)
8. เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “8. เอกสารอ้างอิง”-
Shields CL, Fasiudden A, Mashayekhi A, et al. Conjunctival nevi: clinical features and natural course in 410 consecutive patients. Arch Ophthalmol. 2004;122(2):167-175.
-
Shields CL, Shields JA. Tumors of the conjunctiva and cornea. Surv Ophthalmol. 2004;49(1):3-24.
-
Shields CL, Shields JA, Augsburger JJ. Conjunctival nevi. Int Ophthalmol Clin. 1993;33(3):35-44.
-
Jakobiec FA, Folberg R, Iwamoto T. Clinicopathologic characteristics of premalignant and malignant melanocytic lesions of the conjunctiva. Ophthalmology. 1989;96(2):147-166.
-
Kenawy N, Lake SL, Coupland SE, Damato BE. Conjunctival melanoma and melanocytic intra-epithelial neoplasia. Eye (Lond). 2013;27(2):142-152.
