
Konjunktivaler Nävus
1. Was ist ein konjunktivales Nävus?
Abschnitt betitelt „1. Was ist ein konjunktivales Nävus?“Ein konjunktivales Nävus ist eine Proliferation von Nävuszellen (unreife Pigmentzellen) in den basalen Konjunktivalzellen oder subepithelial. Es kann auch an der Karunkel (Erhebung im inneren Augenwinkel, die an der Tränenableitung beteiligt ist) oder der Plica semilunaris auftreten.
Das konjunktivable Nävus ist der häufigste gutartige pigmentierte Tumor der Konjunktiva und wird in der täglichen Praxis sehr häufig angetroffen. Es tritt meist im Kindesalter auf und verläuft nach dem Wachstum stabil. Selten kann es maligne entarten, daher ist eine regelmäßige Nachsorge wichtig.
Epidemiologie und Altersmerkmale
Abschnitt betitelt „Epidemiologie und Altersmerkmale“- Tritt meist im Kindesalter auf (angeboren oder frühe Kindheit)
- Merkmale im Kindesalter: wenig Pigmentierung, rötlicher Farbton. Mit zunehmendem Alter wird das Melaninpigment deutlicher.
- Hormonelle Veränderungen in der Pubertät können Farbe oder Größe verändern.
- Plötzliche Veränderungen im Erwachsenenalter sind ein Anlass, Malignität zu vermuten.
- Das Risiko einer malignen Transformation liegt insgesamt bei etwa 1 %1)
Stellung innerhalb der konjunktivalen melanozytären Tumoren
Abschnitt betitelt „Stellung innerhalb der konjunktivalen melanozytären Tumoren“Das Konjunktivalnävus stellt die gutartigste und häufigste Gruppe melanozytärer Tumoren der Konjunktiva dar. Die Beziehungen zu anderen Tumoren sind wie folgt:
- Konjunktivalnävus : Erhabene pigmentierte Läsion durch Proliferation von Nävuszellen (dieser Abschnitt)
- Konjunktivale Melanose (PAM) : Fleckige Pigmentierung durch abnorme Proliferation von Melanozyten. Ohne Erhabenheit.
- Konjunktivales malignes Melanom : Maligne Transformation aus PAM oder Nävus. Macht etwa 2 % aller Augentumoren aus.
Die meisten Konjunktivalnävi sind gutartig; bei fehlenden kosmetischen Problemen oder Malignitätszeichen ist eine reine Beobachtung ausreichend. Bei schneller Größenzunahme, Farbveränderung, Verdickung der Läsion oder reichlicher Tumorvaskularisation ist jedoch eine mögliche maligne Transformation zu erwägen, und eine umgehende fachärztliche Vorstellung zur Exzisionsbiopsie ist erforderlich.
2. Hauptsymptome und klinische Befunde
Abschnitt betitelt „2. Hauptsymptome und klinische Befunde“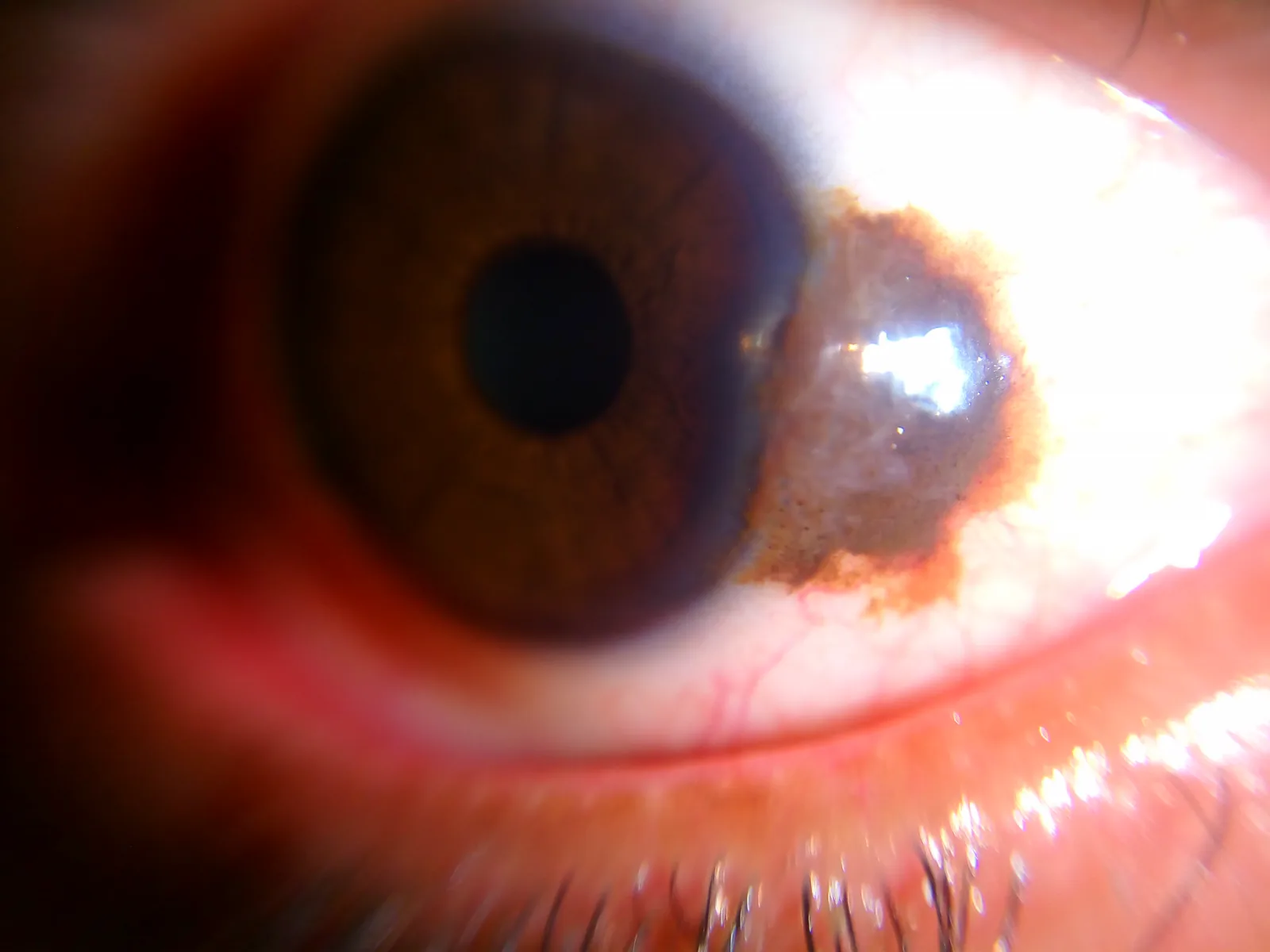
Subjektive Symptome
Abschnitt betitelt „Subjektive Symptome“Die meisten subjektiven Symptome des Konjunktivalnävus sind kosmetischer Natur. Funktionelle Beeinträchtigungen sind selten.
- Kosmetische Bedenken (sichtbare schwarz-braune oder rot-braune Läsion)
- Gelegentlich Vorstellung wegen schneller Größenzunahme oder Farbveränderung
- Kann mit Reizgefühl oder Fremdkörpergefühl einhergehen
Klinische Befunde (Beurteilung mit der Spaltlampe)
Abschnitt betitelt „Klinische Befunde (Beurteilung mit der Spaltlampe)“Die Beobachtung mit der Spaltlampe (Slit-Lamp) ist für die Beurteilung eines Bindehautnävus unerlässlich.
Hinweise auf Gutartigkeit:
- Tapioka-artiges Aussehen: Vorhandensein von zystenartigen Strukturen (intraepitheliale Zysten) in der Läsion, die unter der Spaltlampe wie Tapiokakörner aussehen. Dies ist ein charakteristischer Schlüsselbefund für einen Nävus; wenn dieser Befund vorliegt, ist die Wahrscheinlichkeit eines Nävus extrem hoch.
- Begleitende Bindehaut-Einschlusszysten: auch mittels Ultraschall oder optischer Kohärenztomographie des vorderen Augenabschnitts (AS-OCT) bestätigbar
- Bulbäre Bindehaut nahe dem Hornhautrand: bevorzugt im Bereich der Lidspalte
- Karunkel und Plica semilunaris: auf diese Bereiche begrenzte Läsionen werden ebenfalls als Nävus erkannt
Hinweise auf Bösartigkeit:
- Starke Dicke oder Erhabenheit der Läsion: das maligne Melanom zeigt oft eine starke Erhabenheit
- Diffuse Pigmentierung: unscharf begrenzte Pigmentausbreitung
- Reichhaltige Tumorversorgungsgefäße (Feeder-Gefäße): stark hinweisend auf ein malignes Melanom
- Schnelles Wachstum: deutliche Größenzunahme in kurzer Zeit
Nein. Unter den pigmentierten Bindehautläsionen ist der gutartige Nävus am häufigsten, mit einem Malignitätsrisiko von nur etwa 1 %. Die Lokalisation, das Vorhandensein von Tapioka-ähnlichen Zysten, der Zeitpunkt des Auftretens und das Veränderungsmuster sind wichtig für die Unterscheidung zwischen gutartig und bösartig. Bei verdächtigen Veränderungen wird eine fachärztliche Untersuchung empfohlen.
3. Ursachen und Risikofaktoren
Abschnitt betitelt „3. Ursachen und Risikofaktoren“Entstehungsmechanismus
Abschnitt betitelt „Entstehungsmechanismus“Der Bindehautnävus entsteht durch eine Proliferation von Nävuszellen in den Basalzellen oder unter dem Epithel der Bindehaut im Kindesalter. Er ist oft angeboren und ein klarer Zusammenhang mit exogenen Risikofaktoren besteht nicht.
- Im Kindesalter sammeln sich Nävuszellen in der Bindehaut an und bilden gutartige Proliferationsherde
- Die meisten stabilisieren sich nach dem Wachstum und bilden sich nicht spontan zurück
- Typischerweise angeboren oder früh in der Kindheit auftretend
Risiko der malignen Transformation
Abschnitt betitelt „Risiko der malignen Transformation“Der Mechanismus der malignen Transformation ist nicht vollständig geklärt, aber folgende Punkte sind beteiligt 1, 2).
- Das Gesamtrisiko einer malignen Transformation ist mit etwa 1 % gering 1)
- Vorübergehende Farb- oder Größenveränderungen können bei hormonellen Veränderungen wie Pubertät oder Schwangerschaft auftreten
- Diese hormonell bedingten Veränderungen bedeuten jedoch keine Malignität
- Eine schnelle Veränderung im Erwachsenenalter (insbesondere eine Größenzunahme innerhalb von Wochen bis Monaten) ist ein Indikator für Malignität.
4. Diagnose und Untersuchungsmethoden
Abschnitt betitelt „4. Diagnose und Untersuchungsmethoden“Klinisches Diagnoseverfahren
Abschnitt betitelt „Klinisches Diagnoseverfahren“Wenn makroskopisch eine bräunlich-schwarze erhabene Läsion auf der Bindehaut gesehen wird, ist es allein anhand des Aussehens schwierig, zwischen Nävus, Melanose und malignem Melanom zu unterscheiden. Die endgültige Diagnose wird durch die pathologische Untersuchung des entnommenen Präparats gestellt.
Beurteilungspunkte bei der Spaltlampenmikroskopie:
- Vorhandensein von tapiokaähnlichen Zysten: Ihr Vorhandensein spricht stark für einen Nävus
- Dicke und Erhabenheit der Läsion: Zunehmende Dicke oder starke Erhabenheit deuten auf Malignität hin
- Pigmentausbreitung: unscharf begrenzte Pigmentausbreitung deutet auf Malignität hin
- Vorhandensein von Tumorgefäßen: reichlich Tumorgefäße deuten auf ein malignes Melanom hin
- Auftretensalter und Verlauf: eine seit der Kindheit stabile Läsion spricht für Gutartigkeit. Rasche Vergrößerung im Erwachsenenalter ist alarmierend.
Bildgebende Untersuchungen
Abschnitt betitelt „Bildgebende Untersuchungen“- Optische Kohärenztomographie des vorderen Augenabschnitts (AS-OCT): Beurteilung der Eindringtiefe der Läsion, Vorhandensein von Zysten und der Bowman-Membran möglich
- Ultraschallbiomikroskopie (UBM): Messung der Tumordicke und Überprüfung auf Sklerainfiltration
- Ultraschalluntersuchung: nützlich zum Nachweis von Zysten im Zusammenhang mit dem Nävus
Differenzialdiagnose
Abschnitt betitelt „Differenzialdiagnose“| Differenzialdiagnose | Abgrenzungsmerkmale |
|---|---|
| Konjunktivale Melanose (PAM) | Keine Erhabenheit, ausgedehnte fleckige Pigmentierung, Auftreten nach dem mittleren Lebensalter |
| Konjunktivales malignes Melanom | Schnelles Wachstum, starke Erhabenheit, reichlich Tumorgefäße, Pigmentaustritt |
| Rassische Pigmentierung | Beidseitig, häufig in der Lidspalte, flach ohne Erhabenheit |
| Pigmentierte Läsion der Karunkel (erworben) | Auf die Karunkel beschränkt, Auftreten im Erwachsenenalter oder später |
Immunhistochemische Marker
Abschnitt betitelt „Immunhistochemische Marker“Für die endgültige Diagnose und die Unterscheidung zwischen gutartig und bösartig ist eine histopathologische Untersuchung unerlässlich. Die 5. Auflage der WHO hat die Immunhistochemie von Melanozytenmarkern als diagnostisches Kriterium übernommen.
| Marker | Nävus | Melanom | Bemerkungen |
|---|---|---|---|
| S100 | + | + | Melanozyten gemeinsam |
| SOX10 | + | + | Melanozyten gemeinsam |
| HMB45 | + | + | Melanozyten gemeinsam |
| Melan-A/MART-1 | + | + | Melanozyten gemeinsam |
| Ki-67 | Niedrig | ≥10–15% | Proliferationsindex |
| p16 | Erhalten | Verloren | Tumorsuppressor-Marker |
| PRAME | − | + | Stärkster Marker zur Unterscheidung gutartig/bösartig |
| bcl2 | − | Mäßig bis stark positiv | Apoptosehemmung |
Es handelt sich um einen Befund, bei dem intraepitheliale Zysten, die sich in einem Bindehautnävus bilden, bei der Untersuchung mit der Spaltlampe wie Tapiokakörner aussehen. Zysten sind eine histologisch charakteristische Struktur des Nävus, und wenn dieser Befund bestätigt wird, ist es wahrscheinlicher, dass es sich um einen Nävus als um einen bösartigen Tumor handelt. Da es sich um einen klinisch wertvollen Befund handelt, muss er bei der Spaltlampenuntersuchung immer überprüft werden.
5. Standardbehandlung
Abschnitt betitelt „5. Standardbehandlung“Entscheidungsfluss zur Behandlung
Abschnitt betitelt „Entscheidungsfluss zur Behandlung“Die Behandlungsstrategie wird durch das Vorhandensein oder Fehlen kosmetischer Probleme und Anzeichen einer Malignität bestimmt.
- Keine kosmetischen Probleme, keine Malignitätszeichen → Regelmäßige Nachbeobachtung einschließlich fotografischer Dokumentation
- Kosmetisches Problem oder Malignitätszeichen vorhanden → Exzisionsbiopsie
- Große Läsionen (bei Befürchtung einer Bindehautvernarbung oder Symblepharon) → Kombination mit Amnionmembrantransplantation
- Pathologische Untersuchung des Exzidats ist obligatorisch (zur definitiven Diagnose von Gut- oder Bösartigkeit)
Nachbeobachtung
Abschnitt betitelt „Nachbeobachtung“- Wenn keine kosmetischen Probleme und keine Malignitätszeichen vorliegen, ist die Nachbeobachtung der Standard.
- Fotografische Dokumentation: Bei jedem regulären Besuch ein Foto des vorderen Augenabschnitts machen, um objektive Veränderungen zu erfassen.
- Nachbeobachtungsintervall: Bei fehlenden eindeutigen Veränderungen sind regelmäßige Besuche alle 6 Monate bis 1 Jahr üblich.
- Vorübergehende Farb- oder Größenveränderungen aufgrund hormoneller Veränderungen in der Pubertät sind nicht unbedingt eine Indikation für eine Exzision.
Exzisionsbiopsie
Abschnitt betitelt „Exzisionsbiopsie“- Durchgeführt bei kosmetischen Problemen oder Anzeichen einer Malignität (schnelles Wachstum, Farbveränderung, Dickenzunahme)
- Das resezierte Präparat muss zwingend zur pathologischen Untersuchung eingeschickt werden3)
- Grundsatz ist die Entfernung mit Sicherheitsabstand
Amnionmembrantransplantation
Abschnitt betitelt „Amnionmembrantransplantation“Bei großen Resektionsflächen und Bedenken hinsichtlich einer Bindehautvernarbung oder Symblepharon wird eine Amnionmembrantransplantation durchgeführt.
Wirkungen der Amnionmembrantransplantation:
- Entzündungshemmende Wirkung: Reduziert postoperative Entzündungen
- Antifibrotische Wirkung: Unterdrückt die postoperative Narbenbildung der Bindehaut
- Anti-angiogene Wirkung: Unterdrückt die Bildung unerwünschter neuer Blutgefäße
- Fördert eine gute Epithelisierung und ist wirksam zur Vorbeugung von Symblepharon2)
Bei vollständiger Exzision ist das Rezidivrisiko gering. Bei unvollständiger Exzision besteht jedoch die Möglichkeit eines Rezidivs. Zeigt die pathologische Untersuchung des Resektats maligne Befunde, sind eine zusätzliche Behandlung und eine langfristige Nachsorge erforderlich. Auch postoperativ ist eine regelmäßige Nachsorge wünschenswert.
6. Pathophysiologie und detaillierter Entstehungsmechanismus
Abschnitt betitelt „6. Pathophysiologie und detaillierter Entstehungsmechanismus“Proliferation von Nävuszellen und histologische Merkmale
Abschnitt betitelt „Proliferation von Nävuszellen und histologische Merkmale“Die Entstehung des Bindehautnävus beruht auf einer Differenzierungs- und Proliferationsstörung der aus der Neuralleiste stammenden Melanozyten.
- Nävuszellen : unreife Pigmentzellen (Melanozyten in einem Zwischenstadium der Differenzierung aus der Neuralleiste)
- Bilden Zellnester (Theques) in der basalen Bindehautschicht oder unter dem Epithel (subepitheliales Gewebe)
- Treten meist im Kindesalter auf und stoßen im Erwachsenenalter das Wachstum ein, um stabil zu werden
- Zystenbildung : charakteristisches histologisches Merkmal von Nävi. Entsteht durch zystische Einschlüsse des Epithels und ist die histologische Grundlage des tapiokaartigen Aussehens
Mechanismus der altersbedingten Farbveränderung
Abschnitt betitelt „Mechanismus der altersbedingten Farbveränderung“Der Grund, warum Nävi bei Kindern rötlich erscheinen und nach dem Wachstum das Melaninpigment deutlicher wird, ist, dass die Melaninproduktionsfähigkeit in den Nävuszellen mit dem Alter reift. Im frühen Kindesalter, selbst wenn viele Nävuszellen vorhanden sind, ist die Melaninproduktion unzureichend, sodass sie rot bis hellbraun erscheinen. Mit dem Wachstum steigt die Melaninsynthesefähigkeit und die schwarzbraune Farbe wird deutlicher.
Kontinuität mit PAM und malignem Melanom
Abschnitt betitelt „Kontinuität mit PAM und malignem Melanom“- PAM (primäre erworbene Melanose) : fleckige Pigmentierung durch intraepitheliale Proliferation von Melanozyten. PAM mit Atypie ist eine Vorläuferläsion des malignen Melanoms
- Maligne Transformation aus einem Nävus : selten (ca. 1%), aber ein malignes Melanom kann direkt aus einem Nävus entstehen1)
- Verteilung der Ursprünge des konjunktivalen malignen Melanoms: PAM 60-75%, de novo (Neuentstehung) etwa 19%, Nävus 7-20%2)
Histologische Klassifikation (Nävustypen)
Abschnitt betitelt „Histologische Klassifikation (Nävustypen)“Nävi können histologisch wie folgt klassifiziert werden4).
- Junkitonsnävus : Nävuszellen auf die basale Epithelschicht beschränkt
- Subepithelialer Nävus : Nävuszellen im subepithelialen Gewebe vorhanden
- Compound-Nävus : Nävuszellen sowohl in der basalen Epithelschicht als auch im subepithelialen Gewebe vorhanden
- Blauer Nävus (blue nevus) : Pigmentierte spindelförmige Zellen tief unter dem Epithel
7. Aktuelle Forschung und zukünftige Perspektiven
Abschnitt betitelt „7. Aktuelle Forschung und zukünftige Perspektiven“Verbesserung der diagnostischen Genauigkeit durch immunhistochemisches Panel
Abschnitt betitelt „Verbesserung der diagnostischen Genauigkeit durch immunhistochemisches Panel“Bisher als „unbestimmt“ eingestufte konjunktivale melanozytäre proliferative Läsionen können nun durch die kombinierte Bewertung eines immunhistochemischen Panels (PRAME, p16, HMB45, Ki-67 usw.) neu klassifiziert werden. Insbesondere PRAME wird als der aussagekräftigste Differenzierungsmarker beachtet, der bei Nävi negativ und bei malignen Melanomen positiv ist5).
Nicht-invasive Diagnostik mittels konfokaler Mikroskopie
Abschnitt betitelt „Nicht-invasive Diagnostik mittels konfokaler Mikroskopie“Die nicht-invasive Echtzeitbewertung mittels konfokaler Laser-Scanning-Mikroskopie (CLSM) wird erforscht. Sie könnte zelluläre Informationen (Kernmorphologie, Zelldichte) in vivo sichtbar machen, die mit der Spaltlampenuntersuchung nicht gewonnen werden können, und eine Anwendung zur Diagnose ohne Biopsie wird erwartet.
Differenzierung zwischen gutartig und bösartig durch FISH-Analyse
Abschnitt betitelt „Differenzierung zwischen gutartig und bösartig durch FISH-Analyse“Die Fluoreszenz-in-situ-Hybridisierung (FISH) bewertet genomische Veränderungen wie RREB1 (6p25), CCND1 (11q13), MYB (6q23) und MYC (8q24), um das maligne Potenzial histologisch unbestimmter Läsionen vorherzusagen. Die FISH-Analyse des tief penetrierenden Nävus (DPN) zeigte, dass alle Fälle BRAF V600E-positiv und NRAS Q61R-negativ waren, was die Aufklärung der molekularen Eigenschaften von Nävi vorantreibt5).
8. Referenzen
Abschnitt betitelt „8. Referenzen“-
Shields CL, Fasiudden A, Mashayekhi A, et al. Conjunctival nevi: clinical features and natural course in 410 consecutive patients. Arch Ophthalmol. 2004;122(2):167-175.
-
Shields CL, Shields JA. Tumors of the conjunctiva and cornea. Surv Ophthalmol. 2004;49(1):3-24.
-
Shields CL, Shields JA, Augsburger JJ. Conjunctival nevi. Int Ophthalmol Clin. 1993;33(3):35-44.
-
Jakobiec FA, Folberg R, Iwamoto T. Clinicopathologic characteristics of premalignant and malignant melanocytic lesions of the conjunctiva. Ophthalmology. 1989;96(2):147-166.
-
Kenawy N, Lake SL, Coupland SE, Damato BE. Conjunctival melanoma and melanocytic intra-epithelial neoplasia. Eye (Lond). 2013;27(2):142-152.
