
خال ملتحمه
1. خال ملتحمه چیست
Section titled “1. خال ملتحمه چیست”خال ملتحمه (conjunctival nevus) زمانی رخ میدهد که سلولهای خال (nevus cell، سلولهای رنگدانهای نابالغ) در سلولهای پایه ملتحمه یا زیر اپیتلیوم تکثیر مییابند. همچنین ممکن است در کارونکل (برآمدگی گوشه داخلی چشم که در تخلیه اشک نقش دارد) و چین هلالی دیده شود.
خال ملتحمه شایعترین تومور خوشخیم رنگدانهدار ملتحمه است و در عمل روزمره بسیار رایج دیده میشود. اغلب در دوران کودکی رخ میدهد و پس از رشد، سیر پایداری دارد. به ندرت ممکن است بدخیم شود، بنابراین پیگیری منظم مهم است.
اپیدمیولوژی و ویژگیهای سنی
Section titled “اپیدمیولوژی و ویژگیهای سنی”- اغلب در دوران کودکی رخ میدهد (مادرزادی یا اوایل کودکی)
- ویژگی دوران کودکی: رنگدانه کم و رنگ قرمز. با افزایش سن، رنگدانه ملانین واضحتر میشود
- تغییرات هورمونی بلوغ ممکن است رنگ و اندازه را تغییر دهد
- تغییرات ناگهانی در بزرگسالی دلیلی برای شک به بدخیمی است
- خطر تبدیل بدخیم در کل حدود 1٪ است1)
جایگاه در تومورهای ملانوسیتی ملتحمه
Section titled “جایگاه در تومورهای ملانوسیتی ملتحمه”خال ملتحمه (Conjunctival nevus) شایعترین و خوشخیمترین تومور از گروه تومورهای ملانوسیتی ملتحمه است. ارتباط آن با سایر تومورها به شرح زیر است:
- خال ملتحمه: ضایعه رنگدانهدار برجسته ناشی از تکثیر سلولهای خال (این بخش)
- ملانوز ملتحمه (PAM): رنگدانههای لکهای ناشی از تکثیر غیرطبیعی ملانوسیتها. بدون برجستگی
- ملانوم بدخیم ملتحمه: تبدیل بدخیم از PAM یا خال. حدود ۲٪ از تومورهای چشمی را تشکیل میدهد
بسیاری از خالهای ملتحمه خوشخیم هستند و در صورت عدم وجود مشکلات زیبایی و علائم بدخیمی، فقط با پیگیری منظم مدیریت میشوند. با این حال، در صورت مشاهده رشد سریع، تغییر رنگ، افزایش ضخامت ضایعه یا عروق توموری فراوان، احتمال بدخیمی وجود دارد و باید فوراً به پزشک متخصص مراجعه و بیوپسی برداشتی در نظر گرفته شود.
۲. علائم اصلی و یافتههای بالینی
Section titled “۲. علائم اصلی و یافتههای بالینی”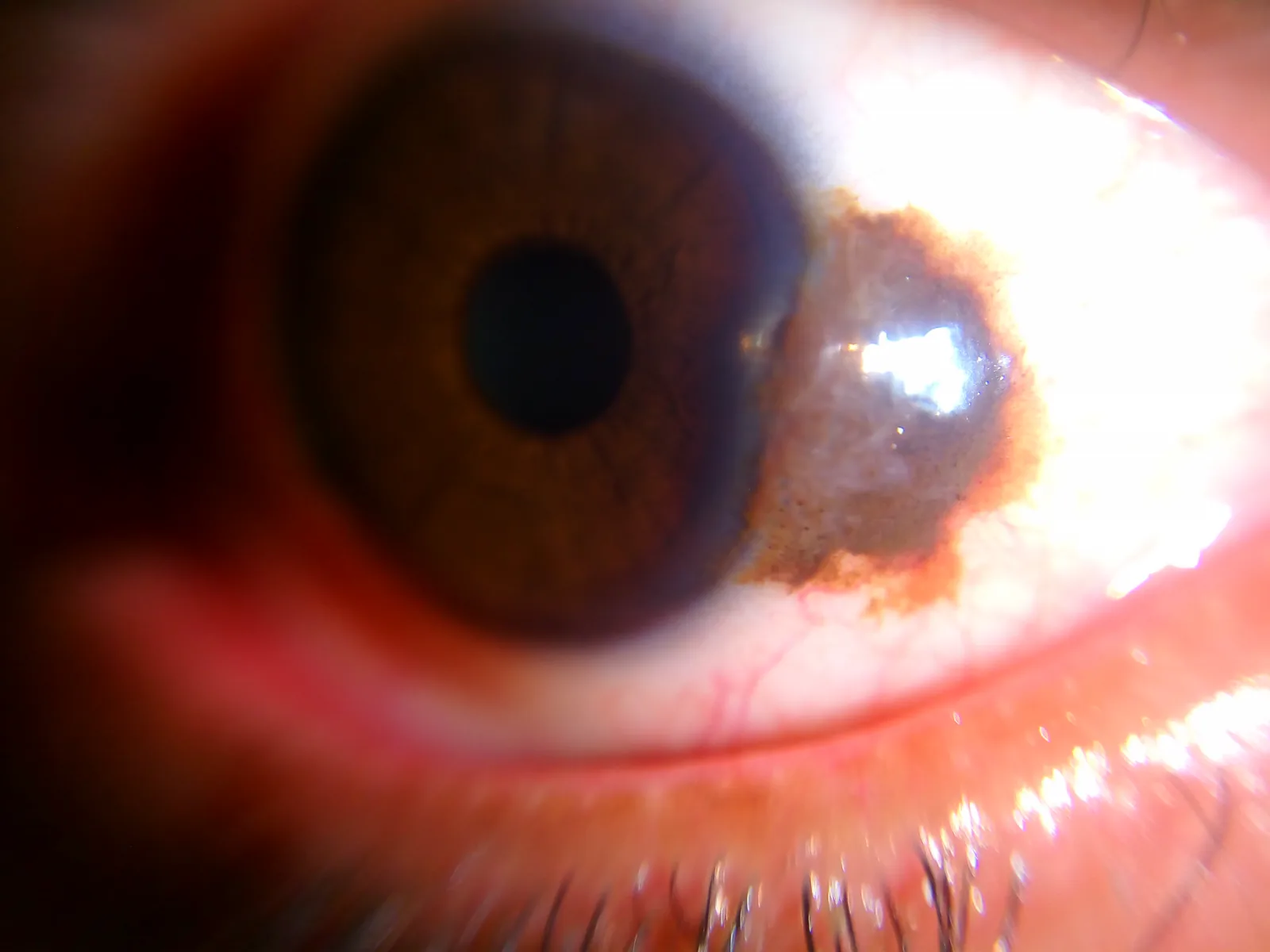
علائم ذهنی
Section titled “علائم ذهنی”بیشتر شکایات بیماران مبتلا به خال ملتحمه مربوط به مسائل زیبایی است. اختلال عملکردی نادر است.
- شکایت زیبایی (ضایعه قهوهای-سیاه یا قهوهای-قرمز قابل توجه)
- برخی بیماران به دلیل رشد سریع یا تغییر رنگ مراجعه میکنند
- ممکن است با احساس تحریک یا جسم خارجی همراه باشد
یافتههای بالینی (ارزیابی با لامپ شکافدار)
Section titled “یافتههای بالینی (ارزیابی با لامپ شکافدار)”مشاهده با لامپ شکافدار (اسلیت لمپ) برای ارزیابی خال ملتحمه ضروری است.
یافتههای حاکی از خوشخیمی:
- ظاهر تاپیوکا مانند: وجود کیستهای دروناپیتلیالی در ضایعه که در لامپ شکافدار مانند دانههای تاپیوکا دیده میشود. این یک یافته کلیدی برای خال است و در صورت وجود، احتمال خال بسیار بالاست.
- همراهی کیستهای ملتحمهای: که با سونوگرافی یا توموگرافی انسجام نوری بخش قدامی (AS-OCT) نیز قابل تأیید است.
- ملتحمه کروی نزدیک لیمبوس: شایع در ناحیه شکاف پلکی
- کارونکل و چین هلالی: ضایعات محدود به این نواحی نیز به عنوان خال شناخته میشوند.
یافتههای حاکی از بدخیمی:
- ضخامت و برجستگی شدید ضایعه: ملانوم بدخیم اغلب برجستگی قابل توجهی نشان میدهد.
- نشت رنگدانه (پیگمانتاسیون منتشر): پخش رنگدانه با مرزهای نامشخص
- عروق تغذیهکننده تومور (feeder vessels) فراوان: به شدت نشاندهنده ملانوم بدخیم است
- رشد سریع: افزایش واضح در مدت زمان کوتاه
خیر. در میان ضایعات رنگدانهدار ملتحمه، خالهای خوشخیم شایعترین هستند و خطر تبدیل بدخیم تنها حدود ۱٪ است. محل ضایعه، وجود کیستهای تاپیوکا مانند، زمان شروع و الگوی تغییرات برای تشخیص خوشخیمی از بدخیمی مهم هستند. در صورت مشاهده تغییرات مشکوک، مراجعه به متخصص توصیه میشود.
۳. علل و عوامل خطر
Section titled “۳. علل و عوامل خطر”مکانیسم ایجاد
Section titled “مکانیسم ایجاد”خال ملتحمه در اثر تکثیر سلولهای خال در سلولهای پایه ملتحمه یا زیر اپیتلیوم در دوران کودکی ایجاد میشود. علت ایجاد اغلب مادرزادی است و ارتباط واضحی با عوامل خطر خارجی ندارد.
- سلولهای خال در دوران کودکی در ملتحمه تجمع یافته و تودههای تکثیری خوشخیم تشکیل میدهند
- بسیاری از آنها پس از رشد پایدار شده و خودبهخود پسرفت نمیکنند
- معمولاً مادرزادی یا با شروع در اوایل کودکی هستند
خطر تبدیل بدخیم
Section titled “خطر تبدیل بدخیم”مکانیسم ایجاد تبدیل بدخیم به طور کامل شناخته نشده است، اما موارد زیر مرتبط هستند1, 2).
- خطر کلی تبدیل بدخیم حدود ۱٪ و پایین است1)
- تغییرات هورمونی مانند بلوغ و بارداری ممکن است به طور موقت رنگ یا اندازه را تغییر دهند
- با این حال، تغییر ناشی از تغییرات هورمونی به معنای بدخیمی نیست
- تغییرات ناگهانی در بزرگسالی (به ویژه افزایش اندازه در طی چند هفته تا چند ماه) نشانه بدخیمی است
4. تشخیص و روشهای آزمایش
Section titled “4. تشخیص و روشهای آزمایش”مراحل تشخیص بالینی
Section titled “مراحل تشخیص بالینی”هنگام مشاهده یک ضایعه برجسته قهوهای تیره در ملتحمه با چشم غیرمسلح، تشخیص افتراقی بین خال، ملانوز و ملانوم بدخیم تنها بر اساس ظاهر دشوار است. تشخیص قطعی با بررسی پاتولوژیک نمونه برداشته شده انجام میشود.
نکات ارزیابی در معاینه با لامپ شکاف:
- وجود کیست تاپیوکا مانند: در صورت وجود، به شدت نشاندهنده خال است
- ضخامت و برجستگی ضایعه: افزایش ضخامت یا برجستگی شدید نشانه بدخیمی است
- نشت رنگدانه: پخش رنگدانه با مرز نامشخص نشانه بدخیمی است
- وجود عروق توموری: عروق توموری فراوان نشاندهنده ملانوم بدخیم است
- زمان شروع و سیر: ضایعه پایدار طولانی مدت از دوران کودکی نشانه خوشخیمی است. افزایش سریع در بزرگسالی نیاز به توجه دارد
تصویربرداری
Section titled “تصویربرداری”- توموگرافی انسجام نوری بخش قدامی (AS-OCT): امکان ارزیابی عمق ضایعه، وجود کیست و غشای بومن
- میکروسکوپ اولتراسوند زیستی (UBM): اندازهگیری ضخامت تومور و بررسی نفوذ به صلبیه
- سونوگرافی: برای تشخیص کیستهای همراه با خال مفید است
تشخیص افتراقی
Section titled “تشخیص افتراقی”| بیماری افتراقی | نکات افتراقی |
|---|---|
| ملانوز ملتحمه (PAM) | بدون برجستگی، رنگدانههای لکهای گسترده، شروع در میانسالی یا بعد از آن |
| ملانوم بدخیم ملتحمه | رشد سریع، برجستگی شدید، عروق توموری فراوان، نشت رنگدانه |
| رنگدانه نژادی | دو طرفه، بیشتر در ناحیه شکاف پلک، مسطح و بدون برجستگی |
| ضایعه رنگدانهدار کارونکل (اکتسابی) | محدود به کارونکل، شروع در بزرگسالی یا بعد از آن |
مارکرهای ایمونوهیستوشیمی
Section titled “مارکرهای ایمونوهیستوشیمی”برای تشخیص قطعی و افتراق خوشخیمی از بدخیمی، بررسی پاتولوژی ضروری است. در ویرایش پنجم WHO، ایمونوهیستوشیمی مارکرهای ملانوسیتی به عنوان معیار تشخیصی پذیرفته شده است.
| مارکر | خال | ملانوم | توضیحات |
|---|---|---|---|
| S100 | + | + | مشترک در سلولهای ملانوسیتی |
| SOX10 | + | + | مشترک در سلولهای ملانوسیتی |
| HMB45 | + | + | مشترک در سلولهای ملانوسیتی |
| Melan-A/MART-1 | + | + | مشترک در سلولهای ملانوسیتی |
| Ki-67 | پایین | ≥10-15% | شاخص تکثیر |
| p16 | حفظ شده | از دست رفته | مارکر سرکوب تومور |
| PRAME | − | + | قویترین مارکر تمایز خوشخیمی/بدخیمی |
| bcl2 | − | متوسط تا قوی مثبت | مهار آپوپتوز |
کیستهای داخل اپیتلیالی که در داخل خال ملتحمه تشکیل میشوند، در معاینه با لامپ شکاف (اسلیت لامپ) مانند دانههای تاپیوکا دیده میشوند. کیستها ساختاری بافتی مشخص برای خال هستند و اگر این یافت شود، احتمال خال بودن بیشتر از تومور بدخیم است. از آنجایی که این یک یافته بالینی با ارزش تشخیصی است، در معاینه با لامپ شکاف حتماً بررسی میشود.
5. روشهای درمانی استاندارد
Section titled “5. روشهای درمانی استاندارد”الگوریتم تصمیمگیری درمانی
Section titled “الگوریتم تصمیمگیری درمانی”استراتژی درمان بر اساس وجود یا عدم وجود مشکلات زیبایی و یافتههای مشکوک به بدخیمی تعیین میشود.
- بدون مشکل زیبایی و بدون یافته مشکوک به بدخیمی → پیگیری منظم با ثبت عکس
- وجود مشکل زیبایی یا یافته مشکوک به بدخیمی → بیوپسی برداشتی
- ضایعات بزرگ (در صورت نگرانی از ایجاد اسکار ملتحمه یا چسبندگی پلک به کره چشم) → همراه با پیوند غشای آمنیوتیک
- آسیبشناسی نمونه برداشتی الزامی است (برای تشخیص قطعی خوشخیمی یا بدخیمی)
پیگیری
Section titled “پیگیری”- در صورت عدم وجود مشکل زیبایی و عدم وجود یافته مشکوک به بدخیمی، پیگیری استاندارد است.
- ثبت عکس: در هر ویزیت منظم، از بخش قدامی چشم عکس گرفته میشود تا تغییرات عینی بررسی شود.
- فاصله ویزیت: در صورت عدم تغییر واضح، معمولاً ویزیت منظم هر ۶ ماه تا یک سال انجام میشود.
- تغییرات موقتی در رنگ و اندازه به دلیل تغییرات هورمونی در بلوغ، لزوماً نشانه نیاز به برداشتن نیست.
بیوپسی برداشتی
Section titled “بیوپسی برداشتی”- در صورت وجود مشکلات زیبایی یا یافتههای مشکوک به بدخیمی (رشد سریع، تغییر رنگ، افزایش ضخامت) انجام میشود
- نمونه برداشته شده باید حتماً برای بررسی آسیبشناسی ارسال شود 3)
- اصل بر برداشتن با حاشیه ایمن است
پیوند غشای آمنیوتیک
Section titled “پیوند غشای آمنیوتیک”در مواردی که ناحیه برداشتن بزرگ است و خطر ایجاد اسکار ملتحمه یا چسبندگی پلک به کره چشم وجود دارد، پیوند غشای آمنیوتیک همراه با برداشتن انجام میشود.
اثرات پیوند غشای آمنیوتیک:
- اثر ضدالتهابی: کاهش التهاب پس از جراحی
- اثر ضد فیبروز: جلوگیری از تشکیل اسکار ملتحمه پس از جراحی
- اثر ضد رگزایی: جلوگیری از تشکیل عروق جدید ناخواسته
- اپیتلیالسازی خوب را تسهیل کرده و در پیشگیری از چسبندگی پلک به کره چشم مؤثر است 2)
در صورت برداشتن کامل، خطر عود کم است. با این حال، در صورت برداشتن ناقص احتمال عود وجود دارد. در صورت مشاهده یافتههای بدخیم در بررسی آسیبشناسی نمونه برداشته شده، درمان تکمیلی یا پیگیری طولانی مدت لازم است. توصیه میشود پس از جراحی نیز پیگیری منظم با مراجعات دورهای ادامه یابد.
۶. فیزیوپاتولوژی و مکانیسم دقیق بروز
Section titled “۶. فیزیوپاتولوژی و مکانیسم دقیق بروز”تکثیر سلولهای خال و ویژگیهای بافتشناسی
Section titled “تکثیر سلولهای خال و ویژگیهای بافتشناسی”ایجاد خال ملتحمه بر اساس ناهنجاری در تمایز و تکثیر سلولهای رنگدانهدار مشتق از تاج عصبی است.
- سلولهای خال: سلولهای رنگدانهای نابالغ (ملانوسیتها در مرحله میانی تمایز از تاج عصبی)
- تشکیل تودههای سلولی (theque) در لایه بازال ملتحمه یا زیر اپیتلیوم (بافت زیر اپیتلیال)
- اغلب در دوران کودکی ظاهر میشوند و در بزرگسالی رشدشان متوقف و پایدار میشود
- تشکیل کیست: ویژگی بافتشناسی خاص خال. در اثر فرورفتگی کیستیک اپیتلیوم ایجاد میشود و زمینه بافتشناسی ظاهر تاپیوکا مانند را فراهم میکند
مکانیسم تغییر رنگ با افزایش سن
Section titled “مکانیسم تغییر رنگ با افزایش سن”دلیل اینکه خال کودکان رنگ قرمز دارد و پس از رشد، رنگدانه ملانین واضحتر میشود این است که توانایی تولید ملانین در سلولهای خال با افزایش سن بالغ میشود. در دوران کودکی، حتی اگر سلولهای خال زیاد باشند، تولید ملانین ناکافی است و به رنگ قرمز تا قهوهای روشن دیده میشود. با رشد، توانایی سنتز ملانین افزایش یافته و رنگ قهوهای تیره واضح میشود.
تداوم با PAM و ملانوم بدخیم
Section titled “تداوم با PAM و ملانوم بدخیم”- PAM (ملانوز اولیه اکتسابی): رنگدانههای لکهای ناشی از تکثیر داخل اپیتلیال ملانوسیتها. PAM همراه با آتیپی یک ضایعه پیشسرطانی برای ملانوم بدخیم است
- تبدیل بدخیم از خال: نادر (حدود ۱٪) اما ممکن است ملانوم بدخیم مستقیماً از خال ایجاد شود1)
- توزیع منشأ ملانوم بدخیم ملتحمه: ۶۰-۷۵٪ از PAM، حدود ۱۹٪ de novo (ایجاد جدید)، ۷-۲۰٪ از خال2)
طبقهبندی بافتشناسی (انواع خال)
Section titled “طبقهبندی بافتشناسی (انواع خال)”خال از نظر بافتشناسی به شرح زیر طبقهبندی میشود4).
- خال مرزی (junctional nevus): سلولهای خال محدود به لایه بازال اپیتلیوم
- خال زیر اپیتلیال (subepithelial nevus): سلولهای خال در بافت زیر اپیتلیال
- خال مرکب (compound nevus): سلولهای خال هم در لایه بازال اپیتلیوم و هم در بافت زیر اپیتلیال وجود دارند
- خال آبی (blue nevus): سلولهای دوکی شکل حاوی رنگدانه در عمق زیر اپیتلیوم قرار دارند
7. تحقیقات جدید و چشماندازهای آینده
Section titled “7. تحقیقات جدید و چشماندازهای آینده”بهبود دقت تشخیصی با پانل ایمونوهیستوشیمی
Section titled “بهبود دقت تشخیصی با پانل ایمونوهیستوشیمی”ضایعات تکثیری ملانوسیتی ملتحمه که قبلاً «نامشخص» تلقی میشدند، اکنون با ارزیابی ترکیبی پانل ایمونوهیستوشیمی (PRAME، p16، HMB45، Ki-67 و غیره) قابل طبقهبندی مجدد هستند. به ویژه PRAME به عنوان قویترین نشانگر افتراقی که در خالها منفی و در ملانوم بدخیم مثبت است، مورد توجه قرار گرفته است5).
تشخیص غیرتهاجمی با میکروسکوپ کانفوکال
Section titled “تشخیص غیرتهاجمی با میکروسکوپ کانفوکال”ارزیابی غیرتهاجمی و بلادرنگ با استفاده از میکروسکوپ کانفوکال لیزری (CLSM) در حال تحقیق است. این روش امکان مشاهده اطلاعات سطح سلولی (شکل هسته، تراکم سلولی) را به صورت زنده فراهم میکند که با معاینه با لامپ شکافی قابل دستیابی نیست و انتظار میرود در تشخیص بدون نیاز به بیوپسی کاربرد داشته باشد.
تشخیص خوشخیمی و بدخیمی با آنالیز FISH
Section titled “تشخیص خوشخیمی و بدخیمی با آنالیز FISH”در آنالیز هیبریداسیون فلورسانس درجا (FISH)، با ارزیابی تغییرات ژنومی مانند RREB1 (6p25)، CCND1 (11q13)، MYB (6q23) و MYC (8q24) میتوان پتانسیل بدخیمی ضایعات نامشخص از نظر بافتشناسی را پیشبینی کرد. در آنالیز FISH خالهای عمیق نفوذی (DPN)، BRAF V600E در همه موارد مثبت و NRAS Q61R در همه موارد منفی تأیید شده است و ویژگیهای مولکولی خالها در حال روشن شدن است5).
8. منابع
Section titled “8. منابع”-
Shields CL, Fasiudden A, Mashayekhi A, et al. Conjunctival nevi: clinical features and natural course in 410 consecutive patients. Arch Ophthalmol. 2004;122(2):167-175.
-
Shields CL, Shields JA. Tumors of the conjunctiva and cornea. Surv Ophthalmol. 2004;49(1):3-24.
-
Shields CL, Shields JA, Augsburger JJ. Conjunctival nevi. Int Ophthalmol Clin. 1993;33(3):35-44.
-
Jakobiec FA, Folberg R, Iwamoto T. Clinicopathologic characteristics of premalignant and malignant melanocytic lesions of the conjunctiva. Ophthalmology. 1989;96(2):147-166.
-
Kenawy N, Lake SL, Coupland SE, Damato BE. Conjunctival melanoma and melanocytic intra-epithelial neoplasia. Eye (Lond). 2013;27(2):142-152.
