
結膜痣
1. 什麼是結膜痣?
Section titled “1. 什麼是結膜痣?”結膜痣是痣細胞(未成熟的色素細胞)在結膜基底細胞或上皮下增殖形成的。也可出現在淚阜(內眼角參與淚液排出的隆起部)或半月皺襞。
結膜痣是最常見的結膜色素良性腫瘤,在日常診療中非常常見。多數在幼年時期發生,成長後保持穩定。少數情況下可能惡化,因此定期追蹤很重要。
流行病學與年齡特徵
Section titled “流行病學與年齡特徵”- 多數在幼年時期發生(先天性或兒童早期)
- 兒童期特徵:色素沉著少,呈紅色調。隨著年齡增長,黑色素變得明顯。
- 青春期荷爾蒙變化可能導致顏色或大小改變。
- 成年期後的急劇變化是懷疑惡化的契機。
- 整體惡性轉化風險約為1%1)
在結膜黑色素細胞腫瘤中的定位
Section titled “在結膜黑色素細胞腫瘤中的定位”結膜母斑是結膜黑色素細胞腫瘤中最良性且最常見的疾病群。與其他腫瘤的關係如下:
- 結膜母斑:由母斑細胞增生引起的隆起性色素病變(本節)
- 結膜黑色素沉著(PAM):由黑色素細胞異常增生引起的斑塊狀色素沉著,無隆起
- 結膜惡性黑色素瘤:由PAM或母斑惡化而來,約占所有眼腫瘤的2%
大多數結膜母斑是良性的,如果沒有美容問題或惡性徵象,僅需觀察追蹤。但如果出現快速增大、顏色變化、病變增厚或豐富的腫瘤血管,則有惡化可能,需要儘快就診專科醫師,考慮切除切片檢查。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”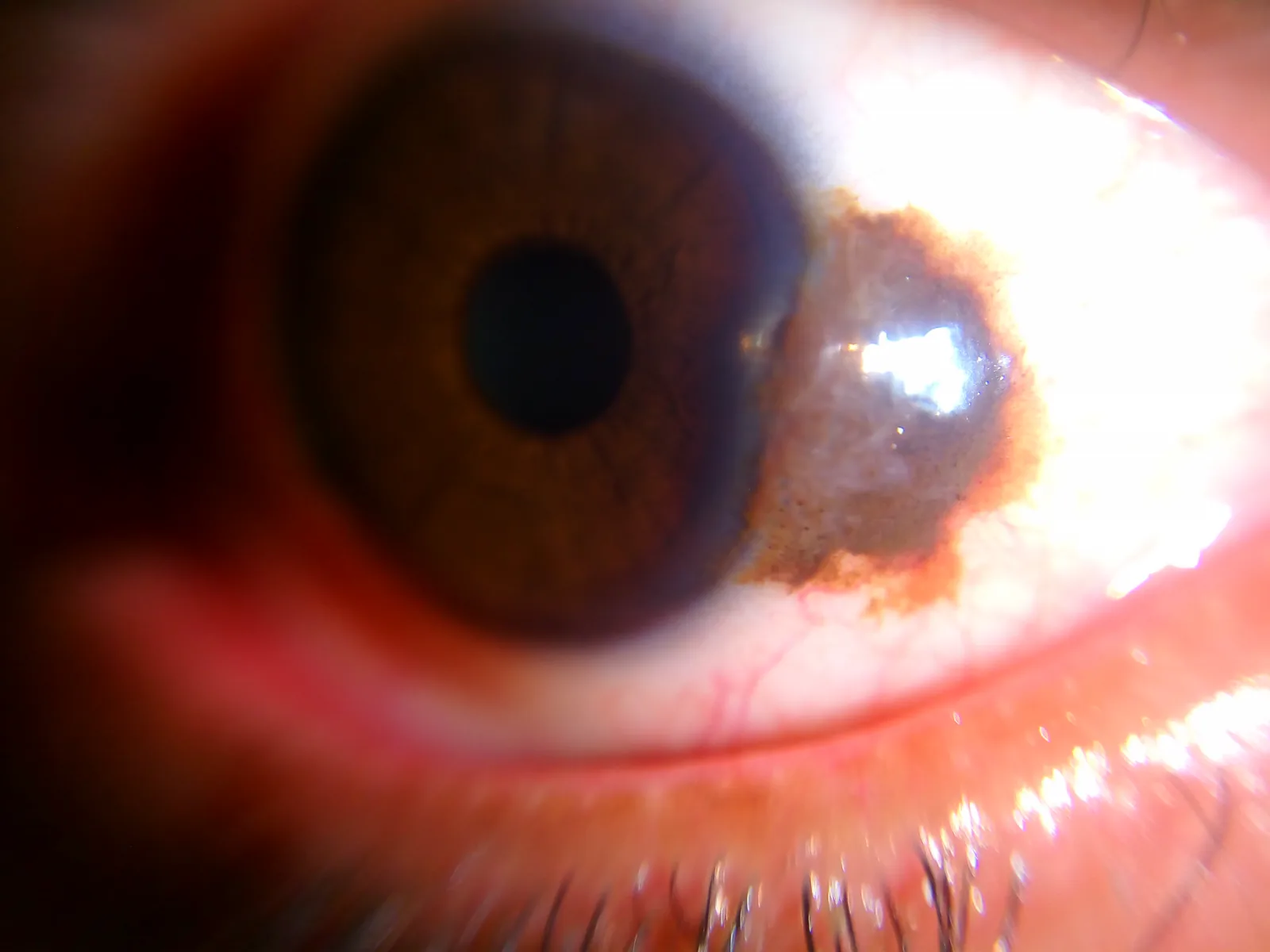
結膜母斑的自覺症狀大多是美容方面的主訴。很少伴有功能性障礙。
- 美容方面的主訴(黑褐色或紅褐色病變明顯)
- 有些患者因注意到快速增大或顏色變化而就診
- 可能伴有刺激感或異物感
臨床所見(裂隙燈顯微鏡評估)
Section titled “臨床所見(裂隙燈顯微鏡評估)”提示良性的所見:
- **木薯樣外觀:**病變內存在囊樣結構(上皮內囊腫),在裂隙燈下看起來像木薯粒。這是痣的特徵性關鍵所見,如果存在,病變極有可能是痣。
- **伴有結膜包涵囊腫:**也可透過超音波或前段光學同調斷層掃描(AS-OCT)確認
- **角膜緣附近的球結膜:**好發於眼瞼裂區
- **淚阜和半月皺襞:**侷限於這些部位的病變也視為痣
提示惡性的所見:
- **病變厚度或隆起明顯:**惡性黑色素瘤常表現為明顯隆起
- **色素彌散(瀰漫性色素沉著):**邊界不清的色素散布
- 豐富的腫瘤血管(feeder vessels):強烈暗示惡性黑色素瘤
- 快速增大:短期內明顯增大
不是。在結膜的色素性病變中,良性痣最為常見,惡性轉變風險僅約1%。病變部位、有無木薯樣囊腫、發病時間及變化模式對鑑別良惡性很重要。如有可疑變化,建議就診專科醫師。
3. 原因與風險因素
Section titled “3. 原因與風險因素”結膜痣是由於兒童期痣細胞在結膜基底細胞層或上皮下增殖所致。病因多為先天性,與外源性風險因素無明顯關聯。
- 兒童期痣細胞在結膜中聚集,形成良性增殖灶。
- 多數在生長後穩定,不會自然消退。
- 典型為先天性或兒童早期發病。
惡性轉變風險
Section titled “惡性轉變風險”惡性轉變的機轉尚未完全闡明,但以下因素相關1, 2)。
- 總體惡性轉變風險較低,約1%1)。
- 青春期、妊娠等激素變化時可能出現暫時的顏色或大小改變。
- 但激素變化引起的改變本身並不意味著惡性轉變。
- 成年期後的急劇變化(尤其是數週至數月內的增大)是惡性轉變的指標
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”臨床診斷步驟
Section titled “臨床診斷步驟”肉眼看到結膜上出現黑褐色隆起性病變時,僅憑外觀很難區分痣、黑變病和惡性黑色素瘤。通過切除標本的病理檢查進行確診。
裂隙燈顯微鏡檢查的評估要點:
- 是否存在木薯樣囊腫:存在則強烈提示為痣
- 病變厚度與隆起:厚度增加或明顯隆起提示惡性
- 色素擴散:邊界不清的色素散布提示惡性
- 腫瘤血管:豐富的腫瘤血管提示惡性黑色素瘤
- 發病時間與病程:自幼長期穩定的病變提示良性。成年後快速增大需警惕
| 鑑別疾病 | 鑑別要點 |
|---|---|
| 結膜黑變病(PAM) | 無隆起,廣泛斑片狀色素沉著,中年後發病 |
| 結膜惡性黑色素瘤 | 快速增大,明顯隆起,豐富腫瘤血管,色素滲出 |
| 種族性色素沉著 | 雙側性,多見於瞼裂區,平坦無隆起 |
| 淚阜色素病變(後天性) | 局限於淚阜,成年後發病 |
免疫組織化學標記
Section titled “免疫組織化學標記”確診及良惡性鑑別需進行病理組織學檢查。WHO第5版已將黑色素細胞標記免疫組織化學作為診斷標準。
| 標記 | 痣 | 黑色素瘤 | 備註 |
|---|---|---|---|
| S100 | + | + | 黑色素細胞系共通 |
| SOX10 | + | + | 黑色素細胞系共通 |
| HMB45 | + | + | 黑色素細胞系共通 |
| Melan-A/MART-1 | + | + | 黑色素細胞系共通 |
| Ki-67 | 低 | 10%~15%或以上 | 增殖指數 |
| p16 | 保留 | 消失 | 腫瘤抑制標記 |
| PRAME | − | + | 最有力的良惡性鑑別標記 |
| bcl2 | − | 中至強陽性 | 凋亡抑制 |
5. 標準治療方法
Section titled “5. 標準治療方法”治療方針決定流程
Section titled “治療方針決定流程”治療方針根據是否存在美容問題和是否存在惡性化暗示所見來決定。
- 無美容問題·無惡性暗示所見 → 定期追蹤,包括拍照記錄
- 有美容問題或有惡性暗示所見 → 切除切片檢查
- 大的病變(擔心結膜瘢痕化或眼瞼球粘連時)→ 合併羊膜移植
- 切除標本的病理檢查是必須的(為確定良惡性診斷)
- 如果沒有美容問題且未發現惡性暗示所見,追蹤觀察是標準做法。
- 拍照記錄:每次定期就診時拍攝眼前段照片,客觀掌握變化。
- 就診間隔:如果沒有明顯變化,通常每6個月至1年定期就診一次。
- 青春期荷爾蒙變化導致的暫時性顏色或大小變化,不一定需要切除。
切除切片檢查
Section titled “切除切片檢查”- 當有美觀問題或惡性化徵兆(快速增大、顏色變化、厚度增加)時進行。
- 切除的檢體必須送病理檢查3)。
- 原則上需確保安全切除邊緣。
當切除部位較大,擔心結膜瘢痕化或眼瞼球粘連時,合併羊膜移植。
羊膜移植的效果:
- 抗發炎作用:減輕術後發炎
- 抗纖維化作用:抑制術後結膜瘢痕形成
- 抗血管新生作用:抑制不必要的血管新生
- 促進良好的上皮化,有效預防眼瞼球粘連2)。
完全切除後,復發風險低。但若切除不完全,則可能復發。如果切除檢體的病理檢查發現惡性表現,則需追加治療或長期追蹤。術後建議定期回診追蹤。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”痣細胞的增殖與組織學特徵
Section titled “痣細胞的增殖與組織學特徵”結膜痣的發生基於神經嵴來源的色素細胞的分化與增殖異常。
- 痣細胞:未成熟的色素細胞(黑色素細胞從神經嵴分化過程中的中間階段細胞)
- 在結膜基底細胞層或上皮下(上皮下組織)形成細胞巢(theque)
- 多數在兒童期出現,成年後停止增生並穩定
- 囊腫形成:痣特有的組織學特徵。由上皮的囊狀包埋形成,是木薯樣外觀的組織學基礎
隨年齡變化的顏色變化機制
Section titled “隨年齡變化的顏色變化機制”兒童痣呈紅色調,成長後黑色素變得明顯的原因,是痣細胞內的黑色素生成能力隨年齡增長而成熟。幼兒期即使存在大量痣細胞,由於黑色素生成不足,呈現紅色至淺褐色。隨著成長,黑色素合成能力增強,黑褐色調變得明顯。
與PAM和惡性黑色素瘤的連續性
Section titled “與PAM和惡性黑色素瘤的連續性”- PAM(原發性後天性黑變病):黑色素細胞上皮內增生導致的斑塊狀色素沉著。伴有異型的PAM是惡性黑色素瘤的前驅病變
- 痣的惡性轉化:罕見(約1%),但痣可直接發展為惡性黑色素瘤1)
- 結膜惡性黑色素瘤的起源分佈:PAM 60–75%,新發約19%,痣來源7–20%2)
組織學分類(痣的類型)
Section titled “組織學分類(痣的類型)”痣在組織學上可分為以下類型4)。
- 交界痣(junctional nevus):痣細胞侷限於上皮基底層
- 上皮下痣(subepithelial nevus):痣細胞存在於上皮下組織
- 複合痣(compound nevus):痣細胞同時存在於上皮基底層和上皮下組織
- 藍痣(blue nevus):帶有色素的梭形細胞存在於上皮下深層
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”免疫組織化學組合檢測提高診斷準確性
Section titled “免疫組織化學組合檢測提高診斷準確性”以往被歸類為「不確定」的結膜黑色素細胞增生性病變,透過免疫組織化學組合檢測(PRAME、p16、HMB45、Ki-67等)的聯合評估,正在變得可以重新分類。特別是PRAME作為最有力的鑑別標誌物受到關注,在痣中呈陰性,在惡性黑色素瘤中呈陽性5)。
共聚焦顯微鏡非侵入性診斷
Section titled “共聚焦顯微鏡非侵入性診斷”利用共聚焦雷射掃描顯微鏡(CLSM)進行非侵入性即時評估的研究正在進行中。它可能能夠在活體狀態下觀察到裂隙燈檢查無法獲得的細胞層級資訊(核形態、細胞密度),有望應用於避免切片檢查的診斷。
FISH分析鑑別良惡性
Section titled “FISH分析鑑別良惡性”螢光原位雜交(FISH)分析透過評估RREB1(6p25)、CCND1(11q13)、MYB(6q23)、MYC(8q24)等基因組變化,可能預測組織學上不確定病變的惡性潛能。在深部穿透性痣(DPN)的FISH分析中,所有病例BRAF V600E陽性、NRAS Q61R陰性,痣的分子特徵闡明正在推進5)。
8. 參考文獻
Section titled “8. 參考文獻”-
Shields CL, Fasiudden A, Mashayekhi A, et al. Conjunctival nevi: clinical features and natural course in 410 consecutive patients. Arch Ophthalmol. 2004;122(2):167-175.
-
Shields CL, Shields JA. Tumors of the conjunctiva and cornea. Surv Ophthalmol. 2004;49(1):3-24.
-
Shields CL, Shields JA, Augsburger JJ. Conjunctival nevi. Int Ophthalmol Clin. 1993;33(3):35-44.
-
Jakobiec FA, Folberg R, Iwamoto T. Clinicopathologic characteristics of premalignant and malignant melanocytic lesions of the conjunctiva. Ophthalmology. 1989;96(2):147-166.
-
Kenawy N, Lake SL, Coupland SE, Damato BE. Conjunctival melanoma and melanocytic intra-epithelial neoplasia. Eye (Lond). 2013;27(2):142-152.
