
Nævus conjonctival
1. Qu’est-ce qu’un naevus conjonctival ?
Section intitulée « 1. Qu’est-ce qu’un naevus conjonctival ? »Le naevus conjonctival est une prolifération de cellules naeviques (cellules pigmentaires immatures) dans les cellules basales conjonctivales ou sous l’épithélium. On peut également le trouver au niveau de la caroncule (relief de l’angle interne impliqué dans l’évacuation des larmes) ou du pli semi-lunaire.
Le naevus conjonctival est la tumeur bénigne pigmentée conjonctivale la plus courante, fréquemment rencontrée en pratique quotidienne. Il survient souvent dans l’enfance et suit une évolution stable après la croissance. Rarement, il peut devenir malin, d’où l’importance d’un suivi régulier.
Épidémiologie et caractéristiques liées à l’âge
Section intitulée « Épidémiologie et caractéristiques liées à l’âge »- Survient souvent dans l’enfance (congénital ou début de l’enfance)
- Caractéristiques de l’enfance : peu de pigmentation, teinte rougeâtre. Avec l’âge, le pigment mélanique devient plus net.
- Les changements hormonaux de la puberté peuvent modifier la couleur ou la taille.
- Un changement brutal à l’âge adulte est un motif de suspicion de malignité.
- Le risque de transformation maligne est d’environ 1 % au total1)
Place parmi les tumeurs mélanocytaires conjonctivales
Section intitulée « Place parmi les tumeurs mélanocytaires conjonctivales »Le naevus conjonctival constitue le groupe de tumeurs mélanocytaires de la conjonctive le plus bénin et le plus fréquent. Les relations avec les autres tumeurs sont les suivantes :
- Naevus conjonctival : lésion pigmentée surélevée due à la prolifération de cellules naeviques (cette section)
- Mélanose conjonctivale (PAM) : pigmentation maculaire due à une prolifération anormale des mélanocytes. Sans surélévation.
- Mélanome malin conjonctival : transformation maligne d’un PAM ou d’un naevus. Représente environ 2 % de toutes les tumeurs oculaires.
La plupart des naevus conjonctivaux sont bénins ; en l’absence de problème esthétique ou de signes de malignité, une simple surveillance est suffisante. Cependant, en cas d’augmentation rapide de taille, de changement de couleur, d’épaississement de la lésion ou de vascularisation tumorale abondante, une possible transformation maligne doit être envisagée, et une consultation spécialisée rapide pour une biopsie-exérèse est nécessaire.
2. Principaux symptômes et signes cliniques
Section intitulée « 2. Principaux symptômes et signes cliniques »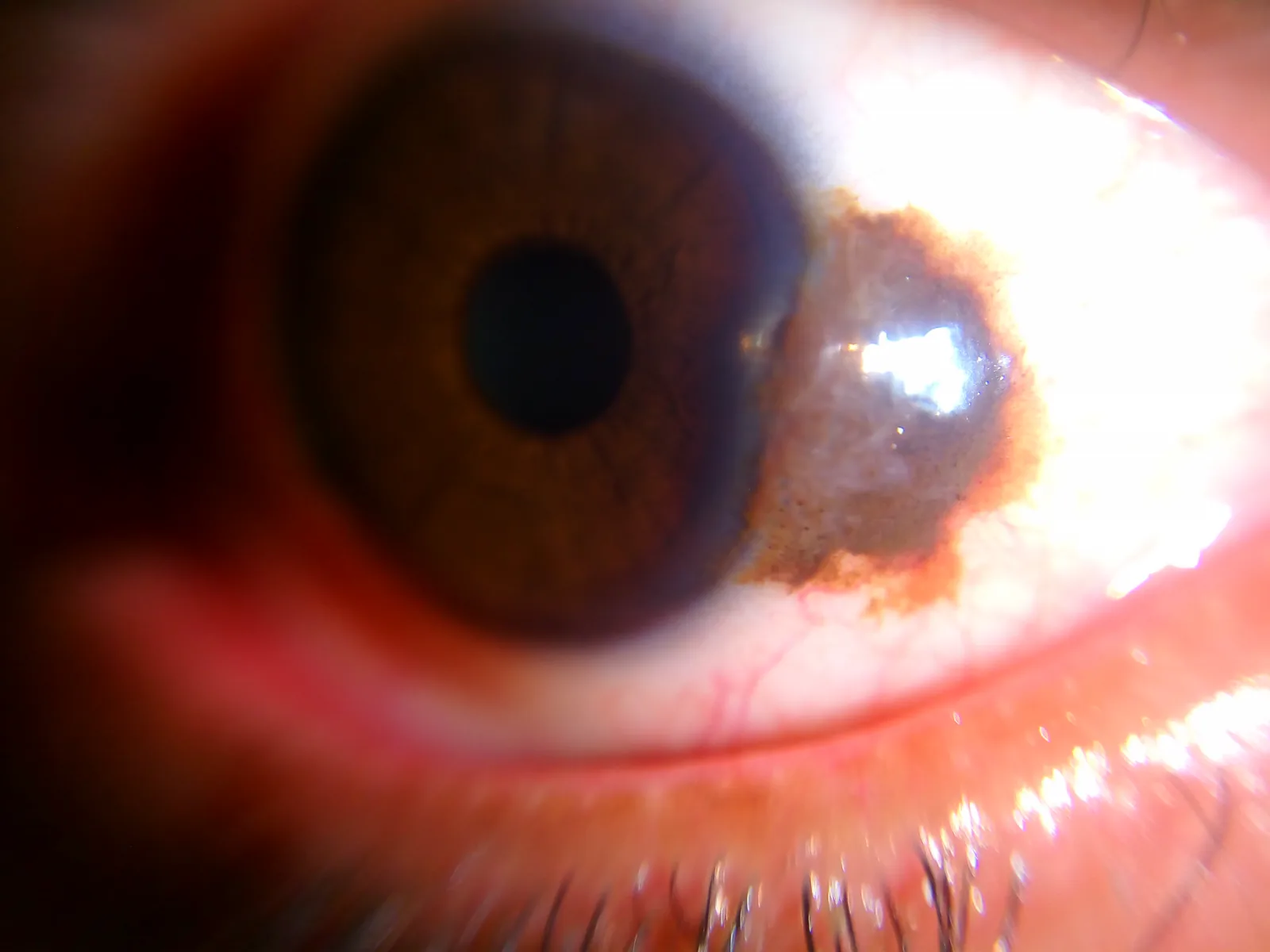
Symptômes subjectifs
Section intitulée « Symptômes subjectifs »La plupart des symptômes subjectifs du naevus conjonctival sont d’ordre esthétique. Les troubles fonctionnels sont rares.
- Préoccupation esthétique (lésion brun-noir ou brun-rouge visible)
- Consultation parfois motivée par une augmentation rapide de taille ou un changement de couleur
- Peut s’accompagner d’une sensation d’irritation ou de corps étranger
Signes cliniques (évaluation à la lampe à fente)
Section intitulée « Signes cliniques (évaluation à la lampe à fente) »L’observation à la lampe à fente (slit lamp) est essentielle pour l’évaluation du naevus conjonctival.
Signes évocateurs de bénignité :
- Aspect tapioca : présence de structures kystiques (kystes épithéliaux) dans la lésion, ressemblant à des grains de tapioca à la lampe à fente. C’est un signe clé caractéristique du naevus ; s’il est présent, la probabilité d’un naevus est extrêmement élevée.
- Présence de kystes d’inclusion conjonctivaux : également confirmable par échographie ou tomographie par cohérence optique du segment antérieur (AS-OCT)
- Conjonctive bulbaire près du limbe : prédominance dans la zone de la fente palpébrale
- Caroncule et pli semi-lunaire : les lésions limitées à ces zones sont également reconnues comme des naevus
Signes évocateurs de malignité :
- Épaisseur ou élévation marquée de la lésion : le mélanome malin présente souvent une forte élévation
- Pigmentation diffuse : dispersion pigmentaire aux limites floues
- Vaisseaux nourriciers abondants : fortement évocateurs d’un mélanome malin
- Croissance rapide : augmentation nette en peu de temps
Non. Parmi les lésions pigmentées conjonctivales, le naevus bénin est le plus fréquent, avec un risque de transformation maligne d’environ 1 %. La localisation, la présence de kystes en tapioca, l’âge d’apparition et le profil évolutif sont importants pour distinguer le bénin du malin. En cas de changement suspect, une consultation spécialisée est recommandée.
3. Causes et facteurs de risque
Section intitulée « 3. Causes et facteurs de risque »Mécanisme de développement
Section intitulée « Mécanisme de développement »Le naevus conjonctival résulte d’une prolifération de cellules naeviques dans les cellules basales ou sous l’épithélium conjonctival pendant l’enfance. Il est souvent congénital et son lien avec des facteurs de risque exogènes n’est pas clair.
- Les cellules naeviques s’accumulent dans la conjonctive pendant l’enfance, formant des amas bénins
- La plupart se stabilisent après la croissance et ne régressent pas spontanément
- Typiquement congénital ou apparaissant tôt dans l’enfance
Risque de transformation maligne
Section intitulée « Risque de transformation maligne »Le mécanisme de transformation maligne n’est pas entièrement élucidé, mais les points suivants sont impliqués 1, 2).
- Le risque global de transformation maligne est faible, environ 1 % 1)
- Des changements temporaires de couleur ou de taille peuvent survenir lors de changements hormonaux (puberté, grossesse)
- Cependant, ces changements hormonaux ne signifient pas une transformation maligne
- Un changement rapide à l’âge adulte (en particulier une augmentation de taille en quelques semaines à quelques mois) est un indicateur de malignité.
4. Diagnostic et méthodes d’examen
Section intitulée « 4. Diagnostic et méthodes d’examen »Procédure de diagnostic clinique
Section intitulée « Procédure de diagnostic clinique »Lorsqu’on observe macroscopiquement une lésion surélevée brun-noir sur la conjonctive, il est difficile de distinguer un naevus, une mélanose et un mélanome malin par le seul aspect. Le diagnostic définitif est posé par l’examen histopathologique du spécimen prélevé.
Points d’évaluation à l’examen à la lampe à fente :
- Présence de kystes en tapioca : leur présence suggère fortement un naevus
- Épaisseur et élévation de la lésion : une augmentation d’épaisseur ou une forte élévation suggère une malignité
- Diffusion du pigment : une dispersion pigmentaire aux limites floues suggère une malignité
- Présence de vaisseaux tumoraux : des vaisseaux tumoraux abondants suggèrent un mélanome malin
- Âge d’apparition et évolution : une lésion stable depuis l’enfance suggère une bénignité. Une augmentation rapide à l’âge adulte nécessite une attention particulière.
Examens d’imagerie
Section intitulée « Examens d’imagerie »- Tomographie par cohérence optique du segment antérieur (AS-OCT) : permet d’évaluer la profondeur de la lésion, la présence de kystes et la membrane de Bowman
- Microscopie ultrasonore (UBM) : mesure de l’épaisseur de la tumeur et vérification de l’infiltration sclérale
- Échographie : utile pour détecter les kystes associés au naevus
Diagnostic différentiel
Section intitulée « Diagnostic différentiel »| Maladie différentielle | Points clés du diagnostic différentiel |
|---|---|
| Mélanose conjonctivale (PAM) | Pas de surélévation, pigmentation maculaire étendue, apparition après l’âge moyen |
| Mélanome malin conjonctival | Croissance rapide, forte surélévation, vaisseaux tumoraux abondants, suintement pigmentaire |
| Pigmentation raciale | Bilatérale, fréquente dans la fente palpébrale, plate sans surélévation |
| Lésion pigmentée de la caroncule (acquise) | Limitée à la caroncule, apparition à l’âge adulte ou après |
Marqueurs immunohistochimiques
Section intitulée « Marqueurs immunohistochimiques »L’examen histopathologique est indispensable pour le diagnostic définitif et la distinction entre bénin et malin. La 5e édition de l’OMS a adopté l’immunohistochimie des marqueurs mélanocytaires comme critère diagnostique.
| Marqueur | Naevus | Mélanome | Remarques |
|---|---|---|---|
| S100 | + | + | Commun aux mélanocytes |
| SOX10 | + | + | Commun aux mélanocytes |
| HMB45 | + | + | Commun aux mélanocytes |
| Melan-A/MART-1 | + | + | Commun aux mélanocytes |
| Ki-67 | Faible | ≥10–15% | Indice de prolifération |
| p16 | Conservé | Perdu | Marqueur suppresseur de tumeur |
| PRAME | − | + | Meilleur marqueur de différenciation bénin/malin |
| bcl2 | − | Modéré à fortement positif | Inhibition de l’apoptose |
Il s’agit d’une observation où les kystes intraépithéliaux formés à l’intérieur d’un naevus conjonctival ressemblent à des grains de tapioca lorsqu’ils sont examinés au microscope à lampe à fente (lampe à fente). Les kystes sont une structure histologiquement caractéristique du naevus, et si cette observation est confirmée, il est plus probable qu’il s’agisse d’un naevus plutôt que d’une tumeur maligne. Comme il s’agit d’une observation clinique de valeur diagnostique, elle doit être systématiquement vérifiée lors de l’examen à la lampe à fente.
5. Traitement standard
Section intitulée « 5. Traitement standard »Arbre décisionnel thérapeutique
Section intitulée « Arbre décisionnel thérapeutique »La stratégie thérapeutique est déterminée par la présence ou l’absence de problèmes esthétiques et de signes évocateurs de malignité.
- Aucun problème esthétique ni signe de malignité → Surveillance régulière incluant un suivi photographique
- Problème esthétique ou signe évocateur de malignité → Biopsie excisionnelle
- Lésions volumineuses (en cas de risque de cicatrisation conjonctivale ou de symblépharon) → Greffe de membrane amniotique associée
- L’examen anatomopathologique de la pièce de résection est obligatoire (pour le diagnostic définitif de bénignité ou de malignité)
Surveillance
Section intitulée « Surveillance »- En l’absence de problème esthétique et de signe évocateur de malignité, la surveillance est la règle.
- Documentation photographique : à chaque visite de suivi, prendre une photographie du segment antérieur pour objectiver les changements.
- Intervalle de suivi : en l’absence de changement évident, un suivi tous les 6 mois à 1 an est habituel.
- Les modifications temporaires de couleur ou de taille liées aux changements hormonaux de l’adolescence ne constituent pas nécessairement une indication de résection.
Biopsie excisionnelle
Section intitulée « Biopsie excisionnelle »- Réalisée en cas de problème esthétique ou de signes de malignité (croissance rapide, changement de couleur, augmentation d’épaisseur)
- Le spécimen réséqué doit obligatoirement être soumis à un examen pathologique3)
- Le principe est une excision avec des marges de sécurité
Greffe de membrane amniotique
Section intitulée « Greffe de membrane amniotique »La greffe de membrane amniotique est associée lorsque la zone d’excision est large et qu’il existe un risque de cicatrisation conjonctivale ou de symblépharon.
Effets de la greffe de membrane amniotique :
- Effet anti-inflammatoire : réduit l’inflammation postopératoire
- Effet anti-fibrotique : supprime la formation de cicatrices conjonctivales postopératoires
- Effet anti-angiogénique : supprime la formation de néovaisseaux indésirables
- Favorise une bonne épithélialisation et est efficace pour prévenir le symblépharon2)
En cas d’excision complète, le risque de récidive est faible. Cependant, une excision incomplète peut entraîner une récidive. Si l’examen pathologique du spécimen réséqué révèle des signes de malignité, un traitement complémentaire et un suivi à long terme sont nécessaires. Il est souhaitable de poursuivre un suivi régulier après l’opération.
6. Physiopathologie et mécanisme détaillé de l’apparition
Section intitulée « 6. Physiopathologie et mécanisme détaillé de l’apparition »Prolifération des cellules naeviques et caractéristiques histologiques
Section intitulée « Prolifération des cellules naeviques et caractéristiques histologiques »L’apparition du naevus conjonctival repose sur une anomalie de différenciation et de prolifération des mélanocytes dérivés de la crête neurale.
- Cellules naeviques : cellules pigmentaires immatures (mélanocytes à un stade intermédiaire de différenciation à partir de la crête neurale)
- Forment des thèques (amas cellulaires) dans la couche basale conjonctivale ou sous l’épithélium (tissu sous-épithélial)
- Apparaissent souvent dans l’enfance et cessent de croître à l’âge adulte, devenant stables
- Formation de kystes : caractéristique histologique typique des naevus. Résulte de l’inclusion kystique de l’épithélium, donnant un aspect tapioca à l’examen histologique
Mécanisme des changements de couleur liés à l’âge
Section intitulée « Mécanisme des changements de couleur liés à l’âge »La raison pour laquelle les naevus chez l’enfant sont rougeâtres et deviennent plus pigmentés avec l’âge est que la capacité de production de mélanine dans les cellules naeviques mûrit avec le temps. Dans la petite enfance, même si les cellules naeviques sont nombreuses, la production de mélanine est insuffisante, donnant un aspect rouge à brun clair. Avec la croissance, la synthèse de mélanine augmente et la couleur brun-noir devient plus nette.
Continuité avec la PAM et le mélanome malin
Section intitulée « Continuité avec la PAM et le mélanome malin »- PAM (mélanose primaire acquise) : pigmentation tachetée due à une prolifération intraépithéliale de mélanocytes. La PAM avec atypie est une lésion précancéreuse du mélanome malin
- Transformation maligne d’un naevus : rare (environ 1%), mais un mélanome malin peut survenir directement à partir d’un naevus1)
- Répartition des origines du mélanome malin conjonctival : PAM 60-75%, de novo (nouvelle apparition) environ 19%, naevus 7-20%2)
Classification histologique (types de naevus)
Section intitulée « Classification histologique (types de naevus) »Les naevus peuvent être classés histologiquement comme suit4).
- Naevus jonctionnel : cellules naeviques limitées à la couche basale épithéliale
- Naevus sous-épithélial : cellules naeviques présentes dans le tissu sous-épithélial
- Naevus composé : cellules naeviques présentes à la fois dans la couche basale épithéliale et dans le tissu sous-épithélial
- Naevus bleu (blue nevus) : cellules fusiformes pigmentées situées profondément sous l’épithélium
7. Recherches récentes et perspectives futures
Section intitulée « 7. Recherches récentes et perspectives futures »Amélioration de la précision diagnostique par panel d’immunohistochimie
Section intitulée « Amélioration de la précision diagnostique par panel d’immunohistochimie »Les lésions conjonctivales mélanocytaires prolifératives auparavant classées comme « indéterminées » peuvent désormais être reclassées grâce à l’évaluation combinée d’un panel d’immunohistochimie (PRAME, p16, HMB45, Ki-67, etc.). En particulier, PRAME attire l’attention en tant que marqueur de différenciation le plus puissant, étant négatif dans les naevus et positif dans les mélanomes malins5).
Diagnostic non invasif par microscopie confocale
Section intitulée « Diagnostic non invasif par microscopie confocale »L’évaluation non invasive en temps réel à l’aide d’un microscope confocal à balayage laser (CLSM) est à l’étude. Elle pourrait permettre d’observer des informations au niveau cellulaire (morphologie nucléaire, densité cellulaire) in vivo, qui ne sont pas obtenues par examen à la lampe à fente, et son application au diagnostic évitant la biopsie est attendue.
Diagnostic différentiel bénin/malin par analyse FISH
Section intitulée « Diagnostic différentiel bénin/malin par analyse FISH »L’analyse par hybridation in situ en fluorescence (FISH) évalue les altérations génomiques telles que RREB1 (6p25), CCND1 (11q13), MYB (6q23) et MYC (8q24), ce qui pourrait permettre de prédire le potentiel malin des lésions histologiquement indéterminées. L’analyse FISH du naevus profond pénétrant (DPN) a montré que tous les cas étaient positifs pour BRAF V600E et négatifs pour NRAS Q61R, ce qui permet de mieux comprendre les caractéristiques moléculaires des naevus5).
8. Références
Section intitulée « 8. Références »-
Shields CL, Fasiudden A, Mashayekhi A, et al. Conjunctival nevi: clinical features and natural course in 410 consecutive patients. Arch Ophthalmol. 2004;122(2):167-175.
-
Shields CL, Shields JA. Tumors of the conjunctiva and cornea. Surv Ophthalmol. 2004;49(1):3-24.
-
Shields CL, Shields JA, Augsburger JJ. Conjunctival nevi. Int Ophthalmol Clin. 1993;33(3):35-44.
-
Jakobiec FA, Folberg R, Iwamoto T. Clinicopathologic characteristics of premalignant and malignant melanocytic lesions of the conjunctiva. Ophthalmology. 1989;96(2):147-166.
-
Kenawy N, Lake SL, Coupland SE, Damato BE. Conjunctival melanoma and melanocytic intra-epithelial neoplasia. Eye (Lond). 2013;27(2):142-152.
