
وحمة الملتحمة
1. ما هي وحمة الملتحمة؟
Section titled “1. ما هي وحمة الملتحمة؟”وحمة الملتحمة (conjunctival nevus) هي تكاثر خلايا الوحمة (خلايا صبغية غير ناضجة) في الخلايا القاعدية للملتحمة أو تحت الظهارة. قد تظهر أيضًا في منطقة الكارونكل (النتوء في الزاوية الداخلية للعين المرتبط بتصريف الدموع) أو في الطية الهلالية.
وحمة الملتحمة هي الورم الصبغي الحميد الأكثر شيوعًا في الملتحمة، ويتم مواجهته بشكل شائع جدًا في الممارسة السريرية اليومية. غالبًا ما يحدث في مرحلة الطفولة المبكرة، ويكون مساره مستقرًا بعد النمو. نادرًا ما يتحول إلى خبيث، لذا فإن المتابعة الدورية مهمة.
الوبائيات والخصائص العمرية
Section titled “الوبائيات والخصائص العمرية”- غالبًا ما يحدث في مرحلة الطفولة المبكرة (خلقي أو في مرحلة الطفولة المبكرة)
- خصائص مرحلة الطفولة: نقص التصبغ ولون أحمر. مع تقدم العمر، يصبح صبغة الميلانين أكثر وضوحًا
- قد يتغير اللون والحجم مع التغيرات الهرمونية في سن البلوغ
- التغيرات الحادة بعد البلوغ هي سبب للاشتباه في التحول الخبيث
- خطر التحول الخبيث الإجمالي حوالي 1%1)
الموقع ضمن أورام الخلايا الصبغية في الملتحمة
Section titled “الموقع ضمن أورام الخلايا الصبغية في الملتحمة”الوحمات الملتحمية هي الأكثر حميدة والأكثر شيوعًا بين أورام الخلايا الصباغية في الملتحمة. العلاقة مع الأورام الأخرى هي كما يلي:
- الوحمات الملتحمية: آفات صبغية بارزة ناتجة عن تكاثر خلايا الوحمة (هذا القسم)
- تصبغ الملتحمة (PAM): تصبغ مرقط ناتج عن تكاثر غير طبيعي للخلايا الصباغية. بدون بروز
- الورم الميلانيني الخبيث في الملتحمة: تحول خبيث من PAM أو الوحمة. يشكل حوالي 2% من جميع أورام العين
معظم الوحمات الملتحمية حميدة، وإذا لم تكن هناك مشاكل تجميلية أو علامات خبيثة، يتم التعامل معها فقط بالمتابعة. ومع ذلك، إذا لوحظ نمو سريع، تغير في اللون، زيادة في سمك الآفة، أو أوعية دموية وفيرة، فقد يكون هناك احتمال للتحول الخبيث، ويجب استشارة أخصائي على الفور للنظر في الاستئصال والخزعة.
2. الأعراض الرئيسية والنتائج السريرية
Section titled “2. الأعراض الرئيسية والنتائج السريرية”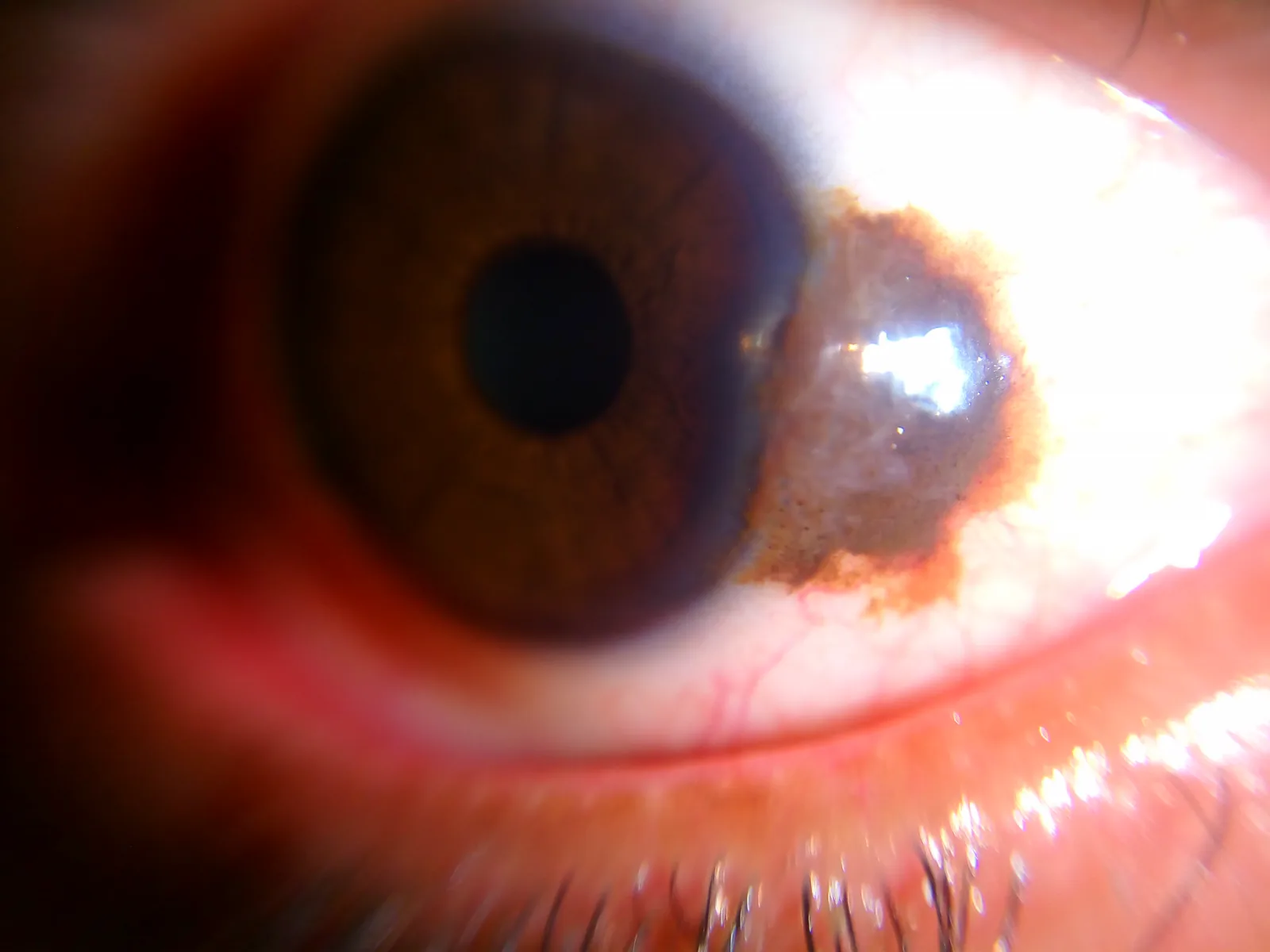
الأعراض الذاتية
Section titled “الأعراض الذاتية”معظم الأعراض الذاتية للوحمات الملتحمية هي شكاوى تجميلية. نادرًا ما تكون مصحوبة بضعف وظيفي.
- شكاوى تجميلية (آفة بنية داكنة أو بنية محمرة واضحة)
- قد يأتي المرضى بسبب ملاحظة نمو سريع أو تغير في اللون
- قد يكون مصحوبًا بإحساس بالتهيج أو وجود جسم غريب
العلامات السريرية (التقييم بالمصباح الشقي)
Section titled “العلامات السريرية (التقييم بالمصباح الشقي)”الفحص بالمصباح الشقي (السلت لامب) ضروري لتقييم وحمة الملتحمة.
العلامات التي تشير إلى الحميدة:
- المظهر الشبيه بالتابيوكا: وجود تكيسات داخل الآفة (تكيسات ظهارية) تظهر مثل حبيبات التابيوكا تحت المصباح الشقي. هذه علامة مميزة للوحمة، وإذا وُجدت، فإن احتمال كون الآفة وحمة مرتفع جدًا.
- وجود تكيسات انغلاق ملتحمية: يمكن تأكيدها أيضًا بالموجات فوق الصوتية أو التصوير المقطعي البصري للجزء الأمامي (AS-OCT).
- الملتحمة البصلية بالقرب من حافة القرنية: تحدث غالبًا في شق الجفن.
- اللحيمة والثنية الهلالية: الآفات المحدودة في هذه المناطق تُعرف أيضًا كوحمة.
العلامات التي تشير إلى الخبيثة:
- سمك الآفة وارتفاعها كبير: الورم الميلانيني الخبيث غالبًا ما يظهر بارتفاع كبير.
- انتشار الصبغة (تصبغ منتشر): انتشار صبغي غير واضح الحدود.
- أوعية دموية وفيرة (feeder vessels): تشير بقوة إلى الورم الميلانيني الخبيث
- نمو سريع: زيادة واضحة في فترة قصيرة
لا. أكثر الآفات الصبغية في الملتحمة شيوعًا هي الوحمات الحميدة، وخطر التحول الخبيث يبلغ حوالي 1% فقط. موقع الآفة، وجود الأكياس الشبيهة بالتابيوكا، وقت الظهور، ونمط التغير مهمة للتمييز بين الحميد والخبيث. يُوصى بمراجعة أخصائي في حالة وجود تغيرات مشبوهة.
3. الأسباب وعوامل الخطر
Section titled “3. الأسباب وعوامل الخطر”آلية الحدوث
Section titled “آلية الحدوث”تحدث وحمة الملتحمة نتيجة تكاثر خلايا الوحمة في الخلايا القاعدية للملتحمة أو تحت الظهارة في مرحلة الطفولة المبكرة. معظم الحالات خلقية، ولا توجد علاقة واضحة بعوامل خطر خارجية.
- تتراكم خلايا الوحمة في الملتحمة في مرحلة الطفولة المبكرة، مكونة كتلة تكاثرية حميدة
- تستقر معظمها بعد النمو ولا تتراجع تلقائيًا
- تكون خلقية أو تظهر في مرحلة الطفولة المبكرة بشكل نموذجي
خطر التحول الخبيث
Section titled “خطر التحول الخبيث”لم تُفهم آلية التحول الخبيث بشكل كامل، لكن العوامل التالية مرتبطة به 1, 2).
- خطر التحول الخبيث الإجمالي منخفض، حوالي 1% 1)
- قد يتغير اللون والحجم مؤقتًا بسبب التغيرات الهرمونية مثل البلوغ والحمل
- لكن التغير الناتج عن التغيرات الهرمونية لا يعني بالضرورة تحولًا خبيثًا
- التغير السريع في مرحلة البلوغ وما بعدها (خاصة الزيادة في الحجم على مدى أسابيع إلى أشهر) هو مؤشر على التحول الخبيث
4. التشخيص وطرق الفحص
Section titled “4. التشخيص وطرق الفحص”إجراءات التشخيص السريري
Section titled “إجراءات التشخيص السريري”عند رؤية آفة مرتفعة بنية اللون على الملتحمة بالعين المجردة، من الصعب التمييز بين الوحمة والملانينية والورم الميلانيني الخبيث من المظهر الخارجي فقط. يتم التشخيص النهائي عن طريق الفحص المرضي للعينة المستأصلة.
نقاط التقييم بفحص المصباح الشقي:
- وجود أكياس تشبه التابيوكا: إذا وجدت، فهي تشير بقوة إلى الوحمة
- سمك الآفة وارتفاعها: زيادة السمك أو الارتفاع الشديد يشير إلى الخباثة
- تسرب الصبغة: انتشار الصبغة غير الواضح الحدود يشير إلى الخباثة
- وجود أوعية دموية ورمية: الأوعية الدموية الوفيرة تشير إلى الورم الميلانيني الخبيث
- وقت الظهور والمسار: الآفة المستقرة منذ الطفولة تشير إلى الحميدة. الزيادة السريعة في البالغين تتطلب الانتباه
الفحوصات التصويرية
Section titled “الفحوصات التصويرية”- التصوير المقطعي للقطعة الأمامية (AS-OCT): يمكن تقييم عمق الآفة ووجود الأكياس وغشاء بومان
- المجهر الحيوي بالموجات فوق الصوتية (UBM): قياس سمك الورم والتحقق من وجود غزو الصلبة
- الفحص بالموجات فوق الصوتية: مفيد في الكشف عن الأكياس المرتبطة بالوحمة
التشخيص التفريقي
Section titled “التشخيص التفريقي”| المرض التفريقي | نقاط التمييز |
|---|---|
| تصبغ الملتحمة (PAM) | لا ارتفاع، تصبغ رقعي واسع، يحدث في منتصف العمر فما بعد |
| ورم الملتحمة الميلانيني الخبيث | نمو سريع، ارتفاع شديد، أوعية دموية ورمية غزيرة، تسرب الصبغة |
| التصبغ العرقي | ثنائي الجانب، شائع في شق الجفن، مسطح بدون ارتفاع |
| آفة صبغية في اللحيمة (مكتسبة) | محدودة في اللحيمة، تحدث بعد البلوغ |
العلامات الكيميائية النسيجية المناعية
Section titled “العلامات الكيميائية النسيجية المناعية”الفحص النسيجي المرضي ضروري للتشخيص النهائي والتمييز بين الحميد والخبيث. في الإصدار الخامس من منظمة الصحة العالمية، تم اعتماد الكيمياء النسيجية المناعية للعلامات الميلانينية كمعيار تشخيصي.
| العلامة | الوحمة | الميلانوما | ملاحظات |
|---|---|---|---|
| S100 | + | + | شائع في الخلايا الميلانينية |
| SOX10 | + | + | شائع في الخلايا الميلانينية |
| HMB45 | + | + | شائع في الخلايا الميلانينية |
| Melan-A/MART-1 | + | + | شائع في الخلايا الميلانينية |
| Ki-67 | منخفض | ≥10-15% | مؤشر التكاثر |
| p16 | محفوظ | مفقود | علامة كبت الورم |
| PRAME | − | + | أقوى علامة للتمييز بين الحميد والخبيث |
| bcl2 | − | إيجابي متوسط إلى قوي | مثبط موت الخلايا المبرمج |
يشير إلى الكيسات الظهارية داخل الوحمة الملتحمية التي تظهر مثل حبيبات التابيوكا عند فحصها بالمصباح الشقي. هذه الكيسات هي بنية مميزة نسيجيًا للوحمة، وإذا تم تأكيد هذه العلامة، فمن المرجح أن تكون وحمة وليس ورمًا خبيثًا. نظرًا لأنها علامة سريرية ذات قيمة تشخيصية، يجب التحقق منها دائمًا أثناء فحص المصباح الشقي.
5. العلاج القياسي
Section titled “5. العلاج القياسي”مخطط تحديد خطة العلاج
Section titled “مخطط تحديد خطة العلاج”يتم تحديد خطة العلاج بناءً على وجود مشكلة تجميلية ووجود علامات تشير إلى التحول الخبيث.
- لا توجد مشكلة تجميلية ولا علامات خبيثة → متابعة دورية تتضمن التوثيق الفوتوغرافي
- وجود مشكلة تجميلية أو علامات تشير إلى التحول الخبيث → خزعة استئصالية
- الآفات الكبيرة (عند القلق من تندب الملتحمة أو التصاق الجفن بمقلة العين) → يُستخدم معها زرع الغشاء الأمنيوسي
- الفحص النسيجي للعينة المستأصلة إلزامي (لتأكيد التشخيص الحميد أو الخبيث)
المتابعة
Section titled “المتابعة”- إذا لم تكن هناك مشكلة تجميلية ولا علامات خبيثة، فإن المتابعة هي الخيار القياسي
- التوثيق الفوتوغرافي: يتم التقاط صور للجزء الأمامي من العين في كل زيارة دورية لتقييم التغيرات الموضوعية
- فترات المتابعة: في حالة عدم وجود تغيرات واضحة، تكون الزيارات كل 6 أشهر إلى سنة هي الشائعة
- التغيرات المؤقتة في اللون أو الحجم بسبب التغيرات الهرمونية خلال البلوغ لا تستدعي بالضرورة الاستئصال
خزعة استئصالية
Section titled “خزعة استئصالية”- يتم إجراؤها في حالة وجود مشاكل تجميلية أو علامات تشير إلى تحول خبيث (نمو سريع، تغير في اللون، زيادة في السمك)
- يجب إرسال العينة المستأصلة للفحص المرضي دائمًا 3)
- المبدأ هو الاستئصال مع ضمان هامش قطع آمن
زرع الغشاء الأمنيوسي
Section titled “زرع الغشاء الأمنيوسي”يُستخدم زرع الغشاء الأمنيوسي عندما تكون منطقة الاستئصال كبيرة ويوجد قلق من تندب الملتحمة أو التصاق الجفن بمقلة العين.
تأثيرات زرع الغشاء الأمنيوسي:
- تأثير مضاد للالتهاب: يقلل الالتهاب بعد الجراحة
- تأثير مضاد للتليف: يمنع تكون ندبات الملتحمة بعد الجراحة
- تأثير مضاد لتكوين الأوعية الدموية: يمنع تكوين أوعية دموية جديدة غير مرغوب فيها
- يعزز التئام الظهارة بشكل جيد وفعال في الوقاية من التصاق الجفن بمقلة العين 2)
عند إجراء الاستئصال الكامل، يكون خطر التكرار منخفضًا. ومع ذلك، في حالة الاستئصال غير الكامل، هناك احتمال للتكرار. إذا أظهر الفحص المرضي للعينة المستأصلة علامات خبيثة، يلزم علاج إضافي ومتابعة طويلة الأمد. يُنصح بمواصلة المتابعة الدورية بعد الجراحة.
6. الفيزيولوجيا المرضية وآلية الحدوث التفصيلية
Section titled “6. الفيزيولوجيا المرضية وآلية الحدوث التفصيلية”تكاثر خلايا الوحمة والخصائص النسيجية
Section titled “تكاثر خلايا الوحمة والخصائص النسيجية”ينشأ حدوث وحمة الملتحمة عن خلل في تمايز وتكاثر الخلايا الصبغية المشتقة من العرف العصبي.
- الخلايا الوحمية: خلايا صبغية غير ناضجة (خلايا ميلانينية في مرحلة التمايز من العرف العصبي)
- تشكل أعشاشًا خلوية (theques) في الطبقة القاعدية لملتحمة العين أو تحت الظهارة (النسيج تحت الظهاري)
- تظهر غالبًا في مرحلة الطفولة المبكرة، وتتوقف عن النمو وتستقر في مرحلة البلوغ
- تكوين الكيسات: سمة نسيجية مميزة للوحمات. تتكون بسبب انغماد ظهاري كيسي، وهو الأساس النسيجي للمظهر الشبيه بالتابيوكا
آلية تغير اللون مع العمر
Section titled “آلية تغير اللون مع العمر”سبب ظهور الوحمات عند الأطفال بلون أحمر ثم وضوح صبغة الميلانين بعد النمو هو نضوج قدرة الخلايا الوحمية على إنتاج الميلانين مع تقدم العمر. في مرحلة الطفولة المبكرة، على الرغم من وجود العديد من الخلايا الوحمية، إلا أن إنتاج الميلانين غير كافٍ، مما يجعلها تبدو حمراء إلى بنية فاتحة. مع النمو، تزداد قدرة تخليق الميلانين، ويصبح اللون البني الداكن واضحًا.
الاستمرارية مع PAM والورم الميلانيني الخبيث
Section titled “الاستمرارية مع PAM والورم الميلانيني الخبيث”- PAM (تصبغ الميلانين الأولي المكتسب): تصبغ مرقط بسبب تكاثر الميلانوسيتات داخل الظهارة. PAM المصحوب بعدم النمطية هو آفة سابقة للورم الميلانيني الخبيث
- التحول الخبيث من الوحمة: نادر (حوالي 1٪)، ولكن يمكن أن ينشأ الورم الميلانيني الخبيث مباشرة من الوحمة1)
- توزيع أصول الورم الميلانيني الخبيث في الملتحمة: من PAM 60-75٪، من novo (ظهور جديد) حوالي 19٪، من الوحمة 7-20٪2)
التصنيف النسيجي (أنواع الوحمات)
Section titled “التصنيف النسيجي (أنواع الوحمات)”يمكن تصنيف الوحمات نسيجيًا على النحو التالي4).
- الوحمة الحدودية (junctional nevus): الخلايا الوحمية محصورة في الطبقة القاعدية للظهارة
- الوحمة تحت الظهارية (subepithelial nevus): الخلايا الوحمية موجودة في النسيج تحت الظهاري
- الوحمة المركبة (compound nevus): توجد الخلايا الوحمية في كل من الطبقة القاعدية للظهارة والنسيج تحت الظهاري
- الوحمة الزرقاء (blue nevus): خلايا مغزلية مصطبغة موجودة في عمق تحت الظهارة
7. أحدث الأبحاث والتوجهات المستقبلية
Section titled “7. أحدث الأبحاث والتوجهات المستقبلية”تحسين دقة التشخيص باستخدام لوحة الكيمياء النسيجية المناعية
Section titled “تحسين دقة التشخيص باستخدام لوحة الكيمياء النسيجية المناعية”يمكن إعادة تصنيف الآفات التكاثرية الميلانينية الملتحمةية التي كانت تُعتبر سابقًا “غير محددة” من خلال التقييم المشترك للوحة الكيمياء النسيجية المناعية (PRAME، p16، HMB45، Ki-67 وغيرها). يُعتبر PRAME على وجه الخصوص العلامة التفريقية الأكثر قوة، حيث يكون سلبيًا في الوحمات وإيجابيًا في الميلانوما الخبيثة 5).
التشخيص غير الجراحي باستخدام المجهر متحد البؤر
Section titled “التشخيص غير الجراحي باستخدام المجهر متحد البؤر”يجري البحث في التقييم غير الجراحي في الوقت الفعلي باستخدام المجهر متحد البؤر بالمسح الليزري (CLSM). يمكنه توفير معلومات على المستوى الخلوي (شكل النواة، كثافة الخلايا) غير المتاحة من فحص المصباح الشقي، مما يفتح الباب أمام التشخيص دون الحاجة إلى الخزعة.
التفريق بين الحميد والخبيث باستخدام تحليل FISH
Section titled “التفريق بين الحميد والخبيث باستخدام تحليل FISH”يمكن لتحليل التهجين الموضعي التألقي (FISH) تقييم التغيرات الجينومية مثل RREB1 (6p25)، CCND1 (11q13)، MYB (6q23)، MYC (8q24) للتنبؤ بالإمكانات الخبيثة للآفات غير المحددة نسيجيًا. في تحليل FISH للوحمة الغازية العميقة (DPN)، تم تأكيد إيجابية BRAF V600E في جميع الحالات وسلبية NRAS Q61R في جميع الحالات، مما يوضح الخصائص الجزيئية للوحمات 5).
8. المراجع
Section titled “8. المراجع”-
Shields CL, Fasiudden A, Mashayekhi A, et al. Conjunctival nevi: clinical features and natural course in 410 consecutive patients. Arch Ophthalmol. 2004;122(2):167-175.
-
Shields CL, Shields JA. Tumors of the conjunctiva and cornea. Surv Ophthalmol. 2004;49(1):3-24.
-
Shields CL, Shields JA, Augsburger JJ. Conjunctival nevi. Int Ophthalmol Clin. 1993;33(3):35-44.
-
Jakobiec FA, Folberg R, Iwamoto T. Clinicopathologic characteristics of premalignant and malignant melanocytic lesions of the conjunctiva. Ophthalmology. 1989;96(2):147-166.
-
Kenawy N, Lake SL, Coupland SE, Damato BE. Conjunctival melanoma and melanocytic intra-epithelial neoplasia. Eye (Lond). 2013;27(2):142-152.
