
結膜母斑
1. 結膜母斑とは
Section titled “1. 結膜母斑とは”母斑細胞(nevus cell、未熟な色素細胞)が結膜基底細胞もしくは上皮下で増殖したものが結膜母斑(conjunctival nevus)である。涙丘部(涙の排出に関わる内眼角の隆起部)や半月ひだにみられることもある。
結膜母斑は最も一般的な結膜色素良性腫瘍であり、日常診療でごく一般に遭遇する疾患である。多くは幼少期に発生し、成長後は安定した経過をたどる。まれに悪性化することがあるため、定期的な経過観察が重要である。
疫学と年齢特性
Section titled “疫学と年齢特性”- 多くは幼少期に発生(先天性または小児期早期)
- 小児期の特徴:色素沈着に乏しく赤色調を呈する。年齢とともにメラニン色素が明瞭となる
- 思春期のホルモン変化で色や大きさが変わることがある
- 成人期以降の急激な変化は悪性化を疑う契機となる
- 悪性転換リスクは全体で約1%1)
結膜メラノサイト系腫瘍における位置付け
Section titled “結膜メラノサイト系腫瘍における位置付け”結膜母斑は、結膜に生じるメラノサイト系腫瘍の中で最も良性かつ最多の疾患群を構成する。他の腫瘍との関係は以下のとおりである。
- 結膜母斑:母斑細胞の増殖による隆起性色素病変(本項)
- 結膜メラノーシス(PAM):メラノサイトの異常増殖による斑紋状色素沈着。隆起を伴わない
- 結膜悪性黒色腫:PAMや母斑からの悪性転化。全眼腫瘍の約2%を占める
多くの結膜母斑は良性であり、整容的問題がなく悪性所見がない場合は経過観察のみで対応する。ただし、急速な増大・色調変化・病変の厚みの増大・豊富な腫瘍血管などが認められた場合は悪性化の可能性があり、速やかに専門医に受診して切除生検を検討する必要がある。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”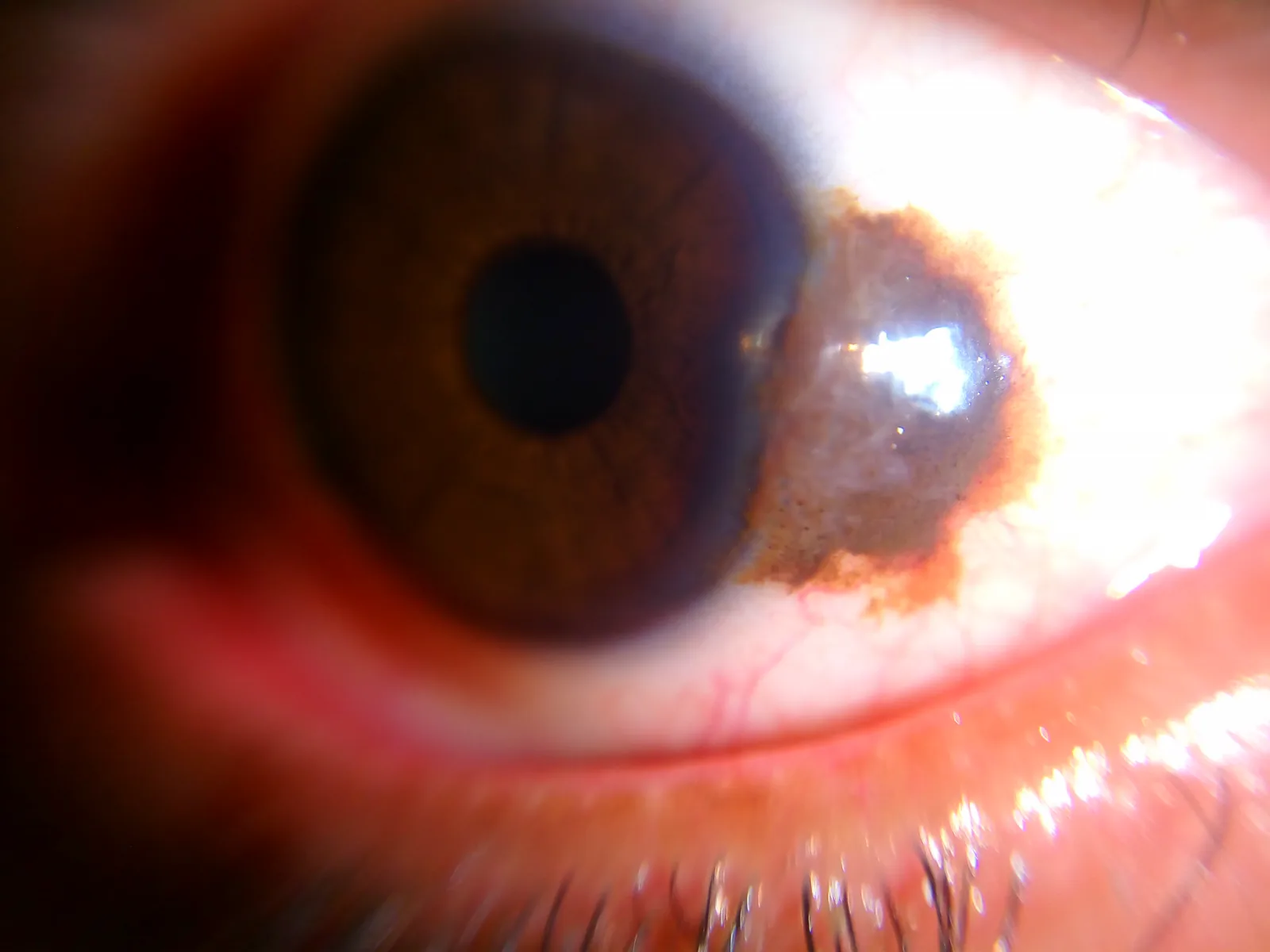
結膜母斑の自覚症状の大半は整容上の訴えである。機能的な障害を伴うことは少ない。
- 整容上の訴え(黒褐色または赤褐色の病変が目立つ)
- 急速な増大や色調変化に気づいて受診するケースがある
- 刺激感・異物感を伴うことがある
臨床所見(細隙灯顕微鏡での評価)
Section titled “臨床所見(細隙灯顕微鏡での評価)”細隙灯顕微鏡(スリットランプ)での観察が結膜母斑の評価に不可欠である。
良性を示唆する所見:
- タピオカ様外観:病変内に囊胞様所見(上皮内嚢胞)が存在し、細隙灯でタピオカ粒のように見える。母斑に特徴的なキーワード所見であり、この所見があれば母斑の可能性が極めて高い
- 結膜封入嚢胞の伴存:超音波・前眼部光干渉断層計(AS-OCT)でも確認可能
- 角膜縁付近の球結膜:瞼裂間に好発
- 涙丘部・半月ひだ:これらの部位に限局した病変も母斑として認識する
悪性を示唆する所見:
- 病変の厚み・隆起が強い:悪性黒色腫では強い隆起を示すことが多い
- 色素のしみ出し(diffuse pigmentation):境界不明瞭な色素散布
- 豊富な腫瘍血管(feeder vessels):悪性黒色腫を強く示唆する
- 急速増大:短期間での明らかな増大
そうではない。結膜の色素性病変の中では良性の母斑が最も一般的であり、悪性転換リスクは約1%にとどまる。病変の部位・タピオカ様嚢胞の有無・発症時期・変化のパターンが良悪性の鑑別に重要である。疑わしい変化があれば専門医への受診を推奨する。
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”結膜母斑は、幼少期に母斑細胞が結膜基底細胞または上皮下に増殖することで生じる。発生原因は先天性のものが多く、外因性リスク因子との関連は明確でない。
- 幼少期に母斑細胞が結膜に集積し、良性の増殖巣を形成する
- 多くは成長後に安定し、自然消退しない
- 先天性または小児期早期発症が典型的
悪性転換のリスク
Section titled “悪性転換のリスク”悪性転換を引き起こす機序は完全には解明されていないが、以下の点が関連する1, 2)。
- 全体的な悪性転換リスクは約1%と低い1)
- 思春期・妊娠などのホルモン変化で一時的に色・大きさが変わることがある
- ただしホルモン変化による変化そのものが悪性化を意味するわけではない
- 成人期以降の急激な変化(特に数週〜数ヶ月単位の増大)が悪性化の指標となる
4. 診断と検査方法
Section titled “4. 診断と検査方法”臨床診断の手順
Section titled “臨床診断の手順”肉眼的に結膜に生じた黒褐色の隆起性病変をみたとき、外見だけで母斑・メラノーシスと悪性黒色腫を鑑別することは困難である。摘出した標本の病理検査によって確定診断を行う。
細隙灯顕微鏡検査での評価ポイント:
- タピオカ様嚢胞の有無:存在すれば母斑を強く示唆する
- 病変の厚みと隆起:厚みが増す・強い隆起は悪性示唆
- 色素のしみ出し:境界不明瞭な色素散布は悪性示唆
- 腫瘍血管の有無:豊富な腫瘍血管は悪性黒色腫を示唆
- 発症時期と経過:幼少期からの長期安定病変は良性を示唆。成人での急速増大は要注意
| 鑑別疾患 | 鑑別のポイント |
|---|---|
| 結膜メラノーシス(PAM) | 隆起なし、広範囲の斑紋状色素沈着、中年以降に発症 |
| 結膜悪性黒色腫 | 急速増大、強い隆起、豊富な腫瘍血管、色素のしみ出し |
| 人種性色素沈着 | 両側性、瞼裂間に多い、平坦で隆起なし |
| 涙丘部色素病変(後天性) | 涙丘に限局、成人期以降に発症 |
免疫組織化学マーカー
Section titled “免疫組織化学マーカー”確定診断および良悪性の鑑別には病理組織学的検査が不可欠である。WHO第5版でメラノサイトマーカー免疫組織化学が診断基準として採用されている。
| マーカー | 母斑 | メラノーマ | 備考 |
|---|---|---|---|
| S100 | + | + | メラノサイト系共通 |
| SOX10 | + | + | メラノサイト系共通 |
| HMB45 | + | + | メラノサイト系共通 |
| Melan-A/MART-1 | + | + | メラノサイト系共通 |
| Ki-67 | 低値 | 10〜15%以上 | 増殖指数 |
| p16 | 保持 | 消失 | 腫瘍抑制マーカー |
| PRAME | − | + | 最有力な良悪性鑑別マーカー |
| bcl2 | − | 中〜強陽性 | アポトーシス抑制 |
結膜母斑の内部に形成される上皮内嚢胞が、細隙灯顕微鏡(スリットランプ)で観察するとタピオカ粒のように見える所見を指す。嚢胞は母斑に組織学的に特有の構造であり、この所見が確認されれば悪性腫瘍よりも母斑である可能性が高い。診断的価値のある臨床所見であるため、細隙灯検査では必ず確認する。
5. 標準的な治療法
Section titled “5. 標準的な治療法”治療方針の決定フロー
Section titled “治療方針の決定フロー”治療方針は、整容的問題の有無と悪性化示唆所見の有無で決定する。
- 整容的問題なし・悪性示唆所見なし → 定期的な写真記録を含む経過観察
- 整容的問題あり、または悪性化示唆所見あり → 切除生検
- 切除標本の病理検査は必須(良悪性の確定診断のため)
- 整容的問題がなく、悪性示唆所見が認められない場合は経過観察が標準である
- 写真記録:定期受診ごとに前眼部写真を撮影し、客観的な変化の把握を行う
- 受診間隔:明確な変化がない場合は6ヶ月〜1年ごとの定期受診が一般的である
- 思春期のホルモン変化による一時的な色・大きさの変化は、必ずしも切除適応とはならない
- 整容的問題、または悪性化示唆所見(急速増大・色調変化・厚みの増大)がある場合に行う
- 切除した標本は必ず病理検査に提出する3)
- 安全な切除縁を確保した摘出が原則である
切除部位が大きく、結膜瘢痕化や瞼球癒着が懸念される場合に羊膜移植を併用する。
羊膜移植の効果:
- 抗炎症効果:術後炎症を軽減する
- 抗線維化効果:術後の結膜瘢痕形成を抑制する
- 抗血管新生効果:不要な新生血管の形成を抑制する
- 良好な上皮化を促進し、瞼球癒着の予防に有効である2)
完全切除が行われた場合、再発リスクは低い。ただし不完全切除の場合は再発の可能性がある。切除検体の病理検査で悪性所見が認められた場合は、追加治療や長期経過観察が必要となる。術後も定期的な受診による経過観察を継続することが望ましい。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”母斑細胞の増殖と組織学的特徴
Section titled “母斑細胞の増殖と組織学的特徴”結膜母斑の発生は、神経堤由来の色素細胞の分化・増殖異常に基づく。
- 母斑細胞:未熟な色素細胞(メラノサイトが神経堤から分化する途中段階の細胞)
- 結膜基底細胞層または上皮下(上皮下組織)に細胞巣(theque)を形成する
- 多くは幼少期に生じ、成人期には増殖が停止して安定する
- 嚢胞形成:母斑に特有の組織学的特徴。上皮の嚢胞状包埋により形成され、タピオカ様外観の組織学的基盤となる
年齢による色調変化の機序
Section titled “年齢による色調変化の機序”小児の母斑が赤色調を呈し、成長後にメラニン色素が明瞭化する理由は、母斑細胞内のメラニン産生能が年齢とともに成熟するためである。幼少期は母斑細胞が多く存在しても、メラニン産生が不十分なため赤色〜淡褐色に見える。成長に伴いメラニン合成能が高まり、黒褐色の色調が明瞭となる。
PAM・悪性黒色腫との連続性
Section titled “PAM・悪性黒色腫との連続性”- PAM(原発性後天性メラノーシス):メラノサイトの上皮内増殖による斑紋状色素沈着。異型を伴うPAMは悪性黒色腫の前駆病変となる
- 母斑からの悪性転化:まれ(約1%)だが、母斑から直接悪性黒色腫が生じることがある1)
- 結膜悪性黒色腫の起源の内訳:PAM由来60〜75%、de novo(新規発生)約19%、母斑由来7〜20%2)
組織学的分類(母斑の種類)
Section titled “組織学的分類(母斑の種類)”母斑は組織学的に以下のように分類されることがある4)。
- 境界母斑(junctional nevus):母斑細胞が上皮基底層に限局
- 上皮下母斑(subepithelial nevus):母斑細胞が上皮下組織に存在
- 複合母斑(compound nevus):上皮基底層と上皮下組織の両方に母斑細胞が存在
- 青色母斑(blue nevus):色素を持つ紡錘形細胞が上皮下深部に存在
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”免疫組織化学パネルによる診断精度の向上
Section titled “免疫組織化学パネルによる診断精度の向上”従来「不確定」とされてきた結膜メラノサイト増殖性病変が、免疫組織化学パネル(PRAME、p16、HMB45、Ki-67等)の組み合わせ評価により再分類可能となりつつある。特にPRAMEは母斑に陰性・悪性黒色腫に陽性となる最も有力な鑑別マーカーとして注目されている5)。
共焦点顕微鏡による非侵襲的診断
Section titled “共焦点顕微鏡による非侵襲的診断”共焦点レーザー走査型顕微鏡(CLSM)を用いた非侵襲的リアルタイム評価が研究されている。細隙灯検査では得られない細胞レベルの情報(核形態・細胞密度)を生体のまま観察できる可能性があり、生検を回避した診断への応用が期待される。
FISH解析による良悪性鑑別
Section titled “FISH解析による良悪性鑑別”蛍光インサイチュハイブリダイゼーション(FISH)解析では、RREB1(6p25)、CCND1(11q13)、MYB(6q23)、MYC(8q24)などのゲノム変化を評価することで、組織学的に不確定な病変の悪性ポテンシャルを予測できる可能性がある。深在性浸潤性母斑(DPN)のFISH解析ではBRAF V600E全例陽性、NRAS Q61R全例陰性が確認されており、母斑の分子特性の解明が進んでいる5)。
8. 参考文献
Section titled “8. 参考文献”-
Shields CL, Fasiudden A, Mashayekhi A, et al. Conjunctival nevi: clinical features and natural course in 410 consecutive patients. Arch Ophthalmol. 2004;122(2):167-175.
-
Shields CL, Shields JA. Tumors of the conjunctiva and cornea. Surv Ophthalmol. 2004;49(1):3-24.
-
Shields CL, Shields JA, Augsburger JJ. Conjunctival nevi. Int Ophthalmol Clin. 1993;33(3):35-44.
-
Jakobiec FA, Folberg R, Iwamoto T. Clinicopathologic characteristics of premalignant and malignant melanocytic lesions of the conjunctiva. Ophthalmology. 1989;96(2):147-166.
-
Kenawy N, Lake SL, Coupland SE, Damato BE. Conjunctival melanoma and melanocytic intra-epithelial neoplasia. Eye (Lond). 2013;27(2):142-152.
