PAM بدون آتیپی
استراتژی: پیگیری.
محتوا: ادامه معاینات منظم با لامپ شکاف (اسلیت لمپ) و ثبت عکس.
تکرار: مراجعه هر ۳ تا ۶ ماه توصیه میشود.
در نظر گرفتن برداشتن: در صورت وجود مشکلات زیبایی یا تغییر در طول دوره، برداشتن و بررسی آسیبشناسی انجام شود.

ملانوز اولیه اکتسابی (primary acquired melanosis, PAM) یک ضایعه ملتحمهای اکتسابی است که به دلیل تکثیر غیرطبیعی ملانوسیتها به صورت لکههای قهوهای-سیاه رنگدانهای ظاهر میشود. میتواند در هر ناحیه از ملتحمه رخ دهد. برخلاف خال (nevus)، یک ضایعه رنگدانهای مسطح و بدون برجستگی است.
علاوه بر ملانوز اولیه اکتسابی بدون علت مشخص، ممکن است رنگدانه در اثر التهاب مزمن مانند بیماریهای آلرژیک، تحریک ناشی از لوازم آرایشی یا مواد شیمیایی، یا پس از جراحی ایجاد شود (ملانوز ثانویه). PAM به ضایعات اولیه بدون این علل ثانویه اطلاق میشود.
PAM لزوماً بدخیم نیست. PAM بدون آتیپی (خوشخیم) خطر تبدیل بدخیم کمی دارد. در مقابل، PAM با آتیپی یک ضایعه پیشسرطانی است که حدود ۲۵ تا ۵۰ درصد موارد به ملانوم بدخیم ملتحمه تبدیل میشود. تأیید وجود آتیپی با بیوپسی مهم است.
PAM بر اساس وجود آتیپی بافتی به دو گروه اصلی تقسیم میشود. اخیراً به عنوان ضایعه ملانوسیتی داخل اپیتلیال ملتحمه (conjunctival melanocytic intraepithelial lesion, C-MIL) نیز نامیده میشود و در طبقهبندی WHO بازبینی شده است 3).
| طبقهبندی PAM | C-MIL معادل | خطر تبدیل بدخیم |
|---|---|---|
| PAM بدون آتیپی (بدون ناهنجاری) | C-MIL با درجه بدخیمی پایین | پایین (به ندرت تبدیل میشود) |
| PAM با آتیپی خفیف | C-MIL با درجه بدخیمی متوسط | متوسط |
| PAM با آتیپی شدید | C-MIL با درجه بدخیمی بالا / ملانوم درجا | حدود 25 تا 50٪ |
نمره C-MIN 5 یا بالاتر به عنوان ملانوم درجا در نظر گرفته میشود و نیاز به درمان تهاجمیتری دارد2).
11٪ از کل ضایعات ملتحمه را تشکیل میدهد2). بیشتر در سفیدپوستان میانسال و مسن رخ میدهد و تقریباً همیشه یکطرفه است. حدود 60 تا 75٪ از ملانوم بدخیم ملتحمه از PAM به عنوان ضایعه پیشساز ایجاد میشود، بنابراین به عنوان یک ضایعه پیشسرطانی اهمیت ویژهای دارد. در آسیاییها نسبت به سفیدپوستان شیوع کمتری دارد.
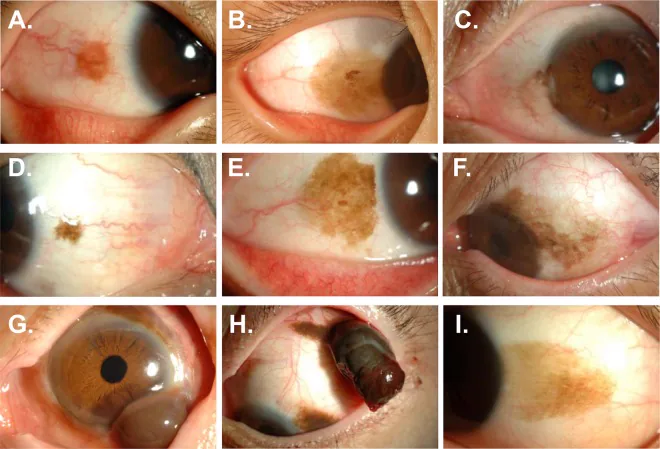
یکی از سیرهای مشخص PAM، پدیده «wax and wane» است که در آن رنگدانهگذاری به طور مکرر افزایش و کاهش مییابد2). حتی اگر رنگدانه روشن یا ناپدید شود، به این معنی نیست که ضایعه از بین رفته است. اگر این نکته نادیده گرفته شود، خطر اشتباه در بهبودی و غفلت از پیگیری وجود دارد.
خیر. PAM امواج افزایش و کاهشی به نام «wax and wane» نشان میدهد. حتی اگر رنگدانه روشن شود، ضایعه از بین نرفته و اغلب از نظر پاتولوژیک باقی میماند. پس از درمان با میتومایسین C نیز همین طور است و پس از ناپدید شدن رنگدانه، باید با بیوپسی نقشهبرداری ریشهکنی تأیید شود.
در صورت بروز تغییرات زیر، سریعاً به پزشک متخصص مراجعه کرده و بیوپسی را مد نظر قرار دهید:
علت مستقیم بروز PAM مشخص نیست، اما تکثیر غیرطبیعی ملانوسیتها در داخل اپیتلیوم زمینهساز آن است. برخلاف ملانوز ثانویه (که در ادامه توضیح داده میشود)، بدون عامل خارجی خاصی رخ میدهد.
ضایعات رنگدانهای با عوامل زیر PAM نیستند و به عنوان ملانوز ثانویه طبقهبندی میشوند:
ملتحمه به طور مستقیم در معرض اشعه فرابنفش قرار دارد، بنابراین قرار گرفتن در معرض اشعه فرابنفش یکی از عوامل خطر در نظر گرفته میشود. دلیل شیوع بیشتر در سفیدپوستان این است که میزان ملانین کم است و اثر فیلتر کنندگی اشعه فرابنفش اندک است.
ابتدا با لامپ شکاف، شکل، رنگ، مرز و وجود برجستگی ضایعه به طور دقیق ارزیابی میشود. حتماً پلک را برگردانده و ضایعات فورنیکس و ملتحمه پلکی را بررسی کنید.
OCT بخش قدامی میتواند عمق ضایعه و محدودیت داخل اپیتلیالی را ارزیابی کند. به عنوان یک ضایعه با بازتاب بالا تصویر میشود.
از آنجایی که PAM الگوی «wax and wane» را نشان میدهد، ثبت منظم عکس از زمان اولین ویزیت اساس پیگیری است. تغییرات در توزیع رنگدانه به طور عینی دنبال میشود.
استاندارد طلایی برای تشخیص قطعی PAM و تعیین برنامه درمانی است.
Map biopsy (بیوپسی نقشهبرداری) یک روش بیوپسی است که در آن ضایعات رنگدانهای ملتحمه از چندین ناحیه به طور سیستماتیک نمونهبرداری میشود. با نقشهبرداری از توزیع آتیپی در سراسر ضایعه، میتوان دامنه و درجه آتیپی را به دقت تعیین کرد. وجود و درجه آتیپی مهمترین اطلاعات برای تعیین برنامه درمانی (پیگیری یا برداشتن) است.
ارزیابی مارکرها با ایمونوهیستوشیمی برای تشخیص قطعی و تمایز بین خوشخیمی و بدخیمی مفید است3).
| مارکر | اهمیت | توضیحات |
|---|---|---|
| PRAME | قویترین مارکر بدخیمی | در PAM with atypia / ملانوم مثبت است1) |
| Ki-67 | شاخص تکثیر | مقادیر بالا نشاندهنده بدخیمی است |
| p16 | سرکوب تومور | از دست رفتن نشاندهنده بدخیمی است1) |
| S100, SOX10, HMB45 | مشترک در رده ملانوسیتی | برای تمایز خوشخیمی و بدخیمی قابل استفاده نیست |
استراتژی درمان PAM بر اساس وجود و درجه آتیپی هیستولوژیک تعیین میشود.
PAM بدون آتیپی
استراتژی: پیگیری.
محتوا: ادامه معاینات منظم با لامپ شکاف (اسلیت لمپ) و ثبت عکس.
تکرار: مراجعه هر ۳ تا ۶ ماه توصیه میشود.
در نظر گرفتن برداشتن: در صورت وجود مشکلات زیبایی یا تغییر در طول دوره، برداشتن و بررسی آسیبشناسی انجام شود.
PAM with atypia
رویکرد: مداخله درمانی فعال.
آتیپی خفیف: برداشتن ± کرایوتراپی (سرما درمانی).
آتیپی شدید (ملانوم درجا): برداشتن وسیع + کرایوتراپی + درمان موضعی با MMC.
مشترک: پیگیری منظم در همه موارد (تشخیص زودهنگام تبدیل بدخیم).
برای PAM with atypia اثبات شده از نظر بافتشناسی، شیمیدرمانی موضعی انجام میشود.
به عنوان جایگزین میتومایسین C، از تجویز موضعی IFNα-۲b استفاده میشود. مزیت آن نسبت به MMC عدم ایجاد آسیب سلولهای بنیادی لیمبوس است.
لزوماً اینطور نیست. اگر PAM بدون آتیپی باشد، پیگیری منظم اساس کار است. از سوی دیگر، PAM همراه با آتیپی یک ضایعه پیشسرطانی است و درمان فعال مانند برداشتن یا شیمیدرمانی موضعی توصیه میشود. روش استاندارد این است که پس از تأیید وجود یا عدم وجود آتیپی با بیوپسی، تصمیم درمانی گرفته شود.
ماهیت PAM، تکثیر غیرطبیعی ملانوسیتها در داخل اپیتلیوم ملتحمه است. مرحلهای که تهاجم به بافت زیر اپیتلیوم وجود ندارد، ضایعه «درون اپیتلیومی» نامیده میشود و هنگامی که تهاجم رخ دهد، ملانوم بدخیم تشخیص داده میشود.
در مفهوم مدرن، PAM به عنوان طیفی به نام C-MIL (ضایعه ملانوسیتی درون اپیتلیومی ملتحمه) درک میشود 3).
ملانوز خوشخیم ← C-MIL با درجه پایین ← C-MIL با درجه بالا ← ملانوم درجا ← ملانوم مهاجم
این طیف وجود دارد و PAM همراه با آتیپی معادل C-MIL با درجه متوسط تا بالا است.
گزارش شده است که جهش پروموتر TERT (c.-124C>T) در تبدیل بدخیم از PAM with atypia نقش دارد 2). این جهش منجر به فعال شدن تلومراز ترانس کریپتاز معکوس شده و باعث جاودانگی سلولی و تبدیل بدخیم میشود. همچنین با بار جهش توموری بالا مرتبط است.
PAM حدود 60 تا 75 درصد از موارد منشأ ملانوم بدخیم ملتحمه را تشکیل میدهد. این نشان میدهد که در صورت نادیده گرفته شدن یا عدم درمان، PAM میتواند به ملانوم بدخیم تهاجمی تبدیل شود و اهمیت تشخیص زودهنگام و مدیریت مناسب را تأیید میکند.
استانداردسازی بینالمللی سیستم طبقهبندی C-MIL و امتیازدهی C-MIN در حال پیشرفت است 3). انتظار میرود این امر تکرارپذیری تشخیصی بین آسیبشناسان را بهبود بخشد و دقت انتخاب درمان بر اساس درجه آتیپی را افزایش دهد.
پانلهای ایمونوهیستوشیمی ترکیبی از نشانگرهایی مانند PRAME، p16 و Ki-67 امکان طبقهبندی مجدد ضایعاتی را که قبلاً «نامشخص» تلقی میشدند، فراهم میکنند 1). این امر میتواند به تعیین دقیقتر نیاز و زمان بیوپسی کمک کند.
فناوریهای پایش غیرتهاجمی با استفاده از OCT بخش قدامی و میکروسکوپ کانفوکال زنده در حال توسعه هستند. این روشها به عنوان ابزاری برای ارزیابی بلادرنگ پیشرفت PAM بدون نیاز به بیوپسی امیدوارکننده هستند.
Eder و همکاران (2024) نشان دادند که در 5 مورد از ضایعات تکثیر ملانوسیت ملتحمه غیرمعمول که با بررسی بافتشناسی معمولی قابل ارزیابی نبودند، ترکیب پانل ایمونوهیستوشیمی (PRAME، p16، HMB45، Ki-67 و غیره) با آنالیز FISH امکان طبقهبندی مجدد را فراهم کرد 1). همچنین امکان تمایز خوشخیمی از بدخیمی با پروفایل microRNA مطرح شده است.
تحقیقات در حال پیشرفت است تا با پروفایل مولکولی از جمله جهش پروموتر TERT، خطر تبدیل PAM به ملانوم را به صورت فردی پیشبینی کند 2). در آینده، استراتژیهای درمانی شخصیسازی شده بر اساس ارزیابی ریسک مولکولی امکانپذیر خواهد بود.