ژلاتینی
توده برجسته نیمهشفاف: شایعترین شکل. عروق ملتحمه الگوی مو مانند (hairpin) نشان میدهند.
عروق تغذیهکننده: شریانهای تغذیهکننده به طور غیرطبیعی گشاد و پیچخورده که نشاندهنده رشد بدخیم است1).

این اصطلاح در سال ۱۹۹۵ توسط Lee و همکاران معرفی شد و تومورهای سنگفرشی غیرمرکب قرنیه، ملتحمه و لیمبوس را شامل میشود 1). شایعترین تومور غیرپیگمانته سطح چشم است و در یک مطالعه تکمرکزی، OSSN ۲۳٪ (۱۷۹ مورد) از ۷۷۱ تومور غیرملانوسیتی ملتحمه را تشکیل داد 1).
OSSN شامل ضایعات زیر است:
میزان بروز تفاوت جغرافیایی زیادی دارد. در مناطق با عرض جغرافیایی بالا 0.02 در 100000 نفر است، در حالی که در مناطق نزدیک به استوا با عرض جغرافیایی پایین به 3.5 در 100000 نفر میرسد1). میزان بروز استاندارد شده سنی در جهان 0.26 در 100000 نفر در سال است و روند افزایشی دارد1). آفریقا بالاترین میزان (3.4 در 100000 نفر در سال) را دارد که شیوع بالای عفونت HIV و HPV در آن نقش دارد1).
در نیمکره غربی، این بیماری در مردان سفیدپوست بالای 60 سال شایعتر است، اما در آفریقا و بخشهایی از آسیا، در پسزمینه عفونت HIV در جوانان نیز رخ میدهد و سیر تهاجمیتری دارد1).
در ویرایش هشتم AJCC، OSSN بر اساس تومور اولیه (T)، غدد لنفاوی منطقهای (N) و متاستاز دوردست (M) طبقهبندی میشود1).
| طبقهبندی | تعریف |
|---|---|
| Tis | کارسینوم درجا (محدود به اپیتلیوم) |
| T1 | محدود به ملتحمه، بدون تهاجم به ساختارهای مجاور |
| T2 | تهاجم به ساختارهای چشمی مجاور (قرنیه، فورنیکس، کارونکل، صلبیه، کره چشم) |
| T3 | تهاجم به مدار چشم، سینوسهای پارانازال یا پلک |
| T4 | تهاجم به سیستم عصبی مرکزی و نواحی دوردست |
SCC درماننشده میتواند منجر به تهاجم به حدقه (حدود 10%)، متاستاز به غدد لنفاوی منطقهای و به ندرت متاستاز دوردست شود و میزان مرگومیر 8 تا 24% گزارش شده است1).
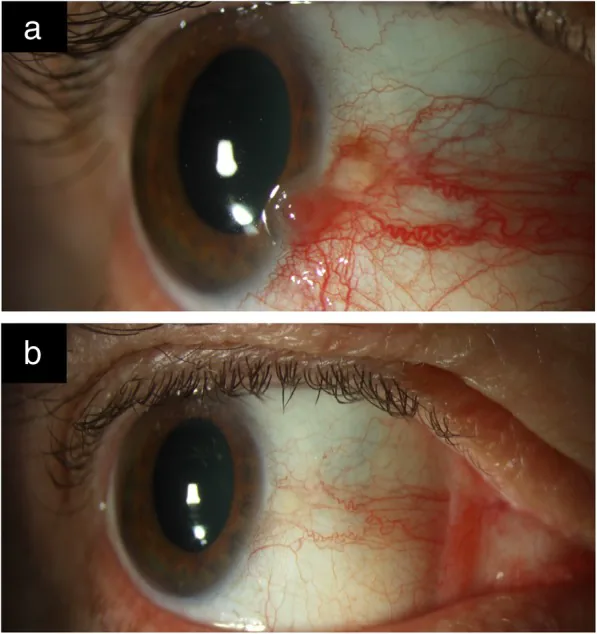
ضایعات OSSN اغلب بدون علامت بوده و به طور تصادفی کشف میشوند. در صورت وجود علائم، عمدتاً شامل قرمزی، احساس جسم خارجی و تحریک چشم هستند2). ممکن است با درد نیز همراه باشند. کاهش بینایی زمانی رخ میدهد که تومور به قرنیه گسترش یابد یا به داخل چشم نفوذ کند.
شایعترین تظاهر، توده یکطرفه همراه با عروق است که در نزدیکی لیمبوس در ناحیه شکاف پلکی (سمت بینی یا گیجگاهی) ایجاد میشود1). بیشتر در قرنیه و ملتحمه کره چشم دیده میشود و درگیری ملتحمه پلکی نادر است1). در افراد سفیدپوست به رنگ زرد-صورتی و در افراد رنگینپوست ممکن است با پیگمانتاسیون همراه باشد1)3).
ژلاتینی
توده برجسته نیمهشفاف: شایعترین شکل. عروق ملتحمه الگوی مو مانند (hairpin) نشان میدهند.
عروق تغذیهکننده: شریانهای تغذیهکننده به طور غیرطبیعی گشاد و پیچخورده که نشاندهنده رشد بدخیم است1).
لوکوپلاکیک (سفیدپلاک مانند)
سفیدشدگی و ضخیمشدگی سطح: کراتینه شدن سطح تومور به دلیل هیپرکراتوز.
ظاهر خشک: بر خلاف ظاهر ژلاتینی، رنگ سفید مات دارد.
پاپیلاری
رشد پاپیلاری: به عنوان شکلی مرتبط با HPV شناخته میشود 4).
سطح ندولار: ممکن است ظاهری زگیل مانند داشته باشد.
ندولار-زخمی
نادر اما تهاجمی: شکلی که به شدت نشاندهنده نئوپلاسم مهاجم است 1).
زخمسازی: پیشآگهی بدتر از سایر اشکال.
درگیری قرنیه به صورت ظاهری نیمه شفاف، خاکستری و مات (شیشهمات) با گسترش حاشیهای یا شبهپا ظاهر میشود.
نفوذ داخل چشمی نادر است، اما ممکن است به صورت توده سفید در اتاق قدامی، التهاب اتاق قدامی یا گلوکوم ثانویه ظاهر شود 2).
اتیولوژی OSSN چندعاملی است. عوامل خطر اصلی در زیر ذکر شدهاند 1).
زیرا سرکوب سیستم ایمنی ناشی از HIV مکانیسم نظارت ایمنی تومور را کاهش میدهد. در افراد HIV مثبت، خطر OSSN ۱۰ تا ۱۳ برابر افزایش مییابد3) و حتی در سنین جوانی رخ میدهد. در آفریقا، عفونت همزمان HIV و HPV یکی از دلایل افزایش بیماری محسوب میشود1).
تشخیص قطعی OSSN با بررسی بافتشناسی از طریق بیوپسی برداشتی یا برشی (استاندارد طلایی) انجام میشود1). برای تومورهای کوچک (کمتر از ۴ ساعت) بیوپسی برداشتی و برای تومورهای بزرگ (بیش از ۴ ساعت) بیوپسی برشی مناسب است.
برای کمک به تشخیص، از رنگآمیزیهای ویژه مانند رز بنگال، لیسامین گرین، متیلن بلو و تولوئیدین بلو استفاده میشود1). رز بنگال سلولهای اپیتلیال آپوپتوتیک یا متابولیک غیرفعال را به رنگ صورتی روشن رنگآمیزی کرده و حاشیه تومور را واضحتر میکند1).
روشهای اصلی تشخیصی در زیر خلاصه شده است.
| روش تشخیصی | ویژگیها |
|---|---|
| بیوپسی (بررسی بافت) | استاندارد طلایی. امکان ارزیابی عمق تهاجم |
| HR-OCT | غیرتهاجمی. مشخصه آن ضخیم شدن اپیتلیوم و بازتاب بالا |
| IVCM | ارزیابی در سطح سلولی. روش کار پیچیده |
| سیتولوژی تماسی | غیرتهاجمی اما فقط بافت سطحی ارزیابی میشود |
تشخیص افتراقی OSSN به ویژه از ناخنک و پینگکولا اهمیت دارد1). ممکن است همزمان وجود داشته باشند و تشخیص را دشوار کنند. سایر موارد افتراقی شامل پانوس قرنیه، کراتوز اکتینیک، گرانولوم پیوژنیک، خال ملتحمه و ملانوم بدخیم است.
تشخیص تنها بر اساس یافتههای بالینی ممکن است دشوار باشد. ضخیمشدن اپیتلیوم و یافتههای با بازتاب بالا در HR-OCT و رنگآمیزی ویژه با رز بنگال و متیلن بلو میتوانند سرنخهایی برای تشخیص افتراقی فراهم کنند1). برای تشخیص قطعی، بیوپسی لازم است.
درمان OSSN بر اساس اندازه تومور، میزان تهاجم و عوامل بیمار فردیسازی میشود1). اثربخشی برداشت جراحی و شیمیدرمانی موضعی معادل گزارش شده است1).
تکنیک بدون تماس (no-touch) همراه با کرایوتراپی استاندارد طلایی است1).
در صورت مثبت بودن حاشیه برش، شیمیدرمانی کمکی پس از عمل توصیه میشود1)2). بدون کرایوتراپی و شیمیدرمانی پس از عمل، خطر تهاجم داخل چشمی افزایش مییابد2).
Pike و همکاران (2023) موردی از OSSN را گزارش کردند که پس از برداشت بدون کرایوتراپی و شیمیدرمانی، از طریق نقص تمامضخامت لیمبوس، انتشار داخل چشمی (تشکیل توده در اتاق قدامی) رخ داد و منجر به تخلیه چشم شد2). این گزارش بر اهمیت تکنیک بدون تماس، کرایوتراپی و شیمیدرمانی پس از عمل تأکید دارد.
شیمیدرمانی موضعی هم به عنوان درمان اصلی و هم به عنوان درمان کمکی پس از عمل استفاده میشود1).
میتومایسین C
میتومایسین C: قطره چشمی ۰٫۰۲ تا ۰٫۰۴٪. با ایجاد اتصالات عرضی DNA، سلولهای توموری را از بین میبرد.
میزان اثربخشی: ۸۰-۱۰۰٪. زمان بهبودی معمولاً کوتاهتر از IFN است 1).
عوارض جانبی: درد چشم، از بین رفتن سلولهای بنیادی لیمبوس، خطر تنگی مجرای اشکی.
5-FU
۵-فلوئورواوراسیل: یک آنالوگ پیریمیدین است که سنتز DNA و RNA در فاز S را مهار میکند 1).
میزان اثربخشی: بالا. حداکثر میزان عود ۲۰٪. ارزانتر از میتومایسین C و IFN است.
روش مصرف: قطره چشمی ۱٪ به صورت یک هفته مصرف و سه هفته استراحت.
IFNα-2b
اینترفرون آلفا-۲b: دارای اثرات ضدتکثیر، ضدویروسی و تعدیلکننده ایمنی است 1).
میزان اثربخشی: ۸۰-۱۰۰٪. به صورت تزریق زیرملتحمه (۱ میلیون IU/mL) یا قطره چشمی تجویز میشود.
ویژگیها: عوارض جانبی کم اما گرانقیمت و نیاز به نگهداری در یخچال دارد.
سایر درمانهای دارویی شامل داروهای ضد VEGF (بواکیزوماب، رانیبیزوماب) نتایج امیدوارکنندهای در ضایعات ملتحمه نشان میدهند اما تأثیر آنها بر ضایعات قرنیه نامشخص است و نیاز به کارآزماییهای بزرگتری وجود دارد 1). در بیماران مرتبط با HPV ممکن است از سیدوفوویر استفاده شود 1).
رویکرد درمانی بر اساس ویرایش هشتم AJCC در زیر ارائه شده است 1).
عوامل زیر در عود نقش دارند1):
گزارش شده است که اثربخشی شیمیدرمانی به تنهایی (MMC، 5-FU، IFNα-2b) معادل جراحی است1). انتخاب بر اساس اندازه تومور، میزان تهاجم، وضعیت عمومی بیمار و پایبندی به درمان انجام میشود. در ضایعات بزرگتر از ۴ ساعت یا موارد متعدد و عودکننده، شیمیدرمانی موضعی ممکن است ارجح باشد.
تصور میشود OSSN از سلولهای بنیادی لیمبوس منشأ میگیرد 1). اکثر تومورهای بدخیم اولیه ملتحمه در نزدیکی لیمبوس در ناحیه شکاف پلک، جایی که تقسیم سلولهای بنیادی فعال است، ظاهر میشوند 1).
از نظر بافتشناسی، در SCC مهاجم، سلولهای سنگفرشی بدخیم از غشای پایه عبور کرده و در استروما تکثیر مییابند 1). CIN I تا III بر اساس میزان دیسپلازی داخل اپیتلیال طبقهبندی میشوند. دیسپلازی در تمام ضخامت اپیتلیوم (CIN III) معادل کارسینوم درجا است 1).
تهاجم داخل چشمی نادر است اما از راههای زیر رخ میدهد 2):
در مورد گزارش شده توسط Pike و همکاران (2023)، پس از بیوپسی برداشتی، یک نقص تمام ضخامت لیمبوس ایجاد شد و سلولهای توموری از طریق آن مسیر به داخل اتاق قدامی کاشته شده و به سطح خلفی قرنیه، زاویه، عنبیه، جسم مژگانی و عدسی گسترش یافتند 2). از نظر آسیبشناسی، یافتهها مشابه نوع بدخیم رشد اپیتلیال به داخل (epithelial downgrowth) بود.
در کارسینوم موسینوس، رنگآمیزی موسین سلولهای سنگفرشی دیسپلاستیک و سلولهای جامی بدخیم را نشان میدهد. اگر جزء موسین غالب باشد، تهاجم بالینی نسبتاً کمتر در نظر گرفته میشود.
پرتو درمانی به عنوان یک گزینه درمانی برای OSSN و SCC در حال بررسی است 1).
این یک روش درمانی ترکیبی با ورتپورفین و لیزر است 1). در یک مطالعه مقدماتی، در 100% موارد SCC ملتحمه، تومور ناپدید شد و در طول دوره پیگیری عود مشاهده نشد 1). با این حال، هزینه بالا، محدودیت مراکز و نیاز به آموزش تخصصی موانعی برای گسترش آن هستند.
Zein و همکاران (2024) برای یک OSSN پاپیلاری عودکننده (HPV مثبت، p16 مثبت) پس از دو بار برداشتن، چهار دوز واکسن 9 ظرفیتی HPV (گارداسیل-9) را با فاصله 6 هفته به صورت عضلانی تجویز کردند 4). پس از دوز سوم، کاهش چشمگیر تومور مشاهده شد و HR-OCT نیز بهبود ضخامت اپیتلیوم و هایپررفلکتیویته را تأیید کرد. با این حال، درمان کامل نشد و قطرههای چشمی 5-FU و میتومایسین C اضافی تجویز شد.
استفاده از واکسن HPV برای درمان OSSN اولین گزارش در جهان است 4) و تحقیقات برای آن به عنوان یک گزینه درمانی آینده در حال انجام است. مکانیسم درمانی واکسن احتمالاً سرکوب پروتئینهای انکوژن E6/E7 اختصاصی HPV است 4).