Gallertig
Halbtransparente erhabene Raumforderung: häufigste Form. Die Bindehautgefäße zeigen einen haarnadelförmigen Verlauf.
Ernährungsgefäße: Abnormal erweiterte und geschlängelte ernährende Arterien deuten auf malignes Wachstum hin 1).

Der 1995 von Lee et al. eingeführte Begriff umfasst nicht-komposite squamöse epitheliale Tumoren der Hornhaut, Bindehaut und des Limbus 1). Es ist der häufigste nicht-pigmentierte Tumor der Augenoberfläche; in einer monozentrischen Studie machten OSSN 23% (179 Fälle) von 771 nicht-melanozytären Bindehauttumoren aus 1).
OSSN umfassen folgende Läsionen:
Die Inzidenz variiert stark geografisch. In hohen Breitengraden beträgt sie 0,02/100.000, während sie in Äquatornähe 3,5/100.000 erreicht1). Die weltweite altersstandardisierte Inzidenz beträgt 0,26/100.000 pro Jahr und ist steigend1). Afrika hat die höchste Rate (3,4/100.000 pro Jahr), wobei die hohe Häufigkeit von HIV- und HPV-Infektionen dazu beiträgt1).
In der westlichen Hemisphäre tritt es vorwiegend bei weißen Männern über 60 Jahren auf, aber in Afrika und Teilen Asiens tritt es auch bei jungen Erwachsenen mit HIV-Infektion auf und verläuft aggressiver1).
Die 8. Auflage des AJCC klassifiziert OSSN basierend auf Primärtumor (T), regionären Lymphknoten (N) und Fernmetastasen (M)1).
| Klassifikation | Definition |
|---|---|
| Tis | Carcinoma in situ (auf das Epithel beschränkt) |
| T1 | Auf die Konjunktiva beschränkt, keine Infiltration benachbarter Strukturen |
| T2 | Infiltration benachbarter Augenstrukturen (Hornhaut, Fornix, Karunkel, Sklera, Bulbus) |
| T3 | Infiltration der Orbita, Nasennebenhöhlen oder Augenlider |
| T4 | Invasion des zentralen Nervensystems oder entfernter Stellen |
Unbehandelte SCC können zu orbitaler Invasion (ca. 10 %), regionalen Lymphknotenmetastasen und selten zu Fernmetastasen führen, mit einer berichteten Mortalitätsrate von 8–24 % 1).
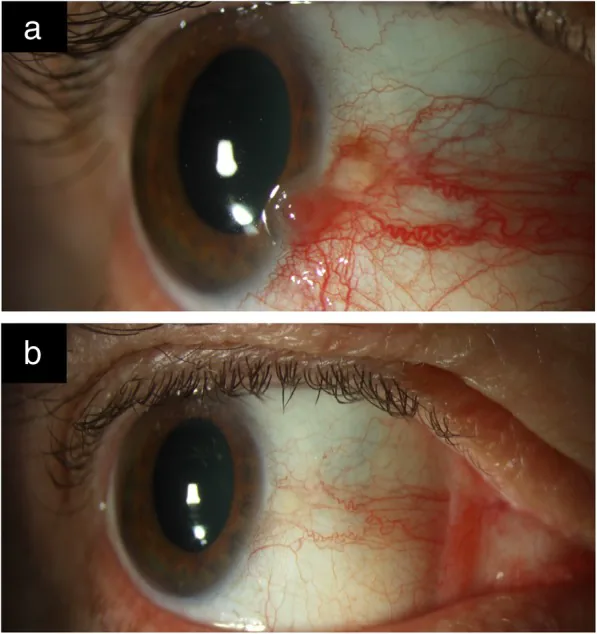
OSSN-Läsionen sind oft asymptomatisch und werden zufällig entdeckt. Wenn Symptome auftreten, sind es hauptsächlich Rötung, Fremdkörpergefühl und Augenreizung 2). Schmerzen können ebenfalls auftreten. Eine verminderte Sehschärfe tritt auf, wenn der Tumor auf die Hornhaut übergreift oder bei intraokularer Infiltration.
Eine einseitige, vaskularisierte Raumforderung ist am häufigsten, die bevorzugt in der Lidspaltenzone (nasal oder temporal) in Limbusnähe auftritt 1). Sie betrifft hauptsächlich die Hornhaut und die bulbäre Bindehaut, selten die Lidbindehaut 1). Bei hellhäutigen Personen ist sie gelb-rosa, bei dunkelhäutigen kann sie pigmentiert sein 1)3).
Gallertig
Halbtransparente erhabene Raumforderung: häufigste Form. Die Bindehautgefäße zeigen einen haarnadelförmigen Verlauf.
Ernährungsgefäße: Abnormal erweiterte und geschlängelte ernährende Arterien deuten auf malignes Wachstum hin 1).
Leukoplakisch
Weißliche Verfärbung und Verdickung der Oberfläche: Keratinisierung der Tumoroberfläche durch Hyperkeratose.
Trockenes Aussehen : zeigt eine undurchsichtige weiße Färbung im Gegensatz zu gallertartig.
Papillär
Papilläre Proliferation : als HPV-assoziierte Form bekannt 4).
Knotige Oberfläche : kann warzenartig erscheinen.
Noduloulzerativ
Selten, aber invasiv : Form, die stark auf ein infiltratives Neoplasma hindeutet 1).
Ulzeration : schlechtere Prognose als andere Formen.
Bei Ausdehnung auf die Hornhaut zeigt sich ein durchscheinendes, gräuliches, mattiertes Glasaussehen mit fransigen oder pseudopodienartigen Fortsätzen.
Intraokulare Infiltration ist selten, kann sich aber als weiße Masse in der Vorderkammer, Vorderkammerentzündung oder sekundäres Glaukom manifestieren 2).
Die Ätiologie von OSSN ist multifaktoriell. Die wichtigsten Risikofaktoren sind unten aufgeführt 1).
Dies liegt an der durch die HIV-Infektion verursachten Immunsuppression, die die Tumorimmunüberwachung beeinträchtigt. Bei HIV-Positiven ist das OSSN-Risiko um das 10- bis 13-fache erhöht3) und die Erkrankung kann auch in jungen Jahren auftreten. In Afrika wird die Koinfektion mit HIV und HPV als ein Faktor für die Zunahme der Erkrankung angesehen1).
Die gesicherte Diagnose von OSSN basiert auf der histologischen Untersuchung einer Exzisions- oder Inzisionsbiopsie (Goldstandard)1). Bei kleinen Tumoren unter 4 Stunden ist eine Exzisionsbiopsie indiziert, bei großen Tumoren über 4 Stunden eine Inzisionsbiopsie.
Zur Diagnoseunterstützung werden Spezialfärbungen wie Bengalrosa, Lissamingrün, Methylenblau und Toluidinblau verwendet 1). Bengalrosa färbt apoptotische oder metabolisch inaktive Epithelzellen leuchtend rosa und macht die Tumorkonturen deutlicher 1).
Die wichtigsten diagnostischen Modalitäten sind unten zusammengefasst.
| Untersuchungsmethode | Merkmale |
|---|---|
| Biopsie (Gewebeuntersuchung) | Goldstandard. Auch Beurteilung der Invasionstiefe möglich |
| HR-OCT | Nicht-invasiv. Epithelverdickung und Hyperreflektivität charakteristisch |
| IVCM | Beurteilung auf zellulärer Ebene. Handhabung aufwendig |
| Impressionzytologie | Nicht-invasiv, beurteilt aber nur oberflächliches Gewebe |
OSSN muss insbesondere von Pterygium und Pinguecula unterschieden werden 1). Ein gleichzeitiges Vorliegen kann die Diagnose erschweren. Weitere Differenzialdiagnosen umfassen Hornhautpannus, aktinische Keratose, pyogenes Granulom, Bindehautnävus und malignes Melanom.
Allein anhand klinischer Befunde kann die Unterscheidung schwierig sein. Hinweise liefern die Epithelverdickung und Hyperreflektivität in der HR-OCT sowie Spezialfärbungen mit Bengalrosa oder Methylenblau1). Zur definitiven Diagnose ist eine Biopsie erforderlich.
Die Behandlung des OSSN wird individuell an Tumorgröße, Invasionstiefe und Patientenfaktoren angepasst1). Chirurgische Exzision und lokale Chemotherapie gelten als gleich wirksam1).
Die No-Touch-Technik mit Kryotherapie ist der Goldstandard1).
Bei positiven Resektionsrändern wird eine adjuvante postoperative Chemotherapie empfohlen1)2). Ohne Kryotherapie und ohne postoperative Chemotherapie steigt das Risiko einer intraokularen Invasion2).
Pike et al. (2023) berichteten über einen OSSN-Fall, bei dem nach Exzision ohne Kryotherapie und Chemotherapie eine intraokulare Aussaat (Vorderkammer-Tumormasse) durch einen vollständigen limbalen Defekt auftrat, was zur Enukleation führte2). Sie betonen die Bedeutung der No-Touch-Technik, der Kryotherapie und der postoperativen Chemotherapie.
Die lokale Chemotherapie wird sowohl als alleinige Therapie als auch als postoperative adjuvante Behandlung eingesetzt1).
Mitomycin C
Mitomycin C: 0,02–0,04 % Augentropfen. Führt durch DNA-Vernetzung zum Absterben der Tumorzellen.
Wirksamkeitsrate: 80–100 %. Die Zeit bis zum Verschwinden ist tendenziell kürzer als bei IFN1).
Nebenwirkungen: Augenschmerzen, Verlust von Limbusstammzellen, Risiko einer Tränenpunktstenose.
5-FU
5-Fluorouracil: Pyrimidin-Analogon, das die DNA- und RNA-Synthese in der S-Phase hemmt1).
Wirksamkeitsrate: Hoch. Rezidivrate bis zu 20 %. Günstiger als Mitomycin C und IFN.
Verabreichung: 1% Augentropfen in Zyklen von 1 Woche Behandlung und 3 Wochen Pause.
IFNα-2b
Interferon alpha-2b: Hat antiproliferative, antivirale und immunmodulatorische Wirkungen1).
Wirksamkeitsrate: 80–100 %. Verabreicht als subkonjunktivale Injektion (1 Mio. IE/mL) oder Augentropfen.
Eigenschaften: Wenig Nebenwirkungen, aber teuer und Kühlschranklagerung erforderlich.
Weitere medikamentöse Therapien: Anti-VEGF (Bevacizumab, Ranibizumab) zeigen vielversprechende Ergebnisse bei Bindehautläsionen, aber die Wirkung auf Hornhautläsionen ist unklar; groß angelegte Studien sind erforderlich1). Bei HPV-assoziierten Patienten kann Cidofovir eingesetzt werden1).
Der Behandlungsansatz basierend auf der 8. Auflage des AJCC ist unten dargestellt1).
An einem Rezidiv sind folgende Faktoren beteiligt1).
Die Wirksamkeit einer alleinigen Chemotherapie (MMC, 5-FU, IFNα-2b) wird als gleichwertig mit der Operation berichtet1). Die Wahl hängt von der Tumorgröße, dem Infiltrationsgrad, dem Allgemeinzustand und der Compliance des Patienten ab. Bei Läsionen größer als 4 Stunden, multiplen oder rezidivierenden Läsionen kann eine lokale Chemotherapie vorteilhaft sein.
Es wird angenommen, dass OSSN aus Limbusstammzellen entsteht 1). Die meisten primären bösartigen Bindehauttumoren treten in der Nähe des Limbus innerhalb der Lidspalte auf, wo die Stammzellteilung aktiv ist 1).
Histologisch durchbrechen beim invasiven SCC maligne Plattenepithelzellen die Basalmembran und proliferieren im Stroma 1). CIN I bis III werden nach dem Ausmaß der intraepithelialen Dysplasie klassifiziert. Eine Dysplasie, die die gesamte Epitheldicke betrifft (CIN III), ist gleichbedeutend mit Carcinoma in situ 1).
Eine intraokulare Infiltration ist selten, kann aber auf folgenden Wegen erfolgen 2):
Im Fall von Pike et al. (2023) bildete sich nach einer Exzisionsbiopsie ein vollschichtiger Limbusdefekt, über den Tumorzellen in die Vorderkammer gelangten und sich auf die Hornhautrückfläche, den Kammerwinkel, die Iris, den Ziliarkörper und die Linse ausbreiteten 2). Pathologisch ähnelte dies einer malignen Form des Epithel-Downgrowth.
Beim Mukoepidermoidkarzinom zeigen Mucinfärbungen dysplastische Plattenepithelzellen und maligne Becherzellen. Wenn die Mucinkomponente überwiegt, wird die klinische Aggressivität als relativ gering eingeschätzt.
Die Strahlentherapie wird als Behandlungsoption für OSSN und SCC in Betracht gezogen 1).
Dies ist eine Behandlung, die Verteporfin und Laser kombiniert 1). In einer Pilotstudie wurde bei 100 % der konjunktivalen SCC eine Tumorverschwinden erreicht, und es gab während des Beobachtungszeitraums kein Rezidiv 1). Allerdings stellen hohe Kosten, begrenzte Einrichtungen und die Notwendigkeit einer speziellen Ausbildung Hindernisse für die Verbreitung dar.
Zein et al. (2024) verabreichten einem Patienten mit rezidivierendem papillärem OSSN (HPV-positiv, p16-positiv) nach zwei Resektionen 4 intramuskuläre Injektionen des 9-valenten HPV-Impfstoffs (Gardasil-9) im Abstand von 6 Wochen 4). Nach der dritten Injektion zeigte sich eine dramatische Tumorverkleinerung, und die HR-OCT bestätigte eine Verbesserung der Epitheldicke und Hyperreflektivität. Eine vollständige Heilung wurde jedoch nicht erreicht, und zusätzliche 5-FU- und Mitomycin-C-Augentropfen wurden verabreicht.
Dies ist der weltweit erste Bericht über die Anwendung des HPV-Impfstoffs zur Behandlung von OSSN 4), und die Forschung als zukünftige Behandlungsoption wird fortgesetzt. Als Wirkmechanismus des Impfstoffs wird die Unterdrückung der HPV-spezifischen Onkoproteine E6/E7 vermutet 4).