जिलेटिनस
अर्ध-पारदर्शी उभरा हुआ द्रव्यमान : सबसे आम रूप। कंजंक्टिवल वाहिकाएं हेयरपिन जैसा मार्ग दिखाती हैं।
पोषक वाहिकाएं : असामान्य रूप से फैली हुई और टेढ़ी-मेढ़ी पोषक धमनियां घातक वृद्धि का सुझाव देती हैं 1)।

1995 में Lee और सहकर्मियों द्वारा प्रस्तावित शब्द, जो कॉर्निया, कंजंक्टिवा और लिंबस पर होने वाले गैर-मिश्रित स्क्वैमस एपिथेलियल ट्यूमर को शामिल करता है 1)। यह नेत्र सतह का सबसे आम गैर-वर्णक ट्यूमर है; एक एकल-केंद्र अध्ययन में, 771 गैर-मेलानोसाइटिक कंजंक्टिवल ट्यूमर में से 23% (179 मामले) OSSN थे 1)।
OSSN में निम्नलिखित घाव शामिल हैं:
घटना दर भौगोलिक रूप से बहुत भिन्न होती है। उच्च अक्षांश वाले क्षेत्रों में यह 0.02/100,000 है, जबकि भूमध्य रेखा के पास निम्न अक्षांश वाले क्षेत्रों में यह 3.5/100,000 तक पहुँच जाती है1)। दुनिया भर में आयु-मानकीकृत घटना दर 0.26/100,000 प्रति वर्ष है और इसमें वृद्धि हो रही है1)। अफ्रीका में सबसे अधिक दर (3.4/100,000 प्रति वर्ष) है, जिसमें HIV और HPV संक्रमण की उच्च आवृत्ति योगदान करती है1)।
पश्चिमी गोलार्ध में, यह 60 वर्ष से अधिक आयु के श्वेत पुरुषों में अधिक होता है, लेकिन अफ्रीका और एशिया के कुछ हिस्सों में, यह HIV संक्रमण की पृष्ठभूमि में युवा वयस्कों में भी होता है और अधिक आक्रामक पाठ्यक्रम लेता है1)।
AJCC के 8वें संस्करण में, OSSN को प्राथमिक ट्यूमर (T), क्षेत्रीय लिम्फ नोड्स (N), और दूर के मेटास्टेसिस (M) के आधार पर वर्गीकृत किया गया है1)।
| वर्गीकरण | परिभाषा |
|---|---|
| Tis | कार्सिनोमा इन सीटू (उपकला तक सीमित) |
| T1 | कंजंक्टिवा तक सीमित, आसन्न संरचनाओं में कोई आक्रमण नहीं |
| T2 | आसन्न नेत्र संरचनाओं (कॉर्निया, फोर्निक्स, कैरुनकल, स्क्लेरा, ग्लोब) में आक्रमण |
| T3 | कक्षा, परानासल साइनस या पलकों में आक्रमण |
| T4 | केंद्रीय तंत्रिका तंत्र या दूरस्थ स्थलों में आक्रमण |
अनुपचारित SCC के कारण कक्षीय आक्रमण (लगभग 10%), क्षेत्रीय लिम्फ नोड मेटास्टेसिस, और शायद ही कभी दूरस्थ मेटास्टेसिस हो सकता है, जिसमें मृत्यु दर 8-24% बताई गई है 1)।
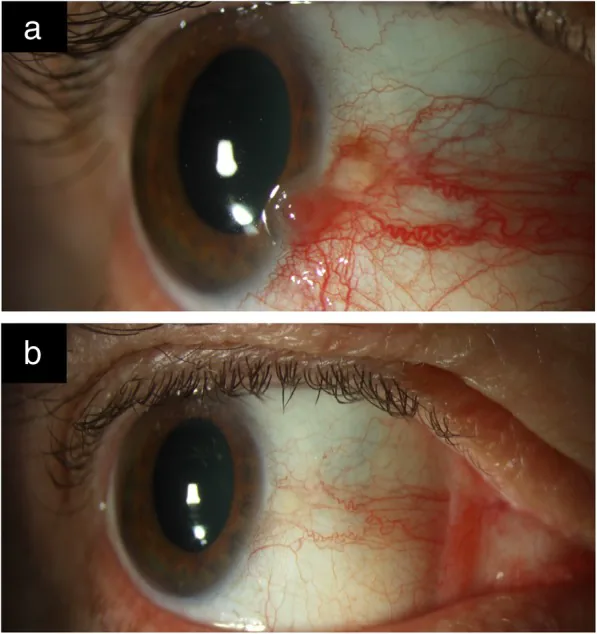
OSSN घाव अक्सर स्पर्शोन्मुख होते हैं और संयोग से पाए जाते हैं। यदि लक्षण मौजूद हैं, तो वे मुख्य रूप से लालिमा, विदेशी शरीर सनसनी और आंखों में जलन हैं 2)। दर्द भी हो सकता है। दृश्य तीक्ष्णता में कमी तब होती है जब ट्यूमर कॉर्निया में फैल जाता है या इंट्राओकुलर घुसपैठ के मामलों में।
एकतरफा संवहनी द्रव्यमान सबसे आम है, जो अक्सर इंटरपैल्पेब्रल विदर (नाक या टेम्पोरल पक्ष) में लिंबस के पास होता है 1)। यह मुख्य रूप से कॉर्निया और बल्बर कंजंक्टिवा को प्रभावित करता है, पैल्पेब्रल कंजंक्टिवा में दुर्लभ है 1)। गोरे लोगों में यह पीले-गुलाबी रंग का होता है, जबकि रंगीन लोगों में रंजकता हो सकती है 1)3)।
जिलेटिनस
अर्ध-पारदर्शी उभरा हुआ द्रव्यमान : सबसे आम रूप। कंजंक्टिवल वाहिकाएं हेयरपिन जैसा मार्ग दिखाती हैं।
पोषक वाहिकाएं : असामान्य रूप से फैली हुई और टेढ़ी-मेढ़ी पोषक धमनियां घातक वृद्धि का सुझाव देती हैं 1)।
ल्यूकोप्लाकिक
सतह का सफेद होना और मोटा होना : हाइपरकेराटोसिस के कारण ट्यूमर की सतह का केराटिनाइजेशन।
सूखी उपस्थिति : जिलेटिनस के विपरीत अपारदर्शी सफेद रंग दिखाता है।
पैपिलरी
पैपिलरी प्रसार : HPV से संबंधित रूप के रूप में जाना जाता है 4)।
गांठदार सतह : मस्से जैसी उपस्थिति हो सकती है।
नोडुलो-अल्सरेटिव
दुर्लभ लेकिन आक्रामक : आक्रामक नियोप्लाज्म का दृढ़ संकेत देने वाला रूप 1)।
अल्सरेशन : अन्य रूपों की तुलना में खराब पूर्वानुमान।
कॉर्निया में फैलने पर, यह पारभासी, भूरे रंग का फ्रॉस्टेड ग्लास जैसा दिखता है, जिसमें फ़िम्ब्रिएटेड या स्यूडोपोड जैसी प्रगति होती है।
इंट्राओकुलर घुसपैठ दुर्लभ है, लेकिन पूर्वकाल कक्ष में सफेद द्रव्यमान, पूर्वकाल कक्ष सूजन, या द्वितीयक ग्लूकोमा के रूप में प्रकट हो सकता है 2)।
हाँ। विशेष रूप से HIV-पॉजिटिव रंगीन लोगों में, CIN को रंजित घाव की नकल करते हुए रिपोर्ट किया गया है 3)। विशिष्ट OSSN निष्कर्षों के अभाव में भी, HIV-पॉजिटिव व्यक्तियों में कंजंक्टिवल रंजित घाव में OSSN को विभेदक निदान में शामिल किया जाना चाहिए।
OSSN का एटियलजि बहुक्रियात्मक है। प्रमुख जोखिम कारक नीचे सूचीबद्ध हैं 1)।
ऐसा HIV संक्रमण के कारण होने वाले प्रतिरक्षादमन के कारण होता है, जो ट्यूमर प्रतिरक्षा निगरानी तंत्र को कम कर देता है। HIV-पॉजिटिव व्यक्तियों में OSSN का जोखिम 10-13 गुना बढ़ जाता है3) और यह कम उम्र में भी हो सकता है। अफ्रीका में, HIV और HPV का सह-संक्रमण रोग में वृद्धि का एक कारण माना जाता है1)।
OSSN का निश्चित निदान एक्सिशनल बायोप्सी या इंसिज़नल बायोप्सी द्वारा हिस्टोलॉजिकल जांच पर आधारित है (गोल्ड स्टैंडर्ड)1)। 4 घंटे से छोटे ट्यूमर के लिए एक्सिशनल बायोप्सी, और 4 घंटे से बड़े ट्यूमर के लिए इंसिज़नल बायोप्सी उपयुक्त है।
निदान में सहायता के लिए रोज़ बेंगल, लिसामाइन ग्रीन, मेथिलीन ब्लू और टोल्यूडीन ब्लू जैसे विशेष धुंधलों का उपयोग किया जाता है 1)। रोज़ बेंगल एपोप्टोटिक या चयापचय रूप से निष्क्रिय उपकला कोशिकाओं को चमकीले गुलाबी रंग में रंगता है, जिससे ट्यूमर की रूपरेखा स्पष्ट होती है 1)।
मुख्य निदान पद्धतियाँ नीचे संक्षेप में दी गई हैं।
| जाँच विधि | विशेषताएँ |
|---|---|
| बायोप्सी (ऊतक जाँच) | स्वर्ण मानक। आक्रमण की गहराई का भी आकलन संभव |
| HR-OCT | गैर-आक्रामक। उपकला मोटाई और उच्च परावर्तन विशेषता |
| IVCM | कोशिका स्तर पर मूल्यांकन। संचालन जटिल |
| इंप्रेशन साइटोलॉजी | गैर-आक्रामक लेकिन केवल सतही ऊतक का मूल्यांकन |
OSSN को विशेष रूप से पिंग्यूकुला और प्टेरीजियम से अलग करना महत्वपूर्ण है 1)। इनका सह-अस्तित्व निदान को कठिन बना सकता है। अन्य विभेदक निदानों में कॉर्नियल पैन्नस, एक्टिनिक केराटोसिस, पायोजेनिक ग्रैनुलोमा, कंजंक्टिवल नेवस और मैलिग्नेंट मेलेनोमा शामिल हैं।
केवल नैदानिक लक्षणों से अंतर करना कभी-कभी मुश्किल हो सकता है। HR-OCT में उपकला का मोटा होना और उच्च परावर्तन, तथा रोज़ बेंगाल या मेथिलीन ब्लू से विशेष धुंधलापन, अंतर करने में सहायक होते हैं1)। निश्चित निदान के लिए बायोप्सी आवश्यक है।
OSSN का उपचार ट्यूमर के आकार, आक्रमण की गहराई और रोगी से जुड़े कारकों के आधार पर व्यक्तिगत रूप से तय किया जाता है1)। सर्जिकल निष्कासन और स्थानीय कीमोथेरेपी की प्रभावशीलता समान बताई गई है1)।
नो-टच तकनीक + क्रायोथेरेपी स्वर्ण मानक है1)।
यदि कटे हुए किनारे पॉज़िटिव हों तो सर्जरी के बाद सहायक कीमोथेरेपी की सलाह दी जाती है1)2)। क्रायोथेरेपी और सर्जरी के बाद कीमोथेरेपी के बिना, आंख के अंदर फैलने का खतरा बढ़ जाता है2)।
Pike और सहकर्मियों (2023) ने OSSN के एक मामले की रिपोर्ट की जिसमें निष्कासन के बाद क्रायोथेरेपी या कीमोथेरेपी नहीं दी गई, जिससे पूरी मोटाई के लिंबल दोष के माध्यम से आंख के अंदर फैलाव (पूर्वकाल कक्ष में ट्यूमर का बनना) हुआ और अंततः आंख निकालनी पड़ी2)। यह नो-टच तकनीक, क्रायोथेरेपी और सर्जरी के बाद कीमोथेरेपी के महत्व पर जोर देता है।
स्थानीय कीमोथेरेपी का उपयोग अकेले या सर्जरी के बाद सहायक उपचार के रूप में किया जाता है1)।
माइटोमाइसिन C
माइटोमाइसिन C: 0.02–0.04% आई ड्रॉप। यह DNA क्रॉस-लिंकिंग द्वारा ट्यूमर कोशिकाओं को मारता है।
प्रभावकारिता दर: 80-100%। IFN की तुलना में गायब होने का समय कम होता है1)।
दुष्प्रभाव: आँख में दर्द, लिंबल स्टेम सेल का नष्ट होना, लैक्रिमल पंक्टम स्टेनोसिस का जोखिम।
5-FU
5-फ्लूरोरासिल: S-चरण में DNA और RNA संश्लेषण को रोकने वाला पाइरीमिडीन एनालॉग1)।
प्रभावकारिता दर: उच्च। पुनरावृत्ति दर अधिकतम 20%। माइटोमाइसिन C और IFN से सस्ता।
प्रशासन विधि: 1% आई ड्रॉप, 1 सप्ताह उपचार और 3 सप्ताह विश्राम के चक्र में उपयोग।
IFNα-2b
इंटरफेरॉन अल्फा-2b: एंटीप्रोलिफेरेटिव, एंटीवायरल और इम्यूनोमॉड्यूलेटरी प्रभाव रखता है1)।
प्रभावकारिता दर: 80-100%। सबकंजंक्टिवल इंजेक्शन (1 मिलियन IU/mL) या आई ड्रॉप के रूप में दिया जाता है।
विशेषताएँ: दुष्प्रभाव कम लेकिन महँगा और ठंडे स्थान पर भंडारण आवश्यक।
अन्य दवा उपचारों में, एंटी-VEGF (बेवाकिज़ुमैब, रैनिबिज़ुमैब) कंजंक्टिवल घावों के लिए आशाजनक परिणाम दिखाते हैं लेकिन कॉर्नियल घावों पर प्रभाव स्पष्ट नहीं है और बड़े पैमाने पर परीक्षणों की आवश्यकता है1)। HPV से संबंधित रोगियों में सिडोफोविर का उपयोग किया जा सकता है1)।
AJCC 8वें संस्करण पर आधारित उपचार दृष्टिकोण नीचे दिया गया है1)।
पुनरावृत्ति में निम्नलिखित कारक शामिल होते हैं1)।
अकेले कीमोथेरेपी (MMC, 5-FU, IFNα-2b) की प्रभावशीलता सर्जरी के बराबर बताई गई है1)। चयन ट्यूमर के आकार, आक्रमण की डिग्री, रोगी की सामान्य स्थिति और अनुपालन पर निर्भर करता है। 4 घंटे से बड़े, बहुवचन या पुनरावृत्त घावों में स्थानीय कीमोथेरेपी लाभप्रद हो सकती है।
OSSN लिंबल स्टेम कोशिकाओं से उत्पन्न होता है 1)। अधिकांश प्राथमिक कंजंक्टिवल घातक ट्यूमर पैल्पेब्रल फिशर के बीच लिंबस के पास दिखाई देते हैं, जहां स्टेम कोशिका विभाजन सक्रिय होता है 1)।
ऊतक विज्ञान के अनुसार, आक्रामक SCC में घातक स्क्वैमस उपकला कोशिकाएं बेसमेंट झिल्ली को भेदकर स्ट्रोमा में प्रसार करती हैं 1)। CIN I से III को इंट्राएपिथेलियल डिसप्लेसिया की सीमा के आधार पर वर्गीकृत किया जाता है। पूर्ण मोटाई का डिसप्लेसिया (CIN III) कार्सिनोमा इन सीटू का पर्याय है 1)।
अंतःनेत्र आक्रमण दुर्लभ है लेकिन निम्नलिखित मार्गों से हो सकता है 2)।
Pike एवं सहकर्मियों (2023) के मामले में, उच्छेदन बायोप्सी के बाद पूर्ण मोटाई का लिंबल दोष बन गया, और ट्यूमर कोशिकाएं इस मार्ग से पूर्वकाल कक्ष में फैल गईं, कॉर्निया की पिछली सतह, कोण, आइरिस, सिलिअरी बॉडी और लेंस तक फैल गईं 2)। पैथोलॉजिकल रूप से, यह एपिथेलियल डाउनग्रोथ के घातक रूप के समान था।
म्यूकोएपिडर्मॉइड कार्सिनोमा में, म्यूसिन धुंधलापन डिसप्लास्टिक स्क्वैमस कोशिकाओं और घातक गॉब्लेट कोशिकाओं को दर्शाता है। यदि म्यूसिन घटक प्रमुख है, तो नैदानिक आक्रामकता अपेक्षाकृत कम मानी जाती है।
विकिरण चिकित्सा को OSSN और SCC के लिए एक उपचार विकल्प के रूप में विचार किया जा रहा है 1)।
यह वर्टेपोर्फिन और लेजर के संयोजन से एक उपचार है 1)। एक पायलट अध्ययन में, कंजंक्टिवल SCC के 100% मामलों में ट्यूमर का पूर्ण समाप्ति हुई, और अनुवर्ती अवधि के दौरान कोई पुनरावृत्ति नहीं हुई 1)। हालांकि, उच्च लागत, सीमित सुविधाएँ, और विशेष प्रशिक्षण की आवश्यकता इसके प्रसार में बाधाएँ हैं।
Zein एट अल. (2024) ने दो बार उच्छेदन के बाद पुनरावृत्त पैपिलरी OSSN (HPV-पॉजिटिव, p16-पॉजिटिव) वाले एक रोगी को 9-वैलेंट HPV वैक्सीन (Gardasil-9) के 4 इंट्रामस्क्युलर इंजेक्शन 6 सप्ताह के अंतराल पर दिए 4)। तीसरे इंजेक्शन के बाद नाटकीय ट्यूमर संकोचन देखा गया, और HR-OCT ने उपकला मोटाई और उच्च-परावर्तन में सुधार की पुष्टि की। हालांकि, पूर्ण इलाज नहीं हुआ, और अतिरिक्त 5-FU और माइटोमाइसिन C आई ड्रॉप दिए गए।
OSSN उपचार के लिए HPV वैक्सीन का अनुप्रयोग दुनिया की पहली रिपोर्ट है 4), और भविष्य के उपचार विकल्प के रूप में शोध जारी है। वैक्सीन के उपचार तंत्र में HPV-विशिष्ट E6/E7 ऑन्कोप्रोटीन का दमन शामिल होने का अनुमान है 4)।