Gelatinoso
Massa elevada semitransparente: Forma mais comum. Os vasos conjuntivais mostram um padrão em forma de grampo.
Vasos nutridores: Artérias nutridoras anormalmente dilatadas e tortuosas sugerem crescimento maligno 1).

Termo proposto por Lee et al. em 1995, abrangendo tumores epiteliais escamosos não complexos que surgem na córnea, conjuntiva e limbo 1). É o tumor não pigmentado mais comum da superfície ocular; em um estudo de centro único, OSSN representou 23% (179 casos) de 771 tumores conjuntivais não melanocíticos 1).
OSSN inclui as seguintes lesões:
A incidência varia muito geograficamente. Em altas latitudes, é de 0,02 por 100.000, enquanto perto do equador chega a 3,5 por 100.000 1). A taxa de incidência padronizada por idade global é de 0,26 por 100.000 por ano e está aumentando 1). A África tem a maior taxa (3,4 por 100.000 por ano), com contribuição da alta frequência de infecção por HIV e HPV 1).
No hemisfério ocidental, ocorre comumente em homens brancos acima de 60 anos, mas em partes da África e Ásia, também surge em jovens com infecção por HIV e tem um curso mais agressivo 1).
Na 8ª edição do AJCC, o OSSN é classificado com base no tumor primário (T), linfonodos regionais (N) e metástase à distância (M) 1).
| Classificação | Definição |
|---|---|
| Tis | Carcinoma in situ (limitado ao epitélio) |
| T1 | Limitado à conjuntiva, sem invasão de estruturas adjacentes |
| T2 | Invasão de estruturas oculares adjacentes (córnea, fórnice, carúncula, esclera, globo ocular) |
| T3 | Invasão da órbita, seios paranasais ou pálpebra |
| T4 | Invasão do sistema nervoso central ou locais distantes |
O CEC não tratado pode causar invasão orbitária (cerca de 10%), metástase para linfonodos regionais e, raramente, metástase à distância, com taxa de mortalidade relatada de 8 a 24% 1).
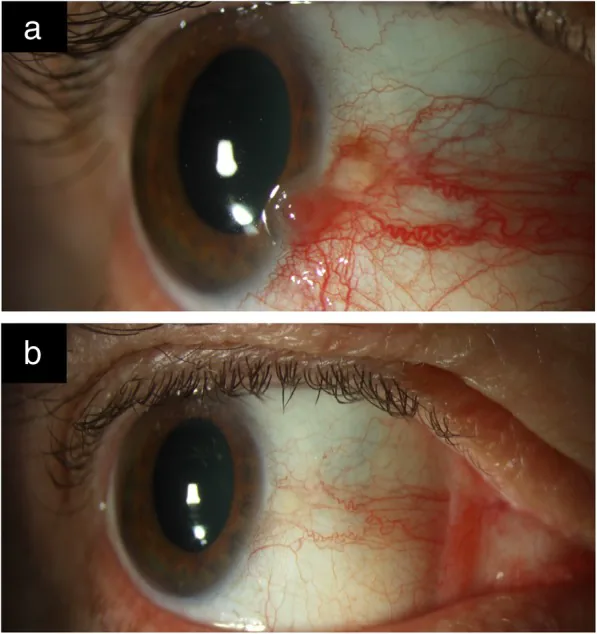
As lesões de OSSN são frequentemente descobertas incidentalmente sem sintomas. Quando presentes, os sintomas são principalmente hiperemia, sensação de corpo estranho e irritação ocular 2). Pode haver dor. A diminuição da visão ocorre quando o tumor se estende para a córnea ou em casos de infiltração intraocular.
Massa unilateral com vascularização é a mais comum, ocorrendo frequentemente perto do limbo na área da fenda palpebral (nasal ou temporal) 1). Ocorre mais na córnea e conjuntiva bulbar, raramente na conjuntiva palpebral 1). Em brancos, é amarelo-rosada; em pessoas de cor, pode haver pigmentação 1)3).
Gelatinoso
Massa elevada semitransparente: Forma mais comum. Os vasos conjuntivais mostram um padrão em forma de grampo.
Vasos nutridores: Artérias nutridoras anormalmente dilatadas e tortuosas sugerem crescimento maligno 1).
Placa branca
Branqueamento e espessamento da superfície: Ceratinização da superfície tumoral devido à hiperceratose.
Aspecto seco: Apresenta coloração branca opaca, em contraste com o aspecto gelatinoso.
Papilar
Proliferação papilar: Forma conhecida associada ao HPV 4).
Superfície nodular: Pode apresentar aspecto verrucoso.
Nodular Ulcerativo
Raro, porém invasivo: Forma altamente sugestiva de neoplasia infiltrativa 1).
Ulceração: Prognóstico pior que outras formas.
Na extensão para a córnea, apresenta aspecto vítreo fosco acinzentado translúcido, com padrão de extensão franjado ou pseudópode.
A infiltração intraocular é rara, mas pode se manifestar como massa branca na câmara anterior, inflamação da câmara anterior ou glaucoma secundário 2).
A etiologia da OSSN é multifatorial. Abaixo estão os principais fatores de risco 1).
Porque a imunossupressão causada pela infecção pelo HIV reduz o mecanismo de vigilância imunológica tumoral. O risco de OSSN aumenta 10-13 vezes em indivíduos HIV-positivos 3), e ocorre mesmo em jovens. Na África, a coinfecção por HIV e HPV é considerada um fator contribuinte para o aumento da doença 1).
O diagnóstico definitivo de OSSN é o exame histológico por biópsia excisional ou incisional (padrão ouro) 1). Tumores pequenos com menos de 4 horas são adequados para biópsia excisional; tumores grandes com mais de 4 horas são adequados para biópsia incisional.
Corantes especiais como rosa bengala, verde lissamina, azul de metileno e azul de toluidina são usados para auxiliar no diagnóstico 1). O rosa bengala cora células epiteliais apoptóticas ou metabolicamente inativas em rosa brilhante, delineando claramente o contorno do tumor 1).
As principais modalidades de diagnóstico estão resumidas abaixo.
| Método de Exame | Características |
|---|---|
| Biópsia (exame de tecido) | Padrão-ouro. Permite avaliar a profundidade da invasão |
| HR-OCT | Não invasivo. Caracterizado por espessamento epitelial e alta refletividade |
| IVCM | Avaliação em nível celular. Procedimento complexo |
| Citologia de impressão | Não invasivo, mas avalia apenas tecido superficial |
A OSSN deve ser diferenciada principalmente de pterígio e pinguecula 1). Podem coexistir, dificultando o diagnóstico. Outros diagnósticos diferenciais incluem pannus corneano, ceratose actínica, granuloma piogênico, nevo conjuntival e melanoma maligno.
Em alguns casos, a diferenciação é difícil apenas com base nos achados clínicos. O espessamento epitelial e os achados de alta refletividade na HR-OCT, bem como a coloração especial com rosa bengala e azul de metileno, fornecem pistas para o diagnóstico diferencial 1). A biópsia é necessária para o diagnóstico definitivo.
O tratamento da OSSN é individualizado com base no tamanho do tumor, profundidade de invasão e fatores do paciente 1). A eficácia da excisão cirúrgica e da quimioterapia tópica é relatada como equivalente 1).
Técnica de não toque + crioterapia é o padrão ouro 1).
Se as margens de ressecção forem positivas, recomenda-se quimioterapia adjuvante pós-operatória 1)2). O risco de invasão intraocular aumenta na ausência de crioterapia e quimioterapia pós-operatória 2).
Pike et al. (2023) relataram um caso de OSSN em que, sem crioterapia e quimioterapia após a ressecção, ocorreu disseminação intraocular através de um defeito límbico de espessura total (formação de massa na câmara anterior), levando à enucleação. Eles enfatizam a importância da técnica de não toque, crioterapia e quimioterapia pós-operatória 2).
A quimioterapia tópica é usada tanto como monoterapia quanto como terapia adjuvante pós-operatória 1).
Mitomicina C
Mitomicina C: colírio a 0,02-0,04%. Causa morte de células tumorais por reticulação do DNA.
Taxa de eficácia: 80–100%. O tempo até o desaparecimento tende a ser menor que o IFN 1).
Efeitos colaterais: Dor ocular, perda de células-tronco limbares, risco de estenose do ponto lacrimal.
5-FU
5-Fluorouracila: Análogo da pirimidina que inibe a síntese de DNA e RNA na fase S 1).
Taxa de eficácia: Alta. Taxa de recorrência de até 20%. Mais barato que mitomicina C e IFN.
Modo de administração: Colírio a 1% administrado por 1 semana, seguido de 3 semanas de pausa em ciclo.
IFNα-2b
Interferon alfa-2b: Possui efeitos antiproliferativos, antivirais e imunomoduladores 1).
Taxa de eficácia: 80–100%. Administrado por injeção subconjuntival (1 milhão UI/mL) ou colírio.
Características: Poucos efeitos colaterais, mas caro e requer armazenamento refrigerado.
Outras terapias medicamentosas, medicamentos anti-VEGF (bevacizumabe, ranibizumabe) mostram resultados promissores para lesões conjuntivais, mas o efeito em lesões corneanas é incerto, sendo necessários ensaios em larga escala 1). Cidofovir é usado ocasionalmente em pacientes relacionados ao HPV 1).
A abordagem de tratamento baseada na 8ª edição do AJCC é mostrada abaixo 1).
Os seguintes fatores contribuem para a recorrência1).
A eficácia da quimioterapia isolada (MMC, 5-FU, IFNα-2b) é relatada como equivalente à cirurgia1). A escolha depende do tamanho do tumor, grau de invasão, condição geral do paciente e adesão. Em lesões grandes (>4 horas), múltiplas ou recorrentes, a quimioterapia tópica pode ser vantajosa.
Acredita-se que o OSSN se origine de células-tronco limbais 1). A maioria dos tumores malignos primários da conjuntiva surge próximo ao limbo na região da fenda palpebral, onde a divisão das células-tronco é ativa 1).
Histologicamente, no CEC invasivo, as células escamosas malignas penetram a membrana basal e proliferam no estroma 1). A NIC I a III é classificada pela extensão da displasia intraepitelial. A displasia que envolve toda a espessura do epitélio (NIC III) é sinônimo de carcinoma in situ 1).
A invasão intraocular é rara, mas ocorre pelas seguintes vias 2):
No caso de Pike et al. (2023), um defeito limbar de espessura total se formou após biópsia excisional, e através dessa via, as células tumorais semearam a câmara anterior e se espalharam para a superfície posterior da córnea, ângulo, íris, corpo ciliar e cristalino 2). Patologicamente, os achados foram semelhantes ao tipo maligno de crescimento epitelial interno.
No carcinoma mucoepidermoide, a coloração de mucina revela células escamosas atípicas e células caliciformes malignas. Se o componente de mucina for predominante, a agressividade clínica é considerada relativamente baixa.
A radioterapia está sendo considerada como opção de tratamento para OSSN e SCC 1).
É uma terapia que combina verteporfina e laser 1). Em um estudo piloto, 100% dos casos de SCC conjuntival apresentaram desaparecimento do tumor, sem recorrência durante o período de observação 1). No entanto, o alto custo, a limitação de instalações e a necessidade de treinamento especializado são barreiras para sua disseminação.
Zein et al. (2024) administraram 4 doses da vacina HPV nonavalente (Gardasil-9) por via intramuscular em intervalos de 6 semanas a um paciente com OSSN papilar recidivante (HPV-positivo, p16-positivo) após duas excisões 4). Após a terceira dose, observou-se redução tumoral dramática, e melhora da espessura epitelial e hiperrefletividade na HR-OCT. No entanto, não houve cura completa, e foram administrados colírios adicionais de 5-FU e mitomicina C.
A aplicação da vacina HPV no tratamento de OSSN é o primeiro relato mundial 4), e pesquisas estão em andamento como opção terapêutica futura. O mecanismo terapêutico é presumido como a supressão das proteínas oncogênicas E6/E7 específicas do HPV 4).