Dạng thạch
Khối nhô lên bán trong suốt: Dạng phổ biến nhất. Các mạch kết mạc có hình dạng giống kẹp tóc.
Mạch nuôi: Các động mạch nuôi giãn và ngoằn ngoèo bất thường gợi ý sự phát triển ác tính 1).

Thuật ngữ được Lee và cộng sự đề xuất năm 1995, bao gồm các khối u biểu mô vảy không phức tạp phát sinh ở giác mạc, kết mạc và vùng rìa 1). Đây là khối u không sắc tố phổ biến nhất ở bề mặt mắt; trong một nghiên cứu đơn trung tâm, OSSN chiếm 23% (179 trường hợp) trong số 771 khối u kết mạc không phải tế bào hắc tố 1).
OSSN bao gồm các tổn thương sau:
Tỷ lệ mắc bệnh thay đổi rất nhiều theo khu vực địa lý. Ở vĩ độ cao, tỷ lệ là 0,02/100.000, trong khi gần xích đạo lên tới 3,5/100.000 1). Tỷ lệ mắc chuẩn hóa theo tuổi toàn cầu là 0,26/100.000/năm và có xu hướng gia tăng 1). Châu Phi có tỷ lệ cao nhất (3,4/100.000/năm), với sự đóng góp của tần suất nhiễm HIV và HPV cao 1).
Ở Tây bán cầu, bệnh thường gặp ở nam giới da trắng trên 60 tuổi, nhưng ở một số vùng châu Phi và châu Á, bệnh cũng xuất hiện ở người trẻ có nhiễm HIV và diễn tiến xâm lấn hơn 1).
Trong AJCC phiên bản thứ 8, OSSN được phân loại dựa trên u nguyên phát (T), hạch bạch huyết vùng (N) và di căn xa (M) 1).
| Phân loại | Định nghĩa |
|---|---|
| Tis | Ung thư biểu mô tại chỗ (giới hạn trong biểu mô) |
| T1 | Giới hạn ở kết mạc, không xâm lấn cấu trúc lân cận |
| T2 | Xâm lấn cấu trúc mắt lân cận (giác mạc, cùng đồ, lệ khâu, củng mạc, nhãn cầu) |
| T3 | Xâm lấn hốc mắt, xoang cạnh mũi hoặc mi mắt |
| T4 | Xâm lấn hệ thần kinh trung ương hoặc vị trí xa |
SCC không được điều trị có thể gây xâm lấn hốc mắt (khoảng 10%), di căn hạch bạch huyết vùng, và hiếm khi di căn xa, với tỷ lệ tử vong được báo cáo là 8–24% 1).
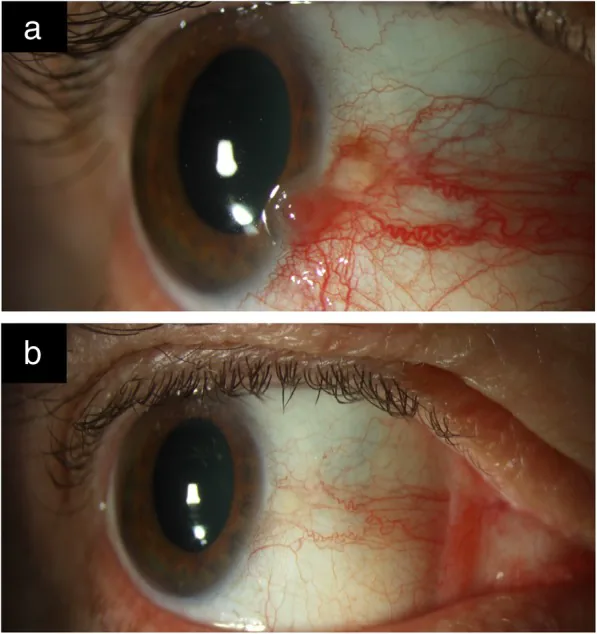
Tổn thương OSSN thường được phát hiện tình cờ mà không có triệu chứng. Khi có triệu chứng, chủ yếu là đỏ mắt, cảm giác dị vật và kích ứng mắt 2). Đôi khi có đau. Giảm thị lực xảy ra khi khối u lan đến giác mạc hoặc trong trường hợp xâm lấn nội nhãn.
Khối một bên có mạch máu là phổ biến nhất, thường xảy ra gần rìa giác mạc ở vùng khe mi (mũi hoặc thái dương) 1). Thường gặp ở giác mạc và kết mạc nhãn cầu, hiếm gặp ở kết mạc mi 1). Ở người da trắng có màu vàng hồng, ở người da màu có thể kèm theo sắc tố 1)3).
Dạng thạch
Khối nhô lên bán trong suốt: Dạng phổ biến nhất. Các mạch kết mạc có hình dạng giống kẹp tóc.
Mạch nuôi: Các động mạch nuôi giãn và ngoằn ngoèo bất thường gợi ý sự phát triển ác tính 1).
Mảng trắng
Bề mặt trắng hóa và dày lên: Sừng hóa bề mặt khối u do tăng sừng.
Vẻ ngoài khô: Có màu trắng đục, trái ngược với vẻ ngoài dạng gel.
Dạng nhú
Tăng sinh dạng nhú: Dạng được biết đến liên quan đến HPV 4).
Bề mặt dạng nốt: Có thể có vẻ ngoài giống mụn cóc.
Loét nốt
Hiếm gặp nhưng xâm lấn: Dạng rất gợi ý u tân sinh xâm nhập 1).
Loét: Tiên lượng xấu hơn các dạng khác.
Khi lan đến giác mạc, có vẻ ngoài mờ đục màu xám trong suốt, với kiểu lan rộng dạng tua hoặc chân giả.
Thâm nhiễm nội nhãn hiếm gặp, nhưng có thể biểu hiện dưới dạng khối trắng trong tiền phòng, viêm tiền phòng hoặc glôcôm thứ phát 2).
Căn nguyên của OSSN là đa yếu tố. Dưới đây là các yếu tố nguy cơ chính 1).
Vì suy giảm miễn dịch do nhiễm HIV làm giảm cơ chế giám sát miễn dịch khối u. Nguy cơ OSSN tăng 10-13 lần ở người HIV dương tính 3), và xảy ra ngay cả ở người trẻ. Ở châu Phi, đồng nhiễm HIV và HPV được cho là góp phần làm gia tăng bệnh 1).
Chẩn đoán xác định OSSN là xét nghiệm mô học bằng sinh thiết cắt bỏ hoặc sinh thiết rạch (tiêu chuẩn vàng) 1). Khối u nhỏ dưới 4 giờ phù hợp sinh thiết cắt bỏ, khối u lớn trên 4 giờ phù hợp sinh thiết rạch.
Các nhuộm đặc biệt như rose bengal, lissamine green, xanh methylene và xanh toluidine được sử dụng để hỗ trợ chẩn đoán 1). Rose bengal nhuộm các tế bào biểu mô chết theo chương trình hoặc không hoạt động chuyển hóa thành màu hồng tươi, làm rõ đường viền khối u 1).
Các phương thức chẩn đoán chính được tóm tắt dưới đây.
| Phương pháp xét nghiệm | Đặc điểm |
|---|---|
| Sinh thiết (xét nghiệm mô) | Tiêu chuẩn vàng. Có thể đánh giá độ sâu xâm lấn |
| HR-OCT | Không xâm lấn. Đặc trưng bởi dày biểu mô và phản xạ cao |
| IVCM | Đánh giá ở cấp độ tế bào. Quy trình phức tạp |
| Tế bào học in dấu | Không xâm lấn nhưng chỉ đánh giá mô bề mặt |
OSSN cần được phân biệt đặc biệt với mộng thịt và vết vàng kết mạc 1). Có thể cùng tồn tại, gây khó khăn cho chẩn đoán. Các chẩn đoán phân biệt khác bao gồm pannus giác mạc, dày sừng ánh nắng, u hạt mủ, nốt ruồi kết mạc và u hắc tố ác tính.
Chỉ dựa vào dấu hiệu lâm sàng đôi khi khó phân biệt. Dày biểu mô và tăng phản xạ trên HR-OCT, nhuộm đặc biệt bằng rose bengal hoặc xanh methylene là những gợi ý để chẩn đoán phân biệt1). Sinh thiết là cần thiết để chẩn đoán xác định.
Điều trị OSSN được cá thể hóa dựa trên kích thước khối u, mức độ xâm lấn và yếu tố bệnh nhân1). Hiệu quả của phẫu thuật cắt bỏ và hóa trị tại chỗ được báo cáo là tương đương1).
Kỹ thuật không chạm + liệu pháp đông lạnh là tiêu chuẩn vàng1).
Nếu diện cắt còn tế bào u, hóa trị bổ trợ sau mổ được khuyến cáo1)2). Nếu không có liệu pháp đông lạnh và không hóa trị sau mổ, nguy cơ xâm lấn nội nhãn tăng lên2).
Pike và cộng sự (2023) báo cáo một trường hợp OSSN không được điều trị đông lạnh và hóa trị sau cắt bỏ, dẫn đến gieo rắc nội nhãn (tạo khối u trong tiền phòng) qua khuyết toàn bộ chiều dày vùng rìa, cuối cùng phải khoét bỏ nhãn cầu2). Điều này nhấn mạnh tầm quan trọng của kỹ thuật không chạm, liệu pháp đông lạnh và hóa trị sau mổ.
Hóa trị tại chỗ được sử dụng như liệu pháp đơn độc hoặc điều trị bổ trợ sau phẫu thuật1).
Mitomycin C
Mitomycin C: nhỏ mắt nồng độ 0,02–0,04%. Tiêu diệt tế bào u bằng cách tạo liên kết chéo DNA.
Tỷ lệ hiệu quả: 80–100%. Thời gian đến khi biến mất có xu hướng ngắn hơn so với IFN 1).
Tác dụng phụ: Đau mắt, mất tế bào gốc vùng rìa, nguy cơ hẹp lỗ lệ.
5-FU
5-Fluorouracil: Chất tương tự pyrimidine ức chế tổng hợp DNA và RNA ở pha S 1).
Tỷ lệ hiệu quả: Cao. Tỷ lệ tái phát lên đến 20%. Rẻ hơn mitomycin C và IFN.
Cách dùng: Nhỏ mắt 1% trong 1 tuần, nghỉ 3 tuần theo chu kỳ.
IFNα-2b
Interferon alfa-2b: Có tác dụng kháng tăng sinh, kháng virus và điều hòa miễn dịch 1).
Tỷ lệ hiệu quả: 80–100%. Được tiêm dưới kết mạc (1 triệu IU/mL) hoặc nhỏ mắt.
Đặc điểm: Ít tác dụng phụ nhưng đắt tiền và cần bảo quản lạnh.
Các liệu pháp thuốc khác, thuốc kháng VEGF (bevacizumab, ranibizumab) cho thấy kết quả khả quan đối với tổn thương kết mạc nhưng tác dụng lên tổn thương giác mạc chưa rõ ràng, cần các thử nghiệm quy mô lớn 1). Cidofovir đôi khi được sử dụng cho bệnh nhân liên quan đến HPV 1).
Phương pháp điều trị dựa trên AJCC phiên bản thứ 8 được trình bày dưới đây 1).
Các yếu tố sau đây liên quan đến tái phát1).
Hiệu quả của hóa trị đơn thuần (MMC, 5-FU, IFNα-2b) được báo cáo là tương đương với phẫu thuật1). Lựa chọn dựa trên kích thước khối u, mức độ xâm lấn, tình trạng toàn thân và sự tuân thủ của bệnh nhân. Đối với tổn thương lớn (>4 giờ), đa ổ hoặc tái phát, hóa trị tại chỗ có thể có lợi.
OSSN được cho là phát sinh từ tế bào gốc vùng rìa giác mạc 1). Hầu hết các khối u ác tính nguyên phát của kết mạc xuất hiện gần vùng rìa trong khe mi, nơi sự phân chia tế bào gốc diễn ra mạnh mẽ 1).
Về mô học, trong SCC xâm lấn, các tế bào vảy ác tính xuyên qua màng đáy và tăng sinh trong mô đệm 1). CIN I đến III được phân loại theo mức độ loạn sản trong biểu mô. Loạn sản liên quan đến toàn bộ chiều dày biểu mô (CIN III) đồng nghĩa với ung thư biểu mô tại chỗ 1).
Xâm lấn nội nhãn hiếm gặp nhưng xảy ra qua các đường sau 2):
Trong trường hợp của Pike và cộng sự (2023), một khuyết hổng toàn bộ chiều dày vùng rìa đã hình thành sau sinh thiết cắt bỏ, và qua đường này, các tế bào khối u đã gieo rắc vào tiền phòng và lan rộng đến bề mặt sau giác mạc, góc tiền phòng, mống mắt, thể mi và thủy tinh thể 2). Về mặt bệnh lý, các phát hiện tương tự như dạng ác tính của sự phát triển biểu mô ngược dòng.
Trong ung thư biểu mô tuyến nhầy biểu bì, nhuộm mucin cho thấy các tế bào vảy không điển hình và tế bào đài ác tính. Nếu thành phần mucin chiếm ưu thế, mức độ xâm lấn lâm sàng được coi là tương đối thấp.
Xạ trị đang được xem xét như một lựa chọn điều trị cho OSSN và SCC 1).
Đây là phương pháp điều trị kết hợp verteporfin và laser 1). Trong một nghiên cứu thí điểm, 100% trường hợp SCC kết mạc đã biến mất khối u và không tái phát trong thời gian theo dõi 1). Tuy nhiên, chi phí cao, cơ sở vật chất hạn chế và nhu cầu đào tạo chuyên sâu là những rào cản cho việc phổ biến.
Zein và cộng sự (2024) đã tiêm bắp 4 liều vắc-xin HPV 9-valent (Gardasil-9) cách nhau 6 tuần cho một bệnh nhân bị OSSN dạng nhú tái phát (HPV dương tính, p16 dương tính) sau hai lần cắt bỏ 4). Sau liều thứ ba, khối u giảm đáng kể, và cải thiện độ dày biểu mô và tăng phản xạ trên HR-OCT. Tuy nhiên, không đạt được chữa khỏi hoàn toàn, và đã được nhỏ thêm thuốc nhỏ mắt 5-FU và mitomycin C.
Việc ứng dụng vắc-xin HPV trong điều trị OSSN là báo cáo đầu tiên trên thế giới 4), và nghiên cứu đang được tiến hành như một lựa chọn điều trị trong tương lai. Cơ chế điều trị được cho là ức chế các protein ung thư E6/E7 đặc hiệu HPV 4).