هلامي
كتلة بارزة شبه شفافة: الشكل الأكثر شيوعًا. تظهر الأوعية الملتحمية بشكل يشبه دبوس الشعر.
الأوعية المغذية: تشير الشرايين المغذية المتوسعة والمتعرجة بشكل غير طبيعي إلى نمو خبيث 1).

مصطلح اقترحه لي وآخرون في عام 1995، ويشمل الأورام الظهارية الحرشفية غير المعقدة التي تنشأ في القرنية والملتحمة والحوف 1). وهو الورم غير المصطبغ الأكثر شيوعًا على سطح العين؛ في دراسة من مركز واحد، شكلت OSSN 23% (179 حالة) من 771 ورمًا ملتحميًا غير ميلانيني 1).
تشمل OSSN الآفات التالية:
يختلف معدل الإصابة بشكل كبير حسب المنطقة الجغرافية. في المناطق ذات خطوط العرض العالية، يبلغ المعدل 0.02 لكل 100,000، بينما يصل إلى 3.5 لكل 100,000 في المناطق القريبة من خط الاستواء 1). يبلغ معدل الإصابة المعياري حسب العمر عالميًا 0.26 لكل 100,000 سنويًا، وهو في ازدياد 1). أفريقيا هي الأعلى (3.4 لكل 100,000 سنويًا)، ويساهم ارتفاع معدل الإصابة بفيروس نقص المناعة البشرية وفيروس الورم الحليمي البشري في ذلك 1).
في نصف الكرة الغربي، يحدث المرض بشكل شائع لدى الرجال البيض فوق سن 60 عامًا، ولكن في أجزاء من أفريقيا وآسيا، يظهر أيضًا لدى الشباب على خلفية الإصابة بفيروس نقص المناعة البشرية، ويسلك مسارًا أكثر عدوانية 1).
في الإصدار الثامن من AJCC، يتم تصنيف OSSN بناءً على الورم الأولي (T)، والعقد الليمفاوية الإقليمية (N)، والانتشار البعيد (M) 1).
| التصنيف | التعريف |
|---|---|
| Tis | سرطان موضعي (مقتصر على الظهارة) |
| T1 | مقتصر على الملتحمة، بدون غزو للهياكل المجاورة |
| T2 | غزو لهياكل العين المجاورة (القرنية، القبو، اللحيمة، الصلبة، مقلة العين) |
| T3 | غزو للمحجر أو الجيوب الأنفية أو الجفن |
| T4 | غزو الجهاز العصبي المركزي أو المواقع البعيدة |
يمكن أن يؤدي سرطان الخلايا الحرشفية غير المعالج إلى غزو الحجاج (حوالي 10%)، وانتشار إلى العقد الليمفاوية الإقليمية، ونادرًا إلى مواقع بعيدة، ويُبلغ عن معدل وفيات يتراوح بين 8% و24% 1).
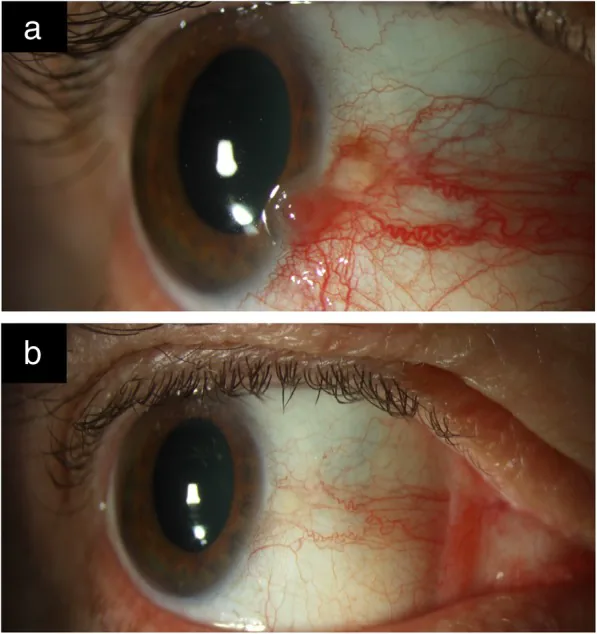
غالبًا ما تُكتشف آفات OSSN بالصدفة دون أعراض. عند وجود أعراض، تكون في الغالب احمرارًا، إحساسًا بجسم غريب، وتهيجًا في العين 2). قد يصاحبها ألم. يحدث انخفاض الرؤية عندما يمتد الورم إلى القرنية أو في حالات الارتشاح داخل العين.
الكتلة المصحوبة بأوعية دموية أحادية الجانب هي الأكثر شيوعًا، وتحدث غالبًا بالقرب من الحوف في منطقة الشق الجفني (الأنفي أو الصدغي) 1). تحدث غالبًا في القرنية والملتحمة البصلية، ونادرًا في ملتحمة الجفن 1). تكون صفراء وردية عند البيض، وقد تصاحبها تصبغات عند ذوي البشرة الملونة 1)3).
هلامي
كتلة بارزة شبه شفافة: الشكل الأكثر شيوعًا. تظهر الأوعية الملتحمية بشكل يشبه دبوس الشعر.
الأوعية المغذية: تشير الشرايين المغذية المتوسعة والمتعرجة بشكل غير طبيعي إلى نمو خبيث 1).
لويحي أبيض
تبيض وسماكة السطح: تقرن سطح الورم بسبب فرط التقرن.
مظهر جاف: يظهر بلون أبيض معتم على عكس المظهر الجيلاتيني.
حليمي
نمو حليمي: شكل معروف مرتبط بفيروس الورم الحليمي البشري 4).
سطح عقدي: قد يظهر بمظهر ثؤلولي.
عقدي تقرحي
نادر ولكنه غازي: شكل يشير بقوة إلى ورم جديد infiltrative 1).
تقرح: تشخيص أسوأ من الأشكال الأخرى.
عند الانتشار إلى القرنية، يظهر بمظهر زجاجي مصقول شفاف رمادي، مع نمط تقدم هدبي أو كاذب.
الارتشاح داخل العين نادر، لكنه قد يظهر ككتلة بيضاء في الغرفة الأمامية، التهاب الغرفة الأمامية، أو زرق ثانوي 2).
مسببات OSSN متعددة العوامل. فيما يلي عوامل الخطر الرئيسية 1).
لأن كبت المناعة الناتج عن عدوى فيروس نقص المناعة البشرية يقلل من آلية المراقبة المناعية للأورام. يزداد خطر OSSN بمقدار 10-13 ضعفًا لدى المصابين بفيروس نقص المناعة البشرية 3)، ويحدث حتى في سن مبكرة. في أفريقيا، يُعتقد أن العدوى المشتركة بفيروس نقص المناعة البشرية وفيروس الورم الحليمي البشري تساهم في زيادة المرض 1).
التشخيص النهائي لـ OSSN هو الفحص النسيجي عن طريق الخزعة الاستئصالية أو الخزعة الشقية (المعيار الذهبي) 1). الأورام الصغيرة التي تقل عن 4 ساعات مناسبة للخزعة الاستئصالية، بينما الأورام الكبيرة التي تزيد عن 4 ساعات مناسبة للخزعة الشقية.
تُستخدم الصبغات الخاصة مثل روز البنغال والأخضر الليساسامين والأزرق الميثيلين والأزرق التولويديني للمساعدة في التشخيص 1). يصبغ روز البنغال الخلايا الظهارية الميتة أو غير النشطة استقلابيًا بلون وردي فاتح، مما يوضح حدود الورم 1).
فيما يلي ملخص لطرق التشخيص الرئيسية.
| طريقة الفحص | الخصائص |
|---|---|
| الخزعة (الفحص النسيجي) | المعيار الذهبي. يمكن تقييم عمق الارتشاح |
| التصوير المقطعي التوافقي البصري عالي الدقة (HR-OCT) | غير جراحي. يتميز بسمك ظهاري وانعكاسية عالية |
| المجهر متحد البؤر في الجسم الحي (IVCM) | تقييم على المستوى الخلوي. الإجراء معقد |
| علم الخلايا الانطباعي | غير جراحي لكنه يقيم الأنسجة السطحية فقط |
من المهم بشكل خاص التمييز بين الورم الحرشفي السطحي العيني (OSSN) والظفرة واللويحة الصفراء 1). قد يكون التشخيص صعبًا في حالة وجودهما معًا. تشمل التشخيصات التفريقية الأخرى: القرنية الوعائية، التقران الشمسي، الورم الحبيبي القيحي، وحمة الملتحمة، والورم الميلانيني الخبيث.
قد يكون التمييز صعبًا بالاعتماد على العلامات السريرية فقط. توفر نتائج التصوير المقطعي البصري عالي الدقة (HR-OCT) مثل زيادة سُمك الظهارة وفرط الانعكاسية، بالإضافة إلى الصبغات الخاصة مثل صبغة روز البنغال أو أزرق الميثيلين، أدلةً للتمييز1). يتطلب التشخيص المؤكد أخذ خزعة.
يتم تخصيص علاج ورم الخلايا الحرشفية السطحي للعين (OSSN) بناءً على حجم الورم ودرجة ارتشاحه والعوامل الخاصة بالمريض1). وقد ورد أن فعالية الاستئصال الجراحي والعلاج الكيميائي الموضعي متكافئة1).
تقنية عدم اللمس مع العلاج بالتبريد هي المعيار الذهبي1).
في حال كانت حواف الاستئصال إيجابية، يُوصى بالعلاج الكيميائي المساعد بعد الجراحة1)2). ويزداد خطر الارتشاح داخل العين في حال عدم استخدام العلاج بالتبريد أو العلاج الكيميائي بعد الجراحة2).
أبلغ بايك وآخرون (2023) عن حالة ورم الخلايا الحرشفية السطحي للعين (OSSN) خضعت للاستئصال دون علاج بالتبريد أو علاج كيميائي، مما أدى إلى انتشار الورم داخل العين (تكوّن كتلة في الغرفة الأمامية) عبر عيب حلقي كامل السماكة، وانتهى الأمر باستئصال العين2). ويؤكد التقرير على أهمية تقنية عدم اللمس والعلاج بالتبريد والعلاج الكيميائي بعد الجراحة.
يُستخدم العلاج الكيميائي الموضعي كعلاج منفرد أو كعلاج مساعد بعد الجراحة1).
ميتوميسين سي
ميتوميسين سي: قطرات عينية بتركيز 0.02–0.04%. يقضي على الخلايا السرطانية عن طريق إحداث روابط متشابكة في الحمض النووي.
معدل الفعالية: 80-100%. يميل الوقت حتى الاختفاء إلى أن يكون أقصر من الإنترفيرون 1).
الآثار الجانبية: ألم العين، فقدان الخلايا الجذعية الحوفية، خطر تضيق النقطة الدمعية.
5-FU
5-فلورويوراسيل: نظير بيريميدين يثبط تخليق DNA و RNA في الطور S 1).
معدل الفعالية: مرتفع. معدل التكرار يصل إلى 20%. أرخص من الميتوميسين C والإنترفيرون.
طريقة الإعطاء: قطرة عين بتركيز 1% لمدة أسبوع واحد، ثم راحة لمدة 3 أسابيع في دورة.
IFNα-2b
إنترفيرون ألفا-2b: له تأثيرات مضادة للتكاثر ومضادة للفيروسات ومنظمة للمناعة 1).
معدل الفعالية: 80-100%. يُعطى عن طريق الحقن تحت الملتحمة (1 مليون وحدة دولية/مل) أو قطرة عين.
الميزات: آثار جانبية قليلة ولكنه مكلف ويتطلب تخزينًا باردًا.
من العلاجات الدوائية الأخرى، الأدوية المضادة لـ VEGF (بيفاسيزوماب، رانيبيزوماب) تظهر نتائج واعدة لآفات الملتحمة ولكن تأثيرها على آفات القرنية غير واضح، وهناك حاجة لتجارب واسعة النطاق 1). يستخدم سيدوفوفير أحيانًا للمرضى المرتبطين بفيروس الورم الحليمي البشري 1).
فيما يلي نهج العلاج بناءً على الإصدار الثامن من AJCC 1).
تساهم العوامل التالية في الانتكاس1).
أُبلغ أن فعالية العلاج الكيميائي وحده (MMC، 5-FU، IFNα-2b) مماثلة للجراحة1). يُختار بناءً على حجم الورم ودرجة الارتشاح والحالة العامة للمريض والالتزام. في الآفات الكبيرة (أكثر من 4 ساعات) أو المتعددة أو المتكررة، قد يكون العلاج الكيميائي الموضعي مفيدًا.
يُعتقد أن OSSN ينشأ من الخلايا الجذعية الحوفية 1). معظم الأورام الخبيثة الأولية في الملتحمة تظهر بالقرب من الحوف في منطقة الشق الجفني، حيث يكون انقسام الخلايا الجذعية نشطًا 1).
نسيجيًا، في سرطان الخلايا الحرشفية الغازي، تخترق الخلايا الحرشفية الخبيثة الغشاء القاعدي وتنمو في السدى 1). يُصنف CIN I إلى III حسب مدى خلل التنسج داخل الظهارة. خلل التنسج الذي يشمل كامل سمك الظهارة (CIN III) مرادف للسرطان الموضعي 1).
الارتشاح داخل العين نادر ولكنه يحدث عبر المسارات التالية 2):
في حالة Pike وزملائه (2023)، تشكل عيب حوفي كامل السمك بعد الخزعة الاستئصالية، ومن خلال هذا المسار، بذرت الخلايا السرطانية في الغرفة الأمامية وانتشرت إلى السطح الخلفي للقرنية، الزاوية، القزحية، الجسم الهدبي، والعدسة 2). من الناحية المرضية، كانت النتائج مشابهة للنمط الخبيث من النمو الظهاري الداخلي.
في سرطان الخلايا المخاطية البشروية، يكشف صبغ الميوسين عن خلايا حرشفية غير نمطية وخلايا كأسية خبيثة. إذا كان مكون الميوسين سائدًا، يُعتبر العدوانية السريرية منخفضة نسبيًا.
يُدرس العلاج الإشعاعي كخيار علاجي لـ OSSN و SCC 1).
هو علاج يجمع بين فيرتيبورفين والليزر 1). في دراسة تجريبية، تحقق اختفاء الورم في 100% من حالات SCC الملتحمي، ولم يحدث انتكاس خلال فترة المتابعة 1). لكن التكلفة العالية، ومحدودية المرافق، والحاجة إلى تدريب متخصص تشكل عوائق أمام انتشاره.
Zein وآخرون (2024) أعطوا 4 جرعات من لقاح HPV التساعي (Gardasil-9) عن طريق الحقن العضلي بفاصل 6 أسابيع لمريض يعاني من OSSN حليمي متكرر (إيجابي HPV و p16) بعد استئصالين 4). بعد الجرعة الثالثة، لوحظ تقلص دراماتيكي للورم، وتحسنت سماكة الظهارة وفرط الانعكاسية في التصوير المقطعي البصري عالي الدقة. لكن لم يتحقق الشفاء التام، وتم إعطاء قطرات إضافية من 5-FU وميتوميسين C.
يعد تطبيق لقاح HPV في علاج OSSN أول تقرير عالمي 4)، ويجري البحث فيه كخيار علاجي مستقبلي. يُفترض أن آلية العلاج تتمثل في تثبيط البروتينات السرطانية E6/E7 الخاصة بـ HPV 4).