ลักษณะคล้ายวุ้น
ก้อนนูนกึ่งโปร่งใส: รูปแบบที่พบบ่อยที่สุด หลอดเลือดเยื่อบุตาจะมีลักษณะเป็นเส้นโค้งคล้ายกิ๊บ
หลอดเลือดเลี้ยง: หลอดเลือดแดงเลี้ยงที่ขยายและคดเคี้ยวผิดปกติบ่งชี้ถึงการเจริญเติบโตแบบร้าย 1)

คำศัพท์ที่เสนอโดย Lee และคณะในปี 1995 ครอบคลุมเนื้องอกเยื่อบุผิวสความัสชนิดไม่ซับซ้อนที่เกิดจากกระจกตา เยื่อบุตา และลิมบัส 1) เป็นเนื้องอกชนิดไม่สร้างเม็ดสีที่พบบ่อยที่สุดบนผิวตา ในการศึกษาในสถาบันเดียว OSSN คิดเป็น 23% (179 ราย) จากเนื้องอกเยื่อบุตาที่ไม่ใช่เมลาโนไซต์ 771 ราย 1)
OSSN รวมถึงรอยโรคต่อไปนี้:
อุบัติการณ์แตกต่างกันอย่างมากตามพื้นที่ทางภูมิศาสตร์ ในพื้นที่ละติจูดสูง อุบัติการณ์อยู่ที่ 0.02 ต่อ 100,000 ในขณะที่ใกล้เส้นศูนย์สูตรสูงถึง 3.5 ต่อ 100,000 1) อุบัติการณ์มาตรฐานตามอายุทั่วโลกอยู่ที่ 0.26 ต่อ 100,000 ต่อปี และมีแนวโน้มเพิ่มขึ้น 1) แอฟริกามีอัตราสูงสุด (3.4 ต่อ 100,000 ต่อปี) โดยมีปัจจัยจากการติดเชื้อ HIV และ HPV ที่สูง 1)
ในซีกโลกตะวันตก โรคนี้พบบ่อยในชายผิวขาวอายุมากกว่า 60 ปี แต่ในบางส่วนของแอฟริกาและเอเชีย โรคนี้ยังเกิดในคนหนุ่มสาวที่มีการติดเชื้อ HIV และมีแนวทางที่รุกรานมากกว่า 1)
ใน AJCC ฉบับที่ 8 OSSN ถูกจำแนกตามเนื้องอกปฐมภูมิ (T) ต่อมน้ำเหลืองในภูมิภาค (N) และการแพร่กระจายระยะไกล (M) 1)
| การจำแนก | คำจำกัดความ |
|---|---|
| Tis | มะเร็งในระยะเริ่มต้น (จำกัดอยู่ที่เยื่อบุผิว) |
| T1 | จำกัดอยู่ที่เยื่อบุตา ไม่มีการลุกลามไปยังโครงสร้างข้างเคียง |
| T2 | ลุกลามไปยังโครงสร้างตาข้างเคียง (กระจกตา, ฟอร์นิกซ์, คารันเคิล, ตาขาว, ลูกตา) |
| T3 | ลุกลามไปยังเบ้าตา, โพรงอากาศข้างจมูก หรือเปลือกตา |
| T4 | การลุกลามสู่ระบบประสาทส่วนกลางหรือตำแหน่งที่ห่างไกล |
SCC ที่ไม่ได้รับการรักษาอาจทำให้เกิดการลุกลามเข้าสู่เบ้าตา (ประมาณ 10%) การแพร่กระจายไปยังต่อมน้ำเหลืองในบริเวณใกล้เคียง และไม่ค่อยพบการแพร่กระจายไปยังตำแหน่งที่ห่างไกล โดยมีอัตราการเสียชีวิตที่รายงานไว้ที่ 8–24% 1)
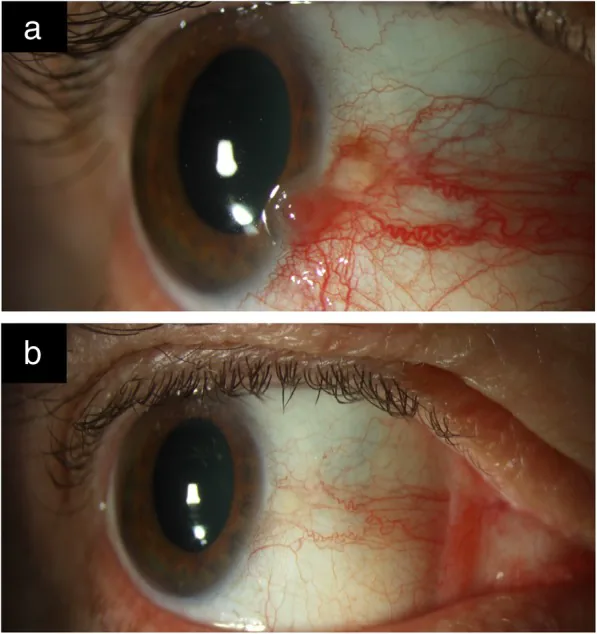
รอยโรค OSSN มักถูกพบโดยบังเอิญโดยไม่มีอาการ หากมีอาการ มักเป็นอาการตาแดง รู้สึกมีสิ่งแปลกปลอม และระคายเคืองตา 2) อาจมีอาการปวดร่วมด้วย การมองเห็นลดลงเกิดขึ้นเมื่อเนื้องอกแผ่ไปยังกระจกตาหรือในกรณีที่มีการแทรกซึมเข้าไปในลูกตา
ก้อนเนื้อข้างเดียวที่มีหลอดเลือดเป็นลักษณะที่พบบ่อยที่สุด มักเกิดใกล้ลิมบัสบริเวณรอยแยกเปลือกตา (ด้านจมูกหรือด้านขมับ) 1) พบมากที่กระจกตาและเยื่อบุตาลูกตา พบน้อยที่เยื่อบุตาเปลือกตา 1) ในคนผิวขาวจะมีสีเหลืองอมชมพู ในคนผิวสีอาจมีเม็ดสีร่วมด้วย 1)3)
ลักษณะคล้ายวุ้น
ก้อนนูนกึ่งโปร่งใส: รูปแบบที่พบบ่อยที่สุด หลอดเลือดเยื่อบุตาจะมีลักษณะเป็นเส้นโค้งคล้ายกิ๊บ
หลอดเลือดเลี้ยง: หลอดเลือดแดงเลี้ยงที่ขยายและคดเคี้ยวผิดปกติบ่งชี้ถึงการเจริญเติบโตแบบร้าย 1)
ลักษณะแผ่นขาว
พื้นผิวขาวและหนาขึ้น: การกลายเป็นเคราตินของผิวเนื้องอกเนื่องจากภาวะเคราตินเกิน
ลักษณะแห้ง: มีสีขาวขุ่น ตรงกันข้ามกับลักษณะคล้ายวุ้น
แบบตุ่ม
การเจริญแบบตุ่ม: รูปแบบที่รู้จักกันว่าเกี่ยวข้องกับ HPV 4)
ผิวแบบก้อน: อาจมีลักษณะคล้ายหูด
แบบก้อนและแผล
พบได้ยากแต่ลุกลาม: รูปแบบที่บ่งชี้ถึงเนื้องอกที่แทรกซึมได้สูง 1)
การเป็นแผล: การพยากรณ์โรคแย่กว่ารูปแบบอื่น
เมื่อลุกลามไปยังกระจกตา จะมีลักษณะขุ่นมัวสีเทาโปร่งแสง คล้ายกระจกฝ้า โดยมีรูปแบบการลุกลามแบบเป็นขุยหรือแบบเทียม
การแทรกซึมเข้าในลูกตาพบได้ยาก แต่อาจปรากฏเป็นก้อนสีขาวในช่องหน้าลูกตา อักเสบในช่องหน้าลูกตา หรือต้อหินทุติยภูมิ 2)
สาเหตุของ OSSN มีหลายปัจจัย ปัจจัยเสี่ยงหลักมีดังนี้ 1)
เพราะภาวะกดภูมิคุ้มกันจากการติดเชื้อเอชไอวีทำให้กลไกการเฝ้าระวังภูมิคุ้มกันต่อเนื้องอกลดลง ความเสี่ยง OSSN เพิ่มขึ้น 10-13 เท่าในผู้ที่ติดเชื้อเอชไอวี 3) และเกิดขึ้นแม้ในวัยหนุ่มสาว ในแอฟริกา การติดเชื้อร่วมเอชไอวีและ HPV ถือเป็นปัจจัยหนึ่งที่ทำให้โรคเพิ่มขึ้น 1)
การวินิจฉัยที่แน่นอนของ OSSN คือการตรวจทางจุลพยาธิวิทยาโดยการตัดชิ้นเนื้อแบบตัดออกหรือแบบกรีด (มาตรฐานทองคำ) 1) เนื้องอกขนาดเล็กน้อยกว่า 4 ชั่วโมงเหมาะสำหรับการตัดชิ้นเนื้อแบบตัดออก เนื้องอกขนาดใหญ่มากกว่า 4 ชั่วโมงเหมาะสำหรับการตัดชิ้นเนื้อแบบกรีด
การย้อมสีพิเศษ เช่น โรสเบงกอล ลิสซามีนกรีน เมทิลีนบลู และโทลูอิดีนบลู ใช้เพื่อช่วยในการวินิจฉัย 1) โรสเบงกอลจะย้อมเซลล์เยื่อบุผิวที่ตายแบบอะพอพโทซิสหรือไม่มีการทำงานทางเมตาบอลิซึมให้เป็นสีชมพูสดใส ทำให้เห็นขอบเขตของเนื้องอกชัดเจนขึ้น 1)
วิธีการวินิจฉัยหลักสรุปได้ดังนี้
| วิธีการตรวจ | ลักษณะเฉพาะ |
|---|---|
| การตัดชิ้นเนื้อ (การตรวจเนื้อเยื่อ) | มาตรฐานทองคำ สามารถประเมินความลึกของการลุกลามได้ |
| HR-OCT | ไม่รุกล้ำ ลักษณะเด่นคือเยื่อบุผิวหนาขึ้นและสะท้อนแสงสูง |
| IVCM | การประเมินระดับเซลล์ ขั้นตอนซับซ้อน |
| เซลล์วิทยาแบบประทับ | ไม่รุกล้ำ แต่ประเมินได้เฉพาะเนื้อเยื่อผิว |
OSSN ต้องแยกจากต้อเนื้อและต้อลิปิดโดยเฉพาะ 1) อาจเกิดร่วมกันได้ ทำให้การวินิจฉัยยาก การวินิจฉัยแยกโรคอื่นๆ ได้แก่ กระจกตาพานนัส แอคทินิกเคอราโทซิส แกรนูโลมาหนอง ปานเยื่อบุตา และมะเร็งผิวหนังชนิดเมลาโนมา
ในบางกรณี การแยกโรคจากลักษณะทางคลินิกเพียงอย่างเดียวอาจทำได้ยาก การพบเยื่อบุผิวหนาตัวและสะท้อนแสงสูงจาก HR-OCT และการย้อมสีพิเศษด้วยโรสเบงกอลหรือเมทิลีนบลูสามารถเป็นแนวทางในการวินิจฉัยแยกโรค1) การตรวจชิ้นเนื้อจำเป็นสำหรับการวินิจฉัยที่แน่ชัด
การรักษา OSSN จะปรับให้เฉพาะบุคคลตามขนาดของเนื้องอก ระดับการลุกลาม และปัจจัยของผู้ป่วย1) มีรายงานว่าการตัดออกโดยการผ่าตัดและการให้เคมีบำบัดเฉพาะที่มีประสิทธิภาพเท่าเทียมกัน1)
เทคนิคไม่สัมผัส (no-touch technique) ร่วมกับการรักษาด้วยความเย็น (cryotherapy) เป็นมาตรฐานทองคำ1)
หากขอบตัดเป็นบวก แนะนำให้ให้เคมีบำบัดเสริมหลังผ่าตัด1)2) ภายใต้เงื่อนไขที่ไม่มีการรักษาด้วยความเย็นและไม่มีการให้เคมีบำบัดหลังผ่าตัด ความเสี่ยงของการลุกลามเข้าสู่ลูกตาจะเพิ่มขึ้น2)
Pike และคณะ (2023) รายงานกรณี OSSN ที่ไม่ได้รับการรักษาด้วยความเย็นหรือเคมีบำบัดหลังการตัด เกิดการแพร่กระจายเข้าสู่ลูกตาผ่านข้อบกพร่องของลิมบัสแบบเต็มชั้น (เกิดก้อนในช่องหน้าม่านตา) และนำไปสู่การถอดลูกตา รายงานนี้เน้นย้ำถึงความสำคัญของเทคนิคไม่สัมผัส การรักษาด้วยความเย็น และเคมีบำบัดหลังผ่าตัด2)
เคมีบำบัดเฉพาะที่ใช้ได้ทั้งเป็นการรักษาเดี่ยวหรือเป็นการรักษาเสริมหลังผ่าตัด1)
ไมโตมัยซิน ซี
ไมโตมัยซิน ซี: ยาหยอดตา 0.02-0.04% ทำให้เซลล์เนื้องอกตายโดยการเชื่อมขวางดีเอ็นเอ
อัตราประสิทธิผล: 80–100% เวลาจนกระทั่งหายไปมีแนวโน้มสั้นกว่า IFN 1)
ผลข้างเคียง: ปวดตา, การสูญเสียเซลล์ต้นกำเนิดลิมบัส, ความเสี่ยงของการตีบของจุดน้ำตา
5-FU
5-ฟลูออโรยูราซิล: สารอะนาล็อกไพริมิดีนที่ยับยั้งการสังเคราะห์ DNA และ RNA ในระยะ S 1)
อัตราประสิทธิผล: สูง อัตราการกลับเป็นซ้ำสูงถึง 20% ราคาถูกกว่าไมโตมัยซิน C และ IFN
วิธีการให้ยา: ยาหยอดตา 1% ให้เป็นเวลา 1 สัปดาห์ หยุด 3 สัปดาห์ในแต่ละรอบ
IFNα-2b
อินเตอร์เฟอรอนอัลฟา-2b: มีฤทธิ์ต้านการเจริญเติบโต ต้านไวรัส และปรับภูมิคุ้มกัน 1)
อัตราประสิทธิผล: 80–100% ให้โดยการฉีดใต้เยื่อบุตา (1 ล้าน IU/mL) หรือยาหยอดตา
ลักษณะเด่น: ผลข้างเคียงน้อย แต่มีราคาแพงและต้องเก็บในที่เย็น
การรักษาด้วยยาอื่นๆ ยาต้าน VEGF (เบวาซิซูแมบ, รานิบิซูแมบ) แสดงผลลัพธ์ที่มีแนวโน้มดีสำหรับรอยโรคที่เยื่อบุตา แต่ผลต่อรอยโรคที่กระจกตายังไม่ชัดเจน จำเป็นต้องมีการทดลองขนาดใหญ่ 1) ซิโดโฟเวียร์ใช้ในผู้ป่วยที่เกี่ยวข้องกับ HPV เป็นครั้งคราว 1)
แนวทางการรักษาตาม AJCC ฉบับที่ 8 แสดงไว้ด้านล่าง 1)
ปัจจัยต่อไปนี้เกี่ยวข้องกับการกลับเป็นซ้ำ1)
มีรายงานว่าประสิทธิภาพของเคมีบำบัดเพียงอย่างเดียว (MMC, 5-FU, IFNα-2b) เทียบเท่ากับการผ่าตัด1) การเลือกขึ้นอยู่กับขนาดของเนื้องอก ระดับการลุกลาม สภาพร่างกายโดยรวม และความร่วมมือของผู้ป่วย ในรอยโรคขนาดใหญ่ (>4 ชั่วโมง) หลายตำแหน่ง หรือกลับเป็นซ้ำ การใช้เคมีบำบัดเฉพาะที่อาจได้เปรียบ
เชื่อกันว่า OSSN เกิดจากเซลล์ต้นกำเนิดบริเวณลิมบัส 1) เนื้องอกมะเร็งปฐมภูมิส่วนใหญ่ของเยื่อบุตาจะปรากฏใกล้ลิมบัสในบริเวณรอยแยกเปลือกตา ซึ่งการแบ่งตัวของเซลล์ต้นกำเนิดเกิดขึ้นอย่างแข็งขัน 1)
ทางเนื้อเยื่อวิทยา ใน SCC ที่มีการลุกลาม เซลล์สความัสเนื้อร้ายจะทะลุผ่านเยื่อฐานและเจริญเติบโตในสโตรมา 1) CIN I ถึง III จำแนกตามขอบเขตของ dysplasia ภายในเยื่อบุผิว dysplasia ที่เกี่ยวข้องกับความหนาทั้งหมดของเยื่อบุผิว (CIN III) มีความหมายเหมือนกับมะเร็งในที่เกิด 1)
การลุกลามเข้าสู่ลูกตาพบได้น้อย แต่เกิดขึ้นผ่านทางเดินต่อไปนี้ 2):
ในกรณีของ Pike และคณะ (2023) เกิดข้อบกพร่องของลิมบัสตลอดความหนาหลังจากการตัดชิ้นเนื้อ และผ่านทางเดินนี้ เซลล์เนื้องอกได้กระจายเข้าสู่ช่องหน้าลูกตาและแพร่กระจายไปยังผิวด้านหลังของกระจกตา มุมตา ม่านตา ซิลิอารีบอดี และเลนส์ 2) ทางพยาธิวิทยา ผลการตรวจคล้ายคลึงกับชนิดร้ายของ epithelial downgrowth
ในมะเร็งชนิด mucoepidermoid การย้อมเมือกจะแสดงเซลล์สความัสผิดปกติและเซลล์กุณโฑมะเร็ง หากส่วนประกอบของเมือกเด่นชัด ความรุนแรงทางคลินิกถือว่าค่อนข้างต่ำ
การฉายรังสีรักษากำลังถูกพิจารณาเป็นทางเลือกในการรักษาสำหรับ OSSN และ SCC 1)
เป็นการรักษาที่รวม verteporfin และเลเซอร์ 1) ในการศึกษานำร่อง 100% ของผู้ป่วย SCC เยื่อบุตาหายไปของเนื้องอก และไม่มีการกลับเป็นซ้ำในช่วงติดตามผล 1) อย่างไรก็ตาม ต้นทุนสูง ข้อจำกัดของสถานที่ และความจำเป็นในการฝึกอบรมเฉพาะทางเป็นอุปสรรคต่อการแพร่หลาย
Zein และคณะ (2024) ฉีดวัคซีน HPV 9 สายพันธุ์ (Gardasil-9) เข้ากล้ามเนื้อ 4 ครั้ง ห่างกัน 6 สัปดาห์ ในผู้ป่วย OSSN ชนิด papillary ที่กลับเป็นซ้ำ (HPV-positive, p16-positive) หลังการตัดออกสองครั้ง 4) หลังการฉีดครั้งที่สาม พบว่าเนื้องอกหดตัวอย่างมาก และการหนาตัวของเยื่อบุผิวและการสะท้อนแสงสูงใน HR-OCT ดีขึ้น อย่างไรก็ตาม ยังไม่หายขาด และต้องใช้ยาหยอดตา 5-FU และ mitomycin C เพิ่มเติม
การประยุกต์ใช้วัคซีน HPV ในการรักษา OSSN เป็นรายงานแรกของโลก 4) และกำลังมีการวิจัยเป็นทางเลือกในการรักษาในอนาคต กลไกการรักษาสันนิษฐานว่าเกิดจากการยับยั้งโปรตีนก่อมะเร็ง E6/E7 ที่จำเพาะต่อ HPV 4)