เนื้องอกเยื่อบุผิวภายในเยื่อบุตา (CIN ) และมะเร็งเซลล์สความัส ชนิดลุกลาม (SCC ) ต่างอยู่ในสเปกตรัมของเนื้องอกผิวตาแบบสความัส (OSSN ) และแยกจากกันโดยการคงอยู่ของเยื่อฐาน
CIN แบ่งเป็น 3 ระยะ: CIN ระดับเล็กน้อย (dysplasia), CIN ระดับรุนแรง (carcinoma in situ) และ SCC ชนิดลุกลามมะเร็งเซลล์สความัส เกิดจากลิมบัส (ขอบกระจกตา ) ใน 75% ของกรณี และพบบ่อยในเพศชายและผู้สูงอายุปัจจัยเสี่ยงที่สำคัญที่สุดคือการได้รับรังสีอัลตราไวโอเลต และภาวะภูมิคุ้มกันบกพร่อง (HIV/AIDS) ก็เป็นปัจจัยสำคัญเช่นกัน
การแยกทางคลินิกระหว่าง CIN และ SCC ชนิดลุกลามทำได้ยาก และการตรวจทางพยาธิวิทยาเป็นสิ่งจำเป็นสำหรับการวินิจฉัยที่แน่นอน
การรักษาทางเลือกแรกคือการตัดออกทั้งหมดโดยการผ่าตัด (เทคนิคไม่สัมผัส) ร่วมกับการจี้เย็น
การแพร่กระจายพบได้น้อยและการพยากรณ์โรคโดยทั่วไปดี แต่ต้องระวังการกลับเป็นซ้ำในกรณีที่มีระดับสูงหรือภูมิคุ้มกันบกพร่อง
เนื้องอกเยื่อบุผิวที่เกิดขึ้นในเยื่อบุตา แบ่งเป็น: เนื้องอกเยื่อบุผิวภายในเยื่อบุตา (CIN ) ซึ่งเยื่อฐานยังคง intact และมะเร็งเซลล์สความัส ชนิดลุกลาม (invasive SCC ) ซึ่งเนื้องอกเกินเลยเยื่อฐาน
CIN ยังแบ่งตามความรุนแรง
CIN ระดับเล็กน้อย (dysplasia)CIN ระดับรุนแรง (carcinoma in situ)มะเร็งเซลล์สความัส ชนิดลุกลามเยื่อบุตา เกินเลยเยื่อฐาน
แนวคิดของ เนื้องอกผิวตาแบบสความัส (OSSN ) ก็ถูกใช้อย่างกว้างขวาง เป็นคำครอบคลุมสเปกตรัมของเนื้องอกเยื่อบุผิวตั้งแต่ dysplasia ถึง CIN และมะเร็งเซลล์สความัส ชนิดลุกลาม ทั้งหมดมักเกิดที่ลิมบัส (ขอบกระจกตา ) และขยายไปยังผิวกระจกตา ที่อยู่ติดกันและเยื่อบุตา ส่วนลูกตา
อุบัติการณ์ของมะเร็งเซลล์สความัส ของเยื่อบุตา ขาวแตกต่างกันอย่างมากตามภูมิศาสตร์ รายงานอยู่ที่ 0.02 ถึง 3.5 ต่อ 100,000 คน (ขึ้นอยู่กับละติจูดและการได้รับรังสีอัลตราไวโอเลต)1) ผู้ป่วย 75% เป็นเพศชาย 75% อายุมากกว่า 60 ปี และ 75% เกิดจากขอบกระจกตา (ลิมบัส )1) .
ในการศึกษาของ Shields และคณะ เกี่ยวกับเนื้องอกเยื่อบุตา ขาวที่ไม่ใช่เมลาโนไซต์ 771 ราย เนื้องอกเยื่อบุผิวสความัสของผิวตา (ocular surface squamous neoplasia) คิดเป็น 23% (179 ราย) และเป็นเนื้องอกที่ไม่มีสีที่พบบ่อยที่สุด1) อัตราอุบัติการณ์มาตรฐานตามอายุทั่วโลกของเนื้องอกเยื่อบุผิวสความัสของผิวตาคือ 0.26 ต่อ 100,000 คนต่อปี โดยแอฟริกามีอัตราสูงที่สุด (3.4 ต่อ 100,000 คนต่อปี)1) .
การจำแนกประเภท ชนิด โรคที่เป็นตัวแทน รอยโรคก่อนมะเร็ง ภายในเยื่อบุผิว (คงสภาพเยื่อฐาน) เนื้องอกภายในเยื่อบุผิวเยื่อบุตา ขาว (เล็กน้อยถึงรุนแรง) ร้ายแรง (ลุกลาม) ทะลุเยื่อฐาน มะเร็งเซลล์สความัส ชนิดลุกลาม, มะเร็งชนิดมิวโคเอพิเดอร์มอยด์
Q
เนื้องอกเยื่อบุผิวเยื่อบุตาขาวเกิดขึ้นบ่อยแค่ไหน?
A
อุบัติการณ์ของมะเร็งเซลล์สความัส อยู่ระหว่าง 0.02 ถึง 3.5 ต่อ 100,000 คน โดยมีความแตกต่างในแต่ละภูมิภาคมาก1) อัตราอุบัติการณ์มาตรฐานตามอายุของเนื้องอกเยื่อบุผิวสความัสของผิวตาเฉลี่ยทั่วโลกคือ 0.26 ต่อ 100,000 คนต่อปี แต่สูงอย่างเห็นได้ชัดในแอฟริกาที่ 3.4 ต่อ 100,000 คนต่อปี1) .
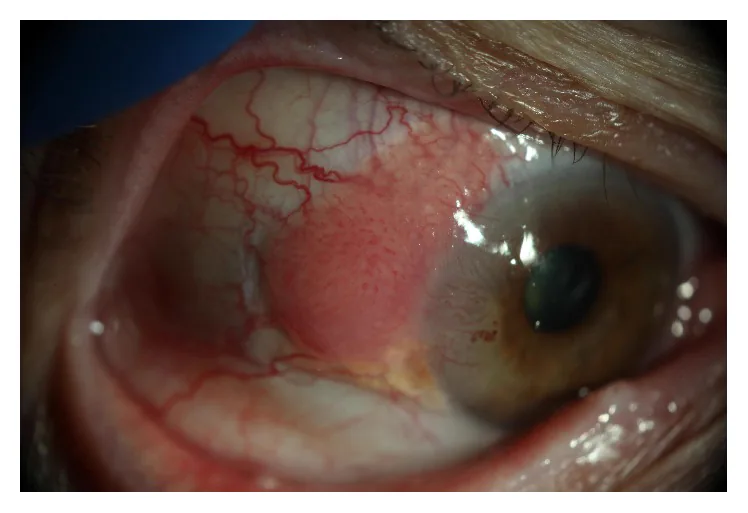
ภาพถ่ายด้วยกล้องสลิตแลมป์ของเนื้องอกเยื่อบุผิวภายในเยื่อบุกระจกตาและเยื่อบุตาขาว แสดงรอยโรคแบบเจลาตินัสและแบบปุ่ม และหลอดเลือดเลี้ยง Ong SS, Vora GK, Gupta PK. Anterior Segment Imaging in Ocular Surface Squamous Neoplasia. J Ophthalmol. 2016;2016:5435092. Figure 1. PM
CI D: PMC5069377. DOI: 10.1155/2016/5435092. License: CC BY.
ภาพถ่ายด้วยกล้องสลิตแลมป์ของเนื้องอกเยื่อบุผิวภายในเยื่อบุ
กระจกตา และ
เยื่อบุตา ขาว แสดงรอยโรคแบบเจลาตินัสและแบบปุ่ม และหลอดเลือดเลี้ยง (feeder vessels) ที่มีลักษณะเฉพาะ สอดคล้องกับรอยโรค
ลิมบัส แบบเจลาตินัสทั่วไปของ
OSSN และหลอดเลือดเลี้ยงที่กล่าวถึงในหัวข้อ “2. อาการหลักและผลการตรวจทางคลินิก”
ตาแดง และรู้สึกมีสิ่งแปลกปลอมการมองเห็น ลดลงรูม่านตา ไม่มีอาการ : อาจพบได้โดยบังเอิญตาแดง และไม่สบายตามะเร็งเซลล์สความัส ของเยื่อบุตา ขาวไม่จำเพาะ และอาจมีปัญหาการมองเห็น ร่วมด้วยเมื่อมีการลุกลามของแนวแกนสายตา1)
เนื้องอกภายในเยื่อบุตา ขาว (CIN ) สังเกตเป็นรอยโรคยกตัว ไม่มีก้าน ค่อนข้างทึบแสง แบนราบ มีสีขาวถึงชมพูอ่อน และมีรูปแบบหลอดเลือดผิดปกติที่อธิบายว่า “คล้ายดอกไม้ไฟ”
มะเร็งเซลล์สความัส ชนิดลุกลาม (SCC )
รอยโรคคล้าย papilloma รูปดอกกะหล่ำ หรือรอยโรคยกตัวสีขาวผิวไม่เรียบอาจมี leukoplakia (แผ่นขาว) บนผิวเนื่องจากการสร้างเคราตินมากเกินไป
ลักษณะไม่สม่ำเสมอ คล้ายวุ้น สีชมพูอ่อนถึงชมพูแดง
อาจมีคราบเคราตินเกาะ
รูปแบบทางสัณฐานวิทยาของรอยโรคและความสำคัญทางคลินิกแสดงไว้ด้านล่าง
ลักษณะคล้ายวุ้น : รูปแบบที่พบบ่อยที่สุดลักษณะแผ่นขาว : สะท้อนถึงภาวะเคราตินมากเกินไปลักษณะปุ่มหรือก้อน : สัมพันธ์กับระดับพยาธิวิทยาที่ลุกลามมากขึ้น1) ลักษณะก้อนแผล : พบได้ยากแต่เป็นตัวบ่งชี้ที่ชัดเจนของเนื้องอกที่ลุกลาม1) หลอดเลือดเลี้ยงเนื้องอกที่คดเคี้ยวผิดปกติ : การค้นพบที่สำคัญที่บ่งชี้การเจริญเติบโตแบบร้าย1)
รอยโรคแบบนูนมีแนวโน้มที่จะเป็นมะเร็งมากกว่ารอยโรคแบบราบ1) ตำแหน่งที่พบบ่อยคือรอยแยกเปลือกตาและขอบกระจกตา ในขณะที่เยื่อบุตา ส่วนเปลือกตาพบได้น้อย1)
Q
สามารถแยกความแตกต่างทางคลินิกระหว่างเนื้องอกเยื่อบุผิวภายในเยื่อบุตาและมะเร็งเซลล์สความัสที่ลุกลามได้หรือไม่?
A
การแยกความแตกต่างทางคลินิกระหว่างเนื้องอกเยื่อบุผิวภายในเยื่อบุตา และมะเร็งเซลล์สความัส เป็นเรื่องยาก และจำเป็นต้องตรวจทางจุลพยาธิวิทยาเพื่อการวินิจฉัยที่แน่นอน การตรวจเอกซเรย์เชื่อมโยงแสงความละเอียดสูงมีประโยชน์ในการแยกชนิดที่ลุกลามและไม่ลุกลาม1) แต่การวินิจฉัยที่แน่นอนในที่สุดขึ้นอยู่กับการตรวจทางจุลกายวิภาค
การได้รับรังสีอัลตราไวโอเลต : ปัจจัยเสี่ยงที่สำคัญที่สุด กลไกการก่อมะเร็งผ่านการกลายพันธุ์ของยีน p531) ไวรัสฮิวแมนแพปพิลโลมา : ชนิดที่ 16 และ 18 มีส่วนเกี่ยวข้อง1) อย่างไรก็ตาม ความสัมพันธ์ระหว่าง HPV กับเนื้องอกผิวตาชนิดสความัสแตกต่างกันไปตามภูมิภาคและยังเป็นที่ถกเถียง1) เพศชายและสูงอายุ : อายุเฉลี่ยที่เริ่มป่วย 56 ปี1) ภาวะภูมิคุ้มกันบกพร่อง : เกิดขึ้นบ่อยในผู้ป่วย HIV/AIDS สัมพันธ์กับอุบัติการณ์สูงในหญิงสาวในแอฟริกาโรคซีโรเดอร์มา พิกเมนโตซัม : ทำให้เกิด SCC ด้วยความถี่สูงอื่นๆ : การสูบบุหรี่ การสัมผัสสารเคมี (ผลิตภัณฑ์ปิโตรเลียม เบริลเลียม สารหนู ฯลฯ) การขาดวิตามินเอ การบาดเจ็บที่ผิวตา1) ปัจจัยเสี่ยงต่อการกลับเป็นซ้ำ : ขนาดก้อนเนื้องอกใหญ่ ขอบผ่าตัดเป็นบวก การติดเชื้อเอชไอวี เกรดเนื้องอกสูง มีหลอดเลือดเลี้ยง ดัชนีการเพิ่มจำนวนสูง1)
การป้องกันรังสีอัลตราไวโอเลต (สวมแว่นกันแดดและหมวก) เป็นมาตรการป้องกันที่สำคัญที่สุด ผู้ที่มีภาวะภูมิคุ้มกันบกพร่อง (เอชไอวี/เอดส์) ควรตรวจตาเป็นประจำ
Q
นอกจากรังสีอัลตราไวโอเลตแล้ว มีปัจจัยเสี่ยงอื่นใดอีกบ้าง?
A
รวมถึง HPV ชนิด 16/18 ภาวะภูมิคุ้มกันบกพร่อง (เอชไอวี/เอดส์) โรคซีโรเดอร์มา พิกเมนโตซัม การสูบบุหรี่ การสัมผัสสารเคมี (ผลิตภัณฑ์ปิโตรเลียม เบริลเลียม สารหนู ฯลฯ) และการขาดวิตามินเอ1) การติดเชื้อเอชไอวีและขอบผ่าตัดเป็นบวกมีความสัมพันธ์อย่างมากกับการกลับเป็นซ้ำของเนื้องอก1)
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit-lamp)การย้อมฟลูออเรสซีน การกระเจิงแสงของตาขาว (Scleral scattering) : ทำให้ขอบเขตของรอยโรคแบบราบบนกระจกตา ชัดเจนขึ้นการย้อมสีพิเศษ : โรสเบงกอล ลิสซามีนกรีน และเมทิลีนบลู ใช้ย้อมเซลล์เยื่อบุผิวสความัสที่ตายแล้ว1) เครื่องเอกซเรย์การเชื่อมโยงกันเชิงแสงความละเอียดสูง (HR-OCT ) : เครื่องมือที่ไม่รุกราน มีลักษณะเฉพาะคือการเปลี่ยนผ่านอย่างฉับพลันระหว่างเยื่อบุผิวที่หนาและสะท้อนแสงสูงกับเยื่อบุผิวปกติ ความหนาของเยื่อบุผิว >140 ไมโครเมตร ถือเป็นตัวบ่งชี้เนื้องอกที่อาจเกิดขึ้น มีประโยชน์ในการแยกชนิดที่ลุกลามและไม่ลุกลาม1) กล้องจุลทรรศน์คอนโฟคอล แบบมีชีวิต1) เซลล์วิทยาแบบประทับและเซลล์วิทยาแบบขูด : รุกรานน้อยแต่มีข้อจำกัดในการประเมินความลึกของการลุกลาม1) กล้องจุลทรรศน์ชีวภาพอัลตราซาวนด์ (UBM )ขอบกระจกตา การค้นหาการแพร่กระจาย : การคลำต่อมน้ำเหลืองก่อนหูเป็นพื้นฐาน ในเนื้องอกขนาดใหญ่ จะทำการสแกนด้วยแกลเลียมหรือ FDG-PET เพื่อค้นหาทั่วร่างกาย
การแยกทางคลินิกระหว่าง CIN และ SCC ที่ลุกลามเป็นเรื่องยาก และต้องทำการตรวจทางพยาธิวิทยาเพื่อการวินิจฉัยที่แน่นอนเสมอ1)
การตัดชิ้นเนื้อแบบตัดออก : สำหรับเนื้องอกที่ขอบกระจกตา ที่มีขนาดน้อยกว่า 4 ชั่วโมงตามเข็มนาฬิกาหรือเส้นผ่านศูนย์กลางฐานน้อยกว่า 15 มม.การตัดชิ้นเนื้อแบบกรีด : สำหรับเนื้องอกขนาดใหญ่กว่าเพื่อประเมินเบื้องต้นก่อนการผ่าตัดกว้าง
การวินิจฉัยทางพยาธิวิทยาขึ้นอยู่กับการตรึงด้วยฟอร์มาลิน 10-20% การฝังพาราฟิน และการย้อม HE
ระยะตามการจำแนก TNM แสดงไว้ด้านล่าง1)
ระยะ คำจำกัดความ ระยะ 0 Tis, N0, M0 (มะเร็งในเยื่อบุ) ระยะ I T1, N0, M0 (ไม่มีการแทรกซึมของโครงสร้างข้างเคียง) ระยะ II T2, N0, M0 (ลุกลามกระจกตา , ฟอร์นิกซ์, คารันเคิล, ตาขาว , ลูกตา) ระยะ III T3, N0, M0 หรือ any T, N1, M0 (ลุกลามเบ้าตา , โพรงอากาศข้างจมูก, เปลือกตา หรือแพร่กระจายต่อมน้ำเหลืองเฉพาะที่) ระยะ IV any T, any N, M1 (แพร่กระจายระยะไกล)
ต้อเนื้อ , ต้อเนื้อ ชนิดพินกัวคิวลา, โรค Salzmann nodular degeneration, แกรนูโลมาชนิดหนอง, ติ่งเนื้อเยื่อบุตา , ปาน, มะเร็งต่อมไขมัน , มะเร็งผิวหนังชนิดเมลาโนมาที่ไม่มีสี, มะเร็งต่อมน้ำเหลืองที่เยื่อบุตา , เคอราโตอะแคนโทมา1) .
การตัดก้อนเนื้องอกออกทั้งหมดเป็นทางเลือกแรก
ตัดก้อนเนื้องอกโดยมีขอบปลอดภัย 2-3 มม. จากขอบเนื้องอก
ในกรณีที่ขอบเขตไม่ชัดเจน ให้ยืนยันขอบลบด้วยการตรวจทางพยาธิวิทยาอย่างรวดเร็วระหว่างผ่าตัด
เนื้องอกมักจะสามารถลอกออกจากกระจกตา และตาขาว ได้ด้วยเครื่องมือรูปช้อน
เพื่อป้องกันการกลับเป็นซ้ำ ให้ทา mitomycin C 0.04% บริเวณที่ตัดเนื้องอกหรือจี้เย็นที่ขอบตัด
เมื่อตัดเกินครึ่งเส้นรอบวงของลิมบัส กระจกตา ให้ทำการปลูกถ่ายเยื่อบุกระจกตา (keratoepithelioplasty/limbal transplantation)
หากการตัดเยื่อบุตา ลูกตาและเยื่อบุตา เปลือกตากว้างขวาง ให้ทำการปลูกถ่ายเยื่อหุ้มน้ำคร่ำ
ตัดเนื้องอกออกเป็นก้อนเดียว โดยรวมขอบที่ปลอดเนื้องอกอย่างน้อย 4 มม.
ทำการจี้เย็น ที่ขอบตัดด้วยวิธี “double freeze-slow thaw”
การกำจัดส่วนกระจกตา : ทาแอลกอฮอล์ปราศจากน้ำนาน 1 นาที (อย่างน้อย 1 มม. นอกขอบเนื้องอกที่มองเห็น)
หากมีการลุกลามเข้าไปในตาขาว ให้ทำการตัดตาขาว แบบชั้น
การสร้างใหม่เลือกจาก การเย็บเยื่อบุตา ปฐมภูมิ การปลูกถ่ายเยื่อหุ้มน้ำคร่ำ หรือการปลูกถ่ายเยื่อบุตา ตนเอง
การรักษาโดยการผ่าตัด
ทางเลือกแรก : การตัดออกทั้งหมดด้วยวิธีไม่สัมผัส ขอบ ≥4 มม.
การจี้เย็น
การสร้างใหม่ : เลือกจากการเย็บเยื่อบุตา ปฐมภูมิ การปลูกถ่ายเยื่อหุ้มน้ำคร่ำ หรือการปลูกถ่ายเยื่อบุตา ตนเอง
การผ่าตัดขยาย : สำหรับการลุกลามเข้าในลูกตา ให้เอาลูกตาออก; สำหรับการลุกลามในเบ้าตา ให้เอาสิ่งในเบ้าตา ออก
การรักษาด้วยยา (เคมีบำบัดเฉพาะที่)
อินเตอร์เฟอรอน อัลฟา-2บี : ยาหยอดตาหรือฉีดใต้เยื่อบุตา พิษต่ำและทนได้ดี
ไมโตมัยซิน ซี : ยาหยอดตา 0.04% ใช้เป็นยาเสริมก่อนและหลังผ่าตัด
5-ฟลูออโรยูราซิล : เคมีบำบัดเฉพาะที่ การรักษาหลักหรือเสริม
ซิโดโฟเวียร์ : หนึ่งในทางเลือกของเคมีบำบัดเฉพาะที่
เคมีบำบัดเฉพาะที่ใช้เป็นการรักษาหลักหรือเสริม โดยทั่วไปเป็นรอบ “ให้ยา 1 สัปดาห์ หยุด 1 สัปดาห์”
มีรายงานการหายของเนื้องอกด้วยยาหยอดตาไมโตมัยซิน ซี ความเข้มข้นต่ำหรือ 5-ฟลูออโรยูราซิล อย่างไรก็ตาม มีรายงานว่ามีประโยชน์เฉพาะรอยโรคในเยื่อบุผิวเท่านั้น และอัตราการกลับเป็นซ้ำระยะยาวและภาวะแทรกซ้อนยังไม่ชัดเจนเพียงพอ
อินเตอร์เฟอรอน อัลฟา-2บี ใช้เป็นยาหยอดตาหรือฉีดใต้เยื่อบุตา มีพิษต่ำกว่าและทนได้ดีกว่าไมโตมัยซิน ซี และ 5-ฟลูออโรยูราซิล แต่มีต้นทุนสูง
โดยทั่วไปมีความไวต่อรังสีสูง ในกรณีที่ไม่สามารถตัดออกได้หรือมีการลุกลามที่เปลือกตา จะใช้การฉายรังสีหลังผ่าตัดร่วมด้วย
การฉายรังสีปริมาณต่ำด้วยสตรอนเชียม-90 ก็ใช้เช่นกัน
การแพร่กระจายพบได้น้อยและการพยากรณ์ชีวิตดี อัตราการกลับเป็นซ้ำเฉพาะที่ของมะเร็งเซลล์สความัส ชนิดลุกลามรายงานที่ 5% และอัตราการแพร่กระจายไปยังต่อมน้ำเหลืองในภูมิภาคที่ 2% 1) ในทางกลับกัน อัตราการเสียชีวิตของมะเร็งเซลล์สความัส ที่ไม่ได้รับการรักษาอยู่ที่ 8-24% และการลุกลามเข้าสู่เบ้าตา เกิดขึ้นประมาณ 10% ของกรณี 1)
เนื่องจากเคมีบำบัดเฉพาะที่ (ไมโตมัยซิน ซี, 5-FU) ออกฤทธิ์ต่อเซลล์ปกติด้วย จึงต้องระวังภาวะแทรกซ้อน เช่น การบกพร่องของเยื่อบุผิวและการสลายตัวของเนื้อเยื่อ เนื่องจากอัตราการกลับเป็นซ้ำค่อนข้างสูง การติดตามผลระยะยาวหลังการรักษาจึงเป็นสิ่งจำเป็น
Q
มีการรักษาอื่นนอกจากการผ่าตัดหรือไม่?
A
เคมีบำบัดเฉพาะที่ เช่น ไมโตมัยซินซี, 5-ฟลูออโรยูราซิล และอินเตอร์เฟียรอนอัลฟา-2บี ใช้เป็นการรักษาหลักหรือการรักษาเสริม อย่างไรก็ตาม มีรายงานว่ามีประโยชน์เฉพาะในรอยโรคภายในเยื่อบุผิว 1) และผลระยะยาวและภาวะแทรกซ้อนยังไม่เป็นที่ยอมรับอย่างสมบูรณ์ การฉายรังสีใช้เป็นการรักษาเสริมในกรณีที่ไม่สามารถตัดออกได้หรือมีการลุกลามไปที่เปลือกตา
เยื่อบุตา ประกอบด้วยสามส่วน: เยื่อบุตา ส่วนลูกตา, เยื่อบุตา ส่วนรอยพับ, และเยื่อบุตา ส่วนเปลือกตา
เยื่อบุผิวไม่มีการสร้างเคราติน มี 5 ชั้น ใกล้ลิมบัส ของกระจกตา เป็นเยื่อบุผิวทรงกระบอก ที่รอยพับเป็นเยื่อบุผิวสความัส
เซลล์ก๊อบเล็ตอยู่ในชั้นในและหลั่งชั้นเมือกของน้ำตา
สโตรมาประกอบด้วยชั้นต่อมน้ำเหลืองผิว (พัฒนาหลังคลอด 3 เดือน) และชั้นเส้นใยลึก
เนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือก (MALT): ลิมโฟไซต์และพลาสมาเซลล์ระหว่างเซลล์เยื่อบุผิว
การได้รับรังสียูวี → การกลายพันธุ์ของยีน p53 → การกลายพันธุ์ของโปรตีนเชิงซ้อนควบคุม → การเกิดมะเร็งเป็นเส้นทางหลัก 1)
ความผิดปกติในระดับโมเลกุลที่เกี่ยวข้องมีดังนี้ 1) :
การกลายพันธุ์ของโปรโมเตอร์ TERT (telomerase reverse transcriptase)ADAM3 (เกี่ยวข้องโดยเฉพาะในรอยโรคระดับสูง)การแสดงออกมากเกินไปของเพมฟิกอยด์เยื่อเมือก-9 และเพมฟิกอยด์เยื่อเมือก-11 การแสดงออกของคลัสเตอรินมากเกินไป (เกี่ยวข้องกับการเกิดมะเร็งเยื่อบุผิวผิวตาดำ)
เชื่อกันว่าต้นกำเนิดของมะเร็งเซลล์สความัส มาจากเซลล์ต้นกำเนิดบริเวณลิมบัส ของกระจกตา 1) .
เนื้องอกในเยื่อบุเยื่อบุตา (รอยโรคก่อนมะเร็ง)
เนื้องอกในเยื่อบุเยื่อบุตา ระดับเล็กน้อย : เยื่อบุผิวผิวตาส่วนหนึ่งถูกแทนที่ด้วยเซลล์ผิดปกติที่ขาดการเจริญเติบโตตามปกติ.
เนื้องอกในเยื่อบุเยื่อบุตา ระดับรุนแรง : เยื่อบุผิวทุกชั้นถูกแทนที่ด้วยเซลล์ผิดปกติที่ขาดการเจริญเติบโต เซลล์เยื่อบุผิวสูญเสียขั้วและแสดงความผิดปกติของเซลล์ตลอดทุกชั้น.
เยื่อฐานยังคงปกติ : นี่คือความแตกต่างที่สำคัญกับมะเร็งเซลล์สความัส ชนิดลุกลาม.
มะเร็งเซลล์สความัสชนิดลุกลาม
การทะลุเยื่อฐาน : เซลล์สความัสเนื้อร้ายเจริญผ่านเยื่อฐานเข้าไปในสโตรมา1) .
ลักษณะทางเนื้อเยื่อวิทยา : เซลล์หนาตัวขึ้นพร้อมความผิดปกติของเซลล์และภาพการแบ่งเซลล์แทรกซึมเข้าไปในชั้นเนื้อเยื่อแท้.
มะเร็งเมือกเอพิเดอร์มอยด์ : ชนิดย่อยที่รุกรานของมะเร็งเซลล์สความัส พบมากในผู้สูงอายุ ร่วมกับส่วนประกอบของถุงน้ำสีเหลืองเนื่องจากเซลล์ที่หลั่งเมือก1) .
มีการรายงานการใช้ bevacizumab และ ranibizumab กับรอยโรคที่เยื่อบุตา 1) .
ตามการทบทวนของ Tsatsos และคณะ การศึกษาโดยใช้ ranibizumab (1.25-2.5 มก. ฉีดใต้เยื่อบุตา 1-2 ครั้งต่อเดือน) พบว่ามีการหายของรอยโรคโดยสมบูรณ์ 34% และหายบางส่วน 66% โดยไม่พบการกลับเป็นซ้ำในช่วงติดตามผล 6 เดือน 1) Bevacizumab มีแนวโน้มดีสำหรับรอยโรคที่เยื่อบุตา แต่ผลต่อรอยโรคที่กระจกตา ยังไม่ทราบแน่ชัด โดยมีความเสี่ยงต่อการหายช้าของเยื่อบุกระจกตา ทั้งสองชนิดจำเป็นต้องมีการศึกษาในวงกว้าง
การฉายรังสีจากภายนอก (EB RT) : การฉายรังสีด้วยโปรตอนหรืออิเล็กตรอน มีประโยชน์ในการหลีกเลี่ยงการนำลูกตาออกในกรณีเนื้องอกขนาดใหญ่หรือมีการลุกลามเข้าในลูกตา 1) การรักษาด้วยโปรตอนหลังผ่าตัด : มีรายงานว่าช่วยลดการกลับเป็นซ้ำของมะเร็งเซลล์สความัส 1) การฝังแร่รักษา : Sr-90, I-125, Ru-106 มีรายงานการควบคุมเนื้องอกที่ดีแม้ในกรณีขอบตัดเป็นบวกหลังการตัดออก 1)
ตามการทบทวนของ Tsatsos และคณะ การศึกษานำร่องโดยใช้ verteporfin ร่วมกับเลเซอร์รายงานการหายของเนื้องอก 100% และไม่มีการกลับเป็นซ้ำในมะเร็งเซลล์สความัส ที่เยื่อบุตา 1) ต้นทุนสูง ความจำเป็นในการฝึกอบรมเฉพาะทาง และการเข้าถึงยากเป็นอุปสรรคต่อการแพร่หลาย
มีรายงานผู้ป่วยที่วัคซีน HPV แสดงผลอย่างมีนัยสำคัญต่อเนื้องอกเยื่อบุตา ระยะก่อนลุกลามที่ติดเชื้อ HPV ชนิด 16 จำเป็นต้องมีการศึกษาในวงกว้างเพื่อยืนยัน
Tsatsos M, Delimitrou C, Tsinopoulos I, Ziakas N. Update in the Diagnosis and Management of Ocular Surface Squamous Neoplasia (OSSN ). J Clin Med. 2025;14(5):1699. doi:10.3390/jcm14051699.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต