ติ่งเนื้อที่เปลือกตา (eyelid papilloma) เป็นเนื้องอกชนิดไม่ร้ายแรงของเยื่อบุผิว ซึ่งเซลล์เนื้องอกเจริญเติบโตคล้ายใบไม้จากกิ่งก้านของหลอดเลือดเนื้องอก
ไวรัส human papillomavirus (HPV) โดยเฉพาะชนิด 6 และ 11 มักเกี่ยวข้องกับการเกิดโรค
ตามความถี่ของการวินิจฉัยทางพยาธิวิทยาของเนื้องอกชนิดไม่ร้ายแรงที่เปลือกตา ติ่งเนื้อนี้คิดเป็นประมาณ 9% และเป็นเนื้องอกที่พบบ่อยเป็นอันดับสี่
โดยทั่วไปมีก้าน (pedunculated) ทำให้เกิดก้อนสีชมพูคล้ายดอกกะหล่ำ ในกรณีที่เจริญเติบโตแบบฐานกว้าง จำเป็นต้องแยกจากมะเร็งเซลล์สความัส
การรักษามาตรฐานคือการตัดฐานเนื้องอก + จี้ห้ามเลือด ร่วมกับการแช่แข็ง (freeze and thaw) 2 รอบ
การตัดออกอย่างเดียวมีแนวโน้มทำให้เกิดซ้ำ และต้องส่งชิ้นเนื้อที่ตัดออกไปตรวจทางพยาธิวิทยาเสมอ
พบได้น้อยที่กลายเป็นมะเร็ง (มะเร็งเซลล์สความัส ) ดังนั้นการติดตามผลจึงสำคัญ
ติ่งเนื้อที่เปลือกตา (eyelid papilloma) เป็นเนื้องอกชนิดไม่ร้ายแรงของเยื่อบุผิว ซึ่งเซลล์เนื้องอกเจริญเติบโตคล้ายใบไม้จากกิ่งก้านของหลอดเลือดเนื้องอก เรียกอีกอย่างว่า squamous cell papilloma หรือ simple papilloma ไวรัส human papillomavirus (HPV) เกี่ยวข้องกับการเกิดโรค และอาจเกิดหลายตำแหน่ง
ติ่งเนื้อที่เกิดบนผิวหนังเปลือกตาไม่มีแผล และอาจมีก้าน เจริญเติบโตเป็นกลุ่ม ผิวมีเคราติน และประกอบด้วยเนื้อเยื่อเส้นใยที่มีหลอดเลือดมาก ติ่งเนื้อใกล้ขอบเปลือกตามีเคราตินน้อยและมีสีแดง
ตามความถี่ของการวินิจฉัยทางพยาธิวิทยาของเนื้องอกชนิดไม่ร้ายแรงที่เปลือกตา ติ่งเนื้อคิดเป็น 6/64 ตา (9%) และเป็นเนื้องอกที่พบบ่อยเป็นอันดับสี่ HPV อาจเกี่ยวข้องกับการเกิดโรค และบางกรณีมีแนวโน้มเกิดหลายตำแหน่ง เกิดได้ทั้งในเด็กและผู้ใหญ่ ความเสี่ยงต่อการเกิดหลายตำแหน่งและการกลับเป็นซ้ำสูงกว่าในผู้ป่วยที่มีภูมิคุ้มกันบกพร่อง 1)
เกี่ยวกับการเกี่ยวข้องของ HPV การศึกษาติ่งเนื้อที่เยื่อบุตา แสดงให้เห็นว่า HPV ชนิด 6 และ 11 เป็นชนิดความเสี่ยงต่ำที่เกี่ยวข้องเป็นหลัก 1) HPV ชนิด 16 และ 18 เป็นชนิดความเสี่ยงสูง และมีความสัมพันธ์กับการเปลี่ยนแปลงเป็นมะเร็ง 2)
ติ่งเนื้อที่เปลือกตาแบ่งตามลักษณะการเจริญเติบโตออกเป็น 2 ชนิดดังนี้
ติ่งเนื้อมีก้าน (Pedunculated papilloma) : ชนิดที่เจริญจากผิวเยื่อบุตา ผ่านก้านเส้นเลือดขนาดเล็ก พบได้บ่อยที่สุดติ่งเนื้อฐานกว้าง (Sessile papilloma) : ชนิดที่เจริญแบบฐานกว้าง ต้องแยกจากมะเร็งเซลล์สความัส
Q
ติ่งเนื้อที่เปลือกตาติดต่อได้หรือไม่?
A
HPV อาจเกี่ยวข้องกับการเกิดโรค และในทางทฤษฎีมีความเป็นไปได้ในการแพร่กระจายผ่านการสัมผัส อย่างไรก็ตาม ความเสี่ยงในการแพร่ระหว่างเปลือกตาผ่านการสัมผัสในชีวิตประจำวันปกติอยู่ในระดับต่ำ ในภาวะภูมิคุ้มกันบกพร่อง (หลังปลูกถ่ายอวัยวะ การติดเชื้อ HIV ฯลฯ) ความเสี่ยงในการเกิดหลายตำแหน่งและการกลับเป็นซ้ำจะสูงขึ้น แนะนำให้พบจักษุแพทย์หากมีรอยโรคหลายแห่งหรือโตเร็วที่เปลือกตา
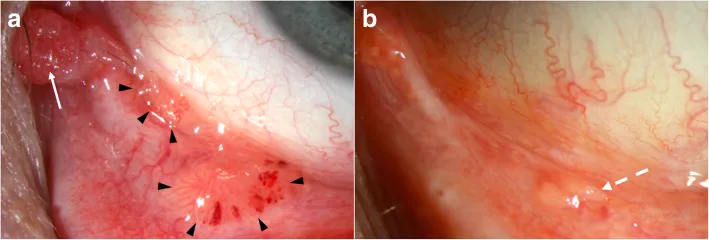
ติ่งเนื้อเปลือกตาแบบมีก้านและฐานกว้าง (ผิวเยื่อบุตาและเปลือกตา) ร่วมกับเลือดออกในก้อนเนื้องอก Theotoka D, et al. Update on Diagnosis and Management of Conjunctival Papilloma. Eye Vis (Lond). 2019;6:18. Figure 4. PM
CI D: PMC6580461. DOI: 10.1186/s40662-019-0142-5. License: CC BY 4.0.
ติ่งเนื้อเยื่อบุตา แบบมีก้านและฐานกว้างที่เกิดขึ้นที่เปลือกตาและบริเวณต่อมน้ำตาของชายอายุ 51 ปี โดยมีเลือดออกในก้อนเนื้องอกที่เกิดขึ้นเองในรอยโรคที่เปลือกตา (หัวลูกศร) สอดคล้องกับอาการแสดงทางคลินิกของติ่งเนื้อแบบมีก้านและฐานกว้างที่กล่าวถึงในหัวข้อ «2. อาการหลักและอาการแสดงทางคลินิก»
รู้สึกมีก้อนที่เปลือกตา (รู้สึกสิ่งแปลกปลอม ปัญหาด้านความสวยงาม)
เมื่อก้อนโตขึ้น อาจมีอาการรู้สึกหนักตา
อาการแสดงทางคลินิกของติ่งเนื้อเปลือกตาต่างกันขึ้นอยู่กับว่าเป็นชนิดมีก้านหรือฐานกว้าง
ติ่งเนื้อมีก้าน
ก้อนสีชมพูรูปดอกกะหล่ำ : ก่อตัวเป็นก้อนสีชมพูที่มีแฉกเล็กๆ คล้ายดอกกะหล่ำ
การยึดเกาะด้วยก้านเส้นเลือดบาง : เนื่องจากมีก้าน พื้นที่ยึดเกาะกับผิวเยื่อบุตา ที่เปลือกตาจึงน้อยกว่าที่เห็น เจริญเติบโตแบบใบไม้ ผิวมีเคราติน ประกอบด้วยเนื้อเยื่อเส้นใยที่มีหลอดเลือดมาก รอยโรคใกล้ขอบเปลือกตามีเคราตินน้อยและมีสีแดง
ติ่งเนื้อฐานกว้าง
การเจริญเติบโตแบบฐานกว้าง : ฐานของเนื้องอกกว้างและยึดเกาะกับผิวเยื่อบุตา ที่เปลือกตา ทางคลินิกบางครั้งแยกจากมะเร็งเซลล์สความัส ได้ยาก
รอยโรคแบบไม่มีก้าน (sessile) : ติ่งเนื้อแบบไม่มีก้านอาจมีลักษณะคล้ายเยื่อบุตาอักเสบ ชนิดปุ่มยักษ์ ทำให้การวินิจฉัยยาก 3)
พบการกลายเป็นมะเร็งได้น้อย การเจริญเติบโตเร็วของรอยโรค เลือดออก หรือเป็นแผล เป็นข้อบ่งชี้ในการตรวจเพิ่มเติม
Q
ติ่งเนื้อที่เปลือกตาสามารถกลายเป็นมะเร็งได้หรือไม่?
A
เป็นที่ทราบกันว่าพบการกลายเป็นมะเร็ง (มะเร็งเซลล์สความัส ) ได้น้อย รูปแบบการเจริญเติบโตแบบฐานกว้าง การโตเร็ว เลือดออกหรือเป็นแผลที่ผิว และการปรากฏของหลอดเลือดเนื้องอกแบบดอกไม้ไฟเป็นลักษณะที่สงสัยมะเร็ง การตรวจทางพยาธิวิทยาหลังตัดออกจำเป็นสำหรับการวินิจฉัยที่แน่นอน และการติดตามผลเป็นระยะก็สำคัญเช่นกัน
สาเหตุหลักของติ่งเนื้อที่เปลือกตาคือการติดเชื้อ HPV
HPV ชนิด 6 และ 11 : HPV ความเสี่ยงต่ำ เกี่ยวข้องกับติ่งเนื้อที่เยื่อบุตา และเปลือกตาส่วนใหญ่ 1) สาเหตุหลักของติ่งเนื้อชนิดไม่ร้ายHPV ชนิด 16 และ 18 : HPV ความเสี่ยงสูง การติดเชื้อที่ผิวตาพบได้น้อย แต่ความเสี่ยงในการเปลี่ยนเป็นมะเร็งสูง 2) ภาวะภูมิคุ้มกันบกพร่อง : หลังปลูกถ่ายอวัยวะ ติดเชื้อ HIV หรือมะเร็งทางโลหิตวิทยา ความเสี่ยงของการเกิดหลายรอยโรคและการกลับเป็นซ้ำเพิ่มขึ้นอย่างมีนัยสำคัญ 2) การลดลงของภูมิคุ้มกันของโฮสต์ต่อ HPV เนื่องจากการทำงานของภูมิคุ้มกันลดลงถือเป็นปัจจัยสาเหตุการเกิดในเด็ก : ในเด็ก ติ่งเนื้อที่กระจกตา และเยื่อบุตา อาจเกิดร่วมกับติ่งเนื้อที่เปลือกตา 1) ความแตกต่างของการตอบสนองทางภูมิคุ้มกันเมื่อเทียบกับผู้ใหญ่อาจส่งผลต่อการเกิดและดำเนินโรคของติ่งเนื้อ
สิ่งที่สำคัญที่สุดในการวินิจฉัย papilloma ของเปลือกตาคือการประเมินว่ามีก้าน (pedunculated) หรือฐานกว้าง (sessile)
มีก้าน (ก้านหลอดเลือดบาง) → บ่งชี้ว่าเป็นเนื้อดีการเจริญแบบฐานกว้าง → จำเป็นต้องแยกจากมะเร็งเซลล์สความัส การตรวจทางพยาธิวิทยาของชิ้นเนื้อที่ตัดออก → จำเป็นสำหรับการวินิจฉัยที่แน่นอน
Papilloma ชนิด sessile อาจมีลักษณะคล้ายเยื่อบุตาอักเสบ ชนิด papillary ยักษ์ ทำให้การวินิจฉัยทางคลินิกที่แม่นยำทำได้ยากในบางกรณี3) การรวมกันของการสังเกตอย่างละเอียดด้วยกล้องจุลทรรศน์ชนิด slit-lamp และการตรวจทางพยาธิวิทยาเป็นกุญแจสำคัญในการวินิจฉัย
โรคที่ต้องแยก จุดที่ใช้แยก หูดหงอนไก่ (verruca vulgaris) มักเป็นหลายแห่ง, ก้อนเล็กๆ ที่ขอบเปลือกตา ไขมันในหนังศีรษะอักเสบ (seborrheic keratosis ) ก้อนสีน้ำตาลถึงดำ, ผิวหนังแข็งเป็นขี้ไคล มะเร็งเซลล์สความัส การเจริญแบบฐานกว้าง, หลอดเลือดของเนื้องอกแบบดอกไม้ไฟ, แผลเปื่อย เยื่อบุตาอักเสบชนิดปุ่มขนาดยักษ์ คล้าย papilloma ชนิดไม่มีก้าน, ประวัติการแพ้/การใช้คอนแทคเลนส์
หลังการตัดออก ต้องส่งชิ้นเนื้อตรวจทางพยาธิวิทยาทุกครั้ง โดยเฉพาะรอยโรคฐานกว้างที่โตเร็ว ต้องคำนึงถึงความเป็นมะเร็ง
Q
Papilloma จำเป็นต้องตัดชิ้นเนื้อตรวจหรือไม่?
A
หลักการคือ ต้องส่งชิ้นเนื้อที่ตัดออกตรวจทางพยาธิวิทยาทุกครั้ง การตัดชิ้นเนื้อเพื่อการวินิจฉัยให้การวินิจฉัยที่แน่นอน และป้องกันการพลาดส่วนประกอบมะเร็งที่พบได้น้อย (การเปลี่ยนเป็นมะเร็งเซลล์สความัส ) โดยเฉพาะรอยโรคฐานกว้าง โตเร็ว มีเลือดออกหรือแผล ควรสงสัยมะเร็งและแนะนำให้ตัดชิ้นเนื้อแต่เนิ่นๆ
การรักษาอันดับแรกสำหรับ papilloma หนังตาคือการตัดออกด้วยการผ่าตัด เนื่องจากการตัดออกอย่างเดียวมีโอกาสกลับเป็นซ้ำสูง จึงทำตามขั้นตอนต่อไปนี้เป็นมาตรฐาน
ตัดก้อนเนื้องอกที่ติดกับเยื่อบุตา หนังตาออกและจี้ห้ามเลือด
เพิ่มการแช่แข็ง (แช่แข็งและละลาย) 2 รอบบนผิวที่ตัดเพื่อป้องกันการกลับเป็นซ้ำ
ส่งชิ้นเนื้อที่ตัดออกตรวจทางพยาธิวิทยาทุกครั้ง
การตัดออกอย่างเดียวมีโอกาสกลับเป็นซ้ำสูง การเพิ่มการแช่แข็งช่วยลดอัตราการกลับเป็นซ้ำ
วิธีการรักษา ข้อบ่งชี้ หมายเหตุ ตัดออก + ห้ามเลือดด้วยจี้ + แช่แข็ง ทุกราย (มาตรฐาน) หลังจากตัดโคนก้อนเนื้อออก ให้ทำการ freeze and thaw 2 รอบ การระเหยด้วยเลเซอร์ CO2 กรณีที่มีหลายก้อนหรือเป็นซ้ำ สามารถสงวนเนื้อเยื่อปกติโดยรอบได้2) ซิเมทิดีนชนิดรับประทาน การรักษาเสริม ใช้ประโยชน์จากฤทธิ์ปรับภูมิคุ้มกันของยาต้านตัวรับ H23) อินเตอร์เฟอรอน อัลฟา-2บี ติ่งเนื้อที่กลับเป็นซ้ำ มีรายงานว่าการฉีดใต้เยื่อบุตา สามารถใช้ได้ผล4)
การฉีดอินเตอร์เฟอรอน อัลฟา-2บี ใต้เยื่อบุตา มีรายงานว่ามีประสิทธิภาพในติ่งเนื้อเยื่อบุตา ที่กลับเป็นซ้ำและดื้อต่อการรักษา4) เชื่อว่าช่วยทำให้รอยโรคที่เกี่ยวข้องกับ HPV หดเล็กลงผ่านฤทธิ์ต้านไวรัสและกระตุ้นภูมิคุ้มกันเฉพาะที่
ซิเมทิดีนชนิดรับประทาน (ยาต้านตัวรับ H2) มีรายงานฤทธิ์รักษาผ่านการปรับภูมิคุ้มกันในรอยโรคผิวหนังที่เกี่ยวข้องกับ HPV และบางครั้งใช้เป็นการรักษาเสริม3)
วัคซีน HPV (วัคซีน 4 สายพันธุ์ การ์ดาซิล ฯลฯ) ที่ป้องกัน HPV ชนิด 6, 11, 16, 18 กำลังถูกศึกษาการนำมาใช้เพื่อป้องกันติ่งเนื้อที่ผิวตา 5)
Q
หลังผ่าตัดแล้วกลับมาเป็นซ้ำได้ง่ายหรือไม่?
A
เป็นที่ทราบกันดีว่าการตัดออกเพียงอย่างเดียวมักทำให้เกิดการกลับเป็นซ้ำได้ง่าย เพื่อป้องกันการกลับเป็นซ้ำ วิธีการมาตรฐานคือการเพิ่มการจี้เย็น (แช่แข็งและละลาย) 2 รอบบนผิวที่ตัดออก ผู้ป่วยที่มีภาวะภูมิคุ้มกันบกพร่องมีความเสี่ยงสูงเป็นพิเศษต่อการกลับเป็นซ้ำ ในกรณีที่กลับเป็นซ้ำบ่อยครั้ง อาจพิจารณาการรักษาเพิ่มเติม เช่น การฉีดอินเตอร์เฟอรอนอัลฟา-2บีใต้เยื่อบุตา
ติ่งเนื้อที่เปลือกตามีลักษณะโครงสร้างที่เซลล์เนื้องอกเจริญเติบโตคล้ายใบไม้ แตกกิ่งก้านจากหลอดเลือดของเนื้องอก รูปแบบการเจริญเติบโตแบบใบไม้เป็นผลจากการเพิ่มจำนวนเซลล์รอบหลอดเลือด การสร้างเคราตินที่ผิวและเนื้อเยื่อเส้นใยที่อุดมไปด้วยหลอดเลือดเป็นลักษณะทางจุลกายวิภาค
ติ่งเนื้อชนิดมีก้านเกิดจากการเจริญเติบโตของเยื่อบุตา ออกไปด้านนอก ในขณะที่ติ่งเนื้อชนิดฐานกว้างมีแนวโน้มที่จะเจริญเติบโตเข้าด้านใน ความแตกต่างของรูปแบบการเจริญเติบโตนี้สัมพันธ์กับการพยากรณ์โรคทางคลินิก (โอกาสเป็นเนื้อร้ายหรือเนื้อดี)
HPV ชนิด 6 และ 11 ซึ่งเป็นชนิดความเสี่ยงต่ำ มีส่วนเกี่ยวข้องกับติ่งเนื้อที่เปลือกตาและเยื่อบุตา ส่วนใหญ่ 1) โปรตีน E6 และ E7 ที่ไวรัสเหล่านี้สร้างขึ้นมีส่วนในการควบคุมการเพิ่มจำนวนเซลล์เจ้าบ้าน และส่งเสริมการเจริญเติบโตของเนื้องอกผ่านการติดเชื้อแบบเรื้อรัง 2)
ในทางกลับกัน HPV ชนิด 16 และ 18 เป็นชนิดความเสี่ยงสูง ซึ่งส่งเสริมการเปลี่ยนเป็นมะเร็งของเซลล์ผ่านการย่อยสลาย p53 โดยโปรตีน E6 และการยับยั้งโปรตีน Rb โดยโปรตีน E7 2) การเปลี่ยนเป็นมะเร็งเซลล์สความัส ที่พบได้ยากของติ่งเนื้อที่เปลือกตาสงสัยว่าเกี่ยวข้องกับ HPV ชนิดความเสี่ยงสูงเหล่านี้
ภูมิคุ้มกันแบบเซลล์ของเจ้าบ้านมีบทบาทสำคัญในการควบคุมการติดเชื้อ HPV ในภาวะภูมิคุ้มกันบกพร่อง เช่น หลังการปลูกถ่ายอวัยวะ การติดเชื้อ HIV หรือมะเร็งทางโลหิตวิทยา การตอบสนองทางภูมิคุ้มกันต่อ HPV จะลดลง ทำให้ติ่งเนื้อมีแนวโน้มที่จะเกิดหลายตำแหน่ง กลับเป็นซ้ำ และมีขนาดใหญ่ขึ้น 2) ในการจัดการติ่งเนื้อที่เปลือกตาในผู้ป่วยที่มีภูมิคุ้มกันบกพร่อง จำเป็นต้องมีการประเมินทางจักษุวิทยาเป็นระยะควบคู่ไปกับการรักษาโรคพื้นเดิม
เนื้อหาต่อไปนี้ยังอยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
วัคซีน HPV (โดยเฉพาะวัคซีน 4 สายพันธุ์และวัคซีน 9 สายพันธุ์) กำลังถูกพิจารณาถึงความเป็นไปได้ในการนำมาใช้ป้องกันติ่งเนื้อที่เปลือกตาและเยื่อบุตา ที่เกิดจาก HPV ชนิด 6 และ 115) แม้ว่าวัคซีนที่พัฒนาขึ้นเพื่อป้องกันมะเร็งปากมดลูกอาจมีประสิทธิภาพในการป้องกันการเกิดติ่งเนื้อในสาขาจักษุวิทยาเช่นกัน แต่การทดลองทางคลินิกขนาดใหญ่ในสาขาจักษุวิทยายังไม่ได้รับการจัดตั้งขึ้น
ซิโดโฟเวียร์เป็นยาต้านไวรัสที่กำลังศึกษาสำหรับรอยโรคที่เกี่ยวข้องกับ HPV ไม่ใช่การรักษามาตรฐานสำหรับติ่งเนื้อผิวตา แต่ยังคงเป็นทางเลือกในขั้นตอนการวิจัยสำหรับกรณีที่ควบคุมได้ยากด้วยการรักษาที่มีอยู่6)
มีการรายงานการบำบัดด้วยแสงไดนามิกในผู้ป่วยติ่งเนื้อดื้อยาจำนวนน้อย6) ประสิทธิภาพของ PDT สำหรับเนื้องอกเยื่อบุผิวที่เกี่ยวข้องกับ HPV ยังอยู่ในขั้นตอนของการวิจัยต่อไป
Sjö NC, Heegaard S, Prause JU, et al. Human papillomavirus in conjunctival papilloma. Br J Ophthalmol. 2001;85(7):785-787.
Chalkia AK, Bontzos G, Spandidos DA, et al. Human papillomavirus infection and ocular surface disease. Int J Oncol. 2019;54(5):1503-1510.
Chang KL, Yeh SI. Sessile papilloma mimicking giant papillary conjunctivitis. Ophthalmology. 2020;127(4):448.
Schechter BA, Rand WJ, Velazquez GE, et al. Treatment of conjunctival papillomata with topical interferon alfa-2b. Am J Ophthalmol. 2002;134(2):268-270.
Yıldız ZÖ, Erdem E. Ocular papilloma and HPV vaccines: a review. Turk J Ophthalmol. 2022;52(3):206-210.
Kaliki S, Arepalli S, Shields CL, et al. Update on diagnosis and management of conjunctival papilloma. Eye Vis (Lond). 2019;6:18. doi:10.1186/s40662-019-0142-5.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต