เนื้องอกเยื่อบุเยื่อบุตา จำแนกเป็นชนิดไม่ร้ายแรง รอยโรคก่อนมะเร็ง (เนื้องอกในเยื่อบุเยื่อบุตา ) และมะเร็งเซลล์สความัส ชนิดลุกลาม (ร้ายแรง)
เนื้องอกสความัสผิวตาชนิดผิว (OSSN ) เป็นคำรวมสำหรับสเปกตรัมตั้งแต่ dysplasia ถึงมะเร็งเซลล์สความัส ชนิดลุกลาม
มะเร็งเซลล์สความัส เกิดจากลิมบัส ของกระจกตา ใน 75% ของกรณี พบมากในเพศชายและผู้สูงอายุปัจจัยเสี่ยงที่ใหญ่ที่สุดคือการได้รับรังสีอัลตราไวโอเลต และภาวะภูมิคุ้มกันบกพร่อง (HIV/AIDS) ก็เป็นปัจจัยสำคัญ
การแยกทางคลินิกระหว่างเนื้องอกในเยื่อบุเยื่อบุตา และมะเร็งเซลล์สความัส ชนิดลุกลามทำได้ยาก จำเป็นต้องตรวจทางพยาธิวิทยาเพื่อการวินิจฉัยที่แน่นอน
การรักษาทางเลือกแรกคือการตัดออกทั้งหมดด้วยการผ่าตัด (เทคนิคไม่สัมผัส) ร่วมกับการจี้เย็น
การแพร่กระจายพบได้น้อยและการพยากรณ์โรคโดยทั่วไปดี แต่ต้องระวังการกลับเป็นซ้ำในกรณีที่มีระดับสูงหรือภูมิคุ้มกันบกพร่อง
เนื้องอกเยื่อบุเยื่อบุตา เป็นคำรวมสำหรับเนื้องอกที่เกิดจากเยื่อบุเยื่อบุตา จำแนกเป็นเนื้องอกไม่ร้ายแรง (papilloma , ถุงน้ำเยื่อบุผิว ฯลฯ) รอยโรคก่อนมะเร็ง (เนื้องอกในเยื่อบุเยื่อบุตา : CIN ) และเนื้องอกร้ายแรง (มะเร็งเซลล์สความัส ชนิดลุกลาม: SCC )
แนวคิดของ เนื้องอกสความัสผิวตาชนิดผิว ก็ใช้กันอย่างแพร่หลายเช่นกัน เป็นคำรวมสำหรับสเปกตรัมของเนื้องอกเยื่อบุผิวตั้งแต่ dysplasia ถึงเนื้องอกในเยื่อบุเยื่อบุตา และมะเร็งเซลล์สความัส ชนิดลุกลาม
เนื้องอกในเยื่อบุเยื่อบุตา ยังจำแนกตามความรุนแรงอีกด้วย
เนื้องอกเยื่อบุตา ในระยะเริ่มต้นชนิดไม่รุนแรง (dysplasia) : การเจริญเติบโตผิดปกติจำกัดอยู่เพียงบางส่วนของชั้นเยื่อบุเนื้องอกเยื่อบุตา ในระยะเริ่มต้นชนิดรุนแรง (carcinoma in situ) : การเจริญเติบโตผิดปกติลามไปทั่วทั้งความหนาของเยื่อบุ แต่เยื่อฐานยังคง intactมะเร็งเซลล์สความัส ชนิดลุกลามเยื่อบุตา
อุบัติการณ์ของมะเร็งเซลล์สความัส ของเยื่อบุตา แตกต่างกันอย่างมากตามภูมิศาสตร์ รายงานอยู่ระหว่าง 0.02 ถึง 3.5 ต่อ 100,000 คน (ขึ้นอยู่กับละติจูดและการได้รับรังสี UV)1) ผู้ป่วย 75% เป็นเพศชาย 75% มีอายุมากกว่า 60 ปี และ 75% เกิดจากขอบกระจกตา (limbus)1)
ในการศึกษาของ Shields เกี่ยวกับเนื้องอกเยื่อบุตา ที่ไม่ใช่เมลาโนไซต์ 771 ราย เนื้องอกเยื่อบุผิวผิวตา (OSSN ) คิดเป็น 23% (179 ราย) และเป็นเนื้องอกที่ไม่มีสีที่พบบ่อยที่สุด1) อัตรามาตรฐานอายุโลกสำหรับ OSSN คือ 0.26 ต่อ 100,000 ต่อปี โดยอัตราสูงสุดในแอฟริกา (3.4 ต่อ 100,000 ต่อปี)1)
การจำแนกประเภทของเนื้องอกเยื่อบุตา มีดังนี้:
การจำแนก เด็ก ผู้ใหญ่ ชนิดไม่ร้าย Papilloma (HPV ชนิด 6/11), ถุงน้ำเยื่อบุ Papilloma (สัมพันธ์กับ HPV), Hereditary benign intraepithelial dyskeratosis, ถุงน้ำเยื่อบุ รอยโรคก่อนมะเร็ง เนื้องอกเยื่อบุตา ระยะเริ่มต้น (พบน้อย) เนื้องอกเยื่อบุตา ระยะเริ่มต้น (เล็กน้อยถึงรุนแรง) มะเร็ง มะเร็งเซลล์สความัส (พบน้อย)มะเร็งเซลล์สความัส ชนิดลุกลาม, มะเร็งชนิดมิวโคเอพิเดอร์มอยด์
Q
เนื้องอกเยื่อบุเยื่อบุตาพบได้บ่อยแค่ไหน?
A
อุบัติการณ์ของมะเร็งเซลล์สความัส อยู่ระหว่าง 0.02 ถึง 3.5 ต่อ 100,000 คน โดยมีความแตกต่างทางภูมิศาสตร์อย่างมาก1) อัตรามาตรฐานอายุของเนื้องอกเยื่อบุผิวผิวตาทั่วโลกอยู่ที่ 0.26 ต่อ 100,000 ต่อปี แต่ในแอฟริกาสูงถึง 3.4 ต่อ 100,000 ต่อปี1)
ภาพถ่ายจากกล้องจุลทรรศน์ชนิดกรีดของติ่งเนื้อเยื่อบุตา Bolek B, et al. Treatment of conjunctival
papilloma with topical interferon alpha-2b - case report. Medicine (Baltimore). 2020. Figure 1. PM
CI D: PMC7035065. License: CC BY.
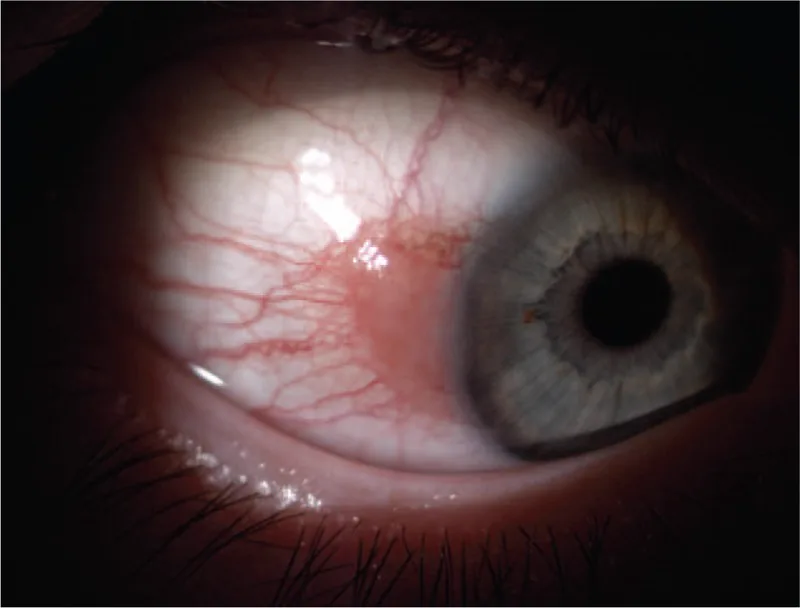
รอยโรคติ่งเนื้อสีชมพูฐานกว้างบริเวณลิมบัส กระจกตา และเยื่อบุตา ก่อนเริ่มการรักษา สอดคล้องกับติ่งเนื้อเยื่อบุตา ที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
ตาแดง และรู้สึกมีสิ่งแปลกปลอมการมองเห็น ลดลงรูม่านตา ไม่มีอาการ : อาจพบได้โดยบังเอิญตาแดง และไม่สบายตามะเร็งเซลล์สความัส ของเยื่อบุตา ไม่จำเพาะ และอาจมีตามัวร่วมด้วยเมื่อมีการลุกลามของแนวสายตา1)
เนื้องอกในเยื่อบุผิวเยื่อบุตา
มะเร็งเซลล์สความัส ชนิดลุกลาม
รอยโรค papillary คล้ายดอกกะหล่ำ หรือรอยโรคยกนูนสีขาวผิวไม่เรียบผิวอาจมี leukoplakia (รอยโรคขาว) ร่วมด้วยเนื่องจากการสร้างเคราตินมากเกินไป
ลักษณะสีชมพูอ่อนถึงชมพูแดง คล้ายวุ้น ไม่เรียบ
อาจมีสารเคราตินเกาะติด
รูปแบบทางสัณฐานวิทยาของรอยโรคและความสำคัญทางคลินิกแสดงไว้ด้านล่าง
แบบวุ้น : รูปแบบที่พบบ่อยที่สุดแบบ leukoplakia : สะท้อนถึงการสร้างเคราตินมากเกินไปแบบ papillary/nodular : สัมพันธ์กับเกรดทางพยาธิวิทยาที่ลุกลามมากขึ้น1) แบบ nodular ulcerative : พบได้น้อยแต่เป็นตัวบ่งชี้ที่ชัดเจนของเนื้องอกที่ลุกลาม1) หลอดเลือดเลี้ยงเนื้องอกที่คดเคี้ยวและขยายตัวผิดปกติ : การค้นพบที่สำคัญบ่งชี้การเจริญเติบโตแบบร้าย1)
รอยโรคแบบยกนูนมีแนวโน้มเป็นมะเร็งมากกว่ารอยโรคแบบราบ1) ตำแหน่งที่พบบ่อยคือรอยแยกเปลือกตาและขอบกระจกตา พบน้อยที่เยื่อบุตา หนังตา1)
ลักษณะทางคลินิกของเนื้องอกชนิดไม่ร้าย มีดังนี้:
Papilloma ในเด็ก : ลักษณะสีแดงเป็นเม็ดเล็กๆ มีก้านหรือฐานกว้าง พบบ่อยที่ fornix ล่างและเยื่อบุตา ลูกตา สัมพันธ์กับ human papilloma virus (HPV) ชนิด 6/11Papilloma ในผู้ใหญ่ : สีชมพูอ่อน อยู่ข้างเดียวเดี่ยวๆ พบบ่อยที่ขอบกระจกตา เยื่อบุตา ลูกตา และ caruncle สัมพันธ์กับ HPVโรคเคราตินผิดปกติชนิดไม่ร้ายภายในเยื่อบุผิวที่ถ่ายทอดทางพันธุกรรม (HBID ) : รอยโรคยกตัวสองข้าง, แผ่นคราบรูปตัว V, และรอยโรคที่เยื่อบุช่องปากด้วย ถ่ายทอดแบบออโตโซมอลโดมิแนนท์
การได้รับรังสีอัลตราไวโอเลต : ปัจจัยเสี่ยงที่สำคัญที่สุด กลไกการเกิดมะเร็งผ่านการกลายพันธุ์ของยีน p531) ไวรัสฮิวแมนแพปพิลโลมา : ชนิด 16 และ 18 มีส่วนเกี่ยวข้อง1) หูดหงอนไก่สัมพันธ์กับ HPV ชนิด 6/11 อย่างไรก็ตาม ความสัมพันธ์ระหว่าง HPV กับเนื้องอกสความัสของผิวตาแตกต่างกันไปตามภูมิภาคและยังเป็นที่ถกเถียง1) เพศชายและอายุมาก : อายุเริ่มต้นเฉลี่ย 56 ปี1) ภาวะภูมิคุ้มกันบกพร่อง : เกิดขึ้นบ่อยในผู้ป่วย HIV/AIDS สัมพันธ์กับอัตราการเกิดสูงในหญิงสาวชาวแอฟริกาโรคซีโรเดอร์มา พิกเมนโตซัม : ทำให้เกิดมะเร็งเซลล์สความัส ได้บ่อยอื่นๆ : การสูบบุหรี่ การสัมผัสสารเคมี (ผลิตภัณฑ์ปิโตรเลียม เบริลเลียม สารหนู ฯลฯ) การขาดวิตามินเอ การบาดเจ็บที่ผิวตา1) ปัจจัยเสี่ยงต่อการกลับเป็นซ้ำ : ขนาดก้อนใหญ่ ขอบผ่าตัดเป็นบวก การติดเชื้อ HIV ระดับก้อนสูง มีหลอดเลือดเลี้ยง ดัชนีการเพิ่มจำนวนสูง1)
การป้องกันรังสีอัลตราไวโอเลต (สวมแว่นกันแดดและหมวก) เป็นมาตรการป้องกันที่สำคัญที่สุด ผู้ที่มีภาวะภูมิคุ้มกันบกพร่อง (HIV/AIDS) ควรตรวจตาเป็นประจำ
Q
นอกจากรังสีอัลตราไวโอเลตแล้ว มีปัจจัยเสี่ยงอื่นใดอีกบ้าง?
A
รวมถึง: HPV ชนิด 16/18 ภาวะภูมิคุ้มกันบกพร่อง (HIV/AIDS) โรคซีโรเดอร์มา พิกเมนโตซัม การสูบบุหรี่ การสัมผัสสารเคมี (ผลิตภัณฑ์ปิโตรเลียม เบริลเลียม สารหนู ฯลฯ) และการขาดวิตามินเอ1) การติดเชื้อ HIV และขอบผ่าตัดเป็นบวกสัมพันธ์อย่างมากกับการกลับเป็นซ้ำของก้อน1)
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit-lamp)การย้อมฟลูออเรสซีน (Fluorescein staining)การกระเจิงแสงของตาขาว (Scleral scattering) : เพื่อทำให้ขอบเขตของรอยโรคแบบราบบนกระจกตา ชัดเจนขึ้นการย้อมพิเศษ : โรสเบงกอล (Rose bengal), ลิซามีนกรีน (Lissamine green) และเมทิลีนบลู (Methylene blue) ก็ใช้ย้อมเซลล์เยื่อบุผิวสความัสที่ตายแล้ว1) เครื่องตรวจวินิจฉัยด้วยแสงความละเอียดสูง (HR-OCT ) : เครื่องมือที่ไม่รุกราน มีลักษณะเฉพาะคือการเปลี่ยนผ่านอย่างฉับพลันระหว่างเยื่อบุผิวที่หนาและสะท้อนแสงสูงกับเยื่อบุผิวปกติ ความหนาของเยื่อบุผิวที่มากกว่า 140 ไมโครเมตรถือเป็นตัวบ่งชี้ที่อาจเป็นเนื้องอก มีประโยชน์ในการแยกชนิดที่ลุกลามและไม่ลุกลาม1) กล้องจุลทรรศน์คอนโฟคอล ในสิ่งมีชีวิต (In vivo confocal microscopy)1) เซลล์วิทยาแบบประทับ (Impression cytology) และเซลล์วิทยาแบบขูด (Exfoliative cytology) : รุกรานน้อยแต่มีข้อจำกัดในการประเมินความลึกของการลุกลาม1) กล้องจุลทรรศน์ชีวภาพด้วยคลื่นเสียงความถี่สูง (UBM ) : ใช้ในการประเมินการลุกลามของลิมบัส กระจกตา การค้นหาการแพร่กระจาย : การคลำต่อมน้ำเหลืองบริเวณหน้าใบหูเป็นพื้นฐาน ในเนื้องอกที่กว้างขวาง จะทำการตรวจ scintigraphy ด้วย gallium และ FDG-PET เพื่อค้นหาทั่วร่างกาย
การแยกทางคลินิกระหว่างเนื้องอกเยื่อบุผิวในเยื่อบุตา (Conjunctival intraepithelial neoplasia) และมะเร็งเซลล์สความัส ชนิดลุกลาม (Invasive squamous cell carcinoma) เป็นเรื่องยาก ดังนั้นจึงต้องทำการตรวจทางพยาธิวิทยาเพื่อการวินิจฉัยที่แน่นอนเสมอ1)
การตัดชิ้นเนื้อแบบตัดออก (Excisional biopsy) : สำหรับเนื้องอกที่ลิมบัส กระจกตา ที่มีขนาดน้อยกว่า 4 ชั่วโมงนาฬิกาหรือเส้นผ่านศูนย์กลางฐานน้อยกว่า 15 มม.การตัดชิ้นเนื้อแบบกรีด (Incisional biopsy) : สำหรับเนื้องอกที่ใหญ่กว่าเพื่อการประเมินเบื้องต้นก่อนการผ่าตัดกว้าง
การวินิจฉัยทางพยาธิวิทยาขึ้นอยู่กับการตรึงด้วยฟอร์มาลิน 10-20% การฝังพาราฟิน และการย้อม HE
ระยะของโรคตามการจำแนก TNM แสดงไว้ด้านล่าง1)
ระยะ คำจำกัดความ ระยะ 0 Tis, N0, M0 (มะเร็งระยะเริ่มต้น) ระยะ I T1, N0, M0 (ไม่มีการลุกลามไปยังโครงสร้างข้างเคียง) ระยะ II T2, N0, M0 (ลุกลามไปยังกระจกตา , ฟอร์นิกซ์, คารันเคิล, ตาขาว หรือลูกตา) ระยะ III T3, N0, M0 หรือ any T, N1, M0 (ลุกลามไปยังเบ้าตา , โพรงอากาศข้างจมูก, เปลือกตา หรือแพร่กระจายไปยังต่อมน้ำเหลืองในบริเวณ) ระยะ IV any T, any N, M1 (มีการแพร่กระจายไปไกล)
ต้อเนื้อ , ต้อเนื้อ สีเหลือง, ภาวะเสื่อมของ Salzmann, แกรนูโลมาหนอง, papilloma , ปาน, มะเร็งต่อมไขมัน , มะเร็งผิวหนังชนิดไม่มีเม็ดสี, มะเร็งต่อมน้ำเหลืองที่เยื่อบุตา , keratoacanthoma1)
Q
สามารถแยกความแตกต่างทางคลินิกระหว่างเนื้องอกเยื่อบุผิวภายในเยื่อบุตาและมะเร็งเซลล์สความัสชนิดลุกลามได้หรือไม่?
A
การแยกความแตกต่างทางคลินิกระหว่างเนื้องอกเยื่อบุผิวภายในเยื่อบุตา และมะเร็งเซลล์สความัส เป็นเรื่องยาก และการตรวจทางพยาธิวิทยาเป็นสิ่งจำเป็นสำหรับการวินิจฉัยที่แน่นอน เครื่องตรวจวัดแสงคลื่นความถี่สูงมีประโยชน์ในการแยกชนิดลุกลามและไม่ลุกลาม1) แต่การวินิจฉัยขั้นสุดท้ายขึ้นอยู่กับการตรวจทางเนื้อเยื่อวิทยา
การตัดก้อนเนื้องอกออกทั้งหมดเป็นทางเลือกแรก
ตัดก้อนเนื้องอกโดยมีขอบปลอดภัย 2-3 มม. จากขอบเนื้องอก
ในกรณีที่ขอบเขตไม่ชัดเจน ให้ยืนยันขอบลบด้วยการตรวจทางพยาธิวิทยาอย่างรวดเร็วระหว่างผ่าตัด
เนื้องอกมักจะสามารถลอกออกจากกระจกตา และตาขาว ได้ด้วยเครื่องมือปาด
เพื่อป้องกันการกลับเป็นซ้ำ ให้ทา Mitomycin C 0.04% บนบริเวณที่ตัดหรือจี้เย็นที่ขอบตัด
เมื่อตัดเกินครึ่งหนึ่งของเส้นรอบวงของลิมบัส กระจกตา ให้ทำการปลูกถ่ายเยื่อบุกระจกตา (การสร้างเยื่อบุกระจกตา /การปลูกถ่ายลิมบัส )
หากการตัดเยื่อบุตา ลูกตาและเยื่อบุตา เปลือกตากว้าง ให้ทำการปลูกถ่ายเยื่อหุ้มน้ำคร่ำ
ตัดก้อนเนื้องอกออกเป็นชิ้นเดียวโดยรวมขอบที่ปราศจากเนื้องอกด้วยตาเปล่าอย่างน้อย 4 มม.
ทำการจี้เย็น ที่ขอบตัดด้วยวิธี “แช่แข็งสองครั้ง-ละลายช้า”
การกำจัดส่วนกระจกตา : หยดแอลกอฮอล์ปราศจากน้ำเป็นเวลา 1 นาที (อย่างน้อย 1 มม. นอกขอบเนื้องอกที่มองเห็น)
หากมีการแทรกซึมของตาขาว ให้ทำการตัดตาขาว แบบชั้น
การสร้างใหม่เลือกจาก การเย็บเยื่อบุตา ปฐมภูมิ การปลูกถ่ายเยื่อหุ้มน้ำคร่ำ หรือการปลูกถ่ายเยื่อบุตา ตนเอง
การรักษาโดยการผ่าตัด
ทางเลือกแรก : การตัดออกทั้งหมดด้วยวิธีไม่สัมผัส ขอบ ≥4 มม.
การจี้เย็น
การสร้างใหม่ : เลือกจาก การเย็บเยื่อบุตา ปฐมภูมิ การปลูกถ่ายเยื่อหุ้มน้ำคร่ำ หรือการปลูกถ่ายเยื่อบุตา ตนเอง
การผ่าตัดขยาย : การนำลูกตาออกสำหรับการแทรกซึมในลูกตา การนำเนื้อเยื่อเบ้าตา ออกสำหรับการแทรกซึมเบ้าตา
การรักษาด้วยยา (เคมีบำบัดเฉพาะที่)
อินเตอร์เฟียรอน อัลฟา-2บี : ยาหยอดตาหรือฉีดใต้เยื่อบุตา พิษต่ำและทนได้ดี
ไมโตมัยซิน ซี : ยาหยอดตา 0.04% ใช้เป็นยาเสริมก่อนหรือหลังผ่าตัด
5-ฟลูออโรยูราซิล : เคมีบำบัดเฉพาะที่ การรักษาหลักหรือเสริม
ซิโดโฟเวียร์ : หนึ่งในทางเลือกของเคมีบำบัดเฉพาะที่
เคมีบำบัดเฉพาะที่ใช้เป็นการรักษาหลักหรือเสริม รอบปกติคือ “ให้ยา 1 สัปดาห์ หยุด 1 สัปดาห์”
ในญี่ปุ่น มีรายงานการรักษาเนื้องอกให้หายขาดด้วยยาหยอดตาไมโตมัยซิน ซี ความเข้มข้นต่ำ หรือ 5-ฟลูออโรยูราซิล อย่างไรก็ตาม มีรายงานว่ามีประโยชน์เฉพาะกับรอยโรคภายในเยื่อบุผิวเท่านั้น และอัตราการกลับเป็นซ้ำในระยะยาวและภาวะแทรกซ้อนยังไม่ได้รับการอธิบายอย่างเพียงพอ
อินเตอร์เฟอรอน อัลฟา-2บี ใช้เป็นยาหยอดตาหรือฉีดใต้เยื่อบุตา มีพิษน้อยกว่าและทนได้ดีกว่าไมโตมัยซิน ซี และ 5-ฟลูออโรยูราซิล แต่มีต้นทุนสูง
ติ่งเนื้อในเด็ก : แนะนำให้จี้เย็น (cryocoagulation) ร่วมกับการตัดออกแบบไม่สัมผัส การตัดออกไม่หมดมีความเสี่ยงต่อการกลับเป็นซ้ำแบบลุกลาม ทางเลือกอื่น: อินเตอร์เฟอรอน อัลฟา, ซิเมทิดีน รับประทาน, เคมีบำบัดเฉพาะที่ด้วยไมโตมัยซิน ซี 0.02%ติ่งเนื้อในผู้ใหญ่ : การตัดออกโดยการผ่าตัด + จี้เย็นโรคเคราตินผิดปกติภายในเยื่อบุผิวชนิดไม่ร้ายแรงที่ถ่ายทอดทางพันธุกรรม : หากมีอาการ ให้ใช้น้ำตาเทียม และยาหยอดตาสเตียรอยด์ ระยะสั้น รอยโรคขนาดใหญ่: ตัดออก + ปลูกถ่ายเยื่อหุ้มน้ำคร่ำถุงน้ำเยื่อบุผิว : หากไม่มีอาการ ให้สังเกตอาการ หากมีขนาดใหญ่ ให้ตัดออกทั้งหมด + เย็บปิดแผลปฐมภูมิ
โดยทั่วไปมีความไวต่อรังสีสูง ในกรณีที่ไม่สามารถผ่าตัดออกได้หรือมีการลุกลามไปที่เปลือกตา ให้ใช้การฉายรังสีหลังผ่าตัดร่วมด้วย
การฉายรังสีปริมาณต่ำด้วยสตรอนเชียม-90 ก็ใช้เช่นกัน
การแพร่กระจายพบได้น้อยและการพยากรณ์โรคในแง่ของชีวิตดี อัตราการกลับเป็นซ้ำเฉพาะที่ของมะเร็งเซลล์สความัส ชนิดลุกลามรายงานไว้ที่ 5% และอัตราการแพร่กระจายไปยังต่อมน้ำเหลืองในภูมิภาคที่ 2% 1) ในทางกลับกัน อัตราการเสียชีวิตของมะเร็งเซลล์สความัส ที่ไม่ได้รับการรักษาอยู่ที่ 8-24% และการลุกลามเข้าสู่เบ้าตา เกิดขึ้นในประมาณ 10% ของกรณี 1)
เคมีบำบัดเฉพาะที่ (ไมโตมัยซิน ซี, 5-FU) มีผลต่อเซลล์ปกติเช่นกัน ดังนั้นจึงต้องระวังภาวะแทรกซ้อน เช่น ข้อบกพร่องของเยื่อบุผิวและการสลายตัวของเนื้อเยื่อ เนื่องจากอัตราการกลับเป็นซ้ำสูง การติดตามผลในระยะยาวหลังการรักษาจึงเป็นสิ่งจำเป็น
Q
มีวิธีการรักษาอื่นนอกเหนือจากการผ่าตัดหรือไม่?
A
การใช้เคมีบำบัดเฉพาะที่ เช่น ไมโตมัยซิน ซี, 5-ฟลูออโรยูราซิล และอินเตอร์เฟอรอน อัลฟา-2บี เป็นการรักษาหลักหรือการรักษาเสริม อย่างไรก็ตาม มีรายงานว่ามีประโยชน์เฉพาะในรอยโรคภายในเยื่อบุผิว 1) และผลลัพธ์ระยะยาวและภาวะแทรกซ้อนยังไม่เป็นที่ทราบแน่ชัด การฉายรังสีใช้เป็นเสริมในกรณีที่ไม่สามารถผ่าตัดออกได้หรือมีการลุกลามไปที่เปลือกตา
เยื่อบุตา ประกอบด้วยสามส่วน: เยื่อบุตา ส่วนลูกตา, เยื่อบุตา ส่วนโค้ง, และเยื่อบุตา ส่วนเปลือกตา บริเวณพิเศษ ได้แก่ รอยพับรูปพระจันทร์เสี้ยว (ส่วนที่เหลือของเยื่อกะพริบ) และหัวตาดำ (โครงสร้างเยื่อบุตา และผิวหนัง)
เยื่อบุผิวประกอบด้วย 5 ชั้นที่ไม่มีการสร้างเคราติน ใกล้ลิมบัส กระจกตา เป็นรูปทรงกระบอก ที่ส่วนโค้งเป็นรูปสความัส
เซลล์กุณโฑอยู่ในชั้นในและหลั่งชั้นเมือกของน้ำตา
สโตรมาประกอบด้วยชั้นอะดีนอยด์ผิวเผิน (พัฒนาหลังคลอด 3 เดือน) และชั้นเส้นใยลึก
เนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือก (MALT): ลิมโฟไซต์และพลาสมาเซลล์ระหว่างเซลล์เยื่อบุผิว
การได้รับรังสี UV → การกลายพันธุ์ของยีน p53 → การกลายพันธุ์ของโปรตีนควบคุมเชิงซ้อน → การเกิดมะเร็งเป็นกลไกหลัก 1)
ความผิดปกติระดับโมเลกุลที่เกี่ยวข้องมีดังนี้ 1) :
การกลายพันธุ์ของโปรโมเตอร์ TERT (telomerase reverse transcriptase)ADAM3 (เกี่ยวข้องโดยเฉพาะในรอยโรคระดับสูง)การแสดงออกมากเกินไปของเพมฟิกอยด์เยื่อเมือก-9 และเพมฟิกอยด์เยื่อเมือก-11 การแสดงออกมากเกินไปของคลัสเตอริน (เกี่ยวข้องกับการเกิดมะเร็งของเยื่อบุผิวผิวตาดำ)
มะเร็งเซลล์สความัส เชื่อว่ามีต้นกำเนิดจากเซลล์ต้นกำเนิดบริเวณลิมบัส ของกระจกตา 1)
เนื้องอกในเยื่อบุผิวเยื่อบุตา (รอยโรคก่อนมะเร็ง)
เนื้องอกในเยื่อบุผิวเยื่อบุตา ระดับเล็กน้อย
เนื้องอกในเยื่อบุผิวเยื่อบุตา ระดับรุนแรง
เยื่อฐานยังคงปกติ : นี่คือความแตกต่างที่สำคัญกับมะเร็งเซลล์สความัส ชนิดลุกลาม
มะเร็งเซลล์สความัสชนิดลุกลาม
การทะลุเยื่อฐาน : เซลล์มะเร็งเซลล์สความัส ชนิดร้ายเจริญผ่านเยื่อฐานเข้าไปในสโตรมา 1)
ลักษณะทางเนื้อเยื่อวิทยา : เซลล์หนาตัวขึ้นแสดงความผิดปกติของเซลล์และภาพการแบ่งตัวแทรกซึมเข้าไปในชั้นเนื้อเยื่อ propria
มะเร็งเมือกเอพิเดอร์มอยด์ : ชนิดย่อยที่รุกรานของมะเร็งเซลล์สความัส พบมากในผู้สูงอายุ มีส่วนประกอบของถุงน้ำสีเหลืองจากเซลล์ที่หลั่งเมือก 1)
พยาธิวิทยาเนื้อเยื่อของเนื้องอกชนิดไม่ร้าย มีดังนี้:
ติ่งเนื้อ : ส่วนยื่น papillary ที่มีหลอดเลือด, เยื่อบุผิวชนิด acanthotic ที่เจริญ proliferative โดยมี keratinization เล็กน้อยภาวะเยื่อบุผิวเจริญเกินเทียม : Acanthosis ชัดเจน, hyperkeratosis และ parakeratosis ไม่มีความผิดปกติของเซลล์โรค dyskeratosis ในเยื่อบุผิวชนิดไม่ร้ายทางพันธุกรรม : เยื่อฐาน intact, stromal congestion, acanthosis และ foci ของ hyperkeratosis
มีการรายงานการใช้ bevacizumab และ ranibizumab กับรอยโรคที่เยื่อบุตา 1)
ตามการทบทวนของ Tsatros และคณะ การศึกษาโดยใช้ ranibizumab (1.25-2.5 มก. ฉีดใต้เยื่อบุตา 1-2 ครั้งต่อเดือน) พบว่ามีการหายไปอย่างสมบูรณ์ 34% และหายไปบางส่วน 66% โดยไม่พบการกลับเป็นซ้ำในช่วงติดตามผล 6 เดือน 1) Bevacizumab มีแนวโน้มดีสำหรับรอยโรคที่เยื่อบุตา แต่ผลต่อรอยโรคที่กระจกตา ยังไม่ทราบ และมีความเสี่ยงต่อการหายของเยื่อบุกระจกตา ล่าช้า ทั้งสองอย่างจำเป็นต้องมีการศึกษาขนาดใหญ่
การฉายรังสีจากภายนอก (EB RT) : การฉายรังสีด้วยโปรตอนหรืออิเล็กตรอน มีประโยชน์ในการหลีกเลี่ยงการตัดลูกตาในกรณีเนื้องอกขนาดใหญ่หรือมีการลุกลามเข้าในลูกตา 1) การรักษาด้วยโปรตอนหลังผ่าตัด : มีรายงานว่าช่วยลดการกลับเป็นซ้ำของมะเร็งเซลล์สความัส 1) การฝังแร่รักษา : Sr-90, I-125, Ru-106 มีรายงานการควบคุมเนื้องอกที่ดีแม้ในกรณีที่มีขอบผ่าตัดเป็นบวก 1)
ตามการทบทวนของ Tsatros และคณะ การศึกษานำร่องโดยใช้ verteporfin และเลเซอร์รายงานการหายไปของเนื้องอก 100% และไม่มีการกลับเป็นซ้ำในมะเร็งเซลล์สความัส ที่เยื่อบุตา 1) ต้นทุนสูง ความจำเป็นในการฝึกอบรมเฉพาะทาง และการเข้าถึงยากเป็นความท้าทายในการแพร่หลาย
มีรายงานผู้ป่วยที่แสดงผลอย่างมีนัยสำคัญของวัคซีน HPV ต่อเนื้องอกเยื่อบุผิวในเยื่อบุตา ที่เป็นบวกต่อ HPV ชนิด 16 จำเป็นต้องมีการศึกษาขนาดใหญ่เพื่อยืนยัน
Tsatsos C, Tsatsos M, Hamada S, et al. Conjunctival squamous cell carcinoma: a comprehensive review of treatment modalities. J Clin Med. 2025;14:1699.