มะเร็งต่อมน้ำเหลืองชนิดร้ายของเยื่อบุตา เป็นเนื้องอกร้ายจากการเพิ่มจำนวนแบบโมโนโคลนอลของเซลล์บี คิดเป็น 25-30% ของมะเร็งต่อมน้ำเหลืองของอวัยวะรอบลูกตา 1)
ชนิดย่อยที่พบบ่อยที่สุดคือมะเร็งต่อมน้ำเหลืองบริเวณขอบนอกต่อมน้ำเหลือง (MALT lymphoma / EMZL ) คิดเป็น 81% เกิดจากเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อบุตา (CALT) และมีการพยากรณ์โรคค่อนข้างดี 1)
ลักษณะเด่นคือก้อนเนื้อเยื่อบุตา ที่เคลื่อนที่ได้สีชมพูแซลมอน แต่การแยกจากภาวะ hyperplasia ของเนื้อเยื่อน้ำเหลืองชนิดปฏิกิริยาด้วยลักษณะภายนอกเพียงอย่างเดียวทำได้ยาก จึงจำเป็นต้องตัดชิ้นเนื้อตรวจ
การวินิจฉัยที่แน่นอนทำโดยการตัดชิ้นเนื้อตรวจทางพยาธิวิทยา อิมมูโนฮิสโตเคมี โฟลว์ไซโตเมทรี และการวิเคราะห์การจัดเรียงยีนใหม่
การรักษาทางเลือกแรกสำหรับกรณีจำกัดเฉพาะที่ (ระยะที่ 1 ตาม Ann Arbor) คือการฉายรังสี (การฉายรังสีภายนอก 24 Gy/12 ครั้ง) โดยอัตราการควบคุมเฉพาะที่ 5 ปีสูงถึง 89-100% 1)
อัตราการรอดชีวิต 5 ปีของมะเร็งต่อมน้ำเหลืองบริเวณขอบนอกต่อมน้ำเหลืองคือ 97% ซึ่งดี แต่มีรายงานการแพร่กระจายทั่วร่างกายหลังจากผ่านไปมากกว่า 10 ปี จึงจำเป็นต้องติดตามผลระยะยาว 1)
มะเร็งต่อมน้ำเหลืองชนิดเซลล์บีใหญ่กระจายมีความเสี่ยงต่อการเติบโตเร็วและการแพร่กระจายสูง ต้องได้รับการทำเคมีบำบัดทั่วร่างกายอย่างเร่งด่วน
มะเร็งต่อมน้ำเหลืองชนิดร้ายของเยื่อบุตา เป็นมะเร็งต่อมน้ำเหลืองชนิดร้ายปฐมภูมิของเยื่อบุตา จากการเพิ่มจำนวนแบบโมโนโคลนอลของเซลล์บี เกิดจากเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อบุตา (CALT) คิดเป็น 25-30% ของมะเร็งต่อมน้ำเหลืองของอวัยวะรอบลูกตา 1)
ส่วนใหญ่เป็นมะเร็งต่อมน้ำเหลืองชนิด MALT (มะเร็งต่อมน้ำเหลืองของเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือก) มะเร็งต่อมน้ำเหลืองชนิด MALT ปฐมภูมิของเยื่อบุตา เรียกอีกอย่างว่ามะเร็งต่อมน้ำเหลือง CALT มีระดับความร้ายต่ำ ดำเนินโรคช้า และมีแนวโน้มจำกัดเฉพาะที่เยื่อเมือก ดังนั้นธรรมชาติและการพยากรณ์โรคจึงแตกต่างอย่างมากจากมะเร็งต่อมน้ำเหลืองระดับสูง ในทางกลับกัน มะเร็งต่อมน้ำเหลืองชนิดเซลล์ขนาดกลางและชนิดเซลล์ใหญ่กระจายมีภาพการแบ่งตัวของนิวเคลียสจำนวนมาก และมีโอกาสสูงที่จะเป็นการแพร่กระจายจากมะเร็งต่อมน้ำเหลืองของอวัยวะอื่น
อุบัติการณ์พบได้น้อย ประมาณ 0.2 ต่อ 100,000 คน คิดเป็น 1-2% ของมะเร็งต่อมน้ำเหลืองชนิดนอนฮอดจ์กินทั้งหมด 1) มักเกิดหลังอายุ 60 ปี และระหว่างปี 1980 ถึง 2005 อุบัติการณ์ของมะเร็งต่อมน้ำเหลืองบริเวณขอบนอกต่อมน้ำเหลืองและมะเร็งต่อมน้ำเหลืองชนิดฟอลลิคูลาร์มีแนวโน้มเพิ่มขึ้น 1) แม้จะพบบ่อยในผู้สูงอายุ แต่มีรายงานผู้ป่วยอายุ 33 เดือน อุบัติการณ์ของมะเร็งต่อมน้ำเหลืองของอวัยวะรอบลูกตาในเด็กพบน้อยมาก ประมาณ 0.12 ต่อล้านคน 1)
ชนิดย่อยทางเนื้อเยื่อ จากการรวบรวม 1014 ราย ได้แก่ มะเร็งต่อมน้ำเหลืองบริเวณขอบนอกต่อมน้ำเหลือง (extranodal marginal zone lymphoma) 81%, มะเร็งต่อมน้ำเหลืองฟอลลิคูลาร์ (FL) 8%, มะเร็งต่อมน้ำเหลืองเซลล์แมนเทิล (MCL) 3%, มะเร็งต่อมน้ำเหลืองชนิดบีเซลล์ใหญ่กระจาย (DLBCL) 3% และ 98% เป็นเซลล์สายบี 1) ส่วนใหญ่เป็นมะเร็งต่อมน้ำเหลืองชนิดบีเซลล์ที่ไม่ใช่ฮอดจ์กิน ซึ่งสอดคล้องกับแนวโน้มโดยรวมของมะเร็งต่อมน้ำเหลืองในบริเวณจักษุ
ในอดีต มีรายงานครั้งแรกโดย Arnold และ Becker ในปี 1872 และในปี 1984 Isaacson ได้สร้างแนวคิดของเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือก (MALT) 1) การจำแนกประเภทของ WHO ปี 2017 กำหนดชนิดย่อยมากกว่า 80 ชนิด 1)
Q
มะเร็งต่อมน้ำเหลืองชนิดร้ายของเยื่อบุตาพบได้บ่อยแค่ไหน?
A
อุบัติการณ์คือ 0.2 รายต่อ 100,000 คน และคิดเป็น 25-30% ของมะเร็งต่อมน้ำเหลืองของอวัยวะรอบดวงตาทั้งหมด 1) เป็นโรคที่พบได้ยาก คิดเป็น 1-2% ของมะเร็งต่อมน้ำเหลืองชนิดไม่ใช่ฮอดจ์กินทั้งหมด พบบ่อยที่สุดหลังจากอายุ 60 ปี และพบน้อยมากในเด็ก โดยมี 0.12 รายต่อล้านคน 1)
Q
มะเร็งต่อมน้ำเหลืองชนิด MALT คืออะไร?
A
มะเร็งต่อมน้ำเหลืองชนิด MALT (มะเร็งต่อมน้ำเหลืองของเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือก) เป็นคำเรียกรวมสำหรับมะเร็งต่อมน้ำเหลืองชนิดบีเซลล์ระดับต่ำที่เกิดจากเนื้อเยื่อเมือก เช่น ระบบทางเดินอาหาร ต่อมน้ำลาย ปอด เบ้าตา และเยื่อบุตา เกิดจากเนื้อเยื่อน้ำเหลืองที่ได้มาเฉพาะที่เนื่องจากการอักเสบเรื้อรังหรือการติดเชื้อ และมีลักษณะการดำเนินโรคช้าและจำกัดอยู่เฉพาะที่ ชนิดที่เกิดจากเยื่อบุตา เรียกว่ามะเร็งต่อมน้ำเหลือง CALT และการพยากรณ์โรคค่อนข้างดี
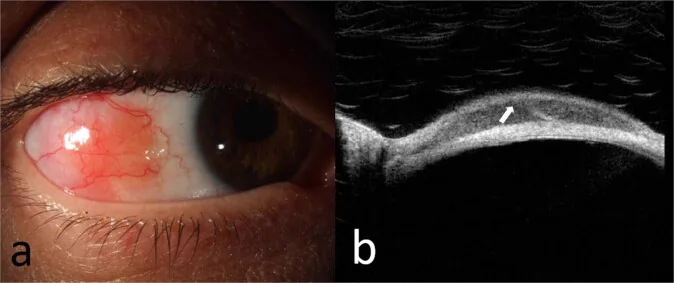
ภาพถ่ายด้วยหลอดกรีดและภาพ OCT ของมะเร็งต่อมน้ำเหลือง MALT ของเยื่อบุตา McGrath LA, et al. Conjunctival Lymphoma. Eye (Lond). 2023. Figure 5. PM
CI D: PMC10049989. License: CC BY.
ภาพถ่ายด้วยหลอดกรีด (a) ของมะเร็งต่อมน้ำเหลืองบริเวณขอบนอกต่อมน้ำเหลืองของเยื่อบุตา ลูกตา และภาพ OCT (b) ของรอยโรคที่แสดงการแทรกซึมใต้เยื่อบุผิวที่เป็นเนื้อเดียวกัน สะท้อนต่ำ และแถบใต้เยื่อบุผิวที่สะท้อนสูง สอดคล้องกับรอยโรคที่เยื่อบุตา ที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
อาการหลักคือก้อนที่เยื่อบุตา ซึ่งมักมีอาการรู้สึกมีสิ่งแปลกปลอมน้อย ในบางกรณีได้รับการวินิจฉัยหลังจากได้รับการรักษาเป็นเวลานานในฐานะเยื่อบุตาอักเสบ เรื้อรัง
ก้อน/ตุ่มนูน : รับรู้ได้ว่าเป็นก้อนที่เยื่อบุตา ที่โตช้าความรู้สึกมีสิ่งแปลกปลอม/ไม่สบายเล็กน้อย : 85% มีอาการบางอย่าง และ 67% ถือว่ามีอาการเล็กน้อย 1) หนังตาตก จากเริ่มมีอาการจนถึงการมาพบแพทย์ : ในชนิดระดับต่ำ อาการมักปรากฏนาน 4-6 เดือนก่อนมาพบแพทย์
รอยโรคยกนูนกึ่งโปร่งใสสีชมพูแซลมอนปรากฏที่บริเวณฟอร์นิกซ์และเยื่อบุตา ส่วนลูกตา การแยกความแตกต่างจากภาวะ hyperplasia ของเนื้อเยื่อน้ำเหลืองชนิดปฏิกิริยา (RLH) ด้วยลักษณะภายนอกเป็นเรื่องยาก
ตำแหน่งที่พบบ่อยคือเยื่อบุตา ส่วนฟอร์นิกซ์ และเมื่อดำเนินโรคอาจขยายไปทั่วเยื่อบุตา การตรวจเยื่อบุตา ส่วนเปลือกตาบนโดยการพลิกเปลือกตาก็เป็นจุดสำคัญเช่นกัน มากกว่า 90% มีสีชมพู เส้นผ่านศูนย์กลางฐาน 15 มม. ความหนา 3 มม. และ 2-3 รอยโรคต่อตา 1) สองในสามเป็นข้างเดียว (82% เป็นมะเร็งต่อมน้ำเหลืองชนิด marginal zone นอกต่อมน้ำเหลือง) 62% เกิดที่เยื่อบุตา ส่วนบนหรือส่วนล่าง มีเพียง 7% ที่ถึงลิมบัส 1) อาจเกิดได้ทั้งสองตา พร้อมกันหรือหลังจากนั้นหลายปีในตาอีกข้าง
ลักษณะทางคลินิกจำแนกตามชนิดย่อยมีดังนี้:
มะเร็งต่อมน้ำเหลืองชนิด marginal zone นอกต่อมน้ำเหลือง
ลักษณะภายนอก : รอยโรคแบบราบ สีชมพูแซลมอน เคลื่อนที่ได้
การกระจาย : มักเกิดที่ฟอร์นิกซ์และเยื่อบุตา ส่วนลูกตา ส่วนใหญ่เป็นข้างเดียว (82%) 1)
ลักษณะเฉพาะ : ระดับความร้ายแรงต่ำ ดำเนินโรคช้า ชนิดย่อยที่พบบ่อยที่สุด (81%) การพยากรณ์โรคดี
มะเร็งต่อมน้ำเหลืองชนิดฟอลลิคูลาร์ / แมนเทิลเซลล์
มะเร็งต่อมน้ำเหลืองชนิดฟอลลิคูลาร์ : มักแสดงเป็นรอยโรคหลายก้อน 1)
มะเร็งต่อมน้ำเหลืองชนิดแมนเทิลเซลล์ : ก้อนขนาดใหญ่ สีแดงเข้ม 1)
ลักษณะเฉพาะ : มะเร็งต่อมน้ำเหลืองชนิดฟอลลิคูลาร์มีระดับความร้ายแรงต่ำ มะเร็งต่อมน้ำเหลืองชนิดแมนเทิลเซลล์มักมีโรคทั่วร่างกายร่วมด้วย
มะเร็งต่อมน้ำเหลืองชนิดดิฟฟิวส์ลาร์จบีเซลล์ / ทีเซลล์
มะเร็งต่อมน้ำเหลืองชนิดดิฟฟิวส์ลาร์จบีเซลล์ : ก้อนสีเทาโตเร็ว 1)
มะเร็งต่อมน้ำเหลืองชนิดทีเซลล์ : 30% เกิดที่ลิมบัส อาจมีเยื่อบุตาอักเสบ ร่วมด้วย 1)
ลักษณะ : มีความร้ายแรงสูง จำเป็นต้องได้รับการดูแลอย่างเร่งด่วน
Q
ก้อนสีชมพูแซลมอน = มะเร็งต่อมน้ำเหลือง?
A
ก้อนที่เยื่อบุตา สีชมพูแซลมอนอาจพบได้ในภาวะ hyperplasia ของเนื้อเยื่อน้ำเหลืองชนิดปฏิกิริยาเช่นกัน การแยกโรคจากลักษณะภายนอกเพียงอย่างเดียวทำได้ยาก และการวินิจฉัยที่แน่นอนจำเป็นต้องตัดชิ้นเนื้อตรวจ ดูรายละเอียดในหัวข้อ «การวินิจฉัยและวิธีการตรวจ»
กลไกการเกิดมะเร็งต่อมน้ำเหลืองชนิดร้ายที่เยื่อบุตา เชื่อว่าเกิดจากการควบคุมเซลล์บีที่ผิดปกติเนื่องจากการกระตุ้นแอนติเจนเรื้อรัง โดยปกติแล้วเยื่อบุตา ไม่มีเนื้อเยื่อน้ำเหลือง แต่เมื่อมีการอักเสบเรื้อรังต่อเนื่อง จะเกิดเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือกขึ้น และจากนั้นเกิดมะเร็งต่อมน้ำเหลืองชนิด MALT
ปัจจัยติดเชื้อ : มีรายงานความสัมพันธ์กับ Helicobacter pylori , Chlamydophila psittaci , ไวรัสตับอักเสบซี และเอชไอวี 1) ความสัมพันธ์กับ C. psittaci พบมากในรายงานจากยุโรป และอัตราการตรวจพบแตกต่างกันไปตามภูมิภาคโรคภูมิต้านตนเอง : มีความสัมพันธ์กับกลุ่มอาการโจเกรน ต่อมไทรอยด์อักเสบฮาชิโมโตะ และโรคที่เกี่ยวข้องกับ IgG4 1) จุลินทรีย์ประจำถิ่นของเยื่อบุตา : มีข้อเสนอว่า Delftia sp. (แท่งแกรมลบ) อาจเกี่ยวข้อง 1) ความสัมพันธ์กับ hyperplasia ของเนื้อเยื่อน้ำเหลืองชนิดปฏิกิริยา : hyperplasia ของเนื้อเยื่อน้ำเหลืองชนิดปฏิกิริยาถือเป็นภาวะก่อนเป็นมะเร็ง 1)
ยังไม่มีวิธีการป้องกันที่ชัดเจน หากสังเกตเห็นความผิดปกติของดวงตา (ก้อนสีชมพู รู้สึกไม่สบายตาต่อเนื่อง) ควรไปพบจักษุแพทย์โดยเร็ว แม้ในกรณีเยื่อบุตาอักเสบ เรื้อรังที่ยืดเยื้อ ก็แนะนำให้ประเมินโดยผู้เชี่ยวชาญโดยคำนึงถึงความเป็นไปได้ของมะเร็งต่อมน้ำเหลือง
การวินิจฉัยที่แน่นอนจำเป็นต้องตรวจทางพยาธิวิทยาจากการตัดชิ้นเนื้อ ไม่สามารถวินิจฉัยได้จากลักษณะทางคลินิกหรือการถ่ายภาพเพียงอย่างเดียว มะเร็งต่อมน้ำเหลืองชนิดร้ายเป็นแบบ monoclonal ในขณะที่ hyperplasia ของเนื้อเยื่อน้ำเหลืองชนิดปฏิกิริยาเป็นแบบ polyclonal ซึ่งเป็นจุดสำคัญในการแยกโรค
การตัดชิ้นเนื้อทำโดยการนำก้อนออกบางส่วนหรือทั้งหมดเพื่อตรวจทางพยาธิวิทยา แนะนำให้เก็บตัวอย่างอย่างน้อย 250 มก. (เนื่องจากจำเป็นสำหรับการตรวจการจัดเรียงยีนใหม่) เนื่องจากมะเร็งต่อมน้ำเหลืองที่เยื่อบุตา มักเจริญเติบโตแบบบางและแผ่กว้าง อาจจำเป็นต้องแบ่งบริเวณที่ตัดออกเป็นสองตำแหน่งเพื่อหลีกเลี่ยงการยึดติดระหว่างเปลือกตาและลูกตา
การย้อม HE + อิมมูโนฮิสโตเคมี : เพื่อยืนยันสายพันธุ์ของลิมโฟไซต์และความเป็นโคลน ใช้ CD10, CD20, CD79a, CD5 เป็นต้นโฟลว์ไซโตเมทรี : สามารถทำได้หากมีปริมาณตัวอย่างเพียงพอ สามารถระบุสายพันธุ์และระดับความแตกต่างของเซลล์เนื้องอกได้ในเวลาอันสั้นการวิเคราะห์การจัดเรียงยีนใหม่ : ตรวจสอบการมีอยู่ของการจัดเรียงยีนรีเซพเตอร์อิมมูโนโกลบูลิน/ทีเซลล์โดยวิธีซาเทิร์นบล็อตหรือ PCR ในมะเร็งต่อมน้ำเหลืองชนิดร้าย รูปแบบการจัดเรียงแบบโมโนโคลนอลจะเหมือนกันในเซลล์เนื้องอกทั้งหมด ซึ่งแตกต่างจากภาวะต่อมน้ำเหลืองโตแบบรีแอคทีฟแบบโพลีโคลนอล
โปรไฟล์ภูมิคุ้มกันตามชนิดย่อยมีดังนี้:
ชนิดย่อย เครื่องหมายลักษณะเฉพาะ มะเร็งต่อมน้ำเหลืองบริเวณขอบนอกต่อมน้ำเหลือง (EMZL / MALT) CD20+, CD5−, CD10−, BCL2+ มะเร็งต่อมน้ำเหลืองชนิดฟอลลิคูลาร์ CD10+, BCL2+ มะเร็งต่อมน้ำเหลืองชนิดเซลล์แมนเทิล CD5+, CyclinD1+ มะเร็งต่อมน้ำเหลืองชนิดลิมโฟบลาสติกเซลล์ที CD7+, CD10+, TdT+
เมื่อได้รับการวินิจฉัยว่าเป็นมะเร็งต่อมน้ำเหลืองชนิดร้าย จะต้องค้นหาทั่วร่างกายเพื่อดูว่ามีเนื้องอกปฐมภูมิหรือไม่ สิ่งสำคัญคือต้องทำงานร่วมกับแผนกโลหิตวิทยาเพื่อกำหนดระยะของโรค
การค้นหาทั่วร่างกายประกอบด้วย:
FDG-PET/CT : ใช้สำหรับการกำหนดระยะทั่วร่างกาย 1) การตรวจชิ้นเนื้อไขกระดูก : เพื่อประเมินว่ามีการแพร่กระจายทั่วร่างกายหรือไม่ระดับ LDH และ β2-microglobulin ในซีรั่ม : ใช้เป็นเครื่องหมายของเนื้องอกเพื่ออ้างอิง
ระยะของโรคประเมินโดยใช้การจำแนกของ Ann Arbor (บางครั้งใช้การจำแนกของ Lugano สำหรับมะเร็งต่อมน้ำเหลืองบริเวณอวัยวะติดตา) และเชื่อมโยงโดยตรงกับการกำหนดแนวทางการรักษา
ระยะ คำจำกัดความ แนวทางกลยุทธ์การรักษา ระยะ IE (จำกัดเฉพาะที่) จำกัดอยู่ที่เยื่อบุตา หรืออวัยวะติดตา การฉายรังสีเป็นทางเลือกแรก ระยะ IIE ขึ้นไป มีรอยโรคที่ต่อมน้ำเหลืองหรืออวัยวะอื่น พิจารณาการให้เคมีบำบัดทั่วร่างกาย
เครื่องตรวจคลื่นแสงความละเอียดสูง (HR-OCT ) : สามารถใช้ในการประเมินเสริม แต่การวินิจฉัยที่แน่นอนทำได้โดยการตรวจทางพยาธิวิทยาเท่านั้น 1) การวินิจฉัยแยกโรค : ต้องแยกจากภาวะต่อมน้ำเหลืองโตชนิดปฏิกิริยา โรคที่เกี่ยวข้องกับ IgG4 เยื่อบุตาอักเสบ เรื้อรัง ต้อเนื้อ แกรนูโลมาหนอง และอื่นๆ 1)
Q
สามารถวินิจฉัยมะเร็งต่อมน้ำเหลืองที่เยื่อบุตาโดยไม่ต้องตัดชิ้นเนื้อได้หรือไม่?
A
เครื่องตรวจคลื่นแสงความละเอียดสูงให้ข้อมูลเสริม แต่การวินิจฉัยที่แน่นอนทำได้โดยการตรวจทางพยาธิวิทยาจากชิ้นเนื้อเท่านั้น 1) PET/CT มีประโยชน์ในการกำหนดระยะของโรคทั่วร่างกาย แต่ไม่ได้ใช้ในการวินิจฉัยเฉพาะที่ การยืนยันความเป็นโมโนโคลนอลโดยการวิเคราะห์การจัดเรียงยีนใหม่ (PCR หรือ Southern blot) เป็นพื้นฐานของการวินิจฉัยที่แน่นอน
การรักษาทำโดยความร่วมมือระหว่างแพทย์โลหิตวิทยาและจักษุแพทย์ การผ่าตัดเอาออกทั้งหมดทำได้ยาก เนื้องอกไวต่อรังสีและตอบสนองต่อเคมีบำบัดได้ดี แผนการรักษาขึ้นอยู่กับระยะ (การจำแนกตาม Ann Arbor) และชนิดย่อยทางเนื้อเยื่อ
ในระยะที่สงสัยภาวะต่อมน้ำเหลืองโตชนิดปฏิกิริยา อาจเริ่มด้วยยาหยอดตา cyclosporin A 0.05% (วันละ 2-4 ครั้ง) หรือยาหยอดตาสเตียรอยด์ ความเข้มข้นต่ำเพื่อสังเกตอาการ บางกรณีอาจมีการยุบตัว แต่หากวินิจฉัยว่าเป็นมะเร็ง ให้เปลี่ยนไปใช้การรักษาต่อไปทันที
การฉายรังสีเป็นทางเลือกแรก โดยเฉพาะอย่างยิ่งได้ผลดีในมะเร็งต่อมน้ำเหลืองบริเวณขอบนอกต่อมน้ำเหลือง (MALT lymphoma ) ระหว่างการฉายรังสี ใช้คอนแทคเลนส์ตะกั่วป้องกันดวงตา การฉายรังสีด้วยอิเล็กตรอนอาจใช้ในบางกรณี
การฉายรังสีภายนอก 24 Gy/12 ครั้ง รายงานอัตราการควบคุมเฉพาะที่ 5 ปี 89-100% 1) การใช้รังสีปริมาณต่ำมาก (4 Gy/2 ครั้ง) เพื่อลดผลข้างเคียง ได้ผลตอบสนองสมบูรณ์ 85% และอัตราการควบคุม 2 ปี 75% 1)
การให้ rituximab เพียงอย่างเดียว (375 มก./ตร.ม. × 4 รอบ) ก็เป็นทางเลือกหนึ่ง 1) การฉีด rituximab เฉพาะที่เข้าไปในรอยโรค (50 มก.) ใช้ในกรณีกลับเป็นซ้ำหรือผู้ที่ต้องการรักษาเฉพาะที่ โดยรายงานอัตราการตอบสนองสมบูรณ์ 73% 1)
สำหรับมะเร็งต่อมน้ำเหลืองที่แสดง CD20 เป็นบวก เลือกใช้การรักษา R-CHOP (rituximab 375 มก./ตร.ม. + CHOP) Interferon alfa-2b (1-1.5 ล้านหน่วย ฉีดใต้ผิวหนัง 3 ครั้ง/สัปดาห์) รายงานอัตราการรอดชีวิตโดยไม่มีการลุกลาม 5 ปี 85% ในกรณีระดับต่ำและจำกัดเฉพาะที่ 1)
ในกรณีที่ตรวจพบ Chlamydophila psittaci ด้วย PCR เป็นบวก ได้ทดลองใช้ยาปฏิชีวนะ doxycycline 100 มก. (วันละสองครั้ง) โดยรายงานอัตราการรอดชีวิตโดยไม่มีการลุกลาม 5 ปี 55% 1)
ข้อมูลการตอบสนองต่อการรักษาแต่ละวิธีแสดงไว้ด้านล่าง
วิธีการรักษา ข้อบ่งชี้หลัก อัตราการตอบสนองหลัก การฉายรังสีภายนอก 24 Gy/12 ครั้ง ทางเลือกแรกสำหรับกรณีเฉพาะที่ การควบคุม 5 ปี 89-100%1) การฉายรังสีภายนอกขนาดต่ำมาก 4 Gy/2 ครั้ง กรณีที่ต้องการลดผลข้างเคียง การตอบสนองสมบูรณ์ 85%1) ริทูซิแมบ ฉีดเข้าแผล 50 มก.กรณีกลับเป็นซ้ำหรือต้องการรักษาเฉพาะที่ การตอบสนองสมบูรณ์ 73%1) อินเตอร์เฟอรอน อัลฟา-2บี 1-1.5 ล้านหน่วย × 3 ครั้ง/สัปดาห์ กรณีระดับต่ำและเฉพาะที่ อัตราการรอดชีวิตโดยไม่มีการลุกลาม 5 ปี 85%1) Doxycycline 100mg (C. psittaci +) กรณีที่เกี่ยวข้องกับการติดเชื้อ อัตราการรอดชีวิตโดยไม่มีการลุกลามที่ 5 ปี 55%1)
ในการทดลอง IELSG-19 กลุ่มที่ได้รับ rituximab + chlorambucil เทียบกับ chlorambucil เพียงอย่างเดียวแสดงอัตราการรอดชีวิตโดยไม่มีการลุกลามที่ 5 ปี 68% เทียบกับ 51% และอัตราการตอบสนอง 95% เทียบกับ 86%1) การรักษาด้วยความเย็น (cryotherapy) รายงานว่าทำให้รอยโรคยุบตัวใน 98% ของ 42 ราย1)
สำหรับมะเร็งต่อมน้ำเหลืองชนิดลิมโฟบลาสติกชนิดทีเซลล์ การรักษาด้วย hyper-CVAD+HD-MA รายงานว่ามีการตอบสนองสมบูรณ์ 91% อัตราการรอดชีวิตโดยไม่มีการลุกลามที่ 3 ปี 66% และอัตราการรอดชีวิตโดยรวมที่ 3 ปี 70%2)
Q
ต้องติดตามผลหลังการรักษานานเท่าใด?
A
มะเร็งต่อมน้ำเหลืองชนิด marginal zone นอกต่อมน้ำเหลืองมีรายงานว่าลุกลามเป็นรอยโรคทั่วร่างกายประมาณ 20% ของกรณีหลังการรักษา โดยมีบางกรณีที่แพร่กระจายหลังจาก 10 ปี1) จำเป็นต้องตรวจติดตามเป็นระยะในระยะยาวเพื่อตรวจพบการกลับเป็นซ้ำหรือการแพร่กระจายทั่วร่างกายตั้งแต่เนิ่นๆ ช่วงเวลาและระยะเวลาการติดตามผลควรปรึกษาแพทย์ผู้รักษา
มะเร็งต่อมน้ำเหลืองชนิดร้ายของเยื่อบุตา เกิดจากเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อบุตา (ซึ่งมีอยู่บริเวณลิมบัส และฟอร์นิกซ์) โดยปกติแล้วไม่มีเนื้อเยื่อน้ำเหลืองในเยื่อบุตา แต่การอักเสบเรื้อรัง การติดเชื้อ และการกระตุ้นจากภูมิต้านตนเองทำให้เกิดการสร้างเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือกขึ้นมา ซึ่งต่อมากลายเป็นมะเร็งต่อมน้ำเหลือง
MALT lymphoma เกิดจากเซลล์บริเวณ marginal zone (เซลล์บี) ที่มีการเพิ่มจำนวนแบบเนื้องอกผ่านการกระตุ้นวิถี NF -κB เรื้อรัง1)
การยับยั้งการทำงานของยีน A20 : พบในประมาณ 30% ของผู้ป่วย ทำให้วิถี NF -κB หลุดจากการควบคุม และเป็นปัจจัยพยากรณ์โรคที่ไม่ดี 1) การกลายพันธุ์ของ MYD88 : พบในประมาณ 7% ของผู้ป่วย และสัมพันธ์กับการพยากรณ์โรคที่ไม่ดี 1) การโยกย้ายโครโมโซม : มีรายงาน t(14;18) 0–38%, t(11;18) 0–15%, t(3;14) 0–14% 1) ความผิดปกติของจำนวนสำเนา : พบไตรโซมีของโครโมโซม 3, 12 และ 18 และความผิดปกติของโครโมโซม 6 ถือว่าเฉพาะเจาะจงกับอวัยวะรอบดวงตา 1)
มะเร็งต่อมน้ำเหลืองฟอลลิคูลาร์ : การจัดเรียงยีน BCL2 ใหม่พบใน 76% ของผู้ป่วย 1) มะเร็งต่อมน้ำเหลืองชนิดบีเซลล์ใหญ่กระจาย : ความผิดปกติของ MYC พบใน 50% ของผู้ป่วย และอาจก่อให้เกิดมะเร็งต่อมน้ำเหลืองแบบ double-hit 1) มะเร็งต่อมน้ำเหลืองชนิดลิมโฟบลาสติกของทีเซลล์ : ลักษณะภูมิคุ้มกันที่เด่นคือ CD7+, CD10+, TdT+ 2)
เพื่อตัดสินว่ารอยโรคเป็นเนื้องอก (ร้าย) หรือปฏิกิริยา (ไม่ร้าย) การวิเคราะห์การจัดเรียงยีนอิมมูโนโกลบูลิน/รีเซพเตอร์ของทีเซลล์ใหม่มีประโยชน์ หากยืนยันการเพิ่มจำนวนแบบโมโนโคลนอล ถือว่าร้ายแรง หากเป็นโพลีโคลนอล ถือว่าเป็นปฏิกิริยา แม้ว่าผลการตรวจทางคลินิกจะคล้ายคลึงกัน การตรวจทางชีววิทยาระดับโมเลกุลนี้จำเป็นสำหรับการวินิจฉัยที่แน่ชัด
Sugawara และคณะ (2022) รายงานกรณีที่หายากมากของมะเร็งต่อมน้ำเหลืองชนิดลิมโฟบลาสติกของทีเซลล์ต้นกำเนิดที่เกิดขึ้นที่เยื่อบุตา ชายอายุ 61 ปีมีก้อนเนื้อเยื่อบุตา สีชมพูแซลมอน โดยมี CD7+, CD10+, TdT+, CD20− อัตราการรอดชีวิต 5 ปีในผู้ใหญ่ที่เป็นมะเร็งต่อมน้ำเหลืองชนิดลิมโฟบลาสติกของทีเซลล์ ซึ่งคิดเป็นประมาณ 2% ของมะเร็งต่อมน้ำเหลืองทั้งหมด คือ 26% ซึ่งเป็นการพยากรณ์โรคที่ไม่ดี 2)
เนื้อหาต่อไปนี้ยังอยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
การวิเคราะห์การกลายพันธุ์ทางพันธุกรรมอย่างครอบคลุมโดยใช้การหาลำดับรุ่นถัดไปกำลังระบุเครื่องหมายพยากรณ์โรค 1) การแสดงออกของ BCL-6, MUM1/IRF4, Ki-67, ขนาดเส้นผ่านศูนย์กลางเนื้องอก >30 มม. และ Ki-67 >10% ถือเป็นปัจจัยพยากรณ์โรคที่ไม่ดี 1)
กำลังศึกษาประโยชน์ของการติดตามผลการรักษาแบบไม่รุกล้ำโดยใช้เครื่องตรวจวัดคลื่นแสงความละเอียดสูง 1) อาจสามารถติดตามการเปลี่ยนแปลงของเนื้องอกได้โดยไม่ต้องตัดชิ้นเนื้อซ้ำ
มีการเสนอความสัมพันธ์ระหว่างจุลินทรีย์ประจำถิ่นของเยื่อบุตา ที่รวมถึง Delftia sp. (แท่งแกรมลบ) กับการเกิดมะเร็งต่อมน้ำเหลืองที่เยื่อบุตา และกำลังมีการวิจัยในฐานะเส้นทางใหม่ของการกระตุ้นแอนติเจนเรื้อรัง 1)
กำลังศึกษาการประยุกต์ใช้ยารักษาแบบมุ่งเป้าระดับโมเลกุล เช่น ยายับยั้ง BTK ในมะเร็งต่อมน้ำเหลืองที่เยื่อบุตา 1) คาดว่าจะเป็นทางเลือกการรักษาใหม่สำหรับผู้ป่วยที่กลับเป็นซ้ำหรือดื้อต่อการรักษา
McGrath LA, Ryan DA, Warrier SK, Coupland SE, Glasson WJ. Conjunctival Lymphoma. Eye. 2023;37:837-848.
Sugawara R, Usui Y, Takahashi R, Nagao T, Goto H. A case of conjunctival precursor T cell lymphoblastic lymphoma presenting with salmon colored conjunctival mass. Am J Ophthalmol Case Rep. 2022;25:101382.
Baltă AC, Mihai MA, Ionescu AM, Radu M, Chițac I, Murgoi G, et al. Conjunctival lymphoma: case report. Rom J Ophthalmol. 2025;69(3):440-449. PMID: 41189780.