결절외 변연부 림프종
외관: 움직일 수 있는 연어 분홍색의 편평한 반점상 병변.
분포: 원개부 및 구결막에 호발. 편측성이 많음(82%). 1)
특징: 저등급 악성으로 서서히 진행. 가장 흔한 아형(81%). 예후 양호.

결막 악성 림프종은 B세포의 단클론 증식에 의한 결막 원발성 악성 림프종입니다. 결막 관련 림프조직(CALT)에서 발생하며, 안부속기 림프종의 25~30%를 차지합니다. 1)
그 중 대다수는 MALT 림프종(점막 관련 림프조직 림프종)에 해당합니다. 결막 원발성 MALT 림프종은 CALT 림프종이라고도 불리며, 저등급, 완만 진행, 점막 국소에 국한되는 경향이 있어 다른 고등급 림프종과 성질 및 예후가 크게 다릅니다. 반면, 미만성 중세포형·대세포형 림프종은 핵분열상이 많고 다른 장기 림프종의 전이일 가능성이 높습니다.
발병률은 10만 명당 0.2예로 드물며, 비호지킨 림프종 전체의 12%에 해당합니다. 1) 60대 이후에 많으며, 19802005년에 걸쳐 결절외 변연부 림프종 및 여포성 림프종의 발병률이 증가 추세를 보였습니다. 1) 노인에게 많지만, 생후 33개월에 발병한 보고도 있습니다. 소아의 안부속기 림프종 발병률은 100만 명당 0.12예로 극히 드뭅니다. 1)
조직 아형은 1014예의 집계에서 결절외 변연부 림프종 81%, 여포성 림프종(FL) 8%, 외투세포 림프종(MCL) 3%, 미만성 큰 B세포 림프종(DLBCL) 3%이며, 98%가 B세포 계열입니다. 1) 대부분이 비호지킨 B세포 림프종으로, 안과 영역 림프종 전체의 경향과 일치합니다.
역사적으로 1872년 Arnold와 Becker가 처음 보고하였고, 1984년 Isaacson이 점막연관림프조직(MALT)의 개념을 확립했습니다. 1) WHO 2017 분류에서는 80개 이상의 아형이 정의되어 있습니다. 1)
발병률은 인구 10만 명당 0.2예이며, 안부속기 림프종 전체의 2530%를 차지합니다. 1) 비호지킨 림프종 전체의 12%에 해당하는 드문 질환입니다. 60대 이후에 많고, 소아에서의 발병은 100만 명당 0.12예로 매우 드뭅니다. 1)
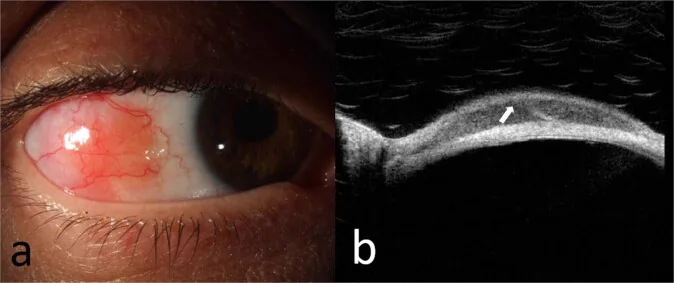
주 증상은 결막 종괴이며, 이물감이 적은 경우가 많습니다. 만성 결막염으로 장기간 치료를 받은 후 진단되는 예도 있습니다.
연어 분홍색의 반투명한 융기성 병변이 원개부에서 구결막에 나타납니다. 반응성 림프 조직 과형성(RLH)과 외관상 감별이 어렵습니다.
호발 부위는 원개부 결막이며, 진행되면 결막 전체로 확대될 수 있습니다. 상안검 결막을 뒤집어 확인하는 것도 중요한 포인트입니다. 90% 이상이 분홍색을 띠며, 기저부 직경 15mm, 두께 3mm, 한쪽 눈당 2~3개가 전형적입니다. 1) 편측성이 2/3(결절외 변연부 림프종 82%)를 차지하며, 62%가 위쪽 또는 아래쪽 결막에 발생합니다. 윤부에 도달하는 경우는 7%에 불과합니다. 1) 양측성으로 발생할 수도 있으며, 동시에 또는 수년 후 반대쪽 눈에 생길 수 있습니다.
아형별 임상상은 다음과 같습니다.
결절외 변연부 림프종
외관: 움직일 수 있는 연어 분홍색의 편평한 반점상 병변.
분포: 원개부 및 구결막에 호발. 편측성이 많음(82%). 1)
특징: 저등급 악성으로 서서히 진행. 가장 흔한 아형(81%). 예후 양호.
여포성 / 외투세포 림프종
여포성 림프종: 다결절성 병변을 나타내는 경우가 많음. 1)
외투세포 림프종: 크고 어두운 적색의 종괴. 1)
특징: 여포성 림프종은 저등급 악성. 외투세포 림프종은 전신 병변을 동반하는 경우가 많음.
미만성 큰 B세포 / T세포
연어분홍색 결막 종괴는 반응성 림프조직 과형성에서도 유사한 외관을 보일 수 있습니다. 외관만으로는 감별이 어렵고, 확진을 위해서는 반드시 생검이 필요합니다. 자세한 내용은 “진단 및 검사 방법” 항목을 참조하십시오.
결막 악성 림프종의 발병 기전은 만성 항원 자극에 의한 B세포 조절 이상으로 생각됩니다. 일반적으로 결막에는 림프 조직이 존재하지 않지만, 만성 염증이 지속되면 점막 관련 림프 조직이 획득되고, 이로부터 MALT 림프종이 발생합니다.
확진을 위해서는 생검을 통한 병리조직학적 검사가 필수입니다. 임상 소견 및 영상 검사만으로는 진단할 수 없습니다. 악성 림프종은 단클론성인 반면, 반응성 림프 과형성은 다클론성이며, 이 점이 감별의 핵심입니다.
생검은 종양의 일부 또는 전체를 절제하여 병리학적 검사를 시행합니다. 생검 검체량은 250mg 이상 확보하는 것이 권장됩니다(유전자 재배열 검사에 필요). 결막 림프종은 얇고 넓게 증식하므로, 안구유착이 발생하지 않도록 절제 범위를 2곳으로 나누는 등의 방법이 필요한 경우도 있습니다.
아형별 면역 프로파일은 다음과 같습니다.
| 아형 | 특징적 마커 |
|---|---|
| 결절외 변연부 림프종 (EMZL / MALT) | CD20+, CD5−, CD10−, BCL2+ |
| 여포성 림프종 | CD10+, BCL2+ |
| 맨틀세포 림프종 | CD5+, CyclinD1+ |
| T세포 림프모구 림프종 | CD7+, CD10+, TdT+ |
악성 림프종으로 진단되면 원발 병소가 있는지 전신 검색을 시행합니다. 혈액내과와 협력하여 병기 진단을 하는 것이 중요합니다.
전신 검색에는 다음을 사용합니다.
병기는 Ann Arbor 분류(안부속기 림프종에는 Lugano 분류가 적용되기도 함)로 평가하며, 치료 방침 결정에 직접 연결됩니다.
| 병기 | 정의 | 치료 방침의 기준 |
|---|---|---|
| IE기(국한성) | 결막 또는 안부속기에 국한 | 방사선 요법이 일차 선택 |
| IIE기 이상 | 림프절 또는 다른 장기에 병변 있음 | 전신 항암 화학 요법 고려 |
고해상도 광간섭 단층촬영은 보조적 정보를 제공하지만, 확진은 생검에 의한 조직병리학적 진단으로만 가능합니다. 1) PET/CT는 전신 병기 결정에 유용하지만 국소 진단에는 사용하지 않습니다. 유전자 재배열 분석(PCR 또는 서던 블롯)을 통한 단클론성 확인이 확진의 근거가 됩니다.
치료는 혈액내과와 안과가 협력하여 진행합니다. 외과적 완전 절제는 어렵고, 방사선에 대한 감수성이 높으며 화학요법에도 잘 반응합니다. 치료 방침은 병기(Ann Arbor 분류)와 조직 아형에 따라 결정합니다.
반응성 림프 증식증이 의심되는 단계에서는 먼저 0.05% 사이클로스포린 A 점안액(하루 2~4회) 또는 저농도 스테로이드 점안액으로 경과를 관찰하기도 합니다. 퇴축이 얻어지는 경우도 있지만, 악성으로 진단되면 신속히 다음 치료로 전환합니다.
방사선 요법이 일차 선택입니다. 특히 결절외 변연부 림프종(MALT 림프종)에 현저히 효과적입니다. 조사 시에는 납 콘택트렌즈로 안구를 보호합니다. 전자선 조사가 사용되기도 합니다.
외부 조사 24 Gy/12회 분할로 5년 국소 제어율 89~100%가 보고되었습니다. 1) 부작용 감소를 목적으로 초저선량 조사(4 Gy/2회 분할)를 사용한 경우, 완전 관해 85%, 2년 제어율 75%가 얻어졌습니다. 1)
리툭시맙 단독 투여(375 mg/m²×4주기)도 선택지입니다. 1) 병변 내 리툭시맙 국소 주사(50 mg)는 재발 예나 국소 치료를 원하는 예에 사용되며, 완전 관해율 73%가 보고되었습니다. 1)
CD20 양성 림프종에는 R-CHOP 요법(리툭시맙 375 mg/m² + CHOP)이 선택됩니다. 인터페론 알파-2b(1~1.5 MIU, 주 3회 피하 주사)는 저등급·국소 예에서 5년 무진행 생존율 85%가 보고되었습니다. 1)
Chlamydophila psittaci PCR 양성 예에서는 독시사이클린 100 mg(1일 2회)에 의한 항균제 치료가 시도되었으며, 5년 무진행 생존율 55%가 보고되었습니다. 1)
각 치료법의 반응 데이터는 아래와 같습니다.
| 치료법 | 주요 적응증 | 주요 반응률 |
|---|---|---|
| 외부 방사선 조사 24 Gy/12회 | 국소 병변 1차 선택 | 5년 조절률 89–100%1) |
| 초저선량 외부 방사선 조사 4 Gy/2회 | 부작용 감소를 원하는 경우 | 완전 관해 85%1) |
| 병변 내 리툭시맙 50 mg | 재발 또는 국소 치료를 원하는 경우 | 완전 관해 73%1) |
| 인터페론 알파-2b 1–1.5 MIU 주 3회 | 저등급, 국소 병변 | 5년 무진행 생존율 85%1) |
| 독시사이클린 100mg (C. psittaci+) | 감염 관련 사례 | 5년 무진행 생존율 55%1) |
IELSG-19 시험에서 리툭시맙+클로람부실군과 클로람부실 단독군의 5년 무진행 생존율은 68% 대 51%, 반응률은 95% 대 86%로 나타났습니다.1) 냉동요법은 42례에서 98%의 병변 소실이 보고되었습니다.1)
T세포 림프모구 림프종에 대해 hyper-CVAD+HD-MA 요법으로 완전 관해 91%, 3년 무진행 생존율 66%, 3년 전체 생존율 70%가 보고되었습니다.2)
결절외 변연부 림프종은 치료 후에도 약 20%에서 전신 병변으로의 진행이 보고되며, 10년 이상 경과 후 파종되는 예도 드물게 관찰됩니다.1) 재발 및 전신 진행의 조기 발견을 위해 장기적인 정기 검사가 필요합니다. 추적관찰 간격과 기간은 담당 의사와 상담하여 결정합니다.
결막 악성 림프종은 결막 부속 림프 조직(윤부와 원개부에 존재)에서 기원합니다. 일반적으로 결막에는 림프 조직이 존재하지 않지만, 만성 염증, 감염, 자가면역 자극에 의해 점막 관련 림프 조직이 후천적으로 획득되고, 여기서 림프종화가 발생합니다.
MALT 림프종은 변연부 B세포가 NF-κB 경로의 만성적 활성화를 통해 종양성 증식을 나타내면서 발생합니다.1)
종양성(악성)인지 반응성(양성)인지 판단하기 위해 면역글로불린/T세포 수용체 유전자 재배열 분석이 유용합니다. 단클론성 증식이 확인되면 악성으로 판단하고, 다클론성이면 반응성으로 취급합니다. 임상 소견이 유사하더라도 이 분자생물학적 검사가 확진에 필수적입니다.
Sugawara 등(2022)은 결막에서 발생한 전구 T세포 림프모구 림프종의 매우 드문 증례를 보고했습니다. 61세 남성이 연어분홍색 결막 종괴를 보였으며, CD7+, CD10+, TdT+, CD20−를 나타냈습니다. 전체 림프종의 약 2%를 차지하는 T세포 림프모구 림프종의 성인 5년 전체 생존율은 26%로 불량합니다. 2)
차세대 염기서열 분석을 이용한 포괄적 유전자 돌연변이 분석을 통해 예후 예측 마커의 동정이 진행되고 있습니다. 1) BCL-6, MUM1/IRF4, Ki-67의 발현, 종양 직경 30mm 초과, Ki-67 10% 초과는 불량 예후 인자로 주목받고 있습니다. 1)
고해상도 광간섭단층촬영을 이용한 비침습적 치료 효과 모니터링의 유용성이 검토되고 있습니다. 1) 생검을 반복하지 않고 종양의 변화를 추적할 수 있는 가능성이 있습니다.
Delftia sp.(그람 음성 간균)를 포함한 결막 미생물군과 결막 림프종 발병의 연관성이 제시되었으며, 만성 항원 자극의 새로운 경로로서 연구가 진행되고 있습니다. 1)
BTK 억제제를 비롯한 분자 표적 치료제의 결막 림프종 적용이 검토되고 있습니다. 1) 재발·불응성 사례에서 새로운 치료 옵션으로 기대됩니다.
McGrath LA, Ryan DA, Warrier SK, Coupland SE, Glasson WJ. Conjunctival Lymphoma. Eye. 2023;37:837-848.
Sugawara R, Usui Y, Takahashi R, Nagao T, Goto H. A case of conjunctival precursor T cell lymphoblastic lymphoma presenting with salmon colored conjunctival mass. Am J Ophthalmol Case Rep. 2022;25:101382.
Baltă AC, Mihai MA, Ionescu AM, Radu M, Chițac I, Murgoi G, et al. Conjunctival lymphoma: case report. Rom J Ophthalmol. 2025;69(3):440-449. PMID: 41189780.