เดอร์มอยด์ของกระจกตาและเยื่อบุตาเป็นคอริสโตมาแต่กำเนิด ซึ่งเป็นเนื้องอกชนิดไม่ร้ายแรงที่เกิดจากความผิดปกติของเนื้อเยื่อชั้นนอก (ectodermal dysplasia)
ลิมบอลเดอร์มอยด์เป็นชนิดที่พบบ่อยที่สุด มักเกิดที่ลิมบัส ด้านล่างขมับ เป็นก้อนเนื้อตันขนาดเส้นผ่านศูนย์กลาง 3-10 มม. ที่มีอยู่ตั้งแต่แรกเกิด
ไม่ถ่ายทอดทางพันธุกรรม (เกิดประปราย) และมักเป็นข้างเดียว ต้องระวังความสัมพันธ์กับกลุ่มอาการโกลเด้นฮาร์ (กลุ่มอาการตาหูและกระดูกสันหลัง) ซึ่งอาจมีติ่งหู รูรั่วก่อนหู หรือความผิดปกติของกระดูกสันหลังร่วมด้วย
มีความเสี่ยงต่อภาวะตาขี้เกียจ จากสายตาต่างกันเนื่องจากสายตาเอียง ของกระจกตา ดังนั้นการจัดการด้านการมองเห็น ตั้งแต่ทารกจึงเป็นสิ่งจำเป็น
เนื่องจากการตัดออกเพียงอย่างเดียวมักทำให้เกิดการกลับเป็นซ้ำและเยื่อเนื้อเยื่อเทียม (pseudopterygium) บ่อยครั้ง การผ่าตัดร่วมกับการปลูกถ่ายกระจกตา ชั้นผิวเป็นวิธีการมาตรฐาน
สิ่งสำคัญคือต้องทำการแก้ไขสายตาเอียง และการรักษาเพื่อเพิ่มความคมชัดของการมองเห็น ก่อนการผ่าตัด เนื่องจากการฝึกแก้ไขตามัวหลังผ่าตัดเพียงอย่างเดียวอาจไม่ทันต่อการปรับปรุงการมองเห็น
ดีมอยด์ของกระจกตา และเยื่อบุตา (limbal dermoid) เป็นชนิดของคอริสโตมา (choristoma) ที่เกิดขึ้นที่กระจกตา ลิมบัส และเยื่อบุตา เป็นเนื้องอกที่ไม่ร้ายแรงแต่กำเนิดที่เกิดจากความผิดปกติของเนื้อเยื่อชั้นนอก (ectodermal dysplasia) คอริสโตมาคือเนื้อเยื่อที่ปกติไม่มีในตำแหน่งนั้นและเกิดขึ้นในตำแหน่งที่ผิดปกติ สาเหตุเชื่อว่าเกิดจากความผิดปกติในการสร้างส่วนโค้งเหงือกที่หนึ่งและสองในช่วงตัวอ่อน และเป็นโรคที่เป็นตัวแทนของเนื้องอกแต่กำเนิดรอบดวงตา
ภาวะนี้ไม่ใช่กรรมพันธุ์แต่เกิดขึ้นประปราย และพบในตาข้างเดียวตั้งแต่แรกเกิด ขนาดของเนื้องอกมีตั้งแต่เส้นผ่านศูนย์กลางประมาณ 3 มม. ถึง 10 มม. ในกรณีขนาดใหญ่
ชนิด ตำแหน่งที่พบบ่อย ความถี่ ดีมอยด์ลิมบัส ลิมบัส ด้านล่างขมับพบบ่อยที่สุด ดีมอยด์กระจกตา แผ่จากลิมบัส ถึงศูนย์กลางกระจกตา พบน้อยกว่าชนิดลิมบัส เดอร์มอยด์เยื่อบุตา เกิดขึ้นเฉพาะที่เยื่อบุตา พบได้น้อย
เดอร์มอยด์ลิมบัสพบได้บ่อยที่สุด โดยมีลักษณะเด่นคือมักเกิดที่ลิมบัส ด้านล่าง-ขมับ เดอร์มอยด์กระจกตา แผ่จากลิมบัส ไปยังศูนย์กลางกระจกตา มีความเสี่ยงสูงต่อการบกพร่องทางการมองเห็น
เดอร์มอยด์ลิมบัสอาจร่วมกับความผิดปกติของหู เช่น หูยื่นและรูทวารหู รวมถึงความผิดปกติของกระดูกสันหลัง การรวมกันของความพิการแต่กำเนิดหลายอย่างนี้เรียกว่ากลุ่มอาการโกลเด้นฮาร์ (oculoauriculovertebral spectrum) เนื่องจากอาจมีภาวะขากรรไกรล่างเจริญไม่เต็มที่ จึงจำเป็นต้องตรวจร่างกายทั้งระบบเมื่อพบเดอร์มอยด์ลิมบัส
กลุ่มอาการโกลเด้นฮาร์ พบในผู้ป่วยเดอร์มอยด์ประมาณ 10-20% และมักตรวจพบจากอาการทางจักษุวิทยาเพียงอย่างเดียว การทำงานร่วมกับแพทย์โสต ศอ นาสิก ศัลยกรรมกระดูก และทันตกรรมช่องปากเป็นสิ่งสำคัญ
Q
เดอร์มอยด์กระจกตา-เยื่อบุตาสามารถกลายเป็นมะเร็งได้หรือไม่?
A
เดอร์มอยด์กระจกตา -เยื่อบุตา เป็นเนื้องอกชนิดไม่ร้ายแรง และพบน้อยมากที่จะกลายเป็นมะเร็ง อย่างไรก็ตาม หากก้อนเนื้อโตขึ้นหรือมีการเปลี่ยนแปลงผิดปกติบนพื้นผิว อาจจำเป็นต้องประเมินซ้ำรวมถึงการตรวจทางจุลพยาธิวิทยา ทางจักษุวิทยา ปัญหาหลักในการจัดการคือ ตามัว สายตาเอียง จากกระจกตา และปัญหาด้านความสวยงาม โดยให้ความสำคัญกับผลกระทบต่อพัฒนาการทางการมองเห็น มากกว่าการเปลี่ยนแปลงเป็นมะเร็ง
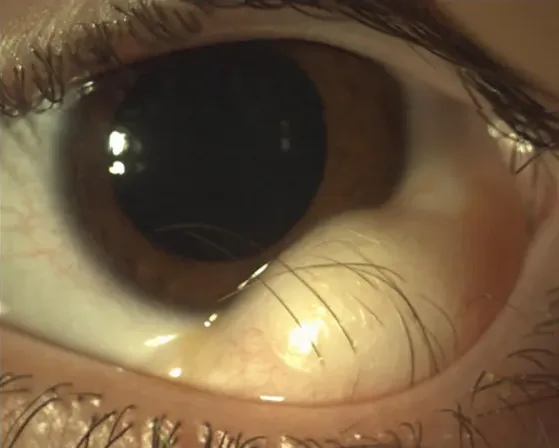
เดอร์มอยด์ลิมบัสร่วมกับกลุ่มอาการโกลเด้นฮาร์ (ภาพทางคลินิก) Triolo G, Ferrari G, Doglioni C, et al. In vivo confocal microscopy in Goldenhar syndrome: a case report. BMC Ophthalmol. 2013;13:55. Figure 1. doi:10.1186/1471-2415-13-55. License: CC BY 2.0.
ภาพทางคลินิกแสดงก้อนเดอร์มอยด์แข็ง สีเหลืองอ่อน รูปครึ่งวงกลมที่ลิมบัส ของผู้ป่วยหญิงอายุ 15 ปีที่มีกลุ่มอาการโกลเด้นฮาร์ ภาพนี้สอดคล้องกับลักษณะทั่วไปของเดอร์มอยด์ลิมบัส (สีเหลืองอ่อน รูปโดม มักเกิดที่ลิมบัส ด้านล่าง-ขมับ) ที่กล่าวถึงในหัวข้อ “2. อาการหลักและผลการตรวจทางคลินิก”
เดอร์มอยด์เป็นเนื้องอกชนิดแข็ง เดอร์มอยด์ลิมบัสมักเกิดที่ลิมบัส ด้านล่าง-ขมับ โดยสังเกตเป็นก้อนรูปครึ่งวงกลมหรือแบน สีเหลืองอ่อน เส้นผ่านศูนย์กลางของก้อน 3-10 มิลลิเมตร และมีอยู่ตั้งแต่แรกเกิด
เนื่องจากเป็นเนื้องอกที่แยกตัวออกมา จึงมีเนื้อเยื่อต่างชนิดกันต่อไปนี้ปะปนอยู่
มาจากเอ็กโทเดิร์ม : ผิวหนัง (หนังกำพร้าที่มีเคราติน), เส้นผม, ไม่ค่อยพบฟันมาจากเมโซเดิร์ม : เนื้อเยื่อไขมัน, เนื้อเยื่อกระดูกอ่อน
พื้นผิวของเดอร์มอยด์มีเคราตินจากเนื้อเยื่อผิวหนัง ทำให้น้ำตาฟิล์มแตกตัว (break-up) บริเวณนั้น และไม่เกิดการปกคลุมผิวตาที่ปกติ บางครั้งอาจสังเกตเห็นเนื้อเยื่อคล้ายเส้นผมยื่นออกมาจากพื้นผิวของก้อนเนื้องอก
เดอร์มอยด์ทำให้รูปร่างของกระจกตา เปลี่ยนแปลง ทำให้เกิดสายตาเอียง ไม่สม่ำเสมอหรือสม่ำเสมอ สายตาเอียง ที่กระจกตา นี้อาจทำให้เกิดภาวะสายตาต่างกัน ซึ่งอาจพัฒนาไปสู่ภาวะตาขี้เกียจ (amblyopia) เนื่องจากภาวะตาขี้เกียจ ดำเนินไปอย่างไม่สามารถย้อนกลับได้ในช่วงระยะเวลาที่ไวต่อการพัฒนาการมองเห็น (อายุ 3 เดือนถึงประมาณ 8 ปี) การประเมินการมองเห็น และสายตาผิดปกติเป็นประจำตั้งแต่วัยทารกจึงเป็นสิ่งจำเป็น
ในเดอร์มอยด์ขนาดใหญ่ที่ลุกลามไปยังศูนย์กลางของกระจกตา ก้อนเนื้องอกทึบแสงอาจบดบังแกนการมองเห็น ทำให้เกิดภาวะตาขี้เกียจ จากการขาดสิ่งเร้าทางรูปร่าง
อาจร่วมกับความผิดปกติของเปลือกตา (ตาเล็ก, เปลือกตาขาด)
เดอร์มอยด์เยื่อบุตา สังเกตได้เป็นก้อนแข็งที่เยื่อบุตา
เดอร์มอยด์กระจกตา อาจแผ่ขยายไปทั่วส่วนหน้าของดวงตา และผลกระทบต่อสเต็มเซลล์ลิมบัส (limbal stem cells) ก็เป็นที่น่ากังวล
เดอร์มอยด์เกิดจากภาวะเจริญผิดปกติที่เกิดขึ้นระหว่างกระบวนการสร้างกระจกตา และเยื่อบุตา จากเอ็กโทเดิร์มในระยะตัวอ่อน โดยเฉพาะความผิดปกติของส่วนโค้งเหงือกที่หนึ่ง (ส่วนโค้งขากรรไกรล่าง) และส่วนโค้งเหงือกที่สอง (ส่วนโค้งกระดูกไฮออยด์) เป็นจุดเริ่มต้น และเชื่อว่าเนื้อเยื่อที่มาจากเอ็กโทเดิร์มเคลื่อนย้ายและตกค้างอยู่บนผิวตา
ภาวะนี้ไม่ใช่โรคทางพันธุกรรม แต่เกิดขึ้นเอง (ประปราย) รายงานการสะสมในครอบครัวพบได้น้อย และกรณีที่ต้องให้คำปรึกษาทางพันธุกรรมมีจำกัด
กลุ่มอาการโกลเด้นฮาร์
เมื่อวินิจฉัยเดอร์มอยด์ที่ลิมบัส ให้ตรวจสอบความผิดปกติทั่วร่างกายต่อไปนี้อย่างเป็นระบบ หากพบสิ่งที่น่าสงสัย ให้ส่งต่อผู้เชี่ยวชาญที่เกี่ยวข้อง
ความผิดปกติของหู : หูเกิน (ติ่งเนื้อก่อนหู), รูทวารที่หู (รูเล็กก่อนหู), การตีบหรืออุดตันของช่องหูภายนอก
ความผิดปกติของขากรรไกรและช่องปาก : ขากรรไกรล่างเจริญไม่เต็มที่ (ไมโครกนาเธีย), ปากแหว่ง (รอยแยกของปากยาวไปทางหู)
ความผิดปกติของกระดูกสันหลัง : การเชื่อมติดหรือเจริญไม่เต็มที่ของกระดูกสันหลังส่วนคอหรืออก (ต้องประเมินด้วยเอกซเรย์หรือซีที)
อื่นๆ : ความผิดปกติของหัวใจ (โรคหัวใจพิการแต่กำเนิด), ความผิดปกติของไต, ความผิดปกติของระบบประสาทส่วนกลาง
Q
กลุ่มอาการโกลเด้นฮาร์คือโรคอะไร?
A
กลุ่มอาการโกลเด้นฮาร์ (สเปกตรัมตา-หู-กระดูกสันหลัง) เป็นกลุ่มอาการที่มีความผิดปกติแต่กำเนิดหลายอย่างของตา หู กระดูกขากรรไกร และกระดูกสันหลัง อาการหลัก ได้แก่ เดอร์มอยด์ที่ลิมบัส หูเกิน รูทวารที่หู ไมโครกนาเธีย และความผิดปกติของกระดูกสันหลัง มักเกิดข้างเดียว ความถี่ประมาณ 1/5,600 ถึง 1/26,550 การเกิด การพบเดอร์มอยด์ที่ลิมบัส ในจักษุวิทยามักเป็นจุดเริ่มต้นของการวินิจฉัย และการจัดการทั่วร่างกายแบบสหสาขาวิชาชีพมีความสำคัญ
สามารถวินิจฉัยทางคลินิกได้จากลักษณะทั่วไปของก้อนเนื้อแข็งที่ลิมบัส ด้านล่างขมับซึ่งมีอยู่ตั้งแต่แรกเกิด การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit-lamp) เผยให้เห็นการสร้างเคราตินที่ผิว โครงสร้างเส้นผม และลักษณะแข็งของก้อน
การวินิจฉัยแยกโรคที่สำคัญที่สุดคือถุงน้ำเดอร์มอยด์ ถุงน้ำเดอร์มอยด์ มีลักษณะเป็นถุงและมีสารคัดหลั่ง (ไขมัน เส้นผม) อยู่ภายใน ในขณะที่เดอร์มอยด์เป็นก้อนแข็ง ดังนั้นจึงสามารถแยกได้โดยการคลำ การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด และการตรวจอัลตราซาวนด์
โรคที่ต้องแยก ลักษณะ จุดที่ใช้แยก เดอร์มอยด์ซีสต์ (dermoid cyst ) ลักษณะเป็นถุงน้ำ มีสารคั่งอยู่ภายใน ตัน (เดอร์มอยด์) เทียบกับ ถุงน้ำ (เดอร์มอยด์ซีสต์) ต้อเนื้อ (pterygium)การเจริญของหลอดเลือดรูปสามเหลี่ยม เกิดในผู้ใหญ่ มีเลือดคั่ง มักเกิดทางด้านจมูก รอยโรคที่มีเม็ดสีของเยื่อบุตา แบนราบ มีการสะสมของเม็ดสี ไม่ใช่ก้อนเนื้องอก สีแตกต่างกัน เนื้องอกเยื่อบุผิว (เช่น OSSN ) ผิวไม่เรียบ มีเลือดคั่ง ปกติไม่เกิดในเด็ก แต่มักเกิดในผู้ใหญ่จนถึงผู้สูงอายุ
การถ่ายภาพด้วยแสงคลื่นสอดคล้องส่วนหน้าตา (AS-OCT ) เป็นการตรวจที่มีประโยชน์ในการประเมินความลึกของการแทรกซึมของเดอร์มอยด์เข้าไปในสโตรมาของกระจกตา แบบไม่รุกราน การประเมินความลึกของการแทรกซึมก่อนผ่าตัดมีความสำคัญในการกำหนดความลึก (ความหนาของชั้น) ของการปลูกถ่ายกระจกตา ชั้นผิวที่ทำร่วมกับการตัดออก
เนื่องจากเป็นการยากที่จะตรวจวัดสายตาในทารกและเด็กเล็ก จึงทำการวัดความโค้งของกระจกตา และการตรวจวัดค่าสายตาด้วยเครื่องวัดค่าสายตาอัตโนมัติ (ภายใต้ฤทธิ์ของ cycloplegia) เพื่อหาปริมาณระดับสายตาเอียง ประเมินการมองเห็น ด้วยการทดสอบปิดตา ข้างเดียว (การทดสอบการมองลอด) การทดสอบการมองเห็น แบบ Teller และ VEP (ศักย์ไฟฟ้าที่เกิดจากการกระตุ้นทางการมองเห็น )
โสต ศอ นาสิก: การตรวจหูชั้นนอกและการตรวจการได้ยิน (เพื่อดูว่ามีการสูญเสียการได้ยินร่วมด้วยหรือไม่)
ศัลยกรรมกระดูก: การเอกซเรย์กระดูกสันหลัง (ประเมินความผิดปกติของกระดูกสันหลังส่วนคอและทรวงอก)
ศัลยกรรมช่องปากและศัลยกรรมตกแต่ง: การประเมินกระดูกขากรรไกรและใบหน้า
อายุรศาสตร์โรคหัวใจ: การตรวจคลื่นเสียงสะท้อนหัวใจ (เพื่อแยกโรคหัวใจพิการแต่กำเนิด)
อายุรศาสตร์โรคไตและทางเดินปัสสาวะ: การอัลตราซาวนด์ไต (เพื่อแยกความผิดปกติของไต)
การรักษาเดอร์มอยด์ของกระจกตาและเยื่อบุตาประกอบด้วยสองเสาหลัก: การจัดการภาวะตาขี้เกียจ และการตัดออกโดยการผ่าตัด
ตาขี้เกียจ
โดยไม่ขึ้นกับช่วงเวลาของการผ่าตัด การเริ่มจัดการภาวะตาขี้เกียจ ตั้งแต่เนิ่นๆ เป็นสิ่งสำคัญอย่างยิ่ง เนื่องจากสายตาอาจไม่ดีขึ้นแม้จะฝึกตาขี้เกียจ หลังผ่าตัด จึงจำเป็นต้องแก้ไขสายตาเอียง และรักษาเพื่อเพิ่มการมองเห็น อย่างจริงจังก่อนการผ่าตัด
การแก้ไขด้วยแว่นตา : จ่ายแว่นตาแก้ไขสายตาเอียง ตั้งแต่เนิ่นๆ ตามสายตาเอียง ของกระจกตา คอนแทคเลนส์ : ในกรณีสายตาเอียง ไม่สม่ำเสมออย่างรุนแรง อาจพิจารณาใช้คอนแทคเลนส์ชนิดแข็งการบำบัดด้วยการปิดตา (แผ่นปิดตา) : ฝึกการมองเห็น ของตาขี้เกียจ โดยการปิดตาข้างที่ถนัดการปิดตาด้วยยา (ยาหยอดอะโทรพีน) : ใช้ยาหยอดอะโทรพีน 1% ในตาข้างที่ถนัดเพื่อช่วยในการปิดตา
หลังจากพ้นช่วงไวต่อการรักษาของภาวะตาขี้เกียจ (จนถึงอายุ 8 ปี) ประสิทธิภาพการรักษาจะลดลงอย่างมาก ดังนั้นการตรวจพบและการแทรกแซงตั้งแต่เนิ่นๆ จึงเป็นตัวกำหนดพยากรณ์โรค
การสังเกต (เลื่อนการผ่าตัด)
ข้อบ่งชี้ : เนื้องอกเดอร์มอยด์จำกัดอยู่ที่ลิมบัส ไม่มีแนวโน้มโตขึ้น และไม่รุกล้ำแนวสายตา
เวลา : เนื่องจากการผ่าตัดเพื่อความสวยงาม มักทำหลังจากพ้นวัยทารก (หลังวัยเรียน)
การจัดการ : ใส่แว่นตาแก้ไขและฝึกตาขี้เกียจ ต่อไปพร้อมกับการสังเกตเป็นระยะ
การผ่าตัดเร็ว (การแทรกแซงเชิงรุก)
ข้อบ่งชี้ : กรณีที่ลุกลามไปยังศูนย์กลางกระจกตา และบดบังแนวสายตา และกรณีที่โตเร็ว
เวลา : จำเป็นต้องผ่าตัดเร็วเพื่อป้องกันภาวะตาขี้เกียจ จากการขาดสิ่งเร้าทางรูปร่าง ในวัยเด็กเล็ก ทำภายใต้การดมยาสลบ
การเตรียมก่อนผ่าตัด : เริ่มจัดการภาวะตาขี้เกียจ (แก้ไขสายตาเอียง และปิดตา) ก่อนผ่าตัด
การผ่าตัดเพื่อความสวยงาม
ข้อบ่งชี้ : จำกัดอยู่ที่ลิมบัส มีผลกระทบต่อการมองเห็น และกระจกตา เล็กน้อย แต่ผู้ป่วยต้องการการปรับปรุงด้านความสวยงาม
เวลา : ควรทำหลังจากพ้นวัยทารก (เพื่อหลีกเลี่ยงความเสี่ยงจากการดมยาสลบในวัยเด็กเล็ก)
ข้อควรระวัง : แม้เพื่อความสวยงาม ควรทำการปลูกถ่ายกระจกตา ชั้นผิวร่วมด้วยเพื่อป้องกันภาวะเยื่อบุตา พับเทียมหลังผ่าตัดและการกลับเป็นซ้ำ
Q
ควรผ่าตัดเมื่อใดจึงจะดีที่สุด?
A
ในกรณีเดอร์มอยด์ขนาดใหญ่ที่บดบังแนวสายตาหรือโตเร็ว จำเป็นต้องผ่าตัดเร็วเพื่อป้องกันภาวะตามัวจากการขาดสิ่งเร้าทางรูปร่าง ในทางกลับกัน หากจำกัดอยู่ที่ลิมบัส และไม่โต การผ่าตัดเป็นเพื่อความสวยงามและมักทำหลังวัยทารก ในทั้งสองกรณี สิ่งสำคัญคือต้องเริ่มแก้ไขสายตาเอียง และฝึกตามัวก่อนผ่าตัด เนื่องจากการฟื้นฟูการมองเห็น หลังผ่าตัดเพียงอย่างเดียวอาจไม่ทันเวลา การผ่าตัดในวัยเด็กจำเป็นต้องดมยาสลบ
การตัดเดอร์มอยด์ออกเพียงอย่างเดียวมักทำให้เกิดการกลับเป็นซ้ำหรือเยื่อบุตา ลามเทียม นอกจากนี้ เนื่องจากเดอร์มอยด์ที่ลิมบัส ขยายเข้าไปในสโตรมาของกระจกตา การตัดออกเพียงอย่างเดียวทำให้กระจกตา บางลงและเสี่ยงต่อการทะลุของกระจกตา ดังนั้น วิธีการมาตรฐานคือ การปลูกถ่ายกระจกตา ชั้นผิวร่วมด้วย
สรุปขั้นตอนวิธีการมาตรฐาน:
ลอกและตัดเดอร์มอยด์ออกจากลิมบัส ไปทางกระจกตา
ประเมินความลึกของเตียงกระจกตา บริเวณที่ตัดล่วงหน้าด้วย AS-OCT
เย็บตรึงกระจกตา ผู้บริจาค (ปุ่มชั้น) เข้ากับบริเวณที่ขาด
เย็บโดยคำนึงถึงการสงวนสเต็มเซลล์ลิมบัส
ด้วยการวางแผนก่อนผ่าตัดโดยใช้ OCT ส่วนหน้า สามารถปรับความหนาของชั้นได้อย่างแม่นยำตามความลึกของการแทรกซึม มีรายงานการใช้เลเซอร์เฟมโตวินาที ในการกรีดชั้น ซึ่งคาดว่าจะช่วยเพิ่มความแม่นยำของผิวกรีด
การผ่าตัดในวัยเด็ก (ก่อนวัยเรียน) จำเป็นต้องดมยาสลบ และต้องฝึกตามัวต่อเนื่องหลังผ่าตัด
Q
เดอร์มอยด์สามารถกลับเป็นซ้ำหลังผ่าตัดได้หรือไม่?
A
การตัดออกเพียงอย่างเดียวมักทำให้เกิดการกลับเป็นซ้ำหรือเยื่อบุตา ลามเทียม การปลูกถ่ายกระจกตา ชั้นผิวร่วมด้วยช่วยลดความเสี่ยงเหล่านี้ได้อย่างมาก อย่างไรก็ตาม หากการทำงานของสเต็มเซลล์ลิมบัส ที่ลดลงยังคงอยู่ อาจส่งผลต่อความเสถียรของเยื่อบุกระจกตา ในระยะยาว ดังนั้นจึงจำเป็นต้องประเมินส่วนหน้าเป็นระยะหลังผ่าตัด
เดอร์มอยด์ถูกจัดอยู่ในกลุ่ม “choristoma” (ก้อนเนื้อเยื่อปกติที่อยู่ผิดที่) Choristoma คือเนื้อเยื่อที่มีโครงสร้างทางจุลกายวิภาคปกติ แต่เกิดขึ้นในตำแหน่งที่ผิดปกติซึ่งปกติแล้วไม่มีเนื้อเยื่อนั้นอยู่ แตกต่างจาก teratoma (เนื้องอกที่มีเนื้อเยื่อหลายชนิด) ซึ่งมีเนื้อเยื่อจากหลายระบบปะปนกันอย่างไม่เป็นระเบียบ เดอร์มอยด์ประกอบด้วยเนื้อเยื่อปกติ (ผิวหนัง รูขุมขน ต่อมไขมัน ไขมัน กระดูกอ่อน) ที่คงโครงสร้างทางจุลกายวิภาคปกติ และอยู่เฉพาะที่บนผิวตา ซึ่งเป็นตำแหน่งที่ปกติไม่มีเนื้อเยื่อเหล่านี้
ส่วนโค้งคอหอยคู่แรก (ส่วนโค้งขากรรไกรล่าง) และส่วนโค้งคอหอยคู่ที่สอง (ส่วนโค้งกระดูกไฮออยด์) มีหน้าที่ในการพัฒนาของใบหน้า ใบหู และขากรรไกรล่าง ความผิดปกติในการสร้างส่วนโค้งเหล่านี้เชื่อว่ารบกวนการย้ายถิ่นของเซลล์ประสาทคริสตา (neural crest cells) ทำให้เนื้อเยื่อเอกโทเดิร์ม (ectoderm) เข้าไปและคงอยู่ในผิวตา ผลลัพธ์คือเกิดเดอร์มอยด์ที่มีเนื้อเยื่อจากเอกโทเดิร์ม (ผิวหนัง เส้นผม หน่อฟัน) และมีโซเดิร์ม (mesoderm) (ไขมัน กระดูกอ่อน) ปนกัน
ในกลุ่มอาการโกลเด้นฮาร์ (Goldenhar syndrome) ความผิดปกตินี้จะกว้างขวางกว่า ทำให้เกิดความพิการหลายอย่างในใบหู ขากรรไกร และกระดูกสันหลัง
การมีเดอร์มอยด์ทำให้รูปร่างกระจกตา เปลี่ยนแปลง ทำให้ความโค้งของกระจกตา ไม่สมมาตร เมื่อเดอร์มอยด์ที่ลิมบัส (limbal dermoid) ยึดติดที่ด้านล่างขมับ จะทำให้กระจกตาแบน ลงในทิศทางนั้น ทำให้เกิดสายตาเอียง แบบ against-the-rule หรือสายตาเอียง แบบเฉียงได้ง่าย ระดับของสายตาเอียง ขึ้นอยู่กับขนาดของเดอร์มอยด์ พื้นที่ยึดติดที่ลิมบัส และความลึกของการแทรกซึมเข้าไปในสโตรมาของกระจกตา
สายตาเอียง สูง (เช่น ค่าความต่างของทรงกระบอก >3 D) เป็นปัจจัยสำคัญที่ทำให้เกิดภาวะตาขี้เกียจ จากค่าสายตาต่างกัน (anisometropic amblyopia) ในช่วงระยะเวลาที่ไวต่อการพัฒนาการมองเห็น ซึ่งจำเป็นต้องได้รับการแก้ไขค่าสายตาตั้งแต่เนิ่นๆ
สาเหตุที่เกิดต้อเนื้อ เทียมบ่อยครั้งหลังการตัดเดอร์มอยด์ออกคือความเสียหายต่อเซลล์ต้นกำเนิดลิมบัส (limbal stem cells) เซลล์ต้นกำเนิดที่ทำหน้าที่สร้างเยื่อบุกระจกตา ใหม่จะรวมตัวกันที่ลิมบัส แต่เดอร์มอยด์ที่อยู่ที่ลิมบัส เองก็รบกวนแหล่งที่อยู่ของเซลล์ต้นกำเนิด หากการทำงานของเซลล์ต้นกำเนิดที่เหลืออยู่ลดลงหลังการตัดออก เยื่อบุตา จะบุกรุกเข้าสู่ด้านกระจกตา หลังผ่าตัดและเกิดเป็นต้อเนื้อ เทียม การเสริมเนื้อเยื่อผู้บริจาคโดยการปลูกถ่ายกระจกตา ชั้นผิว (superficial keratoplasty) ช่วยลดความเสี่ยงนี้
การประเมินเชิงปริมาณของความลึกของการแทรกซึมของเดอร์มอยด์ในสโตรมากระจกตา โดยใช้ OCT ส่วนหน้าความละเอียดสูง (AS-OCT ) กำลังพัฒนา โดยการมองเห็น ความลึกของฐานเดอร์มอยด์และขอบเขตของผลกระทบต่อเซลล์ต้นกำเนิดลิมบัส ก่อนผ่าตัด จะช่วยเพิ่มความแม่นยำในการกำหนดความลึกของแผลผ่าตัดในการปลูกถ่ายกระจกตา แบบชั้น (lamellar keratoplasty) ซึ่งช่วยลดภาวะแทรกซ้อนหลังผ่าตัด
มีการรายงานการประยุกต์ใช้เทคนิคการผ่าชั้นด้วยเลเซอร์เฟมโตวินาที (การปลูกถ่ายกระจกตา แบบชั้นด้วยเฟมโตวินาที) ในการตัดเดอร์มอยด์ออก โดยการสร้างปุ่มกระจกตา ชั้นที่มีความหนาสม่ำเสมออย่างแม่นยำ จะเพิ่มความสม่ำเสมอของรูปทรงกระจกตา หลังการตัดออก และคาดว่าจะช่วยปรับปรุงเสถียรภาพของค่าสายตาหลังผ่าตัด
ในกรณีที่เดอร์มอยด์ขยายลึกเข้าไปในสโตรมาของกระจกตา นอกเหนือจากการปลูกถ่ายกระจกตา ชั้นผิวเผินแบบดั้งเดิมแล้ว ยังมีการพิจารณาการปลูกถ่ายกระจกตา ชั้นหน้าส่วนลึก (DALK ) โดย DALK จะแทนที่สโตรมาจนถึงเหนือเยื่อเดสเซเม็ทโดยตรง ทำให้สามารถจัดการกับกรณีที่มีการแทรกซึมลึกได้ แต่มีความยากทางเทคนิคสูง และการประยุกต์ใช้ในเด็กต้องพิจารณาอย่างรอบคอบ
ในฐานะพื้นฐานทางพันธุกรรมของกลุ่มอาการโกลเด้นฮาร์ มีรายงานผู้ป่วยที่เกี่ยวข้องกับความแปรผันของยีน เช่น MYT1L, FOXI3 และ ZIC3 สะสมมากขึ้น นอกจากนี้ยังตรวจพบความแปรผันของจำนวนสำเนาโครโมโซม (CNV ) ในบางกรณีของกลุ่มอาการโกลเด้นฮาร์ บทบาทของการให้คำปรึกษาทางพันธุกรรม และการตรวจทางพันธุกรรมที่ครอบคลุมรวมถึงการหาลำดับรุ่นใหม่อาจขยายตัวในอนาคต
สำหรับการลดลงของการทำงานของสเต็มเซลล์ลิมบัส ที่มาพร้อมกับการตัดเดอร์มอยด์ออก กำลังมีการศึกษาการประยุกต์ใช้การปลูกถ่ายสเต็มเซลล์ลิมบัส แบบ自体หรือแบบต่างบุคคล หากเกิดภาวะขาดสเต็มเซลล์ลิมบัส (LSCD ) การปลูกถ่ายเซลล์เยื่อบุลิมบัส ที่เพาะเลี้ยง (CLET) หรือการปลูกถ่ายเยื่อบุช่องปากที่เพาะเลี้ยง (COMET) อาจเป็นทางเลือก
Mansour AM, Wang F, Henkind P, et al. Ocular findings in the facioauriculovertebral sequence (Goldenhar-Gorlin syndrome). Am J Ophthalmol. 1985;100(4):555-559.
Pirouzian A. Management of pediatric corneal limbal dermoids. Clin Ophthalmol. 2013;7:607-614.
Scott JA, Tan DT. Therapeutic lamellar keratoplasty for limbal dermoids. Ophthalmology. 2001;108(10):1858-1867.
Panton RW, Sugar J. Excision of limbal dermoids. Ophthalmic Surg. 1991;22(2):85-89.
Robb RM. Refractive errors associated with hemangioma s of the eyelids and orbit in infancy. Am J Ophthalmol. 1977;83(1):52-58.
Mattos J, Contreras F, O’Donnell FE Jr. Ring dermoid syndrome. A new syndrome of autosomal dominantly inherited, bilateral, annular limbal dermoids with corneal and conjunctival extension. Arch Ophthalmol. 1980;98(6):1059-1061.
Mader TH, Stulting RD. Keratorefractive surgery in the presence of corneal dermoids. Refractive Corneal Surg. 1992;8(6):498-499.
Liesegang TJ. Limbal dermoids revisited. Ophthalmology. 1999;106(12):2277-2279.
Ramos M, Krueger RR, Ang E. Laser-assisted in situ keratomileusis and photorefractive keratectomy for the treatment of anisometropia. J Refract Surg. 2001;17(2):S219-S222.
Watts P, Michaeli-Cohen A, Abdolell M, et al. Outcome of lamellar keratoplasty for limbal dermoids in children. J AAPOS. 2002;6(4):209-215.
Baum JL, Feingold M. Ocular aspects of Goldenhar’s syndrome. Am J Ophthalmol. 1973;75(2):250-257.
Elsas FJ, Maumenee IH, Kenyon KR, et al. Familial aniridia with preserved ocular function. Am J Ophthalmol. 1977;83(5):718-724.
Rooijers W, Chang J, Ruggeri M, et al. High-resolution anterior segment optical coherence tomography for the assessment of limbal dermoids. Cornea. 2020;39(6):747-752.
Gu M, Kim KH, Kim JM, et al. Femtosecond laser-assisted lamellar keratoplasty for limbal dermoid: a case report. Cornea. 2019;38(5):649-652.
Vito Raimondi G, Gonnella P, Calzetti G, et al. Limbal dermoid excision combined with lamellar keratoplasty: a retrospective analysis of surgical outcomes. Eye (Lond). 2021;35(7):1988-1994.