پیگیری (به تعویق انداختن جراحی)

درموئید قرنیه-ملتحمه (لیپودرموئید)
1. درموئید قرنیه-ملتحمه چیست؟
Section titled “1. درموئید قرنیه-ملتحمه چیست؟”درموئید قرنیه-ملتحمه (limbal dermoid) نوعی کوریستوم (choristoma) است که در قرنیه، لیمبوس و ملتحمه ایجاد میشود و یک توده مادرزادی خوشخیم ناشی از دیسپلازی اکتودرم است. کوریستوم به بافتی گفته میشود که به طور نابجا در جایی که به طور طبیعی وجود ندارد، ایجاد میشود. علت آن ناهنجاری در تشکیل اولین و دومین قوس حلقی در دوره جنینی است و یکی از بیماریهای شایع تودههای مادرزادی در میان تومورهای اطراف چشم است.
این بیماری ارثی نیست و به صورت پراکنده و یک طرفه از بدو تولد دیده میشود. اندازه توده از حدود 3 میلیمتر قطر تا 10 میلیمتر در موارد بزرگ متغیر است.
طبقهبندی بر اساس محل بروز
Section titled “طبقهبندی بر اساس محل بروز”| نوع | محل شایع | فراوانی |
|---|---|---|
| درموئید لیمبال | لیمبوس تحتانی-گیجگاهی | شایعترین |
| درموئید قرنیه | از لیمبوس تا مرکز قرنیه | کمتر از نوع لیمبال |
| درموئید ملتحمه | فقط در ملتحمه رخ میدهد | نسبتاً نادر |
درموئید لیمبال شایعترین نوع است و تمایل به بروز در ناحیه لیمبال تحتانی-گیجگاهی دارد. درموئید قرنیه نوعی است که از لیمبال به سمت مرکز قرنیه گسترش مییابد و خطر اختلال بینایی بالاست.
ارتباط با سندرم گلدنهار
Section titled “ارتباط با سندرم گلدنهار”درموئید لیمبال ممکن است با ناهنجاریهای گوش مانند گوشهای زائدهدار و فیستول گوش، و ناهنجاریهای ستون فقرات همراه باشد. ترکیب این ناهنجاریهای متعدد به عنوان سندرم گلدنهار (طیف چشمی-گوشی-مهرهای) شناخته میشود. از آنجایی که ممکن است هیپوپلازی فک پایین نیز همراه باشد، در صورت مشاهده درموئید لیمبال، معاینه کامل بدن ضروری است.
سندرم گلدنهار در حدود ۱۰ تا ۲۰٪ از بیماران مبتلا به درموئید دیده میشود و اغلب تنها با یافتههای چشمی تشخیص داده میشود. همکاری با پزشکان گوش و حلق و بینی، ارتوپد و جراح دهان و فک و صورت مهم است.
درموئید قرنیه-ملتحمه یک تومور خوشخیم مادرزادی است و بدخیمی آن بسیار نادر است. با این حال، اگر توده بزرگ شود یا تغییرات سطحی ایجاد شود، ممکن است نیاز به ارزیابی مجدد از جمله بررسی بافتشناسی باشد. از نظر چشمی، تنبلی چشم، آستیگماتیسم قرنیه و مشکلات زیبایی مسائل اصلی مدیریت هستند و تأثیر بر رشد بینایی نسبت به تغییرات بدخیم اولویت دارد.
۲. علائم اصلی و یافتههای بالینی
Section titled “۲. علائم اصلی و یافتههای بالینی”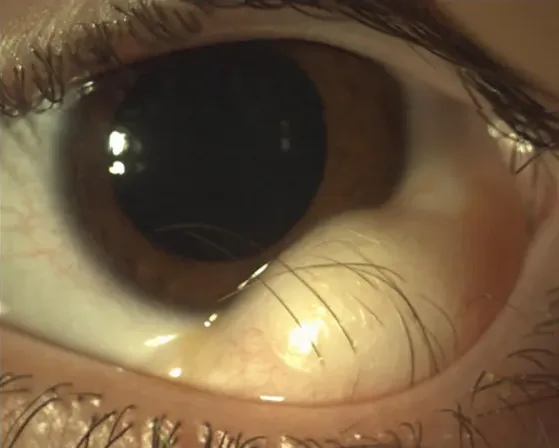
ظاهر و محل
Section titled “ظاهر و محل”درموئید یک تومور جامد است. درموئید لیمبال به ویژه در ناحیه لیمبال تحتانی-گیجگاهی رخ میدهد و به صورت یک توده نیمکرهای یا مسطح به رنگ زرد-سفید مشاهده میشود. قطر توده ۳ تا ۱۰ میلیمتر است و از بدو تولد وجود دارد.
ساختار بافتشناسی
Section titled “ساختار بافتشناسی”از آنجایی که یک تومور جدا شده است، بافتهای ناهمگن زیر در آن مخلوط شدهاند.
- منشأ اکتودرمی: پوست (اپیدرم کراتینه شده)، مو، و به ندرت دندان
- منشأ مزودرمی: بافت چربی، بافت غضروفی
سطح درموئید با بافت پوستی کراتینه شده پوشیده شده است و لایه اشکی در آن ناحیه شکسته میشود (break-up) و پوشش طبیعی سطح چشم تشکیل نمیشود. گاهی بافتهای مو مانند از سطح تومور بیرون زده مشاهده میشوند.
تأثیر بر بینایی و انکسار
Section titled “تأثیر بر بینایی و انکسار”درموئید باعث تغییر شکل قرنیه و ایجاد آستیگماتیسم نامنظم و منظم میشود. این آستیگماتیسم قرنیه میتواند باعث آنیزومتروپی و در نهایت آمبلیوپی (تنبلی چشم) شود. از آنجایی که آمبلیوپی در دوره حساس رشد بینایی (از ۳ ماهگی تا حدود ۸ سالگی) به طور غیرقابل برگشتی پیشرفت میکند، ارزیابی منظم بینایی و انکسار از دوران نوزادی ضروری است.
در درموئیدهای بزرگ که تا مرکز قرنیه گسترش یافتهاند، تومور کدر میتواند محور بینایی را مسدود کرده و باعث آمبلیوپی محرومیت از شکل (form deprivation amblyopia) شود.
سایر یافتههای موضعی چشمی
Section titled “سایر یافتههای موضعی چشمی”- ممکن است با ناهنجاریهای پلک (میکروفتالمی، کلوبوم پلک) همراه باشد
- درموئید ملتحمه به صورت یک توده جامد در ملتحمه مشاهده میشود
- درموئید قرنیه ممکن است به کل بخش قدامی چشم گسترش یابد و بر سلولهای بنیادی لیمبوس (limbal stem cells) تأثیر بگذارد
۳. علل و عوامل خطر
Section titled “۳. علل و عوامل خطر”مکانیسم ایجاد
Section titled “مکانیسم ایجاد”درموئید ناشی از دیسپلازی است که در طول دوره جنینی در فرآیند تشکیل قرنیه و ملتحمه از اکتودرم رخ میدهد. به طور خاص، ناهنجاری در اولین قوس حلقی (قوس فک پایین) و دومین قوس حلقی (قوس هیوئید) به عنوان نقطه شروع در نظر گرفته میشود و تصور میشود که بافتهای با منشأ اکتودرمی به سطح چشم مهاجرت کرده و در آنجا باقی میمانند.
این بیماری ارثی نیست و به صورت پراکنده (اسپورادیک) رخ میدهد. گزارشهای تجمع خانوادگی نادر است و موارد نیازمند مشاوره ژنتیک محدود است.
سندرم گلدنهار: نکات بررسی عوارض سیستمیک
Section titled “سندرم گلدنهار: نکات بررسی عوارض سیستمیک”سندرم گلدنهار (طیف چشمی-گوشی-مهرهای) سندرمی است که با ناهنجاریهای مادرزادی متعدد در چشم، گوش، استخوان فک و ستون فقرات مشخص میشود. علائم اصلی شامل درموئید لیمبال، گوش اضافی، فیستول گوش، میکروگناتیا و ناهنجاری مهرهها است که اغلب یک طرفه ظاهر میشوند. فراوانی آن حدود 1 در 5600 تا 1 در 26550 تولد تخمین زده میشود. کشف درموئید لیمبال در چشمپزشکی اغلب نقطه شروع تشخیص است و مدیریت سیستمیک با همکاری چند تخصصی مهم است.
4. تشخیص و روشهای آزمایش
Section titled “4. تشخیص و روشهای آزمایش”تشخیص بالینی
Section titled “تشخیص بالینی”تشخیص بالینی با یافته معمول توده جامد در ناحیه لیمبال تحتانی-گیجگاهی که از بدو تولد وجود دارد، امکانپذیر است. در معاینه با لامپ شکافی، کراتینه شدن سطح، ساختار مو و ماهیت جامد توده قابل تأیید است.
تشخیص افتراقی
Section titled “تشخیص افتراقی”مهمترین تشخیص افتراقی با کیست درموئید است. کیست درموئید کیستیک بوده و حاوی ترشحات (چربی، مو) در داخل است، در حالی که درموئید جامد است، بنابراین با لمس، یافتههای لامپ شکافی و سونوگرافی قابل افتراق است.
| بیماری افتراقی | ویژگی | نکته افتراقی |
|---|---|---|
| کیست درموئید (dermoid cyst) | کیستیک، تجمع محتویات | جامد (درموئید) در مقابل کیستیک (کیست درموئید) |
| ناخنک (pterygium) | تکثیر عروقی مثلثی شکل | شروع در بزرگسالی، پرخونی، شایعتر در سمت بینی |
| ضایعات رنگدانهدار ملتحمه | مسطح، هیپرپیگمانتاسیون | غیرتومورال، تفاوت رنگ |
| تومورهای اپیتلیال (مانند OSSN) | سطح نامنظم، پرخونی | معمولاً در کودکان نیست، بلکه در بزرگسالان تا سالمندان |
ارزیابی عمق نفوذ با OCT سگمان قدامی
Section titled “ارزیابی عمق نفوذ با OCT سگمان قدامی”توموگرافی انسجام نوری سگمان قدامی (AS-OCT) یک روش مفید برای ارزیابی غیرتهاجمی عمق نفوذ درموئید به استرومای قرنیه است. ارزیابی عمق نفوذ قبل از عمل برای تعیین عمق (ضخامت لایه) پیوند قرنیه لایهای که همزمان با برداشتن انجام میشود، مهم است.
معاینه انکسار و بینایی و ارزیابی آمبلیوپی
Section titled “معاینه انکسار و بینایی و ارزیابی آمبلیوپی”از آنجایی که انجام تست بینایی در نوزادان و کودکان خردسال دشوار است، اندازهگیری انحنا قرنیه و رفراکشن (تحت سیکلوپلژی) با استفاده از اتورفرکتومتر انجام میشود تا میزان آستیگماتیسم کمّی شود. بینایی با استفاده از تست انسداد یک چشم (تست نگاه کردن)، تست بینایی تلر و VEP (پتانسیل برانگیخته بینایی) ارزیابی میشود.
بررسیهای سیستمیک سندرم گلدنهار
Section titled “بررسیهای سیستمیک سندرم گلدنهار”- گوش و حلق و بینی: بررسی گوش خارجی و شنوایی (وجود یا عدم وجود کاهش شنوایی)
- ارتوپدی: رادیوگرافی ستون فقرات (ارزیابی ناهنجاریهای مهرههای گردنی و سینهای)
- جراحی دهان و فک و صورت: ارزیابی استخوان فک و صورت
- قلب و عروق: اکوکاردیوگرافی (رد بیماری مادرزادی قلبی)
- کلیه و مجاری ادراری: سونوگرافی کلیه (رد ناهنجاری کلیوی)
۵. روشهای درمانی استاندارد
Section titled “۵. روشهای درمانی استاندارد”درمان درموئید قرنیه و ملتحمه بر دو پایه مدیریت آمبلیوپی و برداشت جراحی استوار است.
مدیریت آمبلیوپی (اولویت اول)
Section titled “مدیریت آمبلیوپی (اولویت اول)”- اصلاح با عینک: تجویز زودهنگام عینک اصلاح آستیگماتیسم متناسب با آستیگماتیسم قرنیه
- لنز تماسی: در صورت آستیگماتیسم نامنظم شدید، لنز تماسی سخت نیز در نظر گرفته میشود
- درمان انسداد (پچ چشم): تمرین بینایی چشم آمبلیوپ با بستن چشم غالب
- انسداد دارویی (قطره آتروپین): استفاده از قطره آتروپین ۱٪ در چشم غالب به عنوان کمک انسداد
از آنجایی که پس از دوره حساس تنبلی چشم (تا ۸ سالگی) اثربخشی درمان به طور قابل توجهی کاهش مییابد، تشخیص زودهنگام و مداخله زودهنگام در پیشآگهی تأثیرگذار است.
انتخاب زمان و اندیکاسیون جراحی
Section titled “انتخاب زمان و اندیکاسیون جراحی”جراحی زودهنگام (مداخله فعال)
اندیکاسیون: مواردی که تا مرکز قرنیه گسترش یافته و محور بینایی را مسدود میکند، مواردی که به سرعت بزرگ میشوند.
زمان: برای پیشگیری از تنبلی چشم محرومیتی، جراحی زودهنگام ضروری است. در سنین پایین تحت بیهوشی عمومی انجام میشود.
آمادهسازی قبل از جراحی: مدیریت تنبلی چشم (اصلاح آستیگماتیسم و انسداد) را قبل از جراحی شروع کنید.
جراحی زیبایی
اندیکاسیون: موارد محدود به لیمبوس با تأثیر خفیف بر بینایی و قرنیه، اما بیمار خواهان بهبود زیبایی است.
زمان: ترجیحاً پس از دوران نوزادی (برای اجتناب از خطر بیهوشی عمومی در سنین پایین).
توجه: حتی اگر به دلایل زیبایی باشد، برای جلوگیری از پتریژیوم کاذب و عود پس از جراحی، پیوند سطحی قرنیه نیز انجام میشود.
در موارد درموئیدهای بزرگ که محور بینایی را مسدود میکنند یا به سرعت در حال رشد هستند، برای جلوگیری از آمبلیوپی محرومیت بینایی، جراحی زودهنگام ضروری است. از سوی دیگر، اگر درموئید محدود به لیمبوس باشد و رشد نداشته باشد، جراحی جنبه زیبایی دارد و معمولاً پس از دوران نوزادی انجام میشود. در هر صورت، شروع اصلاح آستیگماتیسم و درمان آمبلیوپی قبل از جراحی مهم است، زیرا ممکن است بهبود بینایی تنها با جراحی به موقع حاصل نشود. جراحی در سنین پایین نیاز به بیهوشی عمومی دارد.
جراحی: همراهی با پیوند لایهای قرنیه ضروری است
Section titled “جراحی: همراهی با پیوند لایهای قرنیه ضروری است”برداشتن ساده درموئید (excision alone) به تنهایی باعث عود مکرر و ایجاد ناخنک کاذب (pseudopterygium) میشود. همچنین، از آنجایی که درموئید لیمبال به استرومای قرنیه نفوذ میکند، برداشتن ساده باعث نازک شدن قرنیه (thinning) و خطر سوراخ شدن قرنیه میشود. بنابراین، روش استاندارد همراهی با پیوند لایهای قرنیه (lamellar keratoplasty) است.
خلاصه مراحل روش استاندارد:
- جداسازی و برداشتن درموئید از لیمبوس به سمت قرنیه
- بررسی عمق بستر قرنیه در محل برداشتن با AS-OCT قبل از عمل
- تثبیت قرنیه اهدایی (دکمه لایهای) در محل نقص با بخیه
- بخیه زدن با در نظر گرفتن حفظ سلولهای بنیادی لیمبوس
برنامهریزی قبل از عمل با استفاده از OCT بخش قدامی امکان تنظیم دقیق ضخامت لایه متناسب با عمق نفوذ را فراهم میکند. استفاده از لیزر فمتوثانیه برای برش لایهای نیز گزارش شده است که انتظار میرود دقت سطح برش را بهبود بخشد.
جراحی در سنین پایین (قبل از مدرسه) نیاز به بیهوشی عمومی دارد و ادامه درمان آمبلیوپی پس از جراحی ضروری است.
با برداشتن ساده به تنهایی، عود و ناخنک کاذب (pseudopterygium) به دفعات مشاهده میشود. همراهی با پیوند لایهای قرنیه این خطرات را به میزان قابل توجهی کاهش میدهد. با این حال، اگر کاهش عملکرد سلولهای بنیادی لیمبوس باقی بماند، ممکن است بر پایداری طولانی مدت اپیتلیوم قرنیه تأثیر بگذارد و ارزیابی دورهای بخش قدامی پس از جراحی ضروری است.
6. پاتوفیزیولوژی و مکانیسم دقیق بروز
Section titled “6. پاتوفیزیولوژی و مکانیسم دقیق بروز”پاتولوژی به عنوان کوریستوما (choristoma)
Section titled “پاتولوژی به عنوان کوریستوما (choristoma)”درموئید به عنوان «کوریستوما» طبقهبندی میشود. کوریستوما بافتی است که از نظر بافتشناسی ساختاری طبیعی دارد اما در محلی نابجا و غیرعادی ایجاد شده است. برخلاف تراتوم، که شامل ترکیبی نامنظم از بافتهای چندگانه است، درموئید از بافتهای طبیعی (پوست، فولیکول مو، غدد چربی، چربی، غضروف) تشکیل شده است که ساختار بافتشناسی طبیعی خود را حفظ کرده و در سطح چشم، جایی که به طور طبیعی وجود ندارند، موضعی شده است.
ناهنجاری در رشد جنینی
Section titled “ناهنجاری در رشد جنینی”در دوره جنینی، اولین قوس حلقی (قوس فکی) و دومین قوس حلقی (قوس لامی) مسئول رشد صورت، گوش و استخوان فک پایین هستند. ناهنجاریهای این قوسها باعث اختلال در مهاجرت سلولهای تاج عصبی میشود و منجر به نفوذ و باقی ماندن بافت اکتودرمی در سطح چشم میگردد. در نتیجه، درموئیدی ایجاد میشود که شامل بافتهای مشتق از اکتودرم (پوست، مو، جوانه دندان) و بافتهای مشتق از مزودرم (چربی، غضروف) است.
در سندرم گلدنهار، این ناهنجاری گستردهتر است و ناهنجاریهای متعددی در گوش، استخوان فک و ستون فقرات ایجاد میشود.
مکانیسم ایجاد آستیگماتیسم قرنیه
Section titled “مکانیسم ایجاد آستیگماتیسم قرنیه”وجود درموئید شکل قرنیه را تغییر داده و باعث عدم تقارن انحنای قرنیه میشود. چسبندگی درموئید لیمبال به سمت تحتانی-گیجگاهی باعث مسطح شدن قرنیه در آن جهت میشود و آستیگماتیسم خلاف قاعده یا مایل ایجاد میکند. شدت آستیگماتیسم به اندازه درموئید، سطح چسبندگی به لیمبوس و عمق نفوذ به استرومای قرنیه بستگی دارد.
آستیگماتیسم بالا (مثلاً اختلاف استوانهای بیش از ۳ دیوپتر) در دوره حساس رشد بینایی عامل مهمی در ایجاد آمبلیوپی آنیزومتروپیک است و نیاز به مداخله زودهنگام اصلاح عیوب انکساری دارد.
مکانیسم ایجاد پتریژیوم کاذب پس از جراحی
Section titled “مکانیسم ایجاد پتریژیوم کاذب پس از جراحی”علت بروز مکرر پتریژیوم کاذب پس از برداشتن درموئید، آسیب به سلولهای بنیادی لیمبوس است. لیمبوس محل تجمع سلولهای بنیادی مسئول بازسازی اپیتلیوم قرنیه است، اما وجود درموئید در لیمبوس باعث اختلال در جایگاه سلولهای بنیادی میشود. اگر عملکرد سلولهای بنیادی باقیمانده پس از برداشتن کاهش یابد، اپیتلیوم ملتحمه به سمت قرنیه نفوذ کرده و پتریژیوم کاذب تشکیل میدهد. پیوند لایهای قرنیه با بافت اهداکننده این خطر را کاهش میدهد.
۷. تحقیقات جدید و چشمانداز آینده
Section titled “۷. تحقیقات جدید و چشمانداز آینده”دقت بیشتر در ارزیابی قبل از عمل با OCT بخش قدامی
Section titled “دقت بیشتر در ارزیابی قبل از عمل با OCT بخش قدامی”ارزیابی کمی عمق نفوذ درموئید به استرومای قرنیه با استفاده از OCT بخش قدامی با وضوح بالا در حال پیشرفت است. تجسم عمق سطح پایه درموئید و محدوده تأثیر بر سلولهای بنیادی لیمبوس قبل از عمل، دقت تعیین عمق برش در پیوند لایهای قرنیه را افزایش داده و به کاهش عوارض پس از عمل کمک میکند.
کاربرد لیزر فمتوثانیه
Section titled “کاربرد لیزر فمتوثانیه”استفاده از تکنیک برش لایهای با لیزر فمتوثانیه (کراتوپلاستی لایهای فمتوثانیه) برای برداشتن درموئید گزارش شده است. با ساخت دقیق دکمه لایهای با ضخامت یکنواخت، منظم بودن شکل قرنیه پس از برداشتن افزایش یافته و انتظار میرود ثبات انکساری پس از عمل بهبود یابد.
مقایسه پیوند لایهای سطحی در مقابل پیوند لایهای عمقی
Section titled “مقایسه پیوند لایهای سطحی در مقابل پیوند لایهای عمقی”در مواردی که درموئید به استرومای عمقی قرنیه گسترش یافته است، علاوه بر پیوند قرنیه سطحی سنتی، استفاده از کراتوپلاستی لایهای عمقی قدامی (DALK) نیز بررسی میشود. DALK استروما را تا بالای غشای دسمه جایگزین میکند، بنابراین امکان مدیریت موارد نفوذ عمقی را فراهم میکند، اما از نظر فنی دشوار است و باید در موارد کودکان با احتیاط تصمیمگیری شود.
ژنتیک مولکولی سندرم گلدنهار
Section titled “ژنتیک مولکولی سندرم گلدنهار”به عنوان زمینه ژنتیکی سندرم گلدنهار، گزارش مواردی که در آن واریانتهای ژنی مانند MYT1L، FOXI3 و ZIC3 نقش دارند، در حال افزایش است. همچنین تغییرات تعداد کپی کروموزومی (CNV) در برخی موارد سندرم گلدنهار شناسایی شده است. نقش مشاوره ژنتیک و آزمایشهای جامع ژنتیکی شامل توالییابی نسل بعدی ممکن است در آینده گسترش یابد.
کاربرد پیوند سلولهای بنیادی لیمبال
Section titled “کاربرد پیوند سلولهای بنیادی لیمبال”برای کاهش عملکرد سلولهای بنیادی لیمبال ناشی از برداشتن درموئید، کاربرد پیوند سلولهای بنیادی لیمبال اتولوگ یا آلوژنیک در حال مطالعه است. در صورت بروز کمبود سلولهای بنیادی لیمبال (LSCD)، پیوند سلولهای اپیتلیال لیمبال کشت داده شده (CLET) یا پیوند اپیتلیوم مخاط دهان کشت داده شده (COMET) میتوانند گزینههایی باشند.
8. منابع
Section titled “8. منابع”- Mansour AM, Wang F, Henkind P, et al. Ocular findings in the facioauriculovertebral sequence (Goldenhar-Gorlin syndrome). Am J Ophthalmol. 1985;100(4):555-559.
- Pirouzian A. Management of pediatric corneal limbal dermoids. Clin Ophthalmol. 2013;7:607-614.
- Scott JA, Tan DT. Therapeutic lamellar keratoplasty for limbal dermoids. Ophthalmology. 2001;108(10):1858-1867.
- Panton RW, Sugar J. Excision of limbal dermoids. Ophthalmic Surg. 1991;22(2):85-89.
- Robb RM. Refractive errors associated with hemangiomas of the eyelids and orbit in infancy. Am J Ophthalmol. 1977;83(1):52-58.
- Mattos J, Contreras F, O’Donnell FE Jr. Ring dermoid syndrome. A new syndrome of autosomal dominantly inherited, bilateral, annular limbal dermoids with corneal and conjunctival extension. Arch Ophthalmol. 1980;98(6):1059-1061.
- Mader TH, Stulting RD. Keratorefractive surgery in the presence of corneal dermoids. Refractive Corneal Surg. 1992;8(6):498-499.
- Liesegang TJ. Limbal dermoids revisited. Ophthalmology. 1999;106(12):2277-2279.
- Ramos M, Krueger RR, Ang E. Laser-assisted in situ keratomileusis and photorefractive keratectomy for the treatment of anisometropia. J Refract Surg. 2001;17(2):S219-S222.
- Watts P, Michaeli-Cohen A, Abdolell M, et al. Outcome of lamellar keratoplasty for limbal dermoids in children. J AAPOS. 2002;6(4):209-215.
- Baum JL, Feingold M. Ocular aspects of Goldenhar’s syndrome. Am J Ophthalmol. 1973;75(2):250-257.
- Elsas FJ, Maumenee IH, Kenyon KR, et al. Familial aniridia with preserved ocular function. Am J Ophthalmol. 1977;83(5):718-724.
- Rooijers W, Chang J, Ruggeri M, et al. High-resolution anterior segment optical coherence tomography for the assessment of limbal dermoids. Cornea. 2020;39(6):747-752.
- Gu M, Kim KH, Kim JM, et al. Femtosecond laser-assisted lamellar keratoplasty for limbal dermoid: a case report. Cornea. 2019;38(5):649-652.
- Vito Raimondi G, Gonnella P, Calzetti G, et al. Limbal dermoid excision combined with lamellar keratoplasty: a retrospective analysis of surgical outcomes. Eye (Lond). 2021;35(7):1988-1994.
