觀察追蹤(暫緩手術)

角結膜類皮瘤
1. 什麼是角結膜皮樣瘤?
Section titled “1. 什麼是角結膜皮樣瘤?”角結膜皮樣瘤(limbal dermoid)是一種發生在角膜、角膜緣和結膜的迷芽瘤(choristoma),來源於外胚層發育不良的先天性良性腫瘤。迷芽瘤是指原本不存在於該部位的組織異位發生。其病因被認為是胚胎期第一和第二鰓弓發育異常,是眼周腫瘤中具有代表性的先天性腫瘤。
本病非遺傳性,為散發性,出生時單眼發病。腫瘤大小從直徑約3mm到最大10mm不等。
按發生部位分類
Section titled “按發生部位分類”| 類型 | 好發部位 | 頻率 |
|---|---|---|
| 角膜緣皮樣瘤 | 下顳側角膜緣 | 最常見 |
| 角膜皮樣瘤 | 從角膜緣延伸至角膜中央 | 較角膜緣型少見 |
| 結膜皮樣瘤 | 僅發生於結膜 | 相對罕見 |
輪部皮樣瘤最為常見,特徵性好發於顳下輪部。角膜皮樣瘤是從輪部向角膜中央擴展的類型,視力損害風險高。
與Goldenhar症候群的關聯
Section titled “與Goldenhar症候群的關聯”輪部皮樣瘤可能合併副耳、耳前瘻管等耳朵異常以及脊柱異常。這些多發畸形的組合被稱為Goldenhar症候群(眼耳脊椎譜系疾病)。也可能伴有下頜骨發育不全,因此觀察到輪部皮樣瘤時需要進行全身檢查。
據報導,約10-20%的皮樣瘤患者存在Goldenhar症候群,且常僅憑眼科表現即被發現。與耳鼻喉科、整形外科和口腔外科的協作至關重要。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”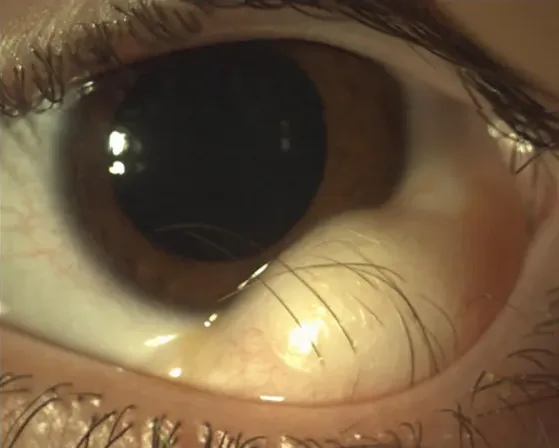
皮樣瘤是一種實性腫瘤。輪部皮樣瘤尤其好發於顳下輪部,表現為半球形或扁平的淡黃白色腫塊。腫瘤直徑3-10毫米,出生時即存在。
由於是迷芽瘤,因此混有以下異種組織。
- 外胚層來源:皮膚(角化表皮)、毛髮,罕見牙齒
- 中胚層來源:脂肪組織、軟骨組織
皮樣囊腫的表面為角化的皮膚組織,淚膜在該處破裂(break-up),無法形成正常的眼表面覆蓋。有時可觀察到毛髮樣組織從腫瘤表面突出。
對視力與屈光的影響
Section titled “對視力與屈光的影響”皮樣囊腫會改變角膜形狀,導致不規則散光和規則散光。這種角膜散光可能引起不等視,進而發展為弱視。弱視在視覺發育敏感期(出生後3個月至8歲左右)會不可逆地進展,因此從嬰幼兒期開始定期進行視力與屈光評估至關重要。
對於延伸至角膜中央的大型皮樣囊腫,不透明的腫瘤可能遮擋視軸,導致形覺剝奪性弱視。
其他眼部局部發現
Section titled “其他眼部局部發現”- 可能合併眼瞼異常(小眼症、眼瞼缺損)
- 結膜皮樣囊腫表現為結膜的實性腫瘤
- 角膜皮樣囊腫可能擴散至整個眼前段,並可能影響角膜緣幹細胞
3. 原因與風險因素
Section titled “3. 原因與風險因素”皮樣囊腫源於胚胎期外胚層形成角膜和結膜過程中發生的發育異常。具體而言,第一鰓弓(下頜弓)和第二鰓弓(舌骨弓)的發育異常是起點,導致外胚層來源的組織迷入並殘留於眼表面。
本病並非遺傳性疾病,而是偶發性(散發性)發生。家族聚集的報告罕見,需要遺傳諮詢的病例有限。
Goldenhar症候群:全身併發症檢查要點
Section titled “Goldenhar症候群:全身併發症檢查要點”4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”根據出生時即存在的顳下角膜緣實性腫塊的典型表現可進行臨床診斷。裂隙燈檢查可確認表面角化、毛髮結構和腫塊的實性。
最重要的鑑別診斷是皮樣囊腫。皮樣囊腫為囊性,內部含有分泌物(皮脂、毛髮),而皮樣瘤為實性,可透過觸診、裂隙燈檢查和超音波進行鑑別。
| 鑑別疾病 | 特徵 | 鑑別要點 |
|---|---|---|
| 皮樣囊腫 | 囊狀,內容物滯留 | 實質性(皮樣瘤)vs 囊性(皮樣囊腫) |
| 翼狀胬肉 | 三角形血管增生 | 成人發病,充血性,多發生於鼻側 |
| 結膜色素性病變 | 平坦,色素沉著 | 非腫瘤性,色調不同 |
| 上皮性腫瘤(如OSSN) | 表面不規則,充血 | 通常不發生於兒童,多見於成人至老年人 |
前眼部OCT浸潤深度評估
Section titled “前眼部OCT浸潤深度評估”前眼部光學同調斷層掃描(AS-OCT)可用於非侵入性評估皮樣瘤對角膜基質的浸潤深度。術前浸潤深度評估對於決定切除同時進行的表層角膜移植的深度(板層厚度)至關重要。
屈光、視力檢查與弱視評估
Section titled “屈光、視力檢查與弱視評估”由於嬰幼兒難以進行視力檢查,需透過角膜曲率測量和自動驗光儀(睫狀肌麻痺下)進行屈光檢查,以量化散光程度。視力評估可採用單眼遮蓋試驗(窺視檢查)、Teller視力卡和VEP(視覺誘發電位)等方法。
Goldenhar症候群的全身檢查
Section titled “Goldenhar症候群的全身檢查”- 耳鼻喉科:外耳及聽力檢查(檢查是否合併聽力損失)
- 骨科:脊椎X光(評估頸胸椎畸形)
- 口腔顎面外科/整形外科:顎骨及臉部骨骼評估
- 心臟內科:心臟超音波(排除先天性心臟病)
- 腎臟科/泌尿科:腎臟超音波(排除腎臟畸形)
5. 標準治療方法
Section titled “5. 標準治療方法”弱視管理(最優先事項)
Section titled “弱視管理(最優先事項)”- 眼鏡矯正:根據角膜散光早期配戴散光矯正眼鏡
- 隱形眼鏡:對於不規則散光,可考慮硬性隱形眼鏡
- 遮蓋(眼罩)療法:透過遮蓋優勢眼進行弱視眼的視力訓練
- 藥物性遮蓋(阿托品眼藥水):作為遮蓋輔助,在優勢眼使用1%阿托品眼藥水。
超過弱視敏感期(8歲前)後治療效果顯著下降,因此早期發現和早期介入決定預後。
手術適應症與時機選擇
Section titled “手術適應症與時機選擇”早期手術(積極介入)
美容手術
外科手術:必須合併板層角膜移植
Section titled “外科手術:必須合併板層角膜移植”單純切除皮樣囊腫容易導致復發和假性翼狀胬肉。此外,由於角鞏膜緣皮樣囊腫累及角膜基質,單純切除會導致角膜變薄,有角膜穿孔的風險。因此,標準術式是合併板層角膜移植。
標準手術步驟概要:
- 從角鞏膜緣向角膜側剝離並切除皮樣囊腫
- 術前使用前節OCT評估切除部位角膜床的深度
- 將捐贈角膜(板層植片)縫合固定在缺損部位
- 縫合時注意保護角鞏膜緣幹細胞
通過前節OCT進行術前規劃,可以根據浸潤深度精確設定板層厚度。也有應用飛秒雷射進行板層切開的報導,有望提高切面的精度。
幼兒期(學齡前)手術需要全身麻醉,術後也需要繼續弱視訓練。
單純切除容易導致復發和假性翼狀胬肉。合併板層角膜移植可以顯著降低這些風險。但如果角鞏膜緣幹細胞功能仍然低下,可能會影響長期角膜上皮的穩定性,術後需要定期進行前節評估。
6. 病理生理學·詳細發病機制
Section titled “6. 病理生理學·詳細發病機制”作為迷芽瘤的病理
Section titled “作為迷芽瘤的病理”皮樣瘤被歸類為「分離瘤(choristoma)」。分離瘤是指組織學上具有正常結構的組織,異位出現在原本不應存在的部位。與畸胎瘤(teratoma)不同,它不是多系統組織無序混合,而是正常組織(皮膚、毛囊、皮脂腺、脂肪、軟骨)在保持組織學正常結構的同時,侷限在眼表面這一原本不應存在的位置。
胚胎發育異常
Section titled “胚胎發育異常”胚胎期的第一鰓弓(下頜弓)和第二鰓弓(舌骨弓)負責面部、耳廓和下頜骨的發育。這些結構的形成異常會導致神經嵴細胞(neural crest cells)遷移紊亂,使外胚層組織迷入並殘留於眼表面。結果產生由外胚層來源組織(皮膚、毛髮、牙胚)和中胚層來源組織(脂肪、軟骨)混合而成的皮樣瘤。
在Goldenhar症候群中,這種形成異常更為廣泛,耳廓、頜骨和脊椎也常出現多發畸形。
角膜散光的發生機轉
Section titled “角膜散光的發生機轉”皮樣瘤的存在會改變角膜形態,導致角膜曲率不對稱。當輪部皮樣瘤附著於下顳側時,該方向的角膜變扁平,容易產生逆規散光(against-the-rule)或斜向散光。散光的程度取決於皮樣瘤的大小、與輪部的附著面積以及角膜實質浸潤的深度。
高度散光(例如柱鏡差≥3D)是視覺發育敏感期引起屈光參差性弱視的重要因素,需要早期進行屈光矯正介入。
術後偽翼狀胬肉的發生機轉
Section titled “術後偽翼狀胬肉的發生機轉”皮樣瘤切除術後偽翼狀胬肉高發的原因被認為是輪部幹細胞(limbal stem cells)的損傷。輪部聚集著負責角膜上皮再生的幹細胞,但皮樣瘤本身位於輪部,破壞了幹細胞微環境。如果切除後殘留的幹細胞功能低下,術後結膜上皮會向角膜側侵入,形成偽翼狀胬肉。透過表層角膜移植補充捐贈組織可降低此風險。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”利用前眼部OCT進行術前評估的精細化
Section titled “利用前眼部OCT進行術前評估的精細化”使用高解析度前眼部OCT(AS-OCT)對皮樣瘤的角膜實質浸潤深度進行定量評估的研究正在進展中。術前可視化皮樣瘤基底的深度及對輪部幹細胞的影響範圍,可提高板層角膜移植切口深度設定的精確性,有助於減少術後併發症。
飛秒雷射的應用
Section titled “飛秒雷射的應用”已有報告將飛秒雷射板層切開技術(飛秒板層角膜移植術)應用於皮樣瘤切除。透過精確製作厚度均勻的板層角膜片,可提高切除後角膜形狀的規則性,有望改善術後屈光的穩定性。
表層板層移植與深層板層移植的比較
Section titled “表層板層移植與深層板層移植的比較”對於皮樣瘤延伸至深層角膜基質的病例,除了傳統的表層角膜移植外,正在考慮應用深層板層角膜移植術(DALK)。DALK可置換至緊貼Descemet膜前的基質,因此能夠處理深部浸潤病例,但技術難度高,兒童病例的適應症需謹慎判斷。
Goldenhar症候群的分子遺傳學
Section titled “Goldenhar症候群的分子遺傳學”關於Goldenhar症候群的遺傳背景,已累積涉及MYT1L、FOXI3、ZIC3等基因變異的病例報告。此外,部分Goldenhar症候群病例中檢測到染色體拷貝數變異(CNV)。包括遺傳諮詢和次世代定序在內的全面基因檢測的角色未來可能擴大。
輪部幹細胞移植的應用
Section titled “輪部幹細胞移植的應用”針對皮樣瘤切除後輪部幹細胞功能下降,正在研究自體或同種異體輪部幹細胞移植的應用。當發生輪部幹細胞缺乏(LSCD)時,培養輪部上皮細胞移植(CLET)或培養口腔黏膜上皮移植(COMET)可作為選擇。
8. 參考文獻
Section titled “8. 參考文獻”- Mansour AM, Wang F, Henkind P, et al. Ocular findings in the facioauriculovertebral sequence (Goldenhar-Gorlin syndrome). Am J Ophthalmol. 1985;100(4):555-559.
- Pirouzian A. Management of pediatric corneal limbal dermoids. Clin Ophthalmol. 2013;7:607-614.
- Scott JA, Tan DT. Therapeutic lamellar keratoplasty for limbal dermoids. Ophthalmology. 2001;108(10):1858-1867.
- Panton RW, Sugar J. Excision of limbal dermoids. Ophthalmic Surg. 1991;22(2):85-89.
- Robb RM. Refractive errors associated with hemangiomas of the eyelids and orbit in infancy. Am J Ophthalmol. 1977;83(1):52-58.
- Mattos J, Contreras F, O’Donnell FE Jr. Ring dermoid syndrome. A new syndrome of autosomal dominantly inherited, bilateral, annular limbal dermoids with corneal and conjunctival extension. Arch Ophthalmol. 1980;98(6):1059-1061.
- Mader TH, Stulting RD. Keratorefractive surgery in the presence of corneal dermoids. Refractive Corneal Surg. 1992;8(6):498-499.
- Liesegang TJ. Limbal dermoids revisited. Ophthalmology. 1999;106(12):2277-2279.
- Ramos M, Krueger RR, Ang E. Laser-assisted in situ keratomileusis and photorefractive keratectomy for the treatment of anisometropia. J Refract Surg. 2001;17(2):S219-S222.
- Watts P, Michaeli-Cohen A, Abdolell M, et al. Outcome of lamellar keratoplasty for limbal dermoids in children. J AAPOS. 2002;6(4):209-215.
- Baum JL, Feingold M. Ocular aspects of Goldenhar’s syndrome. Am J Ophthalmol. 1973;75(2):250-257.
- Elsas FJ, Maumenee IH, Kenyon KR, et al. Familial aniridia with preserved ocular function. Am J Ophthalmol. 1977;83(5):718-724.
- Rooijers W, Chang J, Ruggeri M, et al. High-resolution anterior segment optical coherence tomography for the assessment of limbal dermoids. Cornea. 2020;39(6):747-752.
- Gu M, Kim KH, Kim JM, et al. Femtosecond laser-assisted lamellar keratoplasty for limbal dermoid: a case report. Cornea. 2019;38(5):649-652.
- Vito Raimondi G, Gonnella P, Calzetti G, et al. Limbal dermoid excision combined with lamellar keratoplasty: a retrospective analysis of surgical outcomes. Eye (Lond). 2021;35(7):1988-1994.
