SS-OCT
波長:1310 nm(長波長)
穿透深度:高(可在一張影像中顯示整個眼前段)
解析度:低於SD-OCT,但臨床使用足夠
代表機型:CASIA(托美公司)

前眼部光學同調斷層掃描(AS-OCT: Anterior Segment Optical Coherence Tomography)是一種專門用於前眼部的非接觸式光學同調斷層影像診斷設備。它獲取淚液、角膜、虹膜、水晶體前面、隅角、鞏膜的斷層影像,用於了解前眼部疾病的病理狀態及各種生物測量。
AS-OCT影像於1994年由Izatt等人首次報告。最初使用與視網膜OCT相同的830 nm波長,但對鞏膜等散射組織的穿透性差,不適合隅角成像。隨後開發了使用1310 nm長波長的設備,大幅提高了對鞏膜的穿透性和成像速度。
目前主流是傅立葉域OCT(FD-OCT),與時域OCT(TD-OCT)相比,在測量速度、解析度和三維分析能力方面更優。FD-OCT包括掃頻源OCT(SS-OCT)和頻譜域OCT(SD-OCT)兩種方式。
SS-OCT
波長:1310 nm(長波長)
穿透深度:高(可在一張影像中顯示整個眼前段)
解析度:低於SD-OCT,但臨床使用足夠
代表機型:CASIA(托美公司)
SD-OCT
波長:840 nm(短波長)
穿透深度:淺(難以顯示整個眼前段)
解析度:高於SS-OCT
用途:適用於角膜和結膜的精密觀察
AS-OCT是一種非接觸式觀察隅角的診斷設備,其解析度優於超音波生物顯微鏡,但無法觀察睫狀體3)。作為青光眼診療的輔助診斷工具,其有用性已被廣泛認可3)。
眼底OCT是獲取視網膜斷層影像的設備,使用波長840–870 nm的光源。AS-OCT專門用於觀察眼前段(角膜、隅角、虹膜等),SS-OCT方式使用1310 nm的長波長以提高對深層組織的穿透性。觀察對象和使用波長不同。
AS-OCT檢查在坐位進行。受檢者注視固視點,檢查者對準掃描位置進行拍攝。非侵入性,無需眼杯或水浸法。可在暗處拍攝,因此能夠在生理性散瞳狀態下評估隅角。AS-OCT的主要特點如下。
解讀AS-OCT影像時最重要的標誌是鞏膜突。鞏膜突是鞏膜內表面與角膜曲率的連接處,表現為鞏膜向內突出的結構。透過評估虹膜與角膜鞏膜內壁的接觸,可以檢測隅角閉塞。
然而,有報告稱在不進行影像平均的掃描方案中,約25%的病例無法辨識鞏膜突。
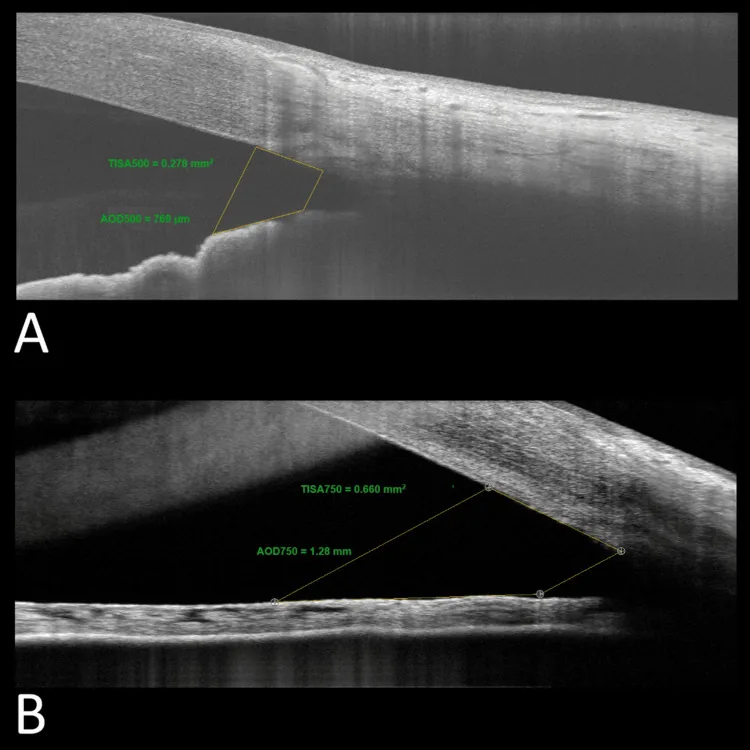
用於前房隅角定量測量的主要參數如下。
| 參數 | 縮寫 | 定義 |
|---|---|---|
| 隅角開放距離 | AOD | 鞏膜突前方500/750 μm點與虹膜之間的距離 |
| 隅角凹陷面積 | ARA | 由AOD、虹膜和角膜鞏膜內壁圍成的面積 |
| 線維柱帶虹膜間隙面積 | TISA | 從鞏膜突到AOD線的梯形面積 |
此外,還有虹膜厚度、前房寬度、水晶體前凸度(lens vault)等參數也被報導。
超音波生物顯微鏡(UBM)也用於前眼部斷層成像。比較兩者的特點。
| 項目 | AS-OCT | 超音波生物顯微鏡 |
|---|---|---|
| 原理 | 光學 | 超音波 |
| 解析度 | 15 μm | 50 μm |
| 最大掃描範圍 | 16 × 6 mm | 5 × 5 mm |
隅角鏡檢查在青光眼診療中不可或缺3),在日本通常使用Shaffer分類和Scheie分類來描述隅角所見3)。
AS-OCT是一種非接觸式檢查,儀器不會接觸眼睛。不會產生疼痛或不適。無需麻醉眼藥水,檢查時間僅需幾分鐘。
在青光眼臨床中,AS-OCT可作為隅角鏡檢查的輔助工具,或在因角膜疾病或患者不配合而難以進行隅角鏡檢查時的替代方法。由於非接觸且可在暗處進行檢查,因此可以在生理性散瞳狀態下評估隅角。
根據虹膜形態和晶狀體相對於眼前段結構的位置,可以識別瞳孔阻滯和晶狀體前突等隅角關閉機制4)。它已成為觀察淺前房、窄隅角和虹膜高褶等虹膜形態變化不可或缺的工具。
此外,在推薦雷射虹膜切開術時,它也是一種有用的患者教育工具。
隅角影像診斷設備不能替代隅角鏡檢查6)。所有疑似青光眼的患者都應進行隅角鏡檢查6)。
AS-OCT有助於識別窄隅角的虹膜形態、評估晶狀體影響以及分診隅角鏡檢查困難的眼睛6)。然而,周邊虹膜前粘連(PAS)、色素沉著和其他小梁功能障礙的繼發性原因可能被遺漏,因此應避免僅依靠隅角影像診斷進行評估6)。
AS-OCT也應用於青光眼手術的術前和術後評估。用於評估小梁切除術後濾過泡的形態以及確認眼內引流裝置的位置。
Tanito等人(2024)在PreserFlo MicroShunt(PFM)植入手術2年後的病例中,透過光柵掃描和3D AS-OCT影像清晰顯示了常規2D斷層影像難以評估的支架狀態。右眼觀察到C形變形,提示翅片可能從鞏膜袋中脫出1)。
這種C形變形在文獻中幾乎沒有報告,被認為是由周圍疤痕組織壓迫所致1)。在2D影像基礎上增加3D影像,顯著提高了支架評估的準確性1)。
透過OCT測量視盤周圍視網膜神經纖維層厚度(RNFL)和黃斑部視網膜內層厚度,可用於青光眼的結構進展判定3)。各OCT設備均搭載了檢測隨時間變化的程式。
然而,拍攝條件(如測量位置偏移、影像品質等)會影響測量值,因此需要注意不要盲目相信測量值3)。在進展期青光眼眼中,會出現地板效應,即難以檢測到進一步的變薄,因此OCT進展判定更適合相對早期的病例3)。
應避免僅憑OCT診斷青光眼,因為「超出正常範圍」的結果可能是偽陽性6)。必須結合臨床所見和視野檢查進行綜合判斷6)。
包括OCT在內的電腦影像診斷設備用於青光眼的檢測和進行性視神經病變的識別5)。隨著設備技術的進步(如高解析度SD-OCT),診斷性能有望提高5)。
Huang等人(2024)對AS-OCT在青光眼應用方面的20年(2004-2023年)文獻進行了文獻計量學分析,分析了931篇報告。美國以288篇位居首位,中國231篇,新加坡124篇。按作者統計,Aung Tin以80篇和3595次引用位居第一2)。
自2012年以來,論文數量急劇增加,2015年後每年穩定發表60篇以上2)。2018年後,隨著人工智慧(AI)的進步,研究從手動測量顯著轉向自動檢測和識別2)。
最新的研究前沿是利用深度學習自動檢測隅角閉塞2)。傳統的AS-OCT影像評估依賴於各參數的手動測量,耗時、主觀且可重複性低。
深度學習演算法直接從影像數據中學習,能夠高精度地對隅角的開放、狹窄和閉塞進行分類。基於3D深度學習的數位隅角鏡系統(DGS)在檢測窄虹膜角膜角和周邊虹膜前粘連方面,顯示出與眼科醫師相當的診斷準確性2)。
工作在1310 nm波長的FD模式AS-OCT能夠快速進行眼前段的三維立方掃描。這有望實現以下評估:
3D AS-OCT在青光眼手術裝置的術後評估中也顯示出實用性,能夠清晰顯示支架變形或位移的整體情況,而這在2D影像中難以實現1)。
光學同調斷層掃描血管攝影(OCTA)是一項快速發展的技術。它被認為比視網膜神經纖維層測量更少受到地板效應的影響,在進展期青光眼眼的進展評估中可能優於OCT,但尚未建立標準化的臨床應用方法3)。
仍處於研究階段。儘管使用深度學習演算法自動檢測隅角閉塞已顯示出高準確性2),但尚未在臨床中廣泛實用化。數據不足和診斷標準不統一等挑戰依然存在。