SS-OCT
Bước sóng: 1310 nm (bước sóng dài)
Độ xuyên sâu: Cao (chụp toàn bộ vùng trước nhãn cầu trong một màn hình)
Độ phân giải: Kém hơn SD-OCT nhưng đủ dùng trong thực tế
Máy tiêu biểu: CASIA (Công ty Tomey)

Máy chụp cắt lớp quang học vùng trước nhãn cầu (AS-OCT: Anterior Segment Optical Coherence Tomography) là thiết bị chẩn đoán hình ảnh cắt lớp quang học không tiếp xúc chuyên dụng cho vùng trước nhãn cầu. Nó thu được hình ảnh cắt lớp của nước mắt, giác mạc, mống mắt, mặt trước thể thủy tinh, góc tiền phòng và củng mạc, được sử dụng để hiểu bệnh lý của các bệnh vùng trước nhãn cầu và thực hiện các phép đo sinh trắc học khác nhau.
Hình ảnh AS-OCT lần đầu tiên được báo cáo bởi Izatt và cộng sự vào năm 1994. Ban đầu, bước sóng 830 nm giống như OCT võng mạc được sử dụng, nhưng khả năng xuyên qua các mô tán xạ như củng mạc thấp, không phù hợp để hiển thị góc. Sau đó, các thiết bị sử dụng bước sóng dài hơn 1310 nm đã được phát triển, cải thiện đáng kể khả năng xuyên qua củng mạc và tốc độ chụp.
Hiện nay, OCT miền tần số (FD-OCT) là chủ đạo, vượt trội hơn OCT miền thời gian (TD-OCT) về tốc độ đo, độ phân giải và khả năng phân tích ba chiều. FD-OCT bao gồm hai loại: swept source OCT (SS-OCT) và spectral domain OCT (SD-OCT).
SS-OCT
Bước sóng: 1310 nm (bước sóng dài)
Độ xuyên sâu: Cao (chụp toàn bộ vùng trước nhãn cầu trong một màn hình)
Độ phân giải: Kém hơn SD-OCT nhưng đủ dùng trong thực tế
Máy tiêu biểu: CASIA (Công ty Tomey)
SD-OCT
Bước sóng: 840 nm (bước sóng ngắn)
Độ xuyên sâu: Hẹp (khó chụp toàn bộ vùng trước nhãn cầu)
Độ phân giải: Cao hơn SS-OCT
Ứng dụng: Thích hợp để quan sát chi tiết giác mạc và kết mạc
AS-OCT là thiết bị chẩn đoán cho phép quan sát góc tiền phòng một cách không tiếp xúc, độ phân giải tốt hơn kính hiển vi siêu âm sinh học, nhưng không thể quan sát thể mi3). Tính hữu ích của nó như một chẩn đoán hỗ trợ trong chăm sóc bệnh tăng nhãn áp đã được công nhận rộng rãi3).
OCT đáy mắt là thiết bị thu được hình ảnh cắt lớp võng mạc, sử dụng nguồn sáng có bước sóng 840-870 nm. AS-OCT chuyên dụng để quan sát vùng trước nhãn cầu (giác mạc, góc tiền phòng, mống mắt, v.v.), và ở hệ thống SS-OCT sử dụng bước sóng dài 1310 nm để tăng khả năng xuyên qua các mô sâu. Đối tượng quan sát và bước sóng sử dụng khác nhau.
Kiểm tra AS-OCT được thực hiện ở tư thế ngồi. Bệnh nhân nhìn vào điểm cố định, người kiểm tra điều chỉnh vị trí quét và chụp ảnh. Phương pháp này không xâm lấn, không cần cốc mắt hoặc ngâm nước. Có thể chụp trong bóng tối, cho phép đánh giá góc tiền phòng ở trạng thái giãn đồng tử sinh lý. Dưới đây là các đặc điểm chính của AS-OCT:
Chỉ số quan trọng nhất khi giải thích hình ảnh AS-OCT là củng mạc gai (scleral spur). Củng mạc gai là điểm nối giữa bề mặt trong của củng mạc và độ cong của giác mạc, được nhìn thấy như một cấu trúc nhô vào trong. Bằng cách đánh giá sự tiếp xúc giữa mống mắt và thành trong giác-củng mạc, có thể phát hiện tắc góc.
Tuy nhiên, có báo cáo rằng khoảng 25% trường hợp không thể nhìn thấy củng mạc gai với giao thức quét không lấy trung bình hình ảnh.
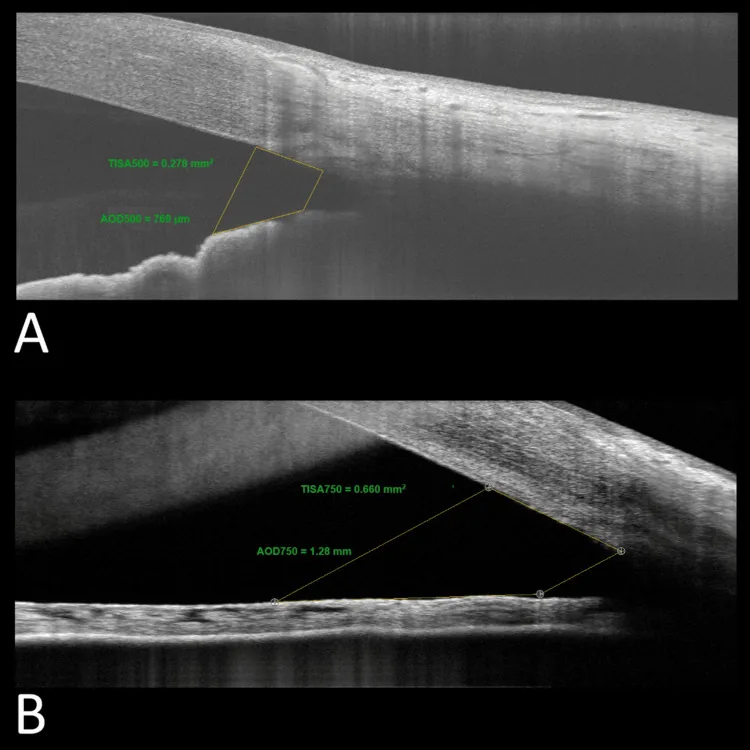
Dưới đây là các thông số chính được sử dụng trong đo lường định lượng góc tiền phòng.
| Thông số | Viết tắt | Định nghĩa |
|---|---|---|
| Khoảng cách mở góc | AOD | Khoảng cách giữa điểm cách mào củng mạc 500/750 μm và mống mắt |
| Diện tích lõm góc | ARA | Diện tích được giới hạn bởi AOD, mống mắt và thành trong giác-củng mạc |
| Diện tích khe giữa bè và mống mắt | TISA | Diện tích hình thang từ mào củng mạc đến đường AOD |
Ngoài ra, còn có các báo cáo về độ dày mống mắt, chiều rộng tiền phòng và độ nhô của thủy tinh thể (lens vault).
Kính hiển vi siêu âm sinh học (UBM) cũng được sử dụng để chụp cắt lớp đoạn trước. Dưới đây là so sánh đặc điểm của cả hai.
| Mục | AS-OCT | Kính hiển vi siêu âm |
|---|---|---|
| Nguyên lý | Quang học | Siêu âm |
| Độ phân giải | 15 μm | 50 μm |
| Phạm vi quét tối đa | 16 × 6 mm | 5 × 5 mm |
Khám góc tiền phòng (gonioscopy) là cần thiết trong chăm sóc bệnh tăng nhãn áp 3), và việc mô tả các dấu hiệu góc bằng phân loại Shaffer và phân loại Scheie thường được sử dụng ở Nhật Bản 3).
AS-OCT là phương pháp khám không tiếp xúc, không có dụng cụ nào chạm vào mắt. Không gây đau hay khó chịu. Không cần nhỏ thuốc tê, và thời gian khám chỉ vài phút.
Trong thực hành lâm sàng bệnh tăng nhãn áp, AS-OCT hữu ích như một công cụ hỗ trợ cho gonioscopy, hoặc thay thế khi gonioscopy khó thực hiện do bệnh giác mạc hoặc bệnh nhân không hợp tác. Vì không tiếp xúc và có thể thực hiện trong bóng tối, nó cho phép đánh giá góc tiền phòng dưới trạng thái giãn đồng tử sinh lý.
Dựa trên hình thái mống mắt và vị trí của thủy tinh thể so với các cấu trúc tiền phòng, có thể phân biệt các cơ chế đóng góc như block đồng tử hay nhô thủy tinh thể ra trước 4). Nó trở nên không thể thiếu để quan sát các thay đổi hình thái mống mắt như tiền phòng nông, góc hẹp, và mống mắt dạng cao nguyên (plateau iris).
Cũng hữu ích như một công cụ giáo dục bệnh nhân khi khuyến nghị mở mống mắt bằng laser.
Các thiết bị chẩn đoán hình ảnh góc không thể thay thế gonioscopy 6). Gonioscopy nên được thực hiện trên tất cả bệnh nhân nghi ngờ tăng nhãn áp 6).
AS-OCT hữu ích trong việc xác định hình thái mống mắt ở góc hẹp, đánh giá ảnh hưởng của thủy tinh thể, và phân loại các mắt khó khám bằng gonioscopy 6). Tuy nhiên, vì có thể bỏ sót dính mống mắt – giác mạc ngoại vi (PAS), sắc tố, và các nguyên nhân thứ phát khác của rối loạn chức năng bè, nên tránh đánh giá chỉ dựa trên hình ảnh góc 6).
AS-OCT cũng được ứng dụng trong đánh giá trước và sau phẫu thuật tăng nhãn áp. Nó được sử dụng để đánh giá hình thái bọng lọc (bleb) sau phẫu thuật cắt bè, và xác nhận vị trí của thiết bị dẫn lưu nội nhãn.
Tanito và cộng sự (2024) đã báo cáo một trường hợp sau hai năm cấy ghép PreserFlo MicroShunt (PFM), trong đó tình trạng của stent, vốn khó đánh giá bằng hình ảnh 2D thông thường, đã được hiển thị rõ ràng bằng cách sử dụng quét raster và chụp ảnh AS-OCT 3D. Ở mắt phải, biến dạng hình chữ C đã được xác nhận, cho thấy khả năng vây đã thoát ra khỏi túi củng mạc 1).
Biến dạng hình chữ C này hiếm khi được báo cáo trong y văn và được cho là do sự chèn ép từ mô sẹo xung quanh 1). Việc bổ sung hình ảnh 3D vào hình ảnh 2D đã cho thấy sự cải thiện đáng kể về độ chính xác của đánh giá stent 1).
Đo độ dày lớp sợi thần kinh võng mạc quanh gai thị (RNFL) và độ dày lớp võng mạc bên trong hoàng điểm bằng OCT có thể được sử dụng để xác định tiến triển cấu trúc của bệnh tăng nhãn áp 3). Mỗi máy OCT đều được trang bị chương trình phát hiện thay đổi theo thời gian.
Tuy nhiên, cần thận trọng không nên tin tưởng hoàn toàn vào các giá trị đo được, vì các điều kiện chụp (như sai lệch vị trí đo, chất lượng hình ảnh) ảnh hưởng đến giá trị đo 3). Ở những mắt bị tăng nhãn áp tiến triển, xảy ra hiệu ứng sàn (floor effect) khiến khó phát hiện thêm sự mỏng đi, do đó xác định tiến triển bằng OCT phù hợp với các trường hợp tương đối sớm 3).
Cần tránh chẩn đoán bệnh tăng nhãn áp chỉ bằng OCT, vì kết quả “ngoài phạm vi bình thường” có thể là dương tính giả 6). Đánh giá toàn diện với các phát hiện lâm sàng và kiểm tra thị trường là rất cần thiết 6).
Các thiết bị chẩn đoán hình ảnh máy tính, bao gồm OCT, được sử dụng để phát hiện bệnh tăng nhãn áp và xác định bệnh thần kinh thị giác tiến triển 5). Với sự phát triển của công nghệ thiết bị (như SD-OCT độ phân giải cao), hiệu suất chẩn đoán được kỳ vọng sẽ cải thiện 5).
Không thể. Mặc dù AS-OCT có ưu điểm chụp ảnh không tiếp xúc trong điều kiện tối, nhưng một số phát hiện về góc như dính mống mắt trước ngoại vi, sắc tố và tân mạch có thể khó phát hiện bằng AS-OCT 6). Nên thực hiện nội soi góc tiền phòng cho tất cả bệnh nhân nghi ngờ tăng nhãn áp 6).
Huang và cộng sự (2024) đã thực hiện phân tích trắc lượng thư mục trong 20 năm (2004–2023) về các ứng dụng AS-OCT trong bệnh tăng nhãn áp, phân tích 931 báo cáo. Hoa Kỳ đứng đầu với 288 báo cáo, tiếp theo là Trung Quốc với 231 và Singapore với 124. Về tác giả, Aung Tin là người có nhiều công bố nhất với 80 báo cáo và 3595 lượt trích dẫn 2).
Số lượng bài báo tăng mạnh sau năm 2012 và từ năm 2015, hơn 60 bài được công bố ổn định mỗi năm 2). Từ năm 2018, với sự tiến bộ của trí tuệ nhân tạo (AI), sự chuyển dịch nghiên cứu từ đo lường thủ công sang phát hiện và nhận dạng tự động trở nên rõ rệt 2).
Một trong những hướng nghiên cứu mới nhất là phát hiện tự động tắc góc bằng học sâu (deep learning) 2). Đánh giá hình ảnh AS-OCT thông thường phụ thuộc vào đo lường thủ công các thông số, tốn thời gian, chủ quan và độ tái lập thấp.
Các thuật toán học sâu có khả năng học trực tiếp từ dữ liệu hình ảnh và phân loại góc mở, hẹp hay đóng với độ chính xác cao. Hệ thống nội soi góc tiền phòng kỹ thuật số dựa trên học sâu 3D (DGS) cho thấy độ chính xác chẩn đoán cao tương đương bác sĩ nhãn khoa trong phát hiện góc mống mắt-giác mạc hẹp và dính mống mắt trước ngoại vi 2).
Với AS-OCT chế độ FD hoạt động ở bước sóng 1310 nm, việc quét khối 3D nhanh vùng tiền phòng của mắt đã trở nên khả thi. Điều này được kỳ vọng cho phép đánh giá sau:
AS-OCT 3D cũng đã được chứng minh hữu ích trong đánh giá sau phẫu thuật các thiết bị glôcôm, cho phép hình dung rõ ràng toàn bộ biến dạng và lệch vị trí của stent, điều khó thực hiện với hình ảnh 2D 1).
Chụp mạch cắt lớp quang học (OCTA) là công nghệ đang phát triển nhanh chóng. Được cho là ít bị ảnh hưởng bởi hiệu ứng sàn hơn so với đo lớp sợi thần kinh võng mạc, và có thể ưu việt hơn OCT trong xác định tiến triển ở mắt glôcôm giai đoạn nặng, nhưng phương pháp sử dụng chuẩn hóa trong thực hành lâm sàng vẫn chưa được thiết lập 3).
Vẫn đang trong giai đoạn nghiên cứu. Phát hiện tự động tắc góc bằng thuật toán học sâu đã cho thấy độ chính xác cao 2), nhưng chưa được ứng dụng lâm sàng rộng rãi. Vẫn còn những thách thức như thiếu dữ liệu và thống nhất tiêu chuẩn chẩn đoán.