Ưu điểm của phẫu thuật cắt bè

Phẫu thuật cắt củng mạc sâu không thủng (Deep Sclerectomy / NPDS)
1. Phẫu thuật cắt củng mạc sâu không xuyên thủng (NPDS) là gì?
Phần tiêu đề “1. Phẫu thuật cắt củng mạc sâu không xuyên thủng (NPDS) là gì?”Phẫu thuật cắt củng mạc sâu không xuyên thủng (NPDS) là phẫu thuật glôcôm được Kozlov và Fyodorov báo cáo vào năm 1989 1). Sau khi cắt bỏ vạt củng mạc sâu và loại bỏ thành ngoài (mái) của ống Schlemm, bè củng mạc-giác mạc cạnh ống được bóc tách để thúc đẩy lọc thủy dịch qua bè củng mạc-giác mạc và cửa sổ màng Descemet (TDM) 1)2).
Đặc điểm lớn nhất của NPDS là không xuyên thủng tiền phòng 1). Bè củng mạc-giác mạc cạnh ống là vị trí có sức cản dòng chảy thủy dịch lớn nhất, và việc loại bỏ nó làm tăng dòng chảy thủy dịch và hạ nhãn áp. Bằng cách tránh giảm áp đột ngột tiền phòng, nguy cơ các biến chứng nghiêm trọng liên quan đến phẫu thuật xuyên thủng như nhãn áp thấp, bong hắc mạc và mất tiền phòng được giảm thiểu 1)4).
Lịch sử phẫu thuật lọc không xuyên thủng bắt đầu từ năm 1964 với phẫu thuật mở xoang của Kasnov và Walker. Qua nhiều thập kỷ sau đó, nó đã được cải tiến và thiết lập thành NPDS. Ở châu Âu, đây là lựa chọn chính cho phẫu thuật glôcôm và được phổ biến rộng rãi, nhưng do khó khăn về kỹ thuật và đường cong học tập dài, tần suất thực hiện thấp ở Hoa Kỳ 1).
Lợi ích của NPDS
Giảm biến chứng nhãn áp thấp: Nguy cơ nhãn áp thấp và bong hắc mạc thấp 1)
Ức chế tiến triển đục thủy tinh thể: Tỷ lệ hình thành đục thủy tinh thể thấp hơn so với phẫu thuật cắt bè 1)
Giảm chăm sóc sau phẫu thuật: Gánh nặng quản lý bọng lọc ít hơn 1)
NPDS là thủ thuật lọc thủy dịch qua màng bè mà không xuyên thủng tiền phòng, trong khi phẫu thuật cắt bè xuyên thủng toàn bộ độ dày tiền phòng để dẫn lưu thủy dịch. NPDS có ít biến chứng sau phẫu thuật nghiêm trọng hơn như nhãn áp thấp và bong hắc mạc, nhưng hiệu quả hạ nhãn áp lâu dài có xu hướng kém hơn một chút so với phẫu thuật cắt bè. Các phân tích tổng hợp báo cáo rằng hiệu quả hạ nhãn áp của cả hai thủ thuật là tương đương, nhưng phẫu thuật cắt bè có xu hướng giảm số lượng thuốc sau phẫu thuật.
3. Chỉ định và Chống chỉ định
Phần tiêu đề “3. Chỉ định và Chống chỉ định”NPDS được chỉ định cho bệnh tăng nhãn áp góc mở nguyên phát và thứ phát 1)2). Các trường hợp chính là những trường hợp nhãn áp không thể kiểm soát bằng liệu pháp thuốc tối đa dung nạp được hoặc liệu pháp laser. Tính hữu ích của nó cũng đã được báo cáo trong bệnh tăng nhãn áp bẩm sinh 4).
Trong bệnh tăng nhãn áp thứ phát do viêm màng bồ đào, NPDS có thể có lợi vì tình trạng viêm sau phẫu thuật giảm so với phẫu thuật xuyên thủng. Mắt có trục nhãn cầu dài có nguy cơ cao bị nhãn áp thấp sau phẫu thuật lọc xuyên thủng, do đó cần xem xét chỉ định NPDS.
| Phân loại | Bệnh mục tiêu |
|---|---|
| Chỉ định | Tăng nhãn áp góc mở nguyên phát và thứ phát |
| Chống chỉ định tuyệt đối | Góc đóng, tăng nhãn áp tân mạch |
| Chống chỉ định tương đối | Góc hẹp, glôcôm chấn thương |
Glôcôm góc đóng và glôcôm tân mạch là chống chỉ định tuyệt đối vì không thể mong đợi dòng thủy dịch qua TDM. Trong glôcôm góc hẹp, có thể thực hiện thủ thuật nếu góc được mở bằng phẫu thuật tái tạo thể thủy tinh.
4. Kỹ thuật phẫu thuật
Phần tiêu đề “4. Kỹ thuật phẫu thuật”Rạch kết mạc và thuốc kháng chuyển hóa
Phần tiêu đề “Rạch kết mạc và thuốc kháng chuyển hóa”Rạch kết mạc được thực hiện theo phương pháp dựa trên rìa hoặc dựa trên vòm. Không có sự khác biệt về hiệu quả hạ nhãn áp giữa hai phương pháp. Để giảm nguy cơ xơ hóa, thuốc kháng chuyển hóa (MMC hoặc 5-FU) được bôi rộng nhất có thể về phía sau 2).
Tạo vạt củng mạc nông
Phần tiêu đề “Tạo vạt củng mạc nông”Vạt củng mạc nông được tạo hình tam giác, hình chữ nhật hoặc hình thang. Độ dày từ 1/3 đến 1/2 củng mạc, chiều dài 3-5 mm. Vạt này đóng vai trò là mái của buồng giảm áp 2).
Vạt củng mạc sâu và mở ống Schlemm
Phần tiêu đề “Vạt củng mạc sâu và mở ống Schlemm”Bóc tách bắt đầu từ phía sau ở lớp sâu gần khoang trên màng mạch, tiến về phía trước để xác định gai củng mạc và ống Schlemm 2). Mái của ống Schlemm được loại bỏ, và bè củng mạc cùng thành trong của ống Schlemm được bóc tách nhẹ nhàng bằng kẹp bao. Ở bước này, điều quan trọng là tránh ấn vào nhãn cầu để ngăn thủng TDM.
Chọc dịch tiền phòng trước khi bóc tách vạt sâu làm giảm phồng bè và giảm nguy cơ thủng. Nếu xảy ra thủng, được xử lý bằng cắt mống mắt vi thể.
Đặt mảnh ghép
Phần tiêu đề “Đặt mảnh ghép”Để duy trì khoang củng mạc (hồ củng mạc) sau phẫu thuật, đôi khi sử dụng thiết bị duy trì khoang 2).
Mô cấy không tiêu
T-flux®: Mô cấy acrylic ưa nước cao làm từ poly-Megma®. Cánh tay hình chữ T được đưa vào lỗ mở của ống Schlemm.
Esnoper®: Mô cấy mới làm từ polymer acrylic không tiêu.
Mô cấy tiêu và các loại khác
Aquaflow®: Mô cấy collagen hình trụ. Sau khi đặt, nó hấp thụ nước và thể tích tăng gấp ba lần, phân hủy trong vòng 6-9 tháng.
SK-gel®: Làm từ axit hyaluronic liên kết ngang. Healon GV (chất đàn hồi nhớt) cũng được sử dụng để duy trì không gian.
Phẫu thuật cắt củng mạc hỗ trợ laser CO2 (CLASS)
Phần tiêu đề “Phẫu thuật cắt củng mạc hỗ trợ laser CO2 (CLASS)”Hệ thống quét laser CO2 (IOPtiMate) có hiệu quả trong việc làm bay hơi mô khô, cho phép làm mỏng mô củng mạc có kiểm soát đồng thời xử lý chính xác ống Schlemm và cửa sổ TDM. Laser CO2 hồng ngoại bị thủy dịch hấp thụ và chặn lại, do đó có cơ chế tự điều chỉnh để ngăn thủng nội nhãn. So với NPDS thông thường, đường cong học tập ngắn hơn và thời gian phẫu thuật ngắn hơn.
Chọc góc tiền phòng (Goniopuncture)
Phần tiêu đề “Chọc góc tiền phòng (Goniopuncture)”Sau NPDS, sức cản dòng chảy thủy dịch qua TDM có thể tăng theo thời gian, dẫn đến tăng áp lực nội nhãn 5). Trong trường hợp này, một lỗ xuyên suốt được tạo ra trong TDM bằng cách sử dụng chọc góc tiền phòng bằng laser Nd:YAG (LGP) để giảm sức cản dòng chảy.
| Mục | Cài đặt |
|---|---|
| Laser | Nd:YAG (chuyển mạch Q) |
| Năng lượng ban đầu | 2 mJ |
| Điểm cuối | Xuất hiện bọng lọc vi thể |
Trước phẫu thuật, nhỏ pilocarpine 2% và gây tê tại chỗ, chiếu xạ bờ trước của TDM trong khi quan sát góc tiền phòng bằng kính tiếp xúc. Không khuyến cáo thực hiện LGP trong vòng 3 tháng sau phẫu thuật do nguy cơ nhãn áp thấp hoặc mắc kẹt mống mắt. Biến chứng thường gặp nhất sau LGP là sa hoặc mắc kẹt mống mắt (lên đến 17,6%).
Hình thái bọng lọc sau chọc góc có thể bị ảnh hưởng bởi tình trạng lỏng lẻo kết mạc 5). Ở những mắt có kết mạc lỏng lẻo, sự gia tăng đột ngột dòng thủy dịch do LGP có thể sử dụng kết mạc lỏng lẻo làm đường dẫn có điện trở thấp, gây ra sự mở rộng bất thường của bọng lọc xuống dưới. Hiện tượng này thường tự thoái lui, nhưng điều quan trọng là phải kiểm tra tình trạng lỏng lẻo kết mạc trước phẫu thuật và phản ánh trong quản lý hậu phẫu 5).
Chọc góc là một thủ thuật laser Nd:YAG được thực hiện sau NPDS khi nhãn áp tăng do dày TDM. Một lỗ xuyên toàn bộ chiều dày được tạo ra trên TDM dưới kính soi góc để giảm sức cản dòng chảy thủy dịch vào khoang dưới kết mạc. Năng lượng ban đầu khoảng 2 mJ được sử dụng, và điểm cuối là sự xuất hiện của bọng lọc vi thể. Không khuyến cáo thực hiện trong vòng 3 tháng sau phẫu thuật do nguy cơ nhãn áp thấp. Biến chứng thường gặp nhất là mắc kẹt mống mắt (lên đến 17,6%).
5. Kết quả điều trị và biến chứng
Phần tiêu đề “5. Kết quả điều trị và biến chứng”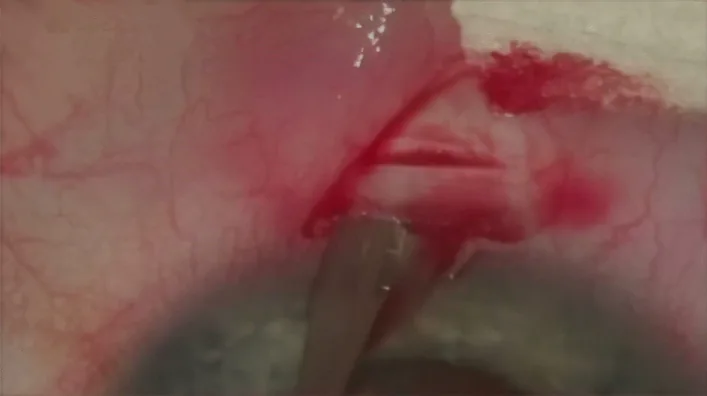
Kết quả điều trị
Phần tiêu đề “Kết quả điều trị”Một số phân tích tổng hợp so sánh NPDS với phẫu thuật cắt bè đã được báo cáo 1)3). Về lâu dài, phẫu thuật cắt bè có xu hướng vượt trội hơn trong việc hạ nhãn áp, nhưng một số thử nghiệm ngẫu nhiên có đối chứng báo cáo hiệu quả tương đương giữa hai phương pháp 2). Số lượng thuốc hạ nhãn áp sau phẫu thuật có xu hướng cao hơn ở NPDS 1).
Mặt khác, NPDS có ít biến chứng liên quan đến nhãn áp thấp hơn đáng kể và tỷ lệ tiến triển đục thủy tinh thể có xu hướng thấp hơn 1). Giảm gánh nặng quản lý hậu phẫu cũng là một lợi thế lâm sàng.
Biến chứng
Phần tiêu đề “Biến chứng”NPDS thường có hồ sơ an toàn tốt, nhưng có những biến chứng đặc hiệu 1)4).
Các biến chứng trong phẫu thuật phổ biến nhất là không xác định được ống Schlemm và thủng TDM. Thủng TDM được báo cáo lên đến 30%, và thủng lớn dẫn đến kẹt mống mắt, cần chuyển đổi sang phẫu thuật cắt bè củng mạc 7).
Về biến chứng sau phẫu thuật, nhãn áp thấp thường gặp ở giai đoạn sớm, nhưng thường không cần điều trị nếu không kèm tiền phòng nông hoặc bệnh hoàng điểm. Bong màng Descemet có thể xảy ra vài tuần đến vài tháng sau phẫu thuật.
Một biến chứng hiếm gặp, đã được báo cáo trường hợp một nam thanh niên 16 tuổi bị rách võng mạc khổng lồ 160 độ 2 tuần sau NPDS điều trị glôcôm bẩm sinh 4). Bệnh nhân này có mắt bò và cận thị, và sự hóa lỏng sớm dịch kính do cận thị được coi là yếu tố nguy cơ gây rách võng mạc 4). Đã được xử trí bằng cắt dịch kính và chèn dầu silicone.
Trong một trường hợp thực hiện NPDS sau DSAEK, thủng trong quá trình thao tác TDM dẫn đến trật hoàn toàn mảnh ghép nội mô, nhưng đã tự tái bám sau 4 tuần 6). Mảnh ghép đường kính lớn có thể làm tắc cấu trúc góc và cản trở thành công của NPDS 6).
Biến chứng trong phẫu thuật thường gặp nhất là thủng TDM (lên đến 30%) và không xác định được ống Schlemm; thủng lớn cần chuyển đổi sang phẫu thuật cắt bè củng mạc. Nhãn áp thấp sớm sau phẫu thuật thường gặp nhưng thường tự cải thiện. Các biến chứng hiếm gặp như rách võng mạc khổng lồ và bong màng Descemet đã được báo cáo. Kẹt mống mắt sau chọc góc (lên đến 17,6%) cũng cần chú ý. So với phẫu thuật cắt bè củng mạc, các biến chứng nghiêm trọng như bệnh hoàng điểm do nhãn áp thấp, bong hắc mạc và nhiễm trùng bọng lọc ít hơn đáng kể.
7. Nghiên cứu mới nhất và triển vọng tương lai
Phần tiêu đề “7. Nghiên cứu mới nhất và triển vọng tương lai”XEN-DS (Phẫu thuật cắt củng mạc sâu tăng cường XEN)
Phần tiêu đề “XEN-DS (Phẫu thuật cắt củng mạc sâu tăng cường XEN)”XEN-DS (phẫu thuật cắt củng mạc sâu tăng cường XEN) đã được báo cáo như một kỹ thuật mới kết hợp stent gel XEN với NPDS 7). Một vạt củng mạc nông được tạo ra cách NPDS thông thường 2 mm về phía sau, và stent gel XEN được đưa vào tiền phòng từ thành trước của vết cắt củng mạc sâu 7).
Sau khi thực hiện XEN-DS cho một bệnh nhân 96 tuổi bị glôcôm giả tróc bao, nhãn áp sau phẫu thuật ổn định ở mức 5-8 mmHg trong 6 tháng, và giá trị MD thị trường cải thiện từ -9,6 dB lên -1,5 dB 7). Không có biến chứng trong và sau phẫu thuật, và không cần can thiệp bổ sung như chích kim 7).
XEN-DS là một kỹ thuật kết hợp ưu điểm của dẫn lưu trong củng mạc qua hồ củng mạc của NPDS và kiểm soát thủy dịch chuẩn hóa cũng như hình thái bọng lọc tốt của stent XEN 7). Nó có thể loại bỏ nhu cầu chọc góc, phù hợp cho bệnh nhân khó tái khám. Hiện tại, các nghiên cứu lâm sàng đang được tiến hành để xác nhận hiệu quả và độ an toàn lâu dài 7).
Ảnh hưởng của Chùng kết mạc đến Hình thái Bọng Lọc
Phần tiêu đề “Ảnh hưởng của Chùng kết mạc đến Hình thái Bọng Lọc”Đã có báo cáo về trường hợp bọng lọc lan rộng xuống dưới ở mắt có chùng kết mạc sau chọc góc 5). Chùng kết mạc đang được công nhận là yếu tố giải phẫu ảnh hưởng đến động lực thủy dịch sau phẫu thuật, cho thấy tầm quan trọng của việc đánh giá tình trạng kết mạc trong lập kế hoạch trước phẫu thuật cho các phẫu thuật tạo bọng lọc 5).
8. Tài liệu tham khảo
Phần tiêu đề “8. Tài liệu tham khảo”
- European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2025.
- American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. 2025.
- 日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
- Felemban MN, Alshehri M, Aljahdali FF, et al. Uncommon Complication Post-deep Sclerectomy: Giant Retinal Tear. Cureus. 2024;16(2):e53854.
- Alhazmi A, Alharthi F, Qedair J. Inferior extension filtering bleb formation after laser goniopuncture in a patient with conjunctivochalasis. Am J Ophthalmol Case Rep. 2026;41:102526.
- Salam A. Deep sclerectomy after DSAEK: A cautionary tale. BMJ Case Rep. 2021;14:e237541.
- Niegowski LJ, Gillmann K, Baumgartner JM. XEN-Augmented Deep Sclerectomy: Step-by-step Description of a Novel Surgical Technique for the Management of Open-angle Glaucoma. J Curr Glaucoma Pract. 2021;15(3):144-148.
