Lõm góc (angle recession)
Vị trí đứt: Giữa cơ vòng thể mi (cơ Müller) và cơ dọc (cơ Brücke)
Đặc điểm: Thể mi di chuyển ra sau, làm cho góc trông rộng ra.
Biến chứng: Tăng nhãn áp muộn do rối loạn chức năng bè củng mạc (glôcôm do lõm góc).

Lõm góc (angle recession) là tình trạng xảy ra đứt giữa cơ vòng thể mi (cơ Müller) và cơ dọc (cơ Brücke), khiến thể mi di chuyển ra sau cùng với mống mắt. Còn được gọi là bong góc.
Lõm góc xảy ra như một biến chứng của chấn thương mắt đụng dập. Lõm góc được tìm thấy ở hầu hết bệnh nhân chấn thương đụng dập kèm xuất huyết tiền phòng, và mức độ chấn thương càng nặng thì tỷ lệ mắc càng cao. Thường không trở thành vấn đề ngay sau chấn thương, mà lần đầu tiên được nhận biết khi glôcôm phát triển vài năm sau.
Lõm góc (angle recession)
Vị trí đứt: Giữa cơ vòng thể mi (cơ Müller) và cơ dọc (cơ Brücke)
Đặc điểm: Thể mi di chuyển ra sau, làm cho góc trông rộng ra.
Biến chứng: Tăng nhãn áp muộn do rối loạn chức năng bè củng mạc (glôcôm do lõm góc).
Thoát thể mi (cyclodialysis)
Vị trí đứt: Tại chỗ bám của thể mi với củng mạc
Đặc điểm: Thể mi tách khỏi củng mạc, và góc thông với khoang trên hắc mạc.
Biến chứng: Hạ nhãn áp rõ rệt, bệnh hoàng điểm do hạ nhãn áp. Gây hạ nhãn áp nặng hơn so với lõm góc.
Bản thân lõm góc không cần can thiệp đặc biệt. Tuy nhiên, cần điều trị xuất huyết tiền phòng và hạ nhãn áp kèm theo, đồng thời theo dõi lâu dài để phát hiện khả năng phát triển glôcôm trong tương lai. Điều quan trọng là giải thích cho bệnh nhân về khả năng tăng nhãn áp và đảm bảo tái khám định kỳ.
Bản thân lõm góc không gây triệu chứng cơ năng. Triệu chứng thay đổi tùy theo loại và mức độ tổn thương kèm theo.
Dấu hiệu soi góc tiền phòng là quan trọng nhất.
Các dấu hiệu khác:
Nghỉ ngơi và ngủ với đầu cao là cơ bản. Do nguy cơ chảy máu lại, tránh soi góc tiền phòng khi còn xuất huyết. Tránh dùng thuốc gây chảy máu như aspirin. Nếu nhãn áp cao, kiểm soát bằng thuốc nhỏ mắt.
Tăng áp lực nội nhãn đột ngột do lực cùn là nguyên nhân gây lõm góc tiền phòng. Khi lực tác động lên mắt, áp lực nội nhãn tăng tức thời, gây rách giữa các lớp cơ thể mi ở vùng góc chịu ứng suất lớn nhất.
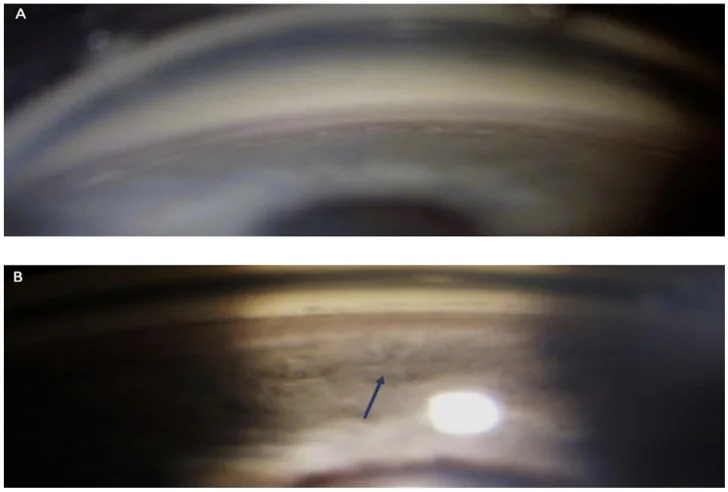
Để chẩn đoán xác định lõm góc, soi góc là cần thiết. Trong khám mắt chi tiết sau chấn thương, nếu có xuất huyết tiền phòng, luôn phải xem xét khả năng kèm lõm góc.
Các dấu hiệu đặc trưng là tăng khoảng cách từ chân mống mắt đến gai củng mạc và dải mi rộng màu xám. Để đánh giá chính xác phạm vi và mức độ lõm góc, so sánh với mắt lành (không bị thương) là quan trọng.
Trong khi còn xuất huyết tiền phòng, có nguy cơ chảy máu lại, do đó nên tránh soi góc cho đến khi máu được hấp thu.
| Xét nghiệm | Mục đích | Ghi chú |
|---|---|---|
| Soi góc | Đánh giá phạm vi và mức độ lõm góc (so sánh với mắt lành) | Chống chỉ định trong khi xuất huyết tiền phòng |
| Kính hiển vi siêu âm sinh học (UBM) | Đánh giá cấu trúc chi tiết của thể mi và chân mống mắt | Có thể thực hiện ngay cả khi có xuất huyết tiền phòng |
| OCT đoạn trước | Đánh giá không tiếp xúc cấu trúc góc tiền phòng | Đơn giản hơn so với UBM |
| Đo nhãn áp | Phát hiện tăng nhãn áp cấp tính và glôcôm mạn tính | Đo định kỳ dài hạn rất quan trọng |
| Khám đáy mắt | Xác nhận tổn thương võng mạc và dịch kính | Lõm góc và tổn thương võng mạc thường đi kèm |
Bản thân lõm góc không cần can thiệp đặc biệt. Đối tượng điều trị là các biến chứng kèm theo: xuất huyết tiền phòng, nhãn áp thấp và glôcôm lõm góc.
Đối với nhãn áp thấp, trước tiên điều trị nội khoa bảo tồn, nếu kéo dài thì điều trị phẫu thuật.
Điều trị nội khoa (ví dụ đơn thuốc):
Kết hợp hai thuốc trên là phương pháp cơ bản.
Điều trị phẫu thuật (nếu nhãn áp thấp kéo dài dù dùng thuốc):
Glôcôm lõm góc xuất hiện sau nhiều năm đến nhiều thập kỷ sau chấn thương được điều trị theo glôcôm góc mở.
| Giai đoạn điều trị | Lựa chọn | Ghi chú |
|---|---|---|
| Lựa chọn đầu tiên | Thuốc nhỏ prostaglandin (PG) và thuốc chẹn beta | Ức chế sản xuất thủy dịch hoặc tăng cường thoát lưu |
| Lựa chọn thứ hai | Thuốc nhỏ mắt ức chế men carbonic anhydrase (CAI) và thuốc chủ vận alpha-2 | Kết hợp nhiều loại thuốc |
| Điều trị bằng laser | Tạo hình bè củng mạc chọn lọc (SLT) | Hiệu quả hạn chế do tổn thương bè củng mạc |
| Phẫu thuật | Phẫu thuật cắt bè củng mạc và đặt shunt ống | Các trường hợp kháng thuốc |
Có thể xảy ra từ vài năm đến vài thập kỷ sau chấn thương. Lõm góc càng rộng (đặc biệt ≥180°) thì nguy cơ càng cao. Sau giai đoạn nhãn áp thấp ban đầu, nhãn áp có thể tăng lên sau vài năm. Theo dõi định kỳ nhãn áp, thị trường và đáy mắt rất quan trọng để phát hiện sớm.
Khi một lực cùn bên ngoài tác động lên mắt, áp lực nội nhãn tăng đột ngột. Áp lực này làm giãn vùng rìa giác mạc, đẩy thủy dịch ra phía sau và về phía góc tiền phòng, làm giãn mống mắt. Chuỗi thay đổi vật lý này gây tổn thương chân mống mắt.
Cơ thể mi bao gồm ba lớp: cơ vòng (cơ Müller), cơ dọc (cơ Brücke) và cơ tỏa tròn. Sự thay đổi áp lực đột ngột do lực cùn gây ra vết rách giữa cơ vòng và cơ dọc, vốn yếu về mặt giải phẫu. Vết rách này là bản chất của lõm góc.
Tại thời điểm chấn thương, bè củng giác mạc bị tổn thương vật lý. Tổn thương này gây cản trở dòng chảy thủy dịch, dẫn đến tăng nhãn áp. Thường không biểu hiện ngay sau chấn thương, mà phát triển sau một thời gian tiềm ẩn từ vài năm đến vài thập kỷ khi khả năng bù trừ chức năng của bè củng giác mạc suy giảm.
Các cơ chế cụ thể có thể bao gồm:
Khi có kèm ly giải thể mi (cyclodialysis), cơ chế bệnh sinh khác. Khi thể mi bong ra khỏi củng mạc, góc tiền phòng thông với khoang trên hắc mạc, khiến thủy dịch chảy ồ ạt vào khoang trên hắc mạc. Kết quả là nhãn áp thấp rõ rệt và bệnh hoàng điểm do nhãn áp thấp. Nếu ly giải thể mi tự đóng hoặc được điều trị đóng, có thể xảy ra tăng nhãn áp đột ngột.
Lõm góc là vết rách giữa cơ vòng và cơ dọc của thể mi, chỉ xảy ra thay đổi vị trí tương đối của thể mi. Ly giải thể mi là tình trạng thể mi bong khỏi củng mạc, làm góc tiền phòng thông với khoang trên hắc mạc. Ly giải thể mi gây nhãn áp thấp rõ rệt hơn và ảnh hưởng thị lực lớn hơn. Trong chấn thương nặng, cả hai có thể xảy ra đồng thời.
Các phương pháp đánh giá định lượng góc tụt bằng OCT đoạn trước và UBM đang tiến bộ. Nghiên cứu đang được tiến hành để đo lường khách quan phạm vi và độ sâu của góc tụt và sử dụng chúng như yếu tố dự đoán nguy cơ glôcôm. 2)
Một nghiên cứu theo dõi tỷ lệ mắc glôcôm dài hạn ở các trường hợp góc tụt ≥180° cho thấy nguy cơ mắc bệnh sau 5-10 năm chấn thương cao hơn đáng kể so với mắt bình thường. Phạm vi góc tụt và mức độ tổn thương bè đang được xem xét như các yếu tố dự đoán độc lập cho sự phát triển glôcôm. 1)
Việc áp dụng phẫu thuật glôcôm xâm lấn tối thiểu (MIGS) cho glôcôm góc tụt đang được nghiên cứu. Trong glôcôm góc tụt có tổn thương bè, hiệu quả của MIGS nhắm vào bè có thể bị hạn chế, và hiệu quả của các phương pháp tạo đường dẫn lưu vào khoang trên màng mạch hoặc dưới kết mạc đang được đánh giá.