Đứt mống mắt (iridodialysis)
Vị trí tổn thương: Mống mắt đứt tại điểm bám vào thể mi
Ảnh hưởng chính: Lệch đồng tử, tán xạ ánh sáng, song thị một mắt
Dấu hiệu đèn khe: Khe hở hình lưỡi liềm hoặc bán nguyệt

Đứt chân mống mắt (iridodialysis) là tình trạng chân mống mắt bị đứt và tách khỏi thể mi và gờ củng mạc. Chân mống mắt là phần mỏng nhất của mống mắt, dễ bị đứt do lực kéo căng trong chấn thương tù.
Đứt mống mắt (iridodialysis)
Vị trí tổn thương: Mống mắt đứt tại điểm bám vào thể mi
Ảnh hưởng chính: Lệch đồng tử, tán xạ ánh sáng, song thị một mắt
Dấu hiệu đèn khe: Khe hở hình lưỡi liềm hoặc bán nguyệt
Lõm góc (angle recession)
Vị trí tổn thương: Khe hở giữa cơ vòng và cơ dọc của thể mi
Ảnh hưởng chính: Biến động nhãn áp, nguy cơ glôcôm lâu dài
Dấu hiệu đèn khe: Góc mở rộng, dải thể mi giãn rộng
Đứt thể mi (cyclodialysis)
Vị trí tổn thương: Thể mi bong ra khỏi củng mạc
Ảnh hưởng chính: Nhãn áp thấp (hình thành đường thoát dịch thủy dịch bất thường)
Dấu hiệu trên sinh hiển vi: Quan sát trực tiếp bằng kính soi góc, xác nhận bằng UBM
| Phân loại | Đặc điểm | Triệu chứng chính |
|---|---|---|
| Đứt nhỏ | Vết đứt hẹp, ảnh hưởng đến hình dạng đồng tử hạn chế | Ít triệu chứng chủ quan, đôi khi không triệu chứng |
| Đứt rộng | Kèm lệch đồng tử | Giảm thị lực, song thị một mắt, sợ ánh sáng |
Xảy ra như một biến chứng của chấn thương mắt do vật tù. Các lực gây ra bao gồm bóng thể thao, cú đấm, tai nạn giao thông và vật bay. Thường kết hợp với xuất huyết tiền phòng và lõm góc, đòi hỏi đánh giá toàn diện.
Nếu phạm vi rách nhỏ và không có triệu chứng, theo dõi thường là đủ. Tuy nhiên, nếu phạm vi rách rộng kèm lệch đồng tử hoặc song thị một mắt và sợ ánh sáng kéo dài, cần phẫu thuật sửa chữa. Ngoài ra, theo dõi nhãn áp dài hạn là không thể thiếu do thường kết hợp với xuất huyết tiền phòng và lõm góc.
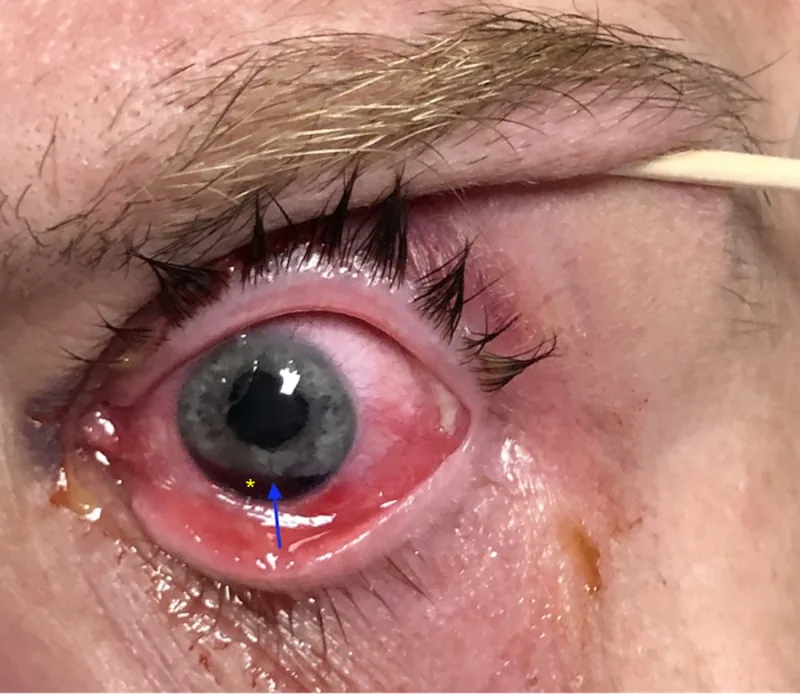
Sợ ánh sáng xảy ra do ánh sáng đi vào mắt quá mức vì tăng đường kính đồng tử hoặc lệch. Khi vết rách rộng kèm lệch đồng tử, có thể gây giảm thị lực và song thị một mắt. Giảm thị lực thường do tăng quang sai bậc cao, đục thủy tinh thể do chấn thương hoặc xuất huyết dịch kính kèm theo.
| Dấu hiệu | Đặc điểm |
|---|---|
| Rách mống mắt | Khe hình lưỡi liềm (quan sát bằng đèn khe) |
| Lệch đồng tử | Lệch về phía rách, hình dạng đồng tử không đối xứng |
| Xuất huyết tiền phòng | Gợi ý có lõm góc. Khả năng nhìn giảm tùy theo lượng máu |
| Thoát vị dịch kính | Gặp khi có đứt dây chằng Zinn |
Khám bằng đèn khe thấy một khe hình lưỡi liềm hoặc bán nguyệt. Đôi khi thấy thoát vị dịch kính kèm đứt dây chằng Zinn. Nếu có xuất huyết tiền phòng sau chấn thương đụng dập, nghi ngờ có lõm góc hoặc ly giải thể mi.
Là nguyên nhân phổ biến nhất. Va đập trực tiếp vào mắt bởi bóng (bóng chày, tennis, bóng quần, v.v.), nắm đấm, cành cây, hoặc vật bay là cơ chế chấn thương điển hình.
Với vết rách giác mạc-củng mạc, mống mắt thoát vị gây tổn thương chân mống mắt. Nếu thấy mống mắt kẹt tại vị trí rách, đồng tử sẽ lệch về hướng đó.
Tổn thương mống mắt trong phẫu thuật đục thủy tinh thể cũng có thể là nguyên nhân1). Đồng tử nhỏ là yếu tố nguy cơ quan trọng nhất gây tổn thương mống mắt trong phẫu thuật1). Sử dụng toàn thân thuốc chẹn thụ thể alpha-1 adrenergic (như tamsulosin, dùng cho phì đại tuyến tiền liệt và tăng huyết áp) gây hội chứng mống mắt mềm trong phẫu thuật (IFIS), làm tăng nguy cơ thoát vị mống mắt1). Tần suất IFIS hoặc thoát vị mống mắt được báo cáo là 0,5-2,0%, và tần suất tổn thương mống mắt/thể mi là 0,6-1,2%1).
Khám bằng Đèn khe
Xác nhận ly giải mống mắt: Được quan sát như một khuyết hình lưỡi liềm ở mống mắt. Phương pháp soi xuyên thấu có thể phát hiện khuyết truyền sáng ở chân mống mắt2).
Đánh giá đồng tử: Ghi lại đường kính, hình dạng, hướng và mức độ lệch của đồng tử. Kiểm tra sự hiện diện của phản xạ ánh sáng và đáp ứng với thuốc giãn đồng tử.
Tổn thương kết hợp: Đánh giá sự hiện diện của rung động thể thủy tinh, vỡ bao trước hoặc sa dịch kính.
Soi góc tiền phòng và Chẩn đoán Hình ảnh
Soi góc tiền phòng (Gonioscopy): Đánh giá sự gia tăng khoảng cách từ chân mống mắt đến gai củng mạc và sự mở rộng của dải thể mi2). So sánh với mắt đối diện là quan trọng. Thực hiện 1-2 tuần sau khi xuất huyết tiền phòng tan.
Siêu âm sinh hiển vi (UBM) và OCT đoạn trước: Hữu ích để quan sát từ chân mống mắt đến thể mi. Ly giải thể mi nhỏ có thể khó phát hiện chỉ bằng soi góc tiền phòng2).
Trong giai đoạn cấp tính có xuất huyết tiền phòng, thường khó đánh giá toàn bộ hình ảnh. Sau khi xuất huyết tan, tiến hành lại khám đèn khe và soi góc tiền phòng để đánh giá phạm vi ly giải, mức độ lõm góc và sự hiện diện của ly giải thể mi. Tùy theo mức độ chấn thương, thực hiện khám đáy mắt, OCT hoặc siêu âm B-scan để kiểm tra tổn thương kết hợp ở võng mạc và dịch kính.
Trước tiên, ưu tiên điều trị bảo tồn cho xuất huyết tiền phòng. Nghỉ ngơi và thuốc giãn đồng tử (nhỏ atropine) giúp làm dịu viêm màng bồ đào và thúc đẩy hấp thu xuất huyết. Nhỏ steroid (ví dụ betamethasone phosphate 0,1%) để ức chế viêm. Nếu ly giải mống mắt nhỏ và không có triệu chứng, không cần phẫu thuật.
Nếu phạm vi tách rộng và kèm theo lệch đồng tử, và có bất kỳ dấu hiệu nào sau đây, thì chỉ định khâu mống mắt:
Người ta cho rằng quang sai bậc cao tăng đáng kể và gây giảm thị lực khi đường kính đồng tử vượt quá 4 mm. Nếu giãn đồng tử với đường kính từ 6 mm trở lên vẫn còn sau khi đặt IOL mặc dù đã dùng thuốc co đồng tử và kéo mống mắt, thì phẫu thuật tạo hình đồng tử được thực hiện đồng thời với phẫu thuật đục thủy tinh thể.
Trước phẫu thuật, mống mắt được kéo căng trong tiền phòng bằng kẹp để mô phỏng vị trí khâu. Thao tác này tự nó có tác dụng co đồng tử. Chỉ khâu sử dụng là 9-0 hoặc 10-0 prolene (polypropylene).
| Kỹ thuật | Đặc điểm |
|---|---|
| Phương pháp nút trượt Siepser cải biên | Mống mắt được nâng lên rộng 2-3 mm qua một cổng bên và thắt nút bên ngoài mắt. Thủ thuật tương đối đơn giản. Sử dụng chỉ 9-0/10-0 prolene. |
| Phương pháp một lần luồn bốn vòng (SFT) | Đầu chỉ được luồn qua vòng chỉ kéo ra bốn lần và thắt nút. Các thao tác trong và ngoài tiền phòng được hoàn thành trong một bước. |
| Phương pháp McCannel | Một kim dài được đưa qua vết mổ chính để chọc thủng mống mắt và rìa giác mạc cùng lúc. Có thể thắt nút bình thường bên ngoài mắt. Kỹ thuật dễ hiểu. |
| Khâu vòng mống mắt (cerclage) | Khâu liên tục quanh mống mắt cho trường hợp đứt rộng. Thủ thuật trong tiền phòng phức tạp và khó khăn. |
| Kỹ thuật kim đón (kim mỏng 30G) | Được sử dụng khi khó luồn chỉ. Mống mắt được chọc từ phía giác mạc bằng kim đón và khóa với kim dài. Cho phép luồn chỉ vào đúng vị trí. |
Mục tiêu là thu nhỏ đường kính đồng tử xuống khoảng 4 mm hoặc nhỏ hơn và đưa đồng tử trở lại trung tâm.
Bản thân thủ thuật khâu mống mắt thường hoàn thành trong vài chục phút. Nếu thực hiện đồng thời với phẫu thuật đục thủy tinh thể hoặc đặt IOL, thời gian sẽ được cộng thêm. Thời gian phẫu thuật thay đổi tùy theo kỹ thuật, mức độ tổn thương mống mắt và mức độ đứt.
Nếu chỉ có tổn thương mống mắt đơn thuần, việc tạo hình đồng tử thường cải thiện chứng sợ ánh sáng và thị lực. Tiên lượng thị lực thường tốt, nhưng nếu có tổn thương phối hợp như tổn thương võng mạc, xuất huyết dịch kính, đục thủy tinh thể do chấn thương hoặc tổn thương thần kinh thị giác, thì việc sửa mống mắt đơn thuần có giới hạn. Thị lực cuối cùng sau phẫu thuật phụ thuộc vào sự hiện diện và mức độ nghiêm trọng của các tổn thương phối hợp.
Khi một lực cùn tác động lên mắt, áp lực nội nhãn trong tiền phòng tăng đột ngột. Rìa giác mạc bị giãn ra, thủy dịch di chuyển ra phía sau và vào góc, tạo lực kéo mạnh lên mống mắt. Chân mống mắt là phần mỏng nhất của mống mắt, do đó dễ bị tổn thương nhất bởi lực kéo này, dẫn đến rách tại chân = đứt chân mống mắt.
Nếu tổn thương lan rộng về phía củng mạc của chân mống mắt, nó sẽ có các dạng tổn thương theo giai đoạn. Nếu vết rách xảy ra giữa cơ vòng của thể mi (cơ Müller) và cơ dọc (cơ Brücke), sẽ xảy ra lõm góc (angle recession) gây biến động áp lực nội nhãn. Nếu thể mi bong ra khỏi củng mạc ở phía củng mạc, sẽ xảy ra ly giải thể mi (cyclodialysis), tạo ra một đường dẫn mới cho thủy dịch chảy từ tiền phòng vào khoang trên hắc mạc, dẫn đến nhãn áp thấp.
Khi hàng rào máu-thủy dịch bị phá hủy do tổn thương mô vi thể, các tế bào viêm di chuyển vào tiền phòng gây viêm mống mắt do chấn thương. Xuất huyết tiền phòng xảy ra do tổn thương mạch máu ở góc. Các sản phẩm phân hủy của hồng cầu (ví dụ hemosiderin) có thể làm tắc lưới bè và cản trở dòng chảy thủy dịch, gây tăng áp lực nội nhãn tạm thời (glôcôm tế bào bọt).
Tụt góc không chỉ gây tăng nhãn áp ở giai đoạn cấp tính mà còn làm tăng nguy cơ mắc bệnh tăng nhãn áp về lâu dài. Bệnh tăng nhãn áp khởi phát muộn (tăng nhãn áp do tụt góc) có thể phát triển sau nhiều năm đến nhiều thập kỷ sau chấn thương, do đó việc quản lý nhãn áp lâu dài và kiểm tra định kỳ là rất quan trọng.
Nếu xảy ra tụt góc, bệnh tăng nhãn áp do tụt góc có thể phát triển sau nhiều năm đến nhiều thập kỷ sau chấn thương. Kiểm tra nhãn áp và thị trường định kỳ là cần thiết. Nếu tăng nhãn áp không được phát hiện và để yên, tổn thương thị trường không thể hồi phục có thể tiến triển. Sau chấn thương, ngay cả khi không có triệu chứng, điều quan trọng là tiếp tục khám mắt định kỳ ít nhất một lần mỗi năm.
Đã có báo cáo về kỹ thuật khâu mống mắt nội nhãn sử dụng kim cong rất nhỏ (1,5 mm) và kẹp kim chuyên dụng. So với kỹ thuật ngoài nhãn thông thường sử dụng kim dài, kỹ thuật này cho phép khâu chính xác hơn và ít gây tổn thương mống mắt trong tiền phòng hơn. Ưu điểm là giảm thiểu tổn thương nội mô giác mạc ngay cả khi kim dựng đứng trong tiền phòng.
Mống mắt nhân tạo (bộ phận giả mống mắt cho chứng vô mống mắt) là một lựa chọn cho các trường hợp tổn thương mống mắt rộng hoặc các trường hợp không phù hợp để khâu mống mắt, và đã tích lũy kinh nghiệm sử dụng ở nước ngoài, nhưng hiện chưa được phê duyệt tại Nhật Bản. IOL có mống mắt (IOL màng ngăn mống mắt) cũng đã được phát triển và có thể trở thành lựa chọn điều trị mới cho mắt vô mống mắt hoặc tổn thương mống mắt nặng.