虹彩離断(iridodialysis)

虹彩根部離断
1. 虹彩根部離断とは
Section titled “1. 虹彩根部離断とは”虹彩根部離断(iridodialysis)は、虹彩根部が断裂して毛様体および強膜岬から剝離した状態である。虹彩根部は虹彩の中で最も菲薄な部位であり、鈍的外傷時の伸展力が集中して断裂しやすい。
隅角後退(angle recession)
損傷部位:毛様体輪状筋と縦走筋の間に裂隙
主な影響:眼圧変動、長期的な緑内障発症リスク
細隙灯所見:隅角の広大化・毛様体帯拡大
毛様体解離(cyclodialysis)
断裂範囲による臨床的分類
Section titled “断裂範囲による臨床的分類”| 分類 | 特徴 | 主な症状 |
|---|---|---|
| 小範囲離断 | 離断部が狭く瞳孔形態への影響が限定的 | 自覚症状少ない、無症状のことも |
| 広範囲離断 | 瞳孔偏位を伴う | 視力低下、単眼複視、羞明 |
鈍的眼外傷の合併症として発生する。原因となる外力はスポーツボール・拳・交通事故・飛来物など多岐にわたる。前房出血・隅角後退を合併することが多く、複合的な評価が必要となる。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”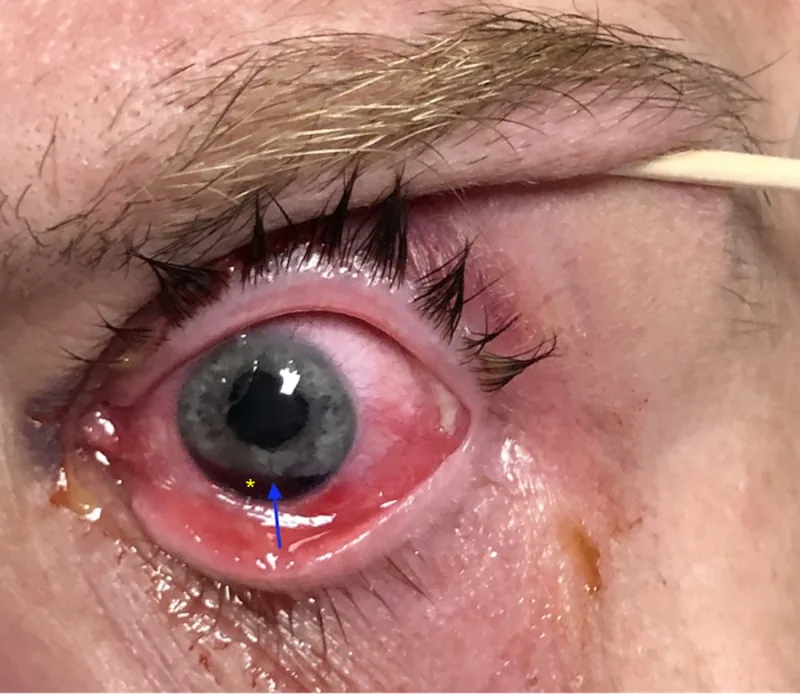
羞明は瞳孔径の増大や偏位によって光が過剰に眼内に入ることで生じる。断裂範囲が広範囲になり瞳孔偏位を伴うと、視力低下や単眼複視の原因となる。視力低下は高次収差の増大や、合併する外傷性白内障・硝子体出血に起因することが多い。
| 所見 | 特徴 |
|---|---|
| 虹彩離断 | 三日月状・半月状の裂隙(細隙灯で観察) |
| 瞳孔偏位 | 離断側への偏位、非対称な瞳孔形態 |
| 前房出血 | 隅角後退の合併を示唆。出血量により視認性低下 |
| 硝子体脱出 | Zinn小帯断裂を合併した場合にみられる |
細隙灯顕微鏡検査で三日月状または半月状の裂隙が観察される。Zinn小帯断裂に伴う硝子体脱出を認めることもある。鈍的外傷後に前房出血がある場合は、隅角後退か毛様体解離の合併を疑う。
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”最も多い原因である。球技(野球・テニス・スカッシュ等)のボール、拳、木の枝、飛来物などによる眼球への直撃が典型的な受傷機転となる。
強角膜裂傷に伴い虹彩が脱出することで虹彩根部が損傷される。裂傷部への虹彩嵌頓がみられる場合はその方向に瞳孔が偏位する。
医原性(白内障手術中の虹彩損傷)
Section titled “医原性(白内障手術中の虹彩損傷)”白内障手術中の虹彩損傷も原因となりうる1)。小瞳孔は術中虹彩損傷の最重要リスク因子である1)。α1アドレナリン受容体遮断薬(タムスロシン等、前立腺肥大症や高血圧に使用)の全身投与は術中虹彩緊張低下症候群(IFIS: intraoperative floppy iris syndrome)を引き起こし、虹彩脱出のリスクを高める1)。IFISまたは虹彩脱出の頻度は0.5〜2.0%、虹彩・毛様体損傷の頻度は0.6〜1.2%と報告されている1)。
4. 診断と検査方法
Section titled “4. 診断と検査方法”細隙灯顕微鏡検査
虹彩離断の確認:三日月状の虹彩欠損として観察される。透照法で虹彩根部の透過光欠損を検出できる2)。
瞳孔の評価:瞳孔径・形状・偏位の方向と程度を記録する。対光反射の有無と散瞳薬への反応を確認する。
合併損傷:水晶体振盪・前嚢破損・硝子体脱出の有無を評価する。
隅角鏡・画像検査
診断上のポイント
Section titled “診断上のポイント”前房出血が存在する急性期には全貌の把握が困難なことが多い。出血消退後に改めて細隙灯・隅角鏡検査を行い、離断の範囲・隅角後退の程度・毛様体解離の有無を評価する。外傷の程度によっては眼底検査・OCT・超音波B-scan等で網膜・硝子体の合併損傷を確認する。
5. 標準的な治療法
Section titled “5. 標準的な治療法”まず前房出血に対する保存的治療を優先する。安静と散瞳薬(アトロピン点眼)でぶどう膜炎の鎮静と前房出血の吸収を促す。ステロイド点眼(リン酸ベタメタゾン0.1%等)で炎症を抑制する。虹彩離断の範囲が狭く自覚症状がなければ手術は不要である。
離断範囲が広く瞳孔偏位を伴い、かつ次のいずれかを認める場合に虹彩縫合術の適応となる:
- 視力低下(高次収差増大によるもの)
- 単眼複視
- 日常生活に支障をきたす羞明
瞳孔径4mmを超えると高次収差が有意に増加し視力低下をきたすとされる。縮瞳薬と虹彩牽引を行ってもIOL挿入後に瞳孔径6mm以上の散瞳が残る場合は、白内障手術と同時に瞳孔形成術を行う。
術前に前房内で鑷子を用いて虹彩を伸展し、縫合位置のシミュレーションを行う。この操作自体にも瞳孔縮小作用がある。縫合糸は9-0または10-0プロリン(ポリプロピレン)糸を使用する。
| 術式 | 特徴 |
|---|---|
| Modified Siepser Sliding Knot法 | サイドポートから虹彩を2〜3mm幅ですくい眼外で結紮。操作が比較的簡便。9-0/10-0プロリン糸使用 |
| Single-pass Four-throw(SFT)法 | 引き出した糸ループに糸端を4回くぐらせ結紮。前房内外の操作が1回で完了 |
| McCannel法 | 長針を主創口から挿入し虹彩と輪部を一気に穿刺。眼外で通常の結紮が可能。わかりやすい手技 |
| 虹彩cerclage | 広範囲離断に対し虹彩周囲を連続縫合。前房内操作が複雑で難易度は高い |
| 迎え針(30G肉薄針)技術 | 通糸困難な場合に使用。迎え針で角膜側から虹彩を穿刺し長針とロック。正確な位置への通糸が可能 |
瞳孔径を約4mm以下に縮小し、瞳孔を中央に復位させることを目標とする。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”鈍的外力が眼球に加わると前房内圧が急激に上昇する。角膜輪部が伸展され、房水が後方および隅角部へ移動することで虹彩に強い伸展力が加わる。虹彩根部は虹彩の中で最も菲薄な部位であるため、この伸展力に最も脆弱であり、根部での断裂=虹彩根部離断が生じる。
損傷が虹彩根部より強膜側に及ぶと段階的な損傷形態をとる。毛様体輪状筋(Müller筋)と縦走筋(Brücke筋)の間で断裂すれば隅角後退(angle recession)となり、眼圧変動が生じる。さらに強膜側で毛様体が強膜から剝離すれば毛様体解離(cyclodialysis)となり、前房から脈絡膜上腔へ房水が流出する新たな経路が生じて低眼圧をきたす。
血液房水関門が微細な組織損傷によって破壊されると、前房内に炎症細胞が遊出して外傷性虹彩炎が引き起こされる。前房出血は隅角部の血管損傷により生じる。赤血球の崩壊産物(ヘモジデリン等)が小柱網を閉塞して房水流出を阻害すると、一過性の眼圧上昇(泡沫細胞緑内障)が発生しうる。
隅角後退は急性期の眼圧上昇のみならず、長期的にも緑内障発症リスクを高める。外傷後数年〜数十年を経て遅発性の緑内障(隅角後退緑内障)が発症することがあるため、長期的な眼圧管理と定期検査が重要である。
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”極小弱弯針(1.5mm)と専用持針器を用いた眼内虹彩縫合術が報告されている。従来の長針による眼外操作に比べ、より正確な縫合が可能で前房内での虹彩損傷が少ないとされる。前房内で針が垂直に立っても角膜内皮への損傷を最小限に抑えられる利点がある。
人工虹彩(アニリジア用虹彩プロテーゼ)は広範囲虹彩損傷例や虹彩縫合が不適な症例に対する選択肢として海外では使用実績が蓄積されているが、現時点では国内未承認である。虹彩付きIOL(iris-diaphragm IOL)も開発されており、無虹彩眼や高度虹彩損傷に対する新たな治療選択肢となりうる。
