
外傷性散瞳(瞳孔括約筋裂傷)
ひとめでわかるポイント
Section titled “ひとめでわかるポイント”1. 外傷性散瞳(瞳孔括約筋裂傷)とは
Section titled “1. 外傷性散瞳(瞳孔括約筋裂傷)とは”外傷性散瞳とは、鈍的外力により瞳孔括約筋が断裂し、散瞳状態を生じる病態である。
瞳孔括約筋は虹彩の瞳孔縁に沿って輪状に走行する平滑筋であり、副交感神経支配のもと瞳孔を縮小させる機能を担う。鈍的外傷ではこの括約筋が物理的に断裂し、瞳孔散大が生じる。損傷程度により、一過性の機能不全から永続的な断裂まで連続した病態をとる。
鈍的外傷による虹彩・瞳孔障害は複数の病態が連続体として存在する。最軽度では外傷性虹彩炎(微細な組織損傷による血液房水関門破壊・前房内炎症細胞遊出)のみで留まり、瞳孔括約筋が損傷すると外傷性散瞳(さまざまな程度の瞳孔散大)が生じる。さらに重篤になると虹彩離断(虹彩根部の断裂による瞳孔偏位)、最重度では隅角後退・毛様体解離をきたす。外傷性散瞳はこの連続体の中等度に位置し、他の虹彩障害と合併することも少なくない。
鈍的眼外傷(ボール外傷・拳・交通事故・転落など)の合併症として発生するが、詳細な発生頻度に関する疫学データは得られていない。スポーツ外傷(野球・テニス・サッカーなど)や労働災害、日常生活での転倒などが代表的な受傷機転である。
多くの症例では数時間〜遅くとも数週間以内に自然回復する。しかし損傷が強い場合は散瞳状態が残存する。外傷性散瞳自体に対する根本治療はなく、残遺性散瞳には対症療法(近用眼鏡・遮光眼鏡・虹彩付きコンタクトレンズ)や瞳孔形成術を検討する。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”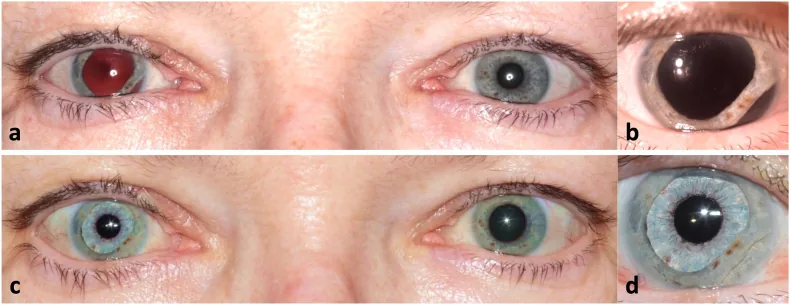
外傷性散瞳では調節障害に伴う近方視力低下と羞明が主要な自覚症状となる。
散瞳状態では瞳孔から多量の光が眼内に入るため、光がまぶしい(羞明)と感じる。また、毛様体筋の損傷や調節機能の障害により、近くのものにピントが合わせにくくなる(調節障害)。これが近方視力低下として自覚される。
損傷の程度によっては、前房出血(外傷性前房出血)・外傷性虹彩炎・虹彩離断・隅角後退・水晶体亜脱臼・脱臼などを合併する。これらの合併症は視機能に対する追加的な障害となる。
細隙灯顕微鏡検査では、瞳孔括約筋の断裂による瞳孔縁の切痕様不整が観察される。散大した瞳孔は円形ではなく、断裂部位に応じた不整形を示すことが特徴的である。
対光反射および近見反応はともに減弱ないし消失する。括約筋が物理的に断裂しているため、副交感神経経由の収縮刺激が伝わっても瞳孔は十分に縮小しない。
| 所見 | 特徴 |
|---|---|
| 瞳孔径 | 散大(不整形・非円形のことが多い) |
| 対光反射 | 減弱〜消失 |
| 近見反応 | 減弱〜消失 |
| 瞳孔縁 | 切痕様不整(括約筋断裂部位) |
| ピロカルピン(1%)点眼反応 | 無反応〜反応減弱 |
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”鈍的外傷の種類
Section titled “鈍的外傷の種類”外傷性散瞳は鈍的外力の眼球への直撃によって生じる。代表的な原因は以下のとおりである。
- スポーツ外傷: 野球・テニス・ゴルフ・サッカーのボールなど、高速で飛来する物体の直撃
- 対人暴力: 拳による顔面・眼部への打撃
- 交通事故: エアバッグや車内構造物への衝突
- 転倒・転落: 顔面の床・地面への衝突
- 労働災害: 工具や機械類との衝突
合併する損傷
Section titled “合併する損傷”鈍的外傷では瞳孔括約筋損傷と同時に複数の眼内構造が障害されることが多い。合併しやすい損傷として前房出血・外傷性虹彩炎・虹彩離断・隅角後退・水晶体損傷(亜脱臼・外傷性白内障)があり、これらの有無を系統的に確認する必要がある。
4. 診断と検査方法
Section titled “4. 診断と検査方法”外傷性散瞳の診断は、問診・視力検査・瞳孔検査・細隙灯検査の組み合わせにより行う。
最重要の確認事項は眼瞼下垂・眼球運動障害の有無である。頭部外傷に伴う動眼神経麻痺による散瞳との鑑別に直結するため、初診時に必ず評価する。
診察の標準手順は以下のとおりである。
- 肉眼での瞳孔径測定: 左右の瞳孔径を比較し、不整形の有無を確認する。
- ペンライトでの対光反射・近見反応確認: 外傷性散瞳では両者とも減弱ないし消失する。
- Swinging flashlight test(交互点滅対光反射試験): 相対的瞳孔求心路障害(RAPD)の有無を確認する。
- 1%ピロカルピン塩酸塩(1%サンピロ®)点眼: 点眼後に縮瞳しない・反応が減弱する場合、括約筋損傷を確認できる。正常な括約筋であればコリン作動薬に反応して縮瞳する。
- 細隙灯顕微鏡検査: 瞳孔縁の切痕様不整、前房出血・虹彩炎・虹彩離断などの合併を確認する。
外傷性散瞳では瞳孔括約筋が物理的に断裂しているため、コリン作動薬(ピロカルピン)で副交感神経を刺激しても括約筋が収縮できない。これに対してAdie瞳孔では括約筋自体の構造は保たれており、より低濃度(0.1%)のピロカルピンでも過敏反応として縮瞳する(コリン作動薬過敏)。この差異が鑑別に役立つ。
| 疾患 | 鑑別ポイント |
|---|---|
| 動眼神経麻痺 | 眼瞼下垂・眼球運動障害(内転・上転・下転制限)を伴う。頭部外傷・脳血管障害の既往確認が重要 |
| Adie瞳孔 | 緩慢な対光反応(tonic pupil)。0.1%ピロカルピン点眼でコリン作動薬過敏による縮瞳を示す。外傷歴なし |
| 薬物性散瞳 | 散瞳薬(アトロピン・シクロペントレート・フェニレフリン等)の使用歴・暴露歴が明確 |
5. 標準的な治療法
Section titled “5. 標準的な治療法”外傷性散瞳自体の治療
Section titled “外傷性散瞳自体の治療”外傷性散瞳自体に対する有効な根本治療法はない。括約筋が物理的に断裂した構造的損傷であるため、薬物療法で回復させることは困難である。
治療の基本方針は以下の2点である。
- 対症療法による症状の軽減
- 合併症の治療
調節障害による近方視力低下と羞明という2つの主症状それぞれに対して対症療法を行う。
近方視力低下への対応: 調節機能の低下を補うために近用眼鏡を処方する。度数は調節機能の障害程度に応じて調整する。
羞明への対応: 過剰な光の流入を制限するために遮光眼鏡を使用する。また、美容的問題も含めて虹彩付きコンタクトレンズ(カラーCL)を処方することで瞳孔開口部を擬似的に縮小し、羞明の軽減と外観の改善を同時に期待できる。
合併症の治療
Section titled “合併症の治療”合併症が認められた場合はそれぞれに対する治療を行う。
外傷性虹彩炎: ステロイド点眼(フルメトロン点眼液0.1〜1%)や散瞳薬(調節麻痺を兼ねて0.5〜1%アトロピン点眼)を使用する。炎症の程度に応じて点眼頻度を調整する。
前房出血: 安静・体位管理が基本となる(→外傷性前房出血の項目を参照)。
水晶体亜脱臼・外傷性白内障: 程度に応じて観察・手術療法を選択する。
残遺性散瞳に対する外科的選択肢
Section titled “残遺性散瞳に対する外科的選択肢”散瞳状態が永続し、羞明・視機能障害が著しい場合、外科的な瞳孔縮小術(pupilloplasty)を検討する。
瞳孔形成術(pupilloplasty): Siepser slip-knot 法や single-pass four-throw(SFT)法、iris cerclage(虹彩巾着縫合)法などの眼内虹彩縫合術により瞳孔を縮小させる。10-0 ポリプロピレン糸を用い、瞳孔縁から約 0.5 mm 内側で 8 か所程度の通糸を行い、目標瞳孔径 3.5〜4.5 mm 程度を狙うのが一般的である[³]。Siepser slip-knot 法は外傷性散瞳症例で視力改善効果が最も顕著だったと報告されており[⁴]、SFT 法は伝統的な複数結紮法と同等の解剖学的・視機能成績を、より短時間(約 22 分対 30 分)で達成できると比較研究で示されている[⁵]。近年は U 字型縫合と Siepser 滑り結びを組み合わせた新規 iridoplasty 法も報告されている[⁶]。角膜内皮への損傷を最小化することが共通の技術的課題となる。
虹彩付き人工眼内レンズ(IOL): 国外では使用実績が蓄積されつつあるが、現時点では国内未承認である。高度外傷性散瞳に外傷性白内障を合併した症例では、将来的な治療選択肢として期待される。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”鈍的外力による眼球内の力学
Section titled “鈍的外力による眼球内の力学”鈍的外力が眼球に加わると、以下の一連の機械的連鎖が生じる。
眼球に外力が加わると前房内圧が急速に上昇する。これにより角膜輪部が伸展し、房水が後方・隅角方向へ急激に移動する。この急激な房水移動と虹彩・毛様体への直接的な伸展力・剝離力が瞳孔括約筋の断裂をもたらす。
ボール外傷などでは眼球壁が変形し、内側に張りついている虹彩毛様体に伸展方向と眼球壁から剝がされる方向の複合的な力がかかる。この機械的ストレスにより微細な組織損傷が生じ、血液房水関門が破壊されて前房中に炎症細胞が遊出する(外傷性虹彩炎)。同時に瞳孔括約筋が損傷を受け、さまざまな程度の瞳孔散大をきたす(外傷性散瞳)。
近年の病態仮説では、前後方向の圧縮による赤道部拡張という従来モデル(Duke-Elder の古典説)に加え、角膜変形に伴う前房内の急激な液流が瞳孔縁を通って後方へ抜ける際に水平方向の機械的伸展力が瞳孔括約筋を断裂させるとされる[¹]。
組織損傷の連続体
Section titled “組織損傷の連続体”外傷性虹彩・瞳孔障害は損傷強度により連続的なスペクトルをなす。
- 軽度: 外傷性虹彩炎のみ。血液房水関門の一時的破綻。括約筋損傷なし
- 中等度: 外傷性散瞳。括約筋の部分的〜完全断裂。瞳孔不整形・散大
- 重度: 虹彩離断(iridodialysis)。虹彩根部の断裂。瞳孔偏位を伴う(→虹彩根部離断の項目を参照)
- 最重度: 隅角後退・毛様体解離。繊維柱帯・毛様体の構造的破壊。続発緑内障リスク
調節障害の機序
Section titled “調節障害の機序”外傷性散瞳に伴う調節障害は、毛様体筋自体の損傷・炎症、または毛様体筋への神経伝達の一時的障害に起因する。毛様体は水晶体の厚さを調節する働きを持ち、近方視では毛様体筋が収縮して水晶体を厚くする。この機能が損なわれると近方への焦点調節が困難となる。
括約筋断裂と薬物反応性
Section titled “括約筋断裂と薬物反応性”正常な括約筋であれば副交感神経刺激薬(ピロカルピン)により収縮する。外傷性散瞳では括約筋が物理的に断裂しているため、いかにコリン作動薬を投与しても十分な縮瞳が得られない。1%ピロカルピン点眼で縮瞳反応が得られないまたは著しく減弱する所見は、この構造的断裂の機能的な証明として診断的意義を持つ。
予後と回復過程
Section titled “予後と回復過程”視力予後は一般に良好である。ほとんどの症例は数時間〜遅くとも数週間以内に回復するが、括約筋の断裂が高度な場合は散瞳状態が永続する。残遺性散瞳では羞明・調節障害が継続し、美容的問題(瞳孔不整形)も生じる。なお、長期残存例でも受傷後数年を経て瞳孔反応・調節機能の改善が報告されており、症状が永続するとは限らない[²]。
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”瞳孔形成術(pupilloplasty)の技術的進歩
眼内虹彩縫合術の技術革新により、より低侵襲・精密な瞳孔縮小が可能になりつつある。極小弱弯針(1.5mm)と専用持針器の組み合わせにより、角膜内皮への損傷を最小限に抑えた手術が実現している。Siepser法・SFT法などの複数の術式が報告されており、症例の形態に応じた術式選択が重要とされる。
人工虹彩(アーティフィシャルアイリス)
高度虹彩損傷・無虹彩眼に対する人工虹彩デバイスの使用実績が国外で蓄積されつつある。シリコン製の人工虹彩を眼内に挿入することで羞明を軽減し、美容的改善も期待できる。国内では未承認であるが、今後の導入が期待される選択肢の一つである。
虹彩付きIOLの応用
外傷性散瞳に外傷性白内障を合併した症例に対し、虹彩付き眼内レンズを用いた一期的な白内障手術・散瞳縮小の同時治療が海外で報告されている。現時点では国内未承認であるが、複合的な前眼部外傷への包括的な外科的解決策として注目されている。
8. 参考文献
Section titled “8. 参考文献”- Pujari A, Agarwal D, Behera AK, Bhaskaran K, Sharma N. Pathomechanism of iris sphincter tear. Med Hypotheses. 2019;122:147-149. doi:10.1016/j.mehy.2018.11.013. PMID: 30593400.
- Thuma TBT, Bello NR, Rapuano CJ, Wasserman BN. Resolution of traumatic mydriasis and accommodative dysfunction eight years after sweetgum ball ocular injury. Am J Ophthalmol Case Rep. 2022;26:101552. doi:10.1016/j.ajoc.2022.101552. PMID: 35509280; PMCID: PMC9058597.
- Lumi X, Lumi A, Petrovic Pajic S. Iris cerclage pupilloplasty and IOL implantation for traumatic mydriasis and aphakia after the blunt trauma of the eye. Indian J Ophthalmol. 2021;69(5):1314-1317. doi:10.4103/ijo.IJO_1913_20. PMID: 33913887; PMCID: PMC8186584.
- Nowomiejska K, Haszcz D, Adamczyk K, Brzozowska A, Bonfiglio V, Toro MD, Rejdak R. Visual Outcomes of Pupilloplasty in Ocular Trauma and Iatrogenic Damage. J Clin Med. 2022;11(11):3177. doi:10.3390/jcm11113177. PMID: 35683581; PMCID: PMC9181509.
- Shen C, Liu L, Su N, Cui L, Zhao X, Li M, Zhong H. Single-pass four-throw versus traditional knotting pupilloplasty for traumatic mydriasis combined with lens dislocation. BMC Ophthalmol. 2023;23:13. doi:10.1186/s12886-023-02773-z. PMID: 36624415; PMCID: PMC9830823.
- Karabaş VL, Seyyar SA, Onder Tokuc E, Şahin Ö. A novel iridoplasty suture technique to repair iris defects and traumatic mydriasis. Indian J Ophthalmol. 2023;71(5):2254-2256. doi:10.4103/ijo.IJO_1910_22. PMID: 37202963; PMCID: PMC10391397.
