虹彩欠損(コロボーマ)は胎生裂(眼杯裂)の閉鎖不全によって生じる先天性の眼異常であり、虹彩 ・毛様体 ・脈絡膜 ・視神経乳頭 に欠損が生じうる。
定型的欠損は下方(耳下側寄り)に存在し、鍵穴状(keyhole)の瞳孔 変形が特徴的所見である。
有病率は出生10,000人あたり0.5〜0.7人と推定され、両眼性が約半数を占める1) 。
CHARGE症候群 (CHD7変異)・PAX2・SOX2 など多様な遺伝因子が関与し、遺伝カウンセリング が重要である2) 3) 。治療の目標は根治ではなく、羞明 対策と合併症(緑内障 ・白内障 ・網膜 剝離)の管理・予防である。
脈絡膜 欠損が黄斑部 に及ぶと視力 予後不良であり、Hornby らの表現型分類で予後を評価する8) 。人工虹彩 (Customflex Artificial Iris)が FDA 承認(2018年)を取得し、羞明 軽減・整容改善の選択肢となっている5) 。
ぶどう膜欠損(コロボーマ : coloboma uveae)は胎生裂の閉鎖不全によって起こる眼先天異常である。欠損は胎生裂に一致して視神経乳頭 ・脈絡膜 ・毛様体 ・虹彩 に生じる。眼杯の下側に発生するものを定型的欠損と呼び、これ以外の部位(黄斑 欠損など)を非定型的欠損と呼ぶ。
定型的な虹彩 欠損(coloboma iridis)は眼杯裂の閉鎖不全で生じる。眼杯は眼球内容物になるべき組織を上から巻き込むように囲み、最終的に下側で閉じる。そのため定型的な虹彩 欠損は下方(耳下側寄り)に存在し、毛様体 欠損・脈絡膜 欠損・視神経 欠損を伴う場合がある。虹彩 欠損は単独でも生じるが、他のぶどう膜欠損との合併が多い。
虹彩 欠損そのものを「治癒」する治療法は現時点で存在しない。治療目標は羞明 への対症療法と合併症の管理・予防、および視機能の最適化である。
指標 内容 有病率(出生あたり) 出生10,000人あたり0.5〜0.7人(遺伝疫学研究1) ) 発生頻度(米国ミネソタ州人口ベース) 出生10,000人あたり2.6人9) 両眼性の割合 約50%1) 遺伝形式 散発性・常染色体優性遺伝 (AD)・常染色体劣性遺伝 (AR)など多様 合併症候群 CHARGE症候群 (CHD7変異)など多臓器奇形の一症状として発見されることがある
Q
虹彩欠損(コロボーマ)は遺伝するのですか?
A
遺伝形式は多様であり、散発性の場合も、常染色体優性遺伝 (AD)または劣性遺伝(AR)として家族内に複数の患者が存在する場合もある。CHARGE症候群 (CHD7変異、AD)など多臓器奇形症候群の一症状として現れることもある。家族歴がある場合や症候群性が疑われる場合には遺伝カウンセリング が推奨される。
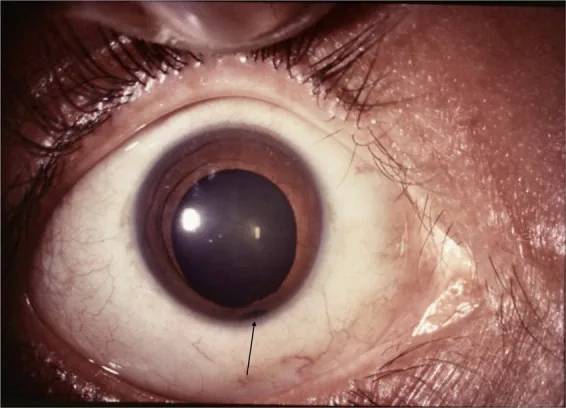
虹彩コロボーマの前眼部写真。瞳孔下方に鍵穴状の切れ込みと虹彩欠損を認める。 Lingam G, et al. Ocular coloboma-a comprehensive review for the clinician. Eye (Lond). 2021. Figure 2. PM
CI D: PMC8302742. License: CC BY.
前眼部写真で、
瞳孔 下方に鍵穴状の切れ込みを伴う
虹彩 欠損が明瞭に見える。
虹彩 コロボーマ の代表的臨床所見を示し、主な症状と臨床所見の説明に適する。
視力 虹彩 欠損単独では視力 が良好な例が多い。欠損が黄斑部 にまで及ぶと視力 は不良となる。羞明 (まぶしさ )虹彩 の欠損による光量調節障害が羞明 をきたす。日常生活において強い不快感となる。眼振 (nystagmus)眼振 を認めることがある。視力 不良例で特に顕著となる。
欠損は耳下側寄りで、瞳孔 縁で最も広く、根部につれて狭くなる(鍵穴状瞳孔 : keyhole pupil)。小眼球・白内障 ・脈絡膜 欠損を伴うことが多い。
虹彩コロボーマ
部位 :下方(耳下側)に好発。
外観 :鍵穴状の瞳孔 変形。瞳孔 縁で最も広く根部に向かって狭くなる。
主症状 :光量調節障害による羞明 。視力 は欠損単独なら良好例が多い。
毛様体コロボーマ
部位 :虹彩 欠損に連続する場合が多い。
特徴 :単独発生はまれ。大きな脈絡膜 欠損に連続することが多い。上皮・筋が欠損。
合併症 :Zinn 小帯の脆弱化。水晶体 支持機能の低下。
脈絡膜コロボーマ
所見 :眼底下方に境界鮮明な陥凹した黄白色病巣として観察される。
合併症 :欠損辺縁への網膜裂孔 形成→網膜 剝離リスクが高い。黄斑部 への波及で視力 予後不良。
視神経コロボーマ
所見 :視神経乳頭 の拡大・陥凹。乳頭周囲に欠損が広がる形態をとる。
合併症 :視野障害・視神経萎縮 。視力 への影響が大きい。
Hornby らの表現型分類では、コロボーマ の後眼部への波及範囲が視力 予後を左右する主要因子とされており、欠損が黄斑部 に及ぶほど視力 予後は不良となる8) 。
Q
虹彩欠損があると視力にどのような影響がありますか?
A
虹彩 欠損単独であれば視力 が良好な例が多い。しかし脈絡膜 欠損が黄斑部 にまで波及すると視力 は大きく低下し、予後不良となる。両眼性の場合は眼振 を伴うことがあり、弱視 が併存することもある。定期的な眼科受診で視力 ・眼底の経過を確認することが重要である。
胎生6〜7週頃に胎生裂(眼杯裂: optic fissure / choroidal fissure)の閉鎖が起こる。閉鎖は下側赤道部から始まり、後極部と周辺部の双方向へ進行する。このため後極部脈絡膜 と虹彩 の下方が欠損として残りやすい。閉鎖が完全に行われないと、下方のぶどう膜(虹彩 ・毛様体 ・脈絡膜 )および視神経 に欠損が形成される。
環境要因については動物実験で催奇形性物質の関与が報告されているが、ヒトでの確立したリスク因子は限定的である2) 。
多様な遺伝子変異がコロボーマ に関与することが明らかになっている2) 。
Q
CHARGE症候群とはどのような疾患ですか?
A
CHD7遺伝子変異による多臓器奇形症候群である。名称はその主要所見の頭字語に由来する:Coloboma(コロボーマ )・Heart defects(心奇形)・Atresia choanae(後鼻孔閉鎖)・Retardation of growth/development(発育遅滞)・Genital anomalies(性腺低形成)・Ear anomalies(耳奇形)。常染色体優性遺伝 であり、コロボーマ が診断の端緒となることも多い。全身管理のために多科連携が必要である。
細隙灯顕微鏡検査 虹彩 欠損(鍵穴状瞳孔 )を確認する。確定診断の主要所見となる。散瞳 下眼底検査 脈絡膜 コロボーマ ・視神経 コロボーマ の合併を確認する。黄斑部 への波及の有無を評価する。眼B超音波検査 : 小眼球の確認・眼軸長 の評価を行う。OCT (光干渉断層計 )黄斑部 への欠損波及・黄斑 低形成の評価に用いる。眼圧 検査緑内障 合併のスクリーニングとして実施する。定期的な眼圧測定 が重要。全身検査 : CHARGE症候群 の除外のために心エコー・聴力検査・後鼻孔 CT を施行する。遺伝子検査 : CHD7(CHARGE)・PAX2・SOX2 などの遺伝子解析を行う。
無虹彩症 (aniridia)との鑑別は臨床上重要である。無虹彩症 の診断基準(日眼会誌 2020)では虹彩 コロボーマ が鑑別疾患として明記されている4) 。
疾患名 鑑別ポイント 無虹彩 (aniridia) PAX6変異。虹彩 がほぼ全欠損(>2/3)。角膜 症・黄斑 低形成を合併することが多い4) 。Wilms腫瘍(WAGR症候群)のリスクは無虹彩 に特有であり、虹彩 コロボーマ では通常伴わない 外傷性虹彩 離断 外傷歴あり。不規則な虹彩 断裂で発症部位が外傷部に対応する ICE症候群 後天性・片眼性。角膜内皮 異常(スペキュラマイクロスコープで異型細胞)が主体 瞳孔膜遺残 瞳孔 領に膜状構造物が残存する。虹彩 実質は欠損していない
Q
虹彩欠損はいつ・どのように発見されますか?
A
多くは出生時〜乳幼児期の前眼部観察で鍵穴状瞳孔 として発見される。細隙灯顕微鏡で確定診断し、散瞳 眼底検査 で脈絡膜 や視神経 への合併を確認する。CHARGE症候群 を疑う場合は心臓・耳・鼻の全身精査が行われる。学校健診や育児健診で偶然発見される場合もある。
虹彩 欠損そのものを根治する治療法は存在しない。症状の中心である羞明 への対症療法が治療の出発点となる。
遮光眼鏡 : 虹彩 欠損による光量調節障害を補い、羞明 を軽減する最も基本的な対策。遮光度・カラーフィルタは症状に応じて選択する。虹彩 付きカラーコンタクトレンズ(プロテーゼ型 CL)羞明 軽減の両立が可能。虹彩 欠損を光学的に補完する。屈折 矯正屈折 異常を矯正する。弱視 予防屈折 矯正と健眼遮蔽が弱視 ・斜視 の予防に重要。
白内障手術
特殊性 :Zinn 小帯脆弱・散瞳 不良・小眼球のため手術難度が高い。
手技 :超音波乳化吸引 術 + IOL 挿入。嚢拡張リング (CTR )の使用を考慮。瞳孔拡張デバイス (Malyugin ring 等)が必要となることがある。
選択肢 :人工虹彩 (Customflex Artificial Iris 等)の同時挿入を検討5) 。整容改善と羞明 軽減が期待できる。
緑内障治療
薬物療法 :プロスタグランジン関連薬 ・β遮断薬 ・炭酸脱水酵素阻害薬 などの眼圧 降下薬点眼を使用する。
手術 :薬物治療抵抗例では線維柱帯切開術 ・線維柱帯切除術 (濾過手術 )を考慮する。
経過観察 :緑内障 は視野障害が不可逆的であるため、定期的な眼圧 モニタリングと視野検査 が不可欠。
網膜剝離治療
病態 :脈絡膜 欠損内・辺縁の網膜裂孔 による場合と、欠損と無関係の裂孔による場合がある。
治療 :硝子体手術 が基本。脈絡膜 欠損辺縁への予防的レーザー光凝固 の有用性が報告されている6) 。
予後 :網膜 剝離発症例では予後不良例が多い。早期発見・早期治療が重要。
定期観察
対象合併症 :緑内障 ・白内障 ・網膜 剝離の三大合併症に対する定期的経過観察が不可欠。
小児管理 :弱視 ・斜視 ・眼球運動異常の定期評価も重要。
観察頻度 :病状・年齢に応じて3〜12か月ごとに眼科受診を継続する。
Q
虹彩欠損は手術で治すことができますか?
A
虹彩 欠損そのものを根治する手術は存在しない。治療の目標は羞明 への対症療法と合併症管理である。白内障 が合併した場合は超音波乳化吸引 術 + 眼内レンズ 挿入術を行うが、Zinn 小帯脆弱などのためリスクが高い。人工虹彩 (Customflex Artificial Iris)は整容的改善と羞明 軽減に有効な選択肢である。緑内障 ・網膜 剝離が合併した場合はそれぞれの手術治療を行う。
胎生期の眼発生において、眼杯形成後に胎生裂(optic fissure)が形成される。胎生6〜7週頃、胎生裂の閉鎖が下側赤道部から始まり、後極部と周辺部の双方向へ進行する。この閉鎖が完全に行われないと、下方のぶどう膜(虹彩 ・毛様体 ・脈絡膜 )および視神経 に欠損が形成される。
胎生裂の閉鎖には基底膜のリモデリング・細胞増殖・アポトーシス の協調的制御が必要である7) 。この複雑な過程が少しでも乱れると欠損が生じる。
胎生裂の閉鎖には SHH(ソニックヘッジホッグ)・PAX2・BMP・レチノイン酸など多様な分子シグナルが協調的に関与する7) 。ゼブラフィッシュ・マウスなどの動物モデルでは pax2・shh・vsx2 の変異でコロボーマ が再現される7) 。これらの研究から胎生裂閉鎖の分子機構の全体像が解明されつつある。
脈絡膜 欠損では組織学的に色素上皮・脈絡毛細血管板が欠如し、未分化神経網膜 の異形成が認められる。欠損辺縁部には変性した網膜 組織が存在し、網膜裂孔 形成のリスクとなる。この組織学的特性が網膜 剝離の高リスクの病態生理学的基盤となっている。
視力 予後は虹彩 欠損単独では良好例が多いが、脈絡膜 欠損が後極部・黄斑部 に及ぶほど不良となる。両眼性の場合は眼振 を認めることがあり、弱視 を合併するリスクもある。またかなりの例で網膜 剝離が発症し、特に脈絡膜 欠損内・辺縁に沿った網膜裂孔 と欠損に無関係の網膜裂孔 によるものがある。網膜 剝離を発症した例では予後不良例が多い。
遺伝子診断の進歩 : 次世代シーケンシング(NGS)パネル検査によるコロボーマ 関連遺伝子の一括解析が普及しつつある2) 。遺伝カウンセリング との連携により、家族の予後予測精度が向上している。MACスペクトラムの概念 : 小眼球(Microphthalmia)・無眼球(Anophthalmia)・コロボーマ (Coloboma)を統合した MAC スペクトラムとして包括的に理解する概念が進展している10) 。各病態の遺伝的・表現型的重複が明らかになりつつある。人工虹彩 の普及 : Customflex Artificial Iris(HumanOptics)が FDA 承認(2018年)を取得し5) 、虹彩 欠損に対する整容・羞明 軽減の選択肢として実用化されている。日本国内での使用実績については継続的な蓄積が期待される。遺伝子治療 コロボーマ に対する直接的な遺伝子治療 は基礎研究段階であり、臨床応用には至っていない。iPS 細胞研究 : iPS 細胞を用いた網膜 再生・虹彩 再建の基礎研究が進行中であり、将来的な臨床応用が期待されている。
Morrison D, FitzPatrick D, Hanson I, et al. National study of microphthalmia, anophthalmia, and coloboma (MAC) in Scotland: investigation of genetic aetiology. J Med Genet. 2002;39(1):16-22. PMID: 11826019
Gregory-Evans CY, Williams MJ, Halford S, Gregory-Evans K. Ocular coloboma: a reassessment in the age of molecular neuroscience. J Med Genet. 2004;41(12):881-891. PMID: 15591273
Pagon RA, Graham JM Jr, Zonana J, Yong SL. Coloboma, congenital heart disease, and choanal atresia with multiple anomalies: CHARGE association. J Pediatr. 1981;99(2):223-227. PMID: 6166737
大家義則, 川崎諭, 西田希, 他. 無虹彩症 の診断基準および重症度分類. 日眼会誌. 2020;124(2):83-88.
Mayer CS, Laubichler AE, Khoramnia R, et al. Challenges and complication management in novel artificial iris implantation. J Ophthalmol. 2018;2018:3262068. PMID: 30305935
Gopal L, Badrinath SS, Kumar KS, et al. Optic disc in fundus coloboma. Ophthalmology. 1996;103(12):2120-2127. PMID: 9003347
Patel A, Sowden JC. Genes and pathways in optic fissure closure. Semin Cell Dev Biol. 2019;91:55-65. PMID: 29944949
Hornby SJ, Adolph S, Gilbert CE, et al. Visual acuity in children with coloboma: clinical features and a new phenotypic classification system. Ophthalmology. 2000;107(3):511-520. PMID: 10711890
Nakamura KM, Diehl NN, Mohney BG. Incidence, ocular findings, and systemic associations of ocular coloboma: a population-based study. Arch Ophthalmol. 2011;129(1):69-74. PMID: 21220631
Skalicky SE, White AJ, Grigg JR, et al. Microphthalmia, anophthalmia, and coloboma and associated ocular and systemic features: understanding the spectrum. JAMA Ophthalmol. 2013;131(12):1517-1524. PMID: 24177188
記事の全文をコピーして、お好みのAIに貼り付けて質問できます
下のAIを開いて、チャット欄に貼り付け(ペースト)してください