虹膜缺损

虹膜缺损(虹膜缺损)
1. 什么是虹膜缺损?
Section titled “1. 什么是虹膜缺损?”葡萄膜缺损(coloboma uveae)是由于胚胎裂闭合不全引起的先天性眼异常。缺损沿胚胎裂发生在视神经乳头、脉络膜、睫状体和虹膜。发生在眼杯下方的称为典型缺损,其他部位(如黄斑缺损)称为非典型缺损。
典型的虹膜缺损(coloboma iridis)由眼杯裂闭合不全引起。眼杯从上向下包裹应成为眼球内容物的组织,最终在下方闭合。因此,典型的虹膜缺损位于下方(偏耳下侧),可能伴有睫状体缺损、脉络膜缺损和视神经缺损。虹膜缺损可单独发生,但常与其他葡萄膜缺损合并。
目前尚无能够“治愈”虹膜缺损本身的治疗方法。治疗目标是畏光的对症治疗、并发症的管理和预防,以及视功能的优化。
| 指标 | 内容 |
|---|---|
| 患病率(每出生) | 每10,000名出生人口0.5~0.7人(遗传流行病学研究1)) |
| 发生率(美国明尼苏达州人口基础) | 每10,000名出生人口2.6人9) |
| 双眼比例 | 约50%1) |
| 遗传方式 | 散发性、常染色体显性遗传(AD)、常染色体隐性遗传(AR)等多种 |
| 合并综合征 | 可能作为CHARGE综合征(CHD7突变)等多器官畸形的症状之一被发现 |
遗传形式多样,可能是散发性,也可能作为常染色体显性(AD)或隐性(AR)遗传在家族中出现多个患者。也可能作为多器官畸形综合征(如CHARGE综合征,CHD7突变,AD)的症状之一出现。有家族史或怀疑综合征时,建议进行遗传咨询。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”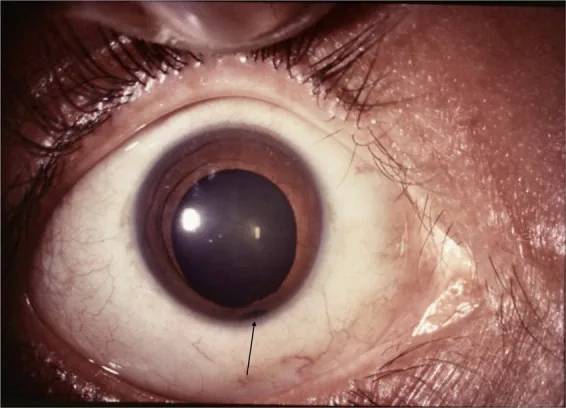
缺损位于颞下方,瞳孔缘最宽,向根部逐渐变窄(钥匙孔状瞳孔)。常伴有小眼球、白内障、脉络膜缺损。
根据Hornby等人的表型分类,缺损向后段波及的范围是决定视力预后的主要因素,缺损波及黄斑部越广,视力预后越差8)。
3. 原因与风险因素
Section titled “3. 原因与风险因素”在胚胎第6至7周左右,胚胎裂(眼杯裂/脉络膜裂)闭合。闭合从下方赤道部开始,向后极部和周边部双向进展。因此,后极部脉络膜和虹膜下方容易残留缺损。如果闭合不完全,会在下方的葡萄膜(虹膜、睫状体、脉络膜)和视神经形成缺损。
关于环境因素,动物实验报告了致畸物质的参与,但人类中已确定的风险因素有限2)。
多种基因突变已被证明与缺损相关2)。
| 基因 | 遗传方式 | 相关表型 |
|---|---|---|
| PAX2 | AD | 肾缺损综合征(papillorenal syndrome) |
| CHD7 | AD | CHARGE综合征(后述) |
| SOX2 | AD | 无眼/小眼 + 缺损 |
| VSX2 | AR | 小眼球 + 缺损 |
| SHH | AD | 前脑无裂畸形 + 缺损 |
| GDF6 | AD | 小眼球/缺损 |
| GDF3 | AD | 小眼球/缺损 |
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”主要检查步骤
Section titled “主要检查步骤”- 裂隙灯显微镜检查:前节观察可见下方虹膜缺损(钥匙孔状瞳孔)。这是确诊的主要依据。
- 散瞳眼底检查:确认是否存在脉络膜缺损和视神经缺损。评估是否累及黄斑。
- 眼部B超检查:确认小眼球并评估眼轴长度。
- OCT(光学相干断层扫描):用于评估缺损是否延伸至黄斑以及黄斑发育不良。
- 眼压检查:作为青光眼筛查手段。定期测量眼压很重要。
- 全身检查:进行超声心动图、听力检查和后鼻孔CT以排除CHARGE综合征。
- 基因检测:进行CHD7(CHARGE)、PAX2、SOX2等基因分析。
与无虹膜症的鉴别在临床上很重要。无虹膜症的诊断标准(日眼会志2020)明确将虹膜缺损列为鉴别诊断4)。
| 疾病名称 | 鉴别要点 |
|---|---|
| 无虹膜症 | PAX6突变。虹膜几乎完全缺失(>2/3)。常合并角膜病变和黄斑发育不良4)。Wilms肿瘤(WAGR综合征)风险是无虹膜症特有的,虹膜缺损通常不伴有。 |
| 外伤性虹膜离断 | 有外伤史。虹膜不规则撕裂,损伤部位与外伤部位对应。 |
| ICE综合征 | 获得性、单眼性。以角膜内皮异常(角膜内皮镜可见异型细胞)为主。 |
| 瞳孔膜残留 | 瞳孔区残留膜状结构。虹膜实质无缺损。 |
多数在出生时或婴儿期的眼前节检查中发现钥匙孔状瞳孔。通过裂隙灯显微镜确诊,散瞳眼底检查确认脉络膜和视神经是否受累。若怀疑CHARGE综合征,则进行心脏、耳、鼻的全身检查。也可能在学校体检或育儿体检中偶然发现。
5. 标准治疗方法
Section titled “5. 标准治疗方法”畏光对策(首选)
Section titled “畏光对策(首选)”虹膜缺损本身没有根治性治疗方法。针对核心症状畏光的对症治疗是治疗的起点。
- 遮光眼镜:补偿虹膜缺损导致的光量调节障碍,减轻畏光的最基本措施。根据症状选择遮光度和颜色滤镜。
- 带虹膜的彩色隐形眼镜(假体型CL):可同时改善外观和减轻畏光。光学上补充虹膜缺损。
- 屈光矫正:通过眼镜或普通隐形眼镜矫正屈光不正。
- 弱视预防:儿童病例中,适当的屈光矫正和健眼遮盖对预防弱视和斜视很重要。
并发症针对性治疗
Section titled “并发症针对性治疗”白内障手术
青光眼治疗
药物治疗:使用降眼压滴眼液,如前列腺素类似物、β受体阻滞剂和碳酸酐酶抑制剂。
手术:对药物治疗抵抗的病例,考虑小梁切开术或小梁切除术(滤过手术)。
随访:由于青光眼导致不可逆的视野损害,定期监测眼压和视野检查至关重要。
视网膜脱离治疗
定期观察
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”胚胎期眼发育与胚裂闭合
Section titled “胚胎期眼发育与胚裂闭合”在胚胎期眼发育中,眼杯形成后形成胚裂(optic fissure)。大约在胚胎第6-7周,胚裂闭合从下方赤道部开始,向极后部和周边部双向进行。如果闭合不完全,会在下方葡萄膜(虹膜、睫状体、脉络膜)和视神经形成缺损。
胚裂闭合需要基底膜重塑、细胞增殖和凋亡的协调调控7)。这一复杂过程一旦出现紊乱,就会导致缺损。
分子信号的参与
Section titled “分子信号的参与”胚裂闭合涉及SHH(Sonic Hedgehog)、PAX2、BMP、视黄酸等多种分子信号的协调作用7)。在斑马鱼、小鼠等动物模型中,pax2、shh、vsx2的突变可重现缺损7)。这些研究正在阐明胚裂闭合的分子机制全貌。
脉络膜缺损的组织学所见
Section titled “脉络膜缺损的组织学所见”脉络膜缺损在组织学上表现为色素上皮和脉络膜毛细血管板缺失,并可见未分化神经视网膜的发育不良。缺损边缘存在变性的视网膜组织,有形成视网膜裂孔的风险。这一组织学特性是视网膜脱离高风险病理生理学基础。
视力预后的决定因素
Section titled “视力预后的决定因素”单纯虹膜缺损的视力预后通常良好,但脉络膜缺损累及后极部或黄斑部时预后不良。双眼病例可能出现眼球震颤,并有合并弱视的风险。此外,相当多的病例会发生视网膜脱离,尤其是脉络膜缺损内或沿边缘的视网膜裂孔以及与缺损无关的视网膜裂孔。发生视网膜脱离的病例预后多不良。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”- 基因诊断的进步:使用下一代测序(NGS)面板检测对与缺损相关的基因进行综合分析正逐渐普及2)。通过与遗传咨询的合作,家庭预后预测的准确性得到了提高。
- MAC谱系的概念:将小眼球、无眼球和缺损整合为MAC谱系进行综合理解的概念正在发展10)。这些病症之间的遗传和表型重叠正逐渐明确。
- 人工虹膜的普及:Customflex人工虹膜(HumanOptics)于2018年获得FDA批准5),作为虹膜缺损的美容和畏光减轻的选择已投入实际应用。在日本国内的使用经验预计将持续积累。
- 基因治疗:针对缺损的直接基因治疗仍处于基础研究阶段,尚未达到临床应用。
- iPS细胞研究:使用iPS细胞进行视网膜再生和虹膜重建的基础研究正在进行中,未来的临床应用值得期待。
8. 参考文献
Section titled “8. 参考文献”- Morrison D, FitzPatrick D, Hanson I, et al. National study of microphthalmia, anophthalmia, and coloboma (MAC) in Scotland: investigation of genetic aetiology. J Med Genet. 2002;39(1):16-22. PMID: 11826019
- Gregory-Evans CY, Williams MJ, Halford S, Gregory-Evans K. Ocular coloboma: a reassessment in the age of molecular neuroscience. J Med Genet. 2004;41(12):881-891. PMID: 15591273
- Pagon RA, Graham JM Jr, Zonana J, Yong SL. Coloboma, congenital heart disease, and choanal atresia with multiple anomalies: CHARGE association. J Pediatr. 1981;99(2):223-227. PMID: 6166737
- 大家義則, 川崎諭, 西田希, 他. 無虹彩症の診断基準および重症度分類. 日眼会誌. 2020;124(2):83-88.
- Mayer CS, Laubichler AE, Khoramnia R, et al. Challenges and complication management in novel artificial iris implantation. J Ophthalmol. 2018;2018:3262068. PMID: 30305935
- Gopal L, Badrinath SS, Kumar KS, et al. Optic disc in fundus coloboma. Ophthalmology. 1996;103(12):2120-2127. PMID: 9003347
- Patel A, Sowden JC. Genes and pathways in optic fissure closure. Semin Cell Dev Biol. 2019;91:55-65. PMID: 29944949
- Hornby SJ, Adolph S, Gilbert CE, et al. Visual acuity in children with coloboma: clinical features and a new phenotypic classification system. Ophthalmology. 2000;107(3):511-520. PMID: 10711890
- Nakamura KM, Diehl NN, Mohney BG. Incidence, ocular findings, and systemic associations of ocular coloboma: a population-based study. Arch Ophthalmol. 2011;129(1):69-74. PMID: 21220631
- Skalicky SE, White AJ, Grigg JR, et al. Microphthalmia, anophthalmia, and coloboma and associated ocular and systemic features: understanding the spectrum. JAMA Ophthalmol. 2013;131(12):1517-1524. PMID: 24177188
