Coloboma ม่านตา
ตำแหน่ง: มักเกิดที่ส่วนล่าง (ด้านล่างด้านขมับ)
ลักษณะ: รูม่านตาผิดรูปเป็นรูปกุญแจ กว้างที่สุดที่ขอบรูม่านตาและแคบลงไปทางโคน
อาการหลัก: กลัวแสงเนื่องจากความผิดปกติในการควบคุมแสง การมองเห็นมักดีหากมีความบกพร่องเพียงอย่างเดียว

Coloboma ม่านตาแบบปกติ (coloboma iridis) เกิดจากการปิดของรอยแยกของถ้วยตาที่ไม่สมบูรณ์ ถ้วยตาห่อหุ้มเนื้อเยื่อที่จะกลายเป็นเนื้อหาของลูกตาจากด้านบน และปิดในที่สุดที่ด้านล่าง ดังนั้น coloboma ม่านตาแบบปกติจึงอยู่ที่ด้านล่าง (ค่อนไปทางด้านขมับล่าง) และอาจมี coloboma ของซิลิอารีบอดี คอรอยด์ และประสาทตาร่วมด้วย Coloboma ม่านตาอาจเกิดขึ้นเพียงลำพัง แต่มักเกิดร่วมกับ coloboma ยูเวียอื่นๆ
ปัจจุบันยังไม่มีการรักษาที่สามารถ “รักษา” coloboma ม่านตาได้ เป้าหมายของการรักษาคือการรักษาตามอาการสำหรับอาการกลัวแสง การจัดการและป้องกันภาวะแทรกซ้อน และการเพิ่มประสิทธิภาพการทำงานของการมองเห็น
| ตัวชี้วัด | เนื้อหา |
|---|---|
| ความชุก (ต่อการเกิด) | 0.5–0.7 ต่อการเกิด 10,000 ราย (การศึกษาทางระบาดวิทยาทางพันธุกรรม 1)) |
| อุบัติการณ์ (ตามประชากรในมินนิโซตา สหรัฐอเมริกา) | 2.6 ต่อการเกิด 10,000 ราย 9) |
| สัดส่วนการเป็นสองตา | ประมาณ 50% 1) |
| รูปแบบการถ่ายทอดทางพันธุกรรม | ประปราย, ถ่ายทอดแบบ autosomal dominant, autosomal recessive และอื่นๆ |
| กลุ่มอาการที่เกี่ยวข้อง | อาจถูกค้นพบเป็นอาการของความผิดปกติหลายอวัยวะ เช่น CHARGE syndrome (การกลายพันธุ์ CHD7) |
รูปแบบการถ่ายทอดทางพันธุกรรมมีความหลากหลาย อาจเกิดขึ้นแบบประปราย หรือปรากฏเป็นลักษณะเด่น (AD) หรือด้อย (AR) โดยมีสมาชิกในครอบครัวหลายคนได้รับผลกระทบ นอกจากนี้ยังอาจแสดงเป็นอาการของกลุ่มอาการผิดปกติหลายอวัยวะ เช่น CHARGE syndrome (การกลายพันธุ์ของ CHD7, AD) แนะนำให้ปรึกษาทางพันธุกรรมหากมีประวัติครอบครัวหรือสงสัยว่าเป็นกลุ่มอาการ
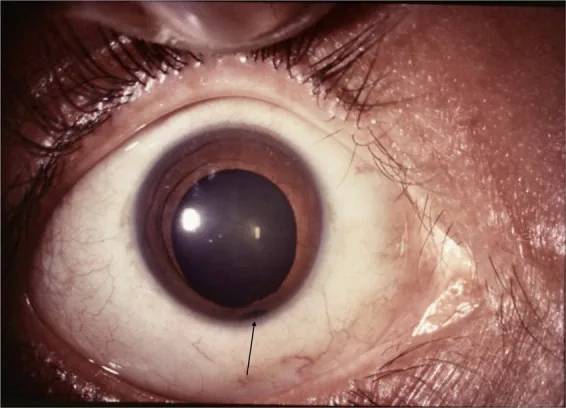
ความบกพร่องอยู่ทางด้านล่างด้านขมับ กว้างที่สุดที่ขอบรูม่านตาและแคบลงไปทางโคน (รูม่านตารูปกุญแจ) มักพบร่วมกับตาเล็ก ต้อกระจก และ coloboma ของคอรอยด์
Coloboma ม่านตา
ตำแหน่ง: มักเกิดที่ส่วนล่าง (ด้านล่างด้านขมับ)
ลักษณะ: รูม่านตาผิดรูปเป็นรูปกุญแจ กว้างที่สุดที่ขอบรูม่านตาและแคบลงไปทางโคน
อาการหลัก: กลัวแสงเนื่องจากความผิดปกติในการควบคุมแสง การมองเห็นมักดีหากมีความบกพร่องเพียงอย่างเดียว
คอโลโบมาของซิลิอารีบอดี
ตำแหน่ง: มักต่อเนื่องกับรอยขาดของม่านตา
ลักษณะ: เกิดขึ้นเดี่ยวๆ ได้ยาก มักต่อเนื่องกับรอยขาดของคอรอยด์ขนาดใหญ่ ขาดเยื่อบุผิวและกล้ามเนื้อ
ภาวะแทรกซ้อน: ความอ่อนแอของโซนูลาของซินน์ การทำงานรองรับเลนส์ลดลง
คอโลโบมาของคอรอยด์
ลักษณะที่พบ: สังเกตเห็นเป็นรอยโรคสีเหลืองขาวบุ๋ม ขอบเขตชัดเจนบริเวณจอประสาทตาส่วนล่าง
ภาวะแทรกซ้อน: การเกิดจอประสาทตาฉีกขาดบริเวณขอบรอยขาด → เสี่ยงสูงต่อจอประสาทตาลอก การลุกลามถึงจอจุดรับภาพทำให้พยากรณ์โรคทางสายตาไม่ดี
คอโลโบมาของประสาทตา
ลักษณะที่พบ: หัวประสาทตาโตและบุ๋ม รอยขาดแผ่ขยายรอบหัวประสาทตา
ภาวะแทรกซ้อน: ความผิดปกติของลานสายตาและฝ่อของประสาทตา ส่งผลกระทบต่อการมองเห็นอย่างมาก
ตามการจำแนกฟีโนไทป์ของฮอร์นบี ขอบเขตการลุกลามของคอโลโบมาไปยังส่วนหลังของตาเป็นปัจจัยหลักที่กำหนดพยากรณ์โรคทางสายตา และยิ่งรอยขาดลุกลามถึงจอจุดรับภาพมากเท่าใด พยากรณ์โรคทางสายตาก็ยิ่งแย่ลง8)
หากมีเพียงรอยขาดของม่านตาเพียงอย่างเดียว การมองเห็นมักดี อย่างไรก็ตาม หากรอยขาดของคอรอยด์ลุกลามถึงจอจุดรับภาพ การมองเห็นจะลดลงอย่างมากและพยากรณ์โรคไม่ดี ในกรณีที่เป็นสองตา อาจมีอาการตากระตุกและอาจมีภาวะตาขี้เกียจร่วมด้วย การตรวจตาเป็นประจำเพื่อติดตามการมองเห็นและจอประสาทตาเป็นสิ่งสำคัญ
ในช่วงสัปดาห์ที่ 6-7 ของการตั้งครรภ์ จะเกิดการปิดของรอยแยกของตัวอ่อน (optic fissure/choroidal fissure) การปิดเริ่มจากเส้นศูนย์สูตรด้านล่างและดำเนินไปทั้งสองทิศทางสู่ขั้วหลังและส่วนรอบนอก ดังนั้น คอรอยด์ส่วนหลังและส่วนล่างของม่านตาจึงมีแนวโน้มที่จะคงอยู่เป็นความบกพร่อง หากการปิดไม่สมบูรณ์ จะเกิดความบกพร่องในยูเวียส่วนล่าง (ม่านตา, ซิลิอารีบอดี, คอรอยด์) และเส้นประสาทตา
สำหรับปัจจัยสิ่งแวดล้อม การทดลองในสัตว์รายงานการมีส่วนร่วมของสารก่อวิรูป แต่ปัจจัยเสี่ยงที่ชัดเจนในมนุษย์มีจำกัด2)
พบว่าการกลายพันธุ์ของยีนหลายชนิดเกี่ยวข้องกับคอโลโบมา2)
| ยีน | รูปแบบการถ่ายทอด | ฟีโนไทป์ที่เกี่ยวข้อง |
|---|---|---|
| PAX2 | AD | กลุ่มอาการคอโลโบมาไต (papillorenal syndrome) |
| CHD7 | AD | CHARGE syndrome (อธิบายภายหลัง) |
| SOX2 | AD | ภาวะไม่มีลูกตา/ลูกตาเล็ก + คอโลโบมา |
| VSX2 | AR | ตาเล็ก + โคโลโบมา |
| SHH | AD | โฮโลโปรเซนเซฟาลี + โคโลโบมา |
| GDF6 | AD | ตาเล็ก, โคโลโบมา |
| GDF3 | AD | ตาเล็ก, โคโลโบมา |
CHARGE syndrome เป็นกลุ่มอาการผิดปกติของหลายอวัยวะที่เกิดจากการกลายพันธุ์ของยีน CHD7 ชื่อนี้มาจากอักษรตัวแรกของอาการสำคัญ: Coloboma (โคโลโบมา), Heart defects (ความบกพร่องของหัวใจ), Atresia choanae (ช่องเปิดจมูกหลังตีบตัน), Retardation of growth/development (การเจริญเติบโตและพัฒนาการล่าช้า), Genital anomalies (ความผิดปกติของอวัยวะสืบพันธุ์), Ear anomalies (ความผิดปกติของหู) การถ่ายทอดทางพันธุกรรมเป็นแบบ autosomal dominant และโคโลโบมามักเป็นจุดเริ่มต้นของการวินิจฉัย จำเป็นต้องมีการทำงานร่วมกันหลายสาขาเพื่อการดูแลรักษาทั้งระบบ
การแยกโรคระหว่างภาวะไม่มีม่านตา (aniridia) และคอโลโบมาของม่านตามีความสำคัญทางคลินิก เกณฑ์การวินิจฉัยภาวะไม่มีม่านตา (วารสารจักษุวิทยาญี่ปุ่น 2020) ระบุว่าคอโลโบมาของม่านตาเป็นโรคที่ต้องแยก4)
| ชื่อโรค | จุดที่ใช้แยก |
|---|---|
| ภาวะไม่มีม่านตา (aniridia) | การกลายพันธุ์ของ PAX6 ม่านตาบกพร่องเกือบทั้งหมด (>2/3) มักเกิดร่วมกับโรคกระจกตาและจอประสาทตาส่วนกลางเจริญไม่เต็มที่4) ความเสี่ยงของเนื้องอก Wilms (WAGR syndrome) เฉพาะในภาวะไม่มีม่านตา โดยปกติไม่พบในคอโลโบมาของม่านตา |
| ม่านตาฉีกขาดจากอุบัติเหตุ | ประวัติการบาดเจ็บ ม่านตาฉีกขาดไม่สม่ำเสมอซึ่งสอดคล้องกับตำแหน่งที่ได้รับบาดเจ็บ |
| กลุ่มอาการ ICE | เกิดขึ้นภายหลัง ข้างเดียว ความผิดปกติของเอ็นโดทีเลียมกระจกตา (เซลล์ผิดปกติในกล้องจุลทรรศน์สเปกคิวลาร์) เป็นหลัก |
| เยื่อรูม่านตาค้าง | โครงสร้างเยื่อบางๆ หลงเหลืออยู่ในบริเวณรูม่านตา สโตรมาของม่านตาไม่บกพร่อง |
ส่วนใหญ่ตรวจพบตั้งแต่แรกเกิดถึงวัยทารกตอนต้นเป็นรูม่านตารูปร่างคล้ายรูกุญแจจากการตรวจส่วนหน้าของตา วินิจฉัยยืนยันด้วยกล้องจุลทรรศน์ชีวภาพ (slit-lamp) และยืนยันภาวะแทรกซ้อนที่คอรอยด์และประสาทตาด้วยการตรวจจอตาหลังขยายม่านตา หากสงสัย CHARGE syndrome จะตรวจร่างกายทั่วระบบทั้งหัวใจ หู และจมูก บางครั้งพบโดยบังเอิญจากการตรวจสุขภาพในโรงเรียนหรือการตรวจสุขภาพเด็ก
ไม่มีการรักษาให้หายขาดสำหรับม่านตาขาดเอง การรักษาตามอาการของอาการกลัวแสงซึ่งเป็นอาการหลักเป็นจุดเริ่มต้นของการรักษา
การผ่าตัดต้อกระจก
ลักษณะเฉพาะ: การผ่าตัดมีความยากเนื่องจากเส้นใยซินน์ (Zinn) เปราะบาง, รูม่านตาขยายไม่ดี, และลูกตาเล็ก
เทคนิค: การสลายต้อด้วยคลื่นเสียงความถี่สูง + การใส่เลนส์แก้วตาเทียม พิจารณาใช้วงแหวนขยายถุงหุ้มเลนส์ (CTR) อาจจำเป็นต้องใช้อุปกรณ์ขยายรูม่านตา (เช่น Malyugin ring)
ทางเลือก: พิจารณาการใส่ม่านตาเทียมพร้อมกัน (เช่น Customflex Artificial Iris) 5) คาดว่าจะช่วยปรับปรุงรูปลักษณ์และลดอาการกลัวแสง
การรักษาโรคต้อหิน
การรักษาด้วยยา: ใช้ยาหยอดตาลดความดันลูกตา เช่น กลุ่ม prostaglandin analogs, beta-blockers, และ carbonic anhydrase inhibitors
การผ่าตัด: ในกรณีที่ดื้อต่อยา พิจารณาการผ่าตัด trabeculotomy หรือ trabeculectomy (การผ่าตัดกรอง)
การติดตาม: เนื่องจากความเสียหายของลานสายตาในโรคต้อหินไม่สามารถฟื้นคืนได้ การติดตามความดันลูกตาและการตรวจลานสายตาเป็นประจำจึงจำเป็น
การรักษาจอประสาทตาลอก
พยาธิวิทยา: อาจเกิดจากจอประสาทตาฉีกขาดภายในหรือที่ขอบของคอโลโบมาคอรอยด์ หรือจากรอยฉีกขาดที่ไม่เกี่ยวข้องกับคอโลโบมา
การรักษา: การผ่าตัดน้ำวุ้นตาเป็นหลัก มีรายงานประโยชน์ของการจี้เลเซอร์ป้องกันที่ขอบคอโลโบมาคอรอยด์ 6)
การพยากรณ์โรค: กรณีจอประสาทตาลอกมักมีการพยากรณ์โรคไม่ดี การตรวจพบและการรักษาตั้งแต่เนิ่นๆ มีความสำคัญ
การติดตามเป็นประจำ
ภาวะแทรกซ้อนเป้าหมาย: การติดตามเป็นประจำสำหรับภาวะแทรกซ้อนหลักสามประการ (ต้อหิน, ต้อกระจก, จอประสาทตาลอก) เป็นสิ่งจำเป็น
การดูแลเด็ก: การประเมินเป็นประจำสำหรับภาวะตาขี้เกียจ, ตาเหล่, และความผิดปกติของการเคลื่อนไหวของลูกตาก็สำคัญ
ความถี่ในการติดตาม: ไปพบจักษุแพทย์ต่อเนื่องทุก 3-12 เดือน ขึ้นอยู่กับสภาพและอายุ
ไม่มีการผ่าตัดที่รักษาข้อบกพร่องของม่านตาโดยตรง เป้าหมายของการรักษาคือการรักษาตามอาการสำหรับอาการกลัวแสงและการจัดการภาวะแทรกซ้อน หากมีต้อกระจกร่วมด้วย จะทำการผ่าตัดสลายต้อกระจกด้วยคลื่นเสียงความถี่สูงร่วมกับการใส่เลนส์แก้วตาเทียม แต่มีความเสี่ยงสูงเนื่องจากความอ่อนแอของเอ็นซินน์ ม่านตาเทียม (Customflex Artificial Iris) เป็นทางเลือกที่มีประสิทธิภาพในการปรับปรุงความสวยงามและลดอาการกลัวแสง หากมีต้อหินหรือจอประสาทตาลอกร่วมด้วย จะทำการผ่าตัดรักษาตามนั้น
ในการพัฒนาของดวงตาในระยะตัวอ่อน หลังจากเกิดถ้วยแก้วนำแสง จะเกิดรอยแยกแก้วนำแสง (optic fissure) ขึ้น ประมาณสัปดาห์ที่ 6-7 ของการตั้งครรภ์ การปิดของรอยแยกแก้วนำแสงเริ่มต้นจากบริเวณเส้นศูนย์สูตรด้านล่างและดำเนินไปทั้งสองทิศทางสู่ขั้วหลังและบริเวณรอบนอก หากการปิดนี้ไม่สมบูรณ์ จะเกิดข้อบกพร่องในยูเวียส่วนล่าง (ม่านตา, ซิลิอารีบอดี, คอรอยด์) และเส้นประสาทตา
การปิดของรอยแยกแก้วนำแสงต้องการการควบคุมที่ประสานกันของการปรับเปลี่ยนเยื่อฐาน การเพิ่มจำนวนเซลล์ และอะพอพโทซิส7) การรบกวนเพียงเล็กน้อยในกระบวนการที่ซับซ้อนนี้จะทำให้เกิดข้อบกพร่อง
สัญญาณโมเลกุลต่างๆ เช่น SHH (Sonic Hedgehog), PAX2, BMP และกรดเรติโนอิกมีส่วนร่วมอย่างประสานกันในการปิดรอยแยกแก้วนำแสง7) ในแบบจำลองสัตว์ เช่น ปลาม้าลายและหนู การกลายพันธุ์ของ pax2, shh และ vsx2 ทำให้เกิดคอลโลโบมา7) จากการศึกษาเหล่านี้ ภาพรวมของกลไกระดับโมเลกุลของการปิดรอยแยกแก้วนำแสงกำลังถูกเปิดเผย
ในข้อบกพร่องของคอรอยด์ ทางจุลกายวิภาคพบว่าไม่มีเยื่อบุผิวสีและเส้นเลือดฝอยคอรอยด์ ร่วมกับภาวะเจริญผิดปกติของจอประสาทตาส่วนประสาทที่ยังไม่แยกความแตกต่าง ที่ขอบของข้อบกพร่องมีเนื้อเยื่อจอประสาทตาเสื่อม ซึ่งเป็นความเสี่ยงต่อการเกิดรอยฉีกขาดของจอประสาทตา ลักษณะทางจุลกายวิภาคนี้เป็นพื้นฐานทางพยาธิสรีรวิทยาของความเสี่ยงสูงต่อการเกิดจอประสาทตาลอก
พยากรณ์โรคทางสายตาดีในกรณีส่วนใหญ่ของข้อบกพร่องม่านตาเดี่ยวๆ แต่แย่ลงเมื่อข้อบกพร่องของคอรอยด์ขยายไปถึงขั้วหลังหรือจุดรับภาพ ในกรณีที่เป็นสองตา อาจพบอาตาและมีความเสี่ยงต่อภาวะตาขี้เกียจ นอกจากนี้ จอประสาทตาลอกเกิดขึ้นในจำนวนกรณีที่มากพอสมควร โดยเฉพาะจากรอยฉีกขาดของจอประสาทตาภายในหรือตามขอบของข้อบกพร่องคอรอยด์ รวมถึงรอยฉีกขาดของจอประสาทตาที่ไม่เกี่ยวข้องกับข้อบกพร่อง ในกรณีที่เกิดจอประสาทตาลอก พยากรณ์โรคมักไม่ดี