ความถี่ : ความชุกตลอดชีวิตของการบาดเจ็บที่ตาประมาณ 14% โดย 27-65% นำไปสู่ต้อกระจก พบบ่อย : พบมากในเด็กและชายหนุ่มการวินิจฉัย : บันทึกการบาดเจ็บด้วยระบบ BETT การประเมินการแตกของแคปซูลด้านหน้า ความเสียหายของโซนูล และวงแหวน Vossius มีความสำคัญการจำแนก : แบ่งเป็นการบาดเจ็บเชิงกล (ทื่อ ทะลุ สิ่งแปลกปลอม) และไม่ใช่เชิงกล (อินฟราเรด ไฟฟ้าช็อต รังสี)ระยะเวลาการนำเลนส์ออก : นำเลนส์ออกฉุกเฉินหากแคปซูลแตกหรือความดันลูกตา สูง การบาดเจ็บตาแบบเปิด แนะนำให้ซ่อมแซมครั้งแรกภายใน 24 ชั่วโมง 1) เด็ก : จำเป็นต้องแทรกแซงตั้งแต่เนิ่นๆ และ aggressively เนื่องจากเสี่ยงต่อภาวะตามัวการทำนายพยากรณ์โรค : ใช้คะแนนการบาดเจ็บตา (OTS) 2) คือการขุ่นของเลนส์แก้วตา ที่เกิดจากการบาดเจ็บ พบได้บ่อยในคนหนุ่มสาวเมื่อเทียบกับต้อกระจก ตามวัย เมื่อพบต้อกระจก ข้างเดียวในผู้ป่วยหนุ่มสาวที่ไม่มีโรคประจำตัว ควรสงสัยต้อกระจก จากบาดแผลเป็นอันดับแรก ความชุกตลอดชีวิตของการบาดเจ็บที่ตาในประชากรทั่วไปประมาณ 14% พบมากในเด็กและชายหนุ่ม การบาดเจ็บที่ตา 27-65% นำไปสู่ต้อกระจก และส่วนใหญ่ส่งผลกระทบต่อการมองเห็น อย่างมีนัยสำคัญ จำเป็นต้องผ่าตัด 3) .
ต้อกระจก จากบาดแผลมักมาพร้อมกับการบาดเจ็บของเนื้อเยื่อตาอื่นๆ และเกิดมากในกลุ่มอายุน้อย ทำให้เป็นภาระสำคัญต่อสาธารณสุข แม้ในกรณีที่ไม่มีต้อกระจก ที่ส่งผลต่อการมองเห็น อย่างมีนัยสำคัญ อาจเกิดการเคลื่อนของเลนส์บางส่วนเนื่องจากความเสียหายของโซนูล ซึ่งจำเป็นต้องได้รับการผ่าตัด
กลไกการเกิดต้อกระจก
ความขุ่นอย่างรวดเร็ว : การไหลเข้าของอารมณ์ขันที่เป็นน้ำเข้าไปในเส้นใยเลนส์เนื่องจากการแตกของแคปซูล
ความขุ่นที่เกิดขึ้นช้า : แม้ไม่มีการแตกของแคปซูล แรงจากการบาดเจ็บอาจทำลายเส้นใยเลนส์ เกิดหลังจากหลายเดือนถึงหลายปี
ลักษณะทั่วไป : ความขุ่นรูปดอกกุหลาบ (rosette) หรือรูปดาว (stellate)
ลักษณะของต้อกระจกจากบาดแผล
กลุ่มอายุที่พบบ่อย : เด็กและชายหนุ่ม
ภาวะแทรกซ้อนจากการบาดเจ็บตาอื่น : การบาดเจ็บของม่านตา การบาดเจ็บของเอ็นยึดเลนส์ (zonule of Zinn) การย้อยของวุ้นตา ฯลฯ
ความเร่งด่วน : ในกรณีที่แคปซูลแตกหรือความดันลูกตา สูง จำเป็นต้องผ่าตัดนำเลนส์ออกโดยด่วน
การบาดเจ็บเชิงกล :
การบาดเจ็บแบบทื่อ (การฟกช้ำลูกตา การสั่นสะเทือนลูกตา): ต้อกระจก จากบาดแผล การเคลื่อน/เคลื่อนหลุดของเลนส์บางส่วน
การบาดเจ็บแบบแหลมคม (แผลทะลุ แผลตัด แผลฉีกขาด): ต้อกระจก จากบาดแผล การย้อยของเลนส์
สิ่งแปลกปลอม: การสะสมของเหล็กในเลนส์ (ต้อกระจก จากเหล็ก) การสะสมของทองแดงในเลนส์
การบาดเจ็บที่ไม่ใช่เชิงกล :
ต้อกระจกจากรังสี อินฟราเรด (ต้อกระจก ในช่างเป่าแก้ว): ความขุ่นใต้แคปซูลด้านหลังจากการได้รับรังสีอินฟราเรดเรื้อรังต้อกระจก จากไฟฟ้า: ความขุ่นที่เกิดจากฟ้าผ่าหรือไฟฟ้าช็อตต้อกระจกจากรังสี : ความขุ่นที่เกิดจากรังสีเอกซ์ รังสีแกมมา หรือระเบิดปรมาณู (ดูบทความแยก “ต้อกระจกจากรังสี ”)จากยา: ต้อกระจก จากสเตียรอยด์ (ดูบทความแยก “ผลของสเตียรอยด์ ต่อดวงตา”)
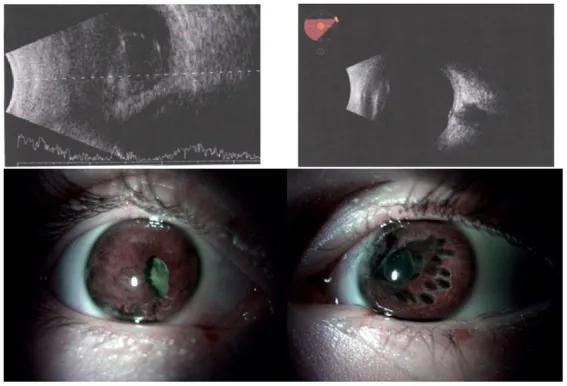
ภาพอัลตราซาวนด์ของต้อกระจกจากบาดแผลและภาพถ่ายส่วนหน้าของตาหลังผ่าตัด Nowomiejska K, et al. Case report: Bilateral eye injuries in members of one family due to a cluster munition in Ukraine. Front Med (Lausanne). 2023. Figure 3. PM
CI D: PMC10232851. License: CC BY.
แถวบน: ภาพอัลตราซาวนด์โหมดบีก่อนผ่าตัด (ซ้าย:
จอประสาทตาลอก ของตาขวา, ขวา:
ต้อกระจก จากบาดแผลของตาซ้าย), แถวล่าง: ส่วนหน้าของตาหลังผ่าตัด (A: ตาขวา, B: ตาซ้ายที่มีการจี้
ม่านตา เพื่อให้
รูม่านตา อยู่กึ่งกลาง) สอดคล้องกับ
ต้อกระจก จากบาดแผลที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
การมองเห็น ลดลง (ขึ้นอยู่กับระดับและตำแหน่งของความขุ่นของเลนส์)ความบกพร่องของลานสายตา (เนื่องจากความดันลูกตา สูงหรือการบาดเจ็บร่วม)ตามัวหรือเห็นภาพซ้อน ในตาเดียว
ปวดตา และตาแดง (ในบาดแผลทะลุ)
การมองเห็น และความดันลูกตา
การมองเห็น ก่อนผ่าตัดมีประโยชน์ในการทำนายการมองเห็น ที่ดีที่สุดที่แก้ไขแล้วหลังผ่าตัด สำหรับความดันลูกตา ความดันต่ำที่ไม่สมมาตรบ่งชี้ถึงการบาดเจ็บของลูกตาแบบเปิดหรือรอยแยกของซิลิอารีบอดี ความดันลูกตา สูงอาจสะท้อนถึงต้อหินจากเลนส์แก้วตา เลือดออกในช่องหน้าตา หรือต้อหิน จากมุมปิด
อาการแสดงของรูม่านตา
Relative afferent pupillary defect (rAPD) พบได้ในโรคเส้นประสาทตา จากการบาดเจ็บ และเป็นตัวบ่งชี้พยากรณ์การมองเห็น หลังผ่าตัด ต้อกระจก เพียงอย่างเดียวไม่ทำให้เกิด rAPD
ผลการตรวจส่วนหน้าของลูกตา
ตำแหน่งที่พบ จุดประเมิน กระจกตา ระดับความขุ่นและผลต่อการคำนวณเลนส์แก้วตาเทียม ช่องหน้าลูกตา เลือดออก, สารจากเลนส์, วุ้นตา เคลื่อน ม่านตา รอยรั่วของแสง, ม่านตาฉีกขาด , รูม่านตา ขยายผิดปกติ เลนส์ตา ตำแหน่งขุ่น, ถุงเลนส์ด้านหน้าฉีกขาด, เลนส์เคลื่อน, วงแหวน Vossius
วงแหวน Vossius : จากแรงกระแทกทื่อ ม่านตา ถูกกดทับเลนส์ ทำให้เกิดการสะสมของเม็ดสีม่านตา เป็นวงแหวนบนผิวถุงเลนส์ด้านหน้าตรงขอบรูม่านตา เป็นลักษณะเฉพาะของการบาดเจ็บแบบทื่อ และเป็นหลักฐานของการบาดเจ็บที่ถุงเลนส์
ขนาดวัตถุที่ทำให้บาดเจ็บและรูปแบบความขุ่น :
วัตถุที่เข้าไปในเบ้าตา (เช่น ลูกขนไก่): อาจเกิดความขุ่นใต้ถุงเลนส์ด้านหลังทันทีหลังจากนั้น
วัตถุที่ไม่เข้าเบ้าตา (เช่น ลูกซอฟต์บอล ลูกเบสบอล): มักเกิดความขุ่นใต้แคปซูลด้านหลัง ตามด้วยความขุ่นใต้แคปซูลด้านหน้า
ระบบการวินิจฉัย
สำหรับการบันทึกการบาดเจ็บ ใช้ระบบศัพท์การบาดเจ็บตาของเบอร์มิงแฮม (BETT)
การตรวจภาพ
อัลตราซาวนด์ B-mode: ประเมินสิ่งแปลกปลอมในลูกตา จอประสาทตาลอก และความขุ่นของวุ้นตา ในกรณีที่ตรวจส่วนหลังของตาได้ยาก
CT scan: แยกสิ่งแปลกปลอมในลูกตา /เบ้าตา และความผิดปกติของรูปร่างลูกตา (ค้นหาสิ่งแปลกปลอมในบาดแผลทะลุ)
กล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ (UBM ): ประเมินแคปซูลด้านหลัง ตำแหน่งเลนส์ มุมตา และความสมบูรณ์ของเอ็นยึดเลนส์
Q
ต้อกระจกสามารถเกิดขึ้นทันทีหลังการบาดเจ็บ หรือต้องใช้เวลาหรือไม่?
A
ใช่ ในบาดแผลทะลุ ถุงเลนส์ฉีกขาดและน้ำในช่องหน้าเข้าสู่เลนส์ ทำให้เกิดความขุ่นขยายตัวอย่างรวดเร็วทันทีหลังบาดเจ็บ ในแผลเล็ก (เช่น เข็ม) ความขุ่นอาจจำกัดอยู่ที่ใต้แคปซูลด้านหน้าเฉพาะที่ แต่ในแผลใหญ่ (เช่น คัตเตอร์) ความขุ่นจะขยายตัวอย่างรวดเร็ว ในทางกลับกัน ในบาดแผลทื่อ แม้ไม่มีถุงเลนส์แตก ความผิดปกติของเมแทบอลิซึมและการเปลี่ยนแปลงแรงดันออสโมติกจากแรงภายนอกอาจทำให้เกิดความขุ่นแบบค่อยเป็นค่อยไปหลังจากหลายเดือนถึงหลายปีหลังบาดเจ็บ
ต้อกระจก ข้างเดียวในผู้ใหญ่ที่ไม่มีโรคประจำตัว → สงสัยต้อกระจก จากบาดแผลเป็นอันดับแรกเด็กและชายหนุ่มเป็นกลุ่มเสี่ยงหลัก
การบาดเจ็บจากการกีฬาและอุบัติเหตุจากการทำงานเป็นกลไกการบาดเจ็บหลัก7)
ในบาดแผลทื่อ ระยะเวลาดำเนินโรคยาวนาน ดังนั้นผู้ป่วยอาจลืมประวัติการบาดเจ็บ → ควรสอบถามอย่างกระตือรือร้นในการซักประวัติ
หากมีสิ่งแปลกปลอม (เหล็ก ทองแดง) ค้างอยู่ในลูกตา: จะเกิดความขุ่นลักษณะเฉพาะ เช่น siderosis lentis หรือ chalcosis lentis
ต้อกระจกจากรังสี อินฟราเรด (ต้อกระจก ในคนงานแก้ว): ฝ้าขุ่นใต้แคปซูลด้านหลัง พบมากในคนงานเตาหลอมต้อกระจก จากไฟฟ้าช็อต: เกิดขึ้นหลังจากฟ้าผ่าหรือถูกไฟฟ้าช็อต มีลักษณะเฉพาะคือฝ้าขุ่นที่ชั้นคอร์เทกซ์และใต้แคปซูล
การวินิจฉัยต้อกระจก จากบาดแผลนั้นทำได้ง่าย แต่สิ่งสำคัญคือต้องระบุว่าสาเหตุมาจากการบาดเจ็บ เนื่องจากการผ่าตัดต้อกระจก จากบาดแผลอาจเป็นเคสที่ยากกว่าการผ่าตัดต้อกระจก ทั่วไป จึงควรประเมินก่อนผ่าตัดอย่างละเอียด
ซักประวัติการบาดเจ็บ (ในกรณีบาดเจ็บแบบทื่อ ผู้ป่วยอาจลืมประวัติการบาดเจ็บ)
ความสมบูรณ์ของแคปซูลด้านหน้า (มีการแตกหรือไม่)
ความสมบูรณ์ของเอ็นยึดเลนส์ (การเคลื่อนหรือสั่นของเลนส์แก้วตา )
สภาพของส่วนหลังของลูกตา (จอประสาทตาลอก หรือเลือดออกในวุ้นตา )
การตรวจ Gonioscopy (ยืนยันการแยกของมุมตา)
ความดันลูกตา (การมีและชนิดของต้อหิน )เอกซเรย์และซีทีสแกน (ค้นหาสิ่งแปลกปลอมในบาดแผลทะลุ)
สภาพร่างกายโดยรวมและข้อบ่งชี้ในการผ่าตัดฉุกเฉิน
ในการวินิจฉัยแยกโรค หากพบม่านตาติด หลังข้างเดียว ฝ้าขุ่นที่แคปซูลด้านหน้า หรือฝ้าขุ่นที่ชั้นคอร์เทกซ์เฉพาะที่ ให้สงสัยต้อกระจก จากบาดแผล
การคำนวณกำลังของเลนส์แก้วตาเทียม
หากกระจกตา ขุ่นมากจนไม่สามารถคำนวณกำลังของเลนส์แก้วตาเทียม ได้ ให้เลื่อนการใส่เลนส์แก้วตาเทียม หรือใช้ข้อมูลจากตาข้างดีเป็นข้อมูลอ้างอิง ในผู้ป่วยที่มีแผลเป็นที่กระจกตา รุนแรง อาจจำเป็นต้องใช้คอนแทคเลนส์ชนิดแข็งหลังผ่าตัด และในกรณีนั้น ความแม่นยำของการคำนวณเลนส์แก้วตาเทียม ไม่สำคัญมากนัก
การนำต้อกระจก จากบาดแผลออกแบ่งเป็นการนำออกในครั้งแรก (primary) ซึ่งทำทันทีหลังจากได้รับบาดเจ็บที่ลูกตาทะลุ และการนำออกในครั้งที่สอง (secondary) ซึ่งทำหลังจากได้รับบาดเจ็บหลายสัปดาห์ถึงหลายเดือน
การซ่อมแซมครั้งแรกสำหรับการบาดเจ็บที่ลูกตาทะลุ ควรทำภายใน 24 ชั่วโมง เนื่องจากกลุ่มที่ซ่อมแซมภายใน 24 ชั่วโมงมีความเสี่ยงต่อการติดเชื้อในลูกตา ต่ำกว่าอย่างมีนัยสำคัญ (OR 0.39, 95% CI 0.19-0.79) 1) .
ข้อบ่งชี้ในการนำเลนส์ออกฉุกเฉิน (ครั้งแรก):
ถุงเลนส์แตก
มีชิ้นส่วนเลนส์ในช่องหน้าม่านตา
ต้อหิน จากเลนส์บวมภาวะที่มีความเสี่ยงสูงต่อการอักเสบและความดันลูกตา สูง
ข้อดีของการนำเลนส์ออกในครั้งที่สอง:
การคำนวณกำลังของเลนส์แก้วตาเทียม ที่แม่นยำยิ่งขึ้นการมองเห็น ระหว่างผ่าตัดดีขึ้นการผ่าตัดในตาที่ “สงบ”
การเลื่อนการใส่เลนส์แก้วตาเทียม โดยคำนึงถึงความเสี่ยงต่อการติดเชื้อในลูกตา ในการบาดเจ็บที่ลูกตาทะลุ
ระยะเวลาในการนำเลนส์ออก ข้อดี ปฐมภูมิ ผ่าตัดครั้งเดียว ลดค่าใช้จ่าย ลดความเสี่ยงภาวะตามัว (ในเด็ก) ทุติยภูมิ ความแม่นยำในการคำนวณเลนส์แก้วตาเทียม การมองเห็น การควบคุมการอักเสบ
มักเป็นการผ่าตัดฉุกเฉิน ขั้นแรก เย็บแผลทะลุที่กระจกตา และตาขาว
คงสภาพช่องหน้าม่านตา + รูทะลุเล็กเฉพาะที่แคปซูลหน้า + ไม่มีสิ่งแปลกปลอม → ผ่าตัดต้อกระจก ด้วยคลื่นเสียงความถี่สูง (PEA ) ตามปกติ
การทะลุถึงแคปซูลหลัง (สิ่งแปลกปลอมมักถึงน้ำวุ้นตา ) → ผ่าตัดร่วมกับการตัดน้ำวุ้นตา
การใส่เลนส์แก้วตาเทียม ปฐมภูมิ: หากสามารถวัดความยาวแกนตา ก่อนผ่าตัดได้และไม่มีความเสี่ยงติดเชื้อ ให้พิจารณาใส่ปฐมภูมิ หากยาก ให้ใส่ทุติยภูมิ
จำเป็นต้องให้ยาปฏิชีวนะเฉพาะที่และทั่วร่างกาย
ข้อบ่งชี้ในการผ่าตัดประเมินเช่นเดียวกับต้อกระจก ทั่วไป
พังผืดยึดม่านตา ด้านหลัง (รูม่านตา เล็ก เบี่ยงเบน): ฉีดสารหนืดหยุ่นขณะปลดพังผืดแบบทื่อด้วยเข็ม สามารถปลดพังผืด 360 องศาผ่านช่องเปิดด้านข้างสองช่องพังผืดที่แคปซูลหน้า : หากพังผืดพาดผ่านบริเวณที่วางแผนจะเปิดแคปซูล ให้ตัดส่วนที่เป็นพังผืดด้วยกรรไกรแล้วดำเนินการต่อเอ็นซินน์อ่อนแอหรือฉีกขาด : ปรับเครื่องคลื่นเสียงความถี่สูงให้มีการไหลเวียนต่ำและแรงดูดต่ำ ใช้ตัวขยายแคปซูลและห่วงรัดแคปซูล (CTR )การฉีกขาดของโซนูลาร์ Zinn อย่างกว้างขวาง : พิจารณาการเย็บตรึงเลนส์แก้วตาเทียม (IOL )สถานการณ์อาจแย่กว่าที่คาดไว้ก่อนผ่าตัด ดังนั้นควรเตรียมเครื่องมือให้เพียงพอ
การประเมินความสมบูรณ์ของแคปซูลด้านหน้า : ใช้ trypan blue ระหว่างผ่าตัดเพื่อระบุรอยฉีกขาดของแคปซูลด้านหน้า และมองเห็นแคปซูลได้แม้ในต้อกระจกสีขาว หากสงสัยว่ามีการฉีกขาดของแคปซูล ให้ทำ hydrodissection อย่างระมัดระวังและน้อยที่สุด
การผ่าตัดตามลักษณะของต้อกระจก :
นิวเคลียสแข็ง: การสลายต้อกระจก ด้วยคลื่นเสียงความถี่สูง (phacoemulsification) (ตั้งค่าต่ำ อย่างนุ่มนวล)
ต้อกระจกสีขาว นิ่มหรือรูปดอกกุหลาบ: การดูดด้วยมือเดียวหรือสองมือต้อกระจก ชนิดเยื่อ: การตัดเยื่อ (membranectomy) + การตัดน้ำวุ้นตา ส่วนหน้า (anterior vitrectomy)
การเลือกเลนส์แก้วตาเทียม (IOL ) :
หากแคปซูลยังคงอยู่: ใส่ IOL อะคริลิกชิ้นเดียวในถุงแคปซูล
แคปซูลหลังแตกแต่แคปซูลหน้ายังอยู่: ใส่ IOL อะคริลิกสามชิ้นในถุงแคปซูลหรือในซิลิอารีซัลคัส (ciliary sulcus)
หากไม่มีแคปซูลรองรับ: เลือก IOL ที่ยึดกับตาขาว (scleral-fixated IOL )
หากการฉีกขาดของโซนูลาร์กว้าง: พิจารณาใช้วงแหวนยึดแคปซูล (CTR ) หรืออุปกรณ์ช่วยยึดในถุงแคปซูล
ไม่สามารถยึดในถุงแคปซูลได้: การเย็บซิลิอารีซัลคัสหรือการยึดในตาขาว (วิธี Yamane เป็นต้น) 6)
เลนส์หลุดสมบูรณ์: ใช้ PFCL (สารเพอร์ฟลูออโรคาร์บอน) ในการผ่าตัดวุ้นตา
ถุงหุ้มเลนส์แตก, เส้นใยซินน์ฉีกขาด, วุ้นตา ตก, และเลือดออกในช่องหน้าม่านตา ล้วนเป็นภาวะแทรกซ้อนร้ายแรงระหว่างผ่าตัด สำหรับวุ้นตา ตก ให้ทำการตัดวุ้นตา ส่วนหน้า หากมีเลือดออกในช่องหน้าม่านตา ให้ล้างช่องหน้าม่านตา เพื่อป้องกันการเปื้อนกระจกตา จากเลือด
ตรวจติดตามเป็นระยะในวันที่ 1, สัปดาห์ที่ 1 และเดือนที่ 1 หลังผ่าตัด ใช้ยาปฏิชีวนะเฉพาะที่และยาหยอดตาสเตียรอยด์ ให้ครบ หากเกิดภาวะแทรกซ้อน ให้ติดตามบ่อยขึ้น ปรับสเตียรอยด์ และให้ยาลดความดันลูกตา
Q
การผ่าตัดต้อกระจกจากบาดเจ็บแตกต่างจากการผ่าตัดต้อกระจกทั่วไปอย่างไร?
A
การผ่าตัดต้อกระจก จากบาดเจ็บยากกว่าการผ่าตัดต้อกระจก ทั่วไป มีความยากหลายประการระหว่างผ่าตัด เช่น ถุงหุ้มเลนส์ส่วนหน้าอาจแตก, เลนส์ไม่มั่นคงเนื่องจากเส้นใยซินน์เสียหาย, ขยายม่านตา ลำบากเนื่องจากม่านตาติด ด้านหลัง, ถุงหุ้มเลนส์ส่วนหน้าพังผืด, และความเสี่ยงสูงที่ถุงหุ้มเลนส์ส่วนหลังจะแตก สิ่งสำคัญคือต้องใช้เครื่องมือช่วย เช่น ทริแพนบลู, ห่วงค้ำถุงเลนส์ (CTR ), ห่วงมาลิวกิน และวางแผนผ่าตัดอย่างละเอียดตามลักษณะของต้อกระจก และการบาดเจ็บร่วม การเตรียมเครื่องมือให้พร้อมก่อนผ่าตัดก็จำเป็น
เด็กได้รับผลกระทบจากการบาดเจ็บทางตาอย่างไม่สมส่วน และต้องการการดูแลเป็นพิเศษ
ข้อควรพิจารณาก่อนผ่าตัด
ในเด็ก เกณฑ์ในการพิจารณาผลกระทบร้ายแรงต่อการมองเห็น ต่ำกว่าผู้ใหญ่ หากมีความขุ่น >3 มม. บนแนวสายตา ควรพิจารณานำเลนส์ออก และแนะนำให้นำเลนส์ออกเป็นขั้นแรกในกรณีฉุกเฉิน เนื่องจากการล่าช้าเพิ่มความเสี่ยงต่อภาวะตาขี้เกียจ
ในบาดแผลทะลุ ต้องนำเลนส์ออกทันที และหากเป็นไปได้ ให้ใส่เลนส์แก้วตาเทียม ในบาดแผลทื่อ ให้ผ่าตัดตามความก้าวหน้าของต้อกระจก
ข้อควรพิจารณาระหว่างผ่าตัด
ในเด็กอายุต่ำกว่า 2 ปี มักทำการตัดวุ้นตา ทางพาร์สพลานาพร้อมกับการนำเลนส์ออก ในกลุ่มอายุเดียวกัน การใส่เลนส์แก้วตาเทียม จะเลื่อนออกไปและทำเป็นขั้นตอนที่สอง
ข้อควรพิจารณาหลังผ่าตัด
การปิดตาข้างดีอาจมีประสิทธิภาพในการรักษาภาวะตามัวในบางกรณี
การขุ่นของแคปซูลเลนส์ด้านหลัง (PCO) เป็นภาวะแทรกซ้อนหลังผ่าตัดที่พบบ่อยในเด็ก และหากปล่อยไว้ไม่รักษาอาจนำไปสู่ภาวะตามัว
ผู้ป่วยอายุน้อยมีปฏิกิริยาการอักเสบรุนแรงและเสี่ยงต่อการเกิดม่านตาอักเสบ ชนิดมีไฟบริน จึงจำเป็นต้องจัดการด้วยสเตียรอยด์ อย่างเข้มข้นทั้งก่อนและหลังผ่าตัด
Q
ควรผ่าตัดต้อกระจกจากบาดแผลในเด็กเร็วแค่ไหน?
A
ในเด็ก เนื่องจากมีความเสี่ยงต่อภาวะตามัว จึงจำเป็นต้องมีการแทรกแซงตั้งแต่เนิ่นๆ อย่างจริงจังมากกว่าผู้ใหญ่ หากมีความขุ่น >3 มม. บนแนวแกนสายตาส่วนกลาง ถือเป็นข้อบ่งชี้ในการนำเลนส์ออก และแนะนำให้นำเลนส์ออกฉุกเฉินในครั้งแรก การผ่าตัดล่าช้าจะเพิ่มความเสี่ยงต่อภาวะตามัวและอาจทำให้การมองเห็น ลดลงอย่างถาวร หลังผ่าตัดจำเป็นต้องรักษาภาวะตามัวอย่างจริงจัง เช่น การปิดตาข้างดี
ในการพยากรณ์ผลการมองเห็น ของต้อกระจก จากบาดแผล Ocular Trauma Score (OTS) ถูกใช้อย่างแพร่หลาย OTS คำนวณการพยากรณ์โรคจาก 6 ปัจจัย ได้แก่ การมองเห็น เริ่มต้น การมีลูกตาทะลุ ภาวะเยื่อบุตาอักเสบ การบาดเจ็บทะลุ จอประสาทตาลอก และความผิดปกติของรูม่านตา ชนิด afferent defect 2) การศึกษาย้อนหลังในเด็กมากกว่า 300 คนแสดงให้เห็นว่า OTS สามารถพยากรณ์ผลการมองเห็น ของต้อกระจก จากบาดแผลในเด็กได้อย่างน่าเชื่อถือ 5) .
เกี่ยวกับข้อดีของการนำเลนส์ออกในครั้งแรกเทียบกับการนำออกในครั้งที่สอง ยังคงมีข้อมูลที่ขัดแย้งกันและยังไม่มีฉันทามติ 4) มีรายงานว่าการซ่อมแซมการบาดเจ็บลูกตาเปิดในครั้งแรกภายใน 24 ชั่วโมงสัมพันธ์กับการลดความเสี่ยงของภาวะเยื่อบุตาอักเสบ (OR 0.39) ดังนั้นจึงแนะนำให้แทรกแซงตั้งแต่เนิ่นๆ 1) .
สำหรับ IOL แบบยึดติดกับตาขาว การยึดแบบไม่ต้องเย็บ เช่น วิธี Yamane ก็เป็นทางเลือกหนึ่ง ในกรณีที่ไม่มีแคปซูลรองรับ วิธีการยึดจะถูกเลือกตามการบาดเจ็บร่วมและประสบการณ์ของศัลยแพทย์ 6) .
McMaster D, Bapty J, Bush L, et al. Early versus delayed timing of primary repair after open-globe injury: a systematic review and meta-analysis. Ophthalmology. 2024.
Kuhn F, Maisiak R, Mann L, et al. The Ocular Trauma Score (OTS). Ophthalmol Clin North Am. 2002;15(2):163-165.
Shah MA, Shah SM, Shah SB, et al. Morphology of traumatic cataract : does it play a role in final visual outcome? BMJ Open. 2011;1(1):e000060.
Rumelt S, Rehany U. The influence of surgery and intraocular lens implantation timing on visual outcome in traumatic cataract . Graefes Arch Clin Exp Ophthalmol. 2010;248(9):1293-1297.
Ram J, Verma N, Gupta N, et al. Effect of penetrating and blunt ocular trauma on the outcome of traumatic cataract in children in northern India. J Trauma Acute Care Surg. 2012;73(3):726-730.
Yamane S, Sato S, Maruyama-Inoue M, Kadonosono K. Flanged intrascleral intraocular lens fixation with double-needle technique. Ophthalmology. 2017;124(8):1136-1142.
Morikawa S, Okamoto F, Okamoto Y, et al. Clinical characteristics and visual outcomes of work-related open globe injuries in Japanese patients. Sci Rep. 2020;10:1208.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต