คำจำกัดความ : เลนส์ตาขุ่นมัวที่เกิดจากการบาดเจ็บที่ตา พบได้บ่อยในคนหนุ่มสาวเมื่อเทียบกับต้อกระจก ตามวัยความถี่ : ความชุกตลอดชีวิตของการบาดเจ็บที่ตาประมาณ 14% โดยในจำนวนนี้ 27-65% นำไปสู่ต้อกระจก 3) พบบ่อย : หากพบต้อกระจก ข้างเดียวในคนหนุ่มสาวที่ไม่มีโรคประจำตัว ให้สงสัยต้อกระจก จากบาดแผลเป็นอันดับแรกการจำแนก : แบ่งเป็นการบาดเจ็บแบบทื่อ การบาดเจ็บแบบแหลม สิ่งแปลกปลอม (เชิงกล) และรังสีอินฟราเรด ไฟฟ้าช็อต (ไม่ใช่เชิงกล)วงแหวน Vossius : การสะสมของเม็ดสีม่านตา เป็นวงแหวนบนผิวของแคปซูลด้านหน้า ซึ่งเป็นลักษณะเฉพาะของการบาดเจ็บแบบทื่อระยะเวลาในการนำเลนส์ออก : กรณีฉุกเฉินหากมีแคปซูลแตกหรือความดันลูกตา สูง สำหรับการบาดเจ็บลูกตาเปิด แนะนำให้ซ่อมแซมเบื้องต้นภายใน 24 ชั่วโมง1) เด็ก : เนื่องจากความเสี่ยงต่อภาวะตาขี้เกียจ (amblyopia จากขาดการกระตุ้นทางสายตา) จึงจำเป็นต้องมีการแทรกแซงตั้งแต่เนิ่นๆ และ aggressively รวมถึงการรักษาภาวะตาขี้เกียจ หลังผ่าตัด เลนส์ตาขุ่นมัวที่เกิดจากการบาดเจ็บ พบได้บ่อยในคนหนุ่มสาวเมื่อเทียบกับต้อกระจก ตามวัย หากพบต้อกระจก ข้างเดียวในคนหนุ่มสาวที่ไม่มีโรคประจำตัว ควรสงสัยต้อกระจก จากบาดแผลเป็นอันดับแรก ความชุกตลอดชีวิตของการบาดเจ็บที่ตาในประชากรทั่วไปประมาณ 14% พบได้บ่อยในเด็กและชายหนุ่ม การบาดเจ็บที่ตา 27-65% นำไปสู่ต้อกระจก และส่วนใหญ่ส่งผลกระทบอย่างมีนัยสำคัญต่อการมองเห็น และต้องได้รับการผ่าตัด3) .
ต้อกระจก จากบาดแผลมักมาพร้อมกับการบาดเจ็บของเนื้อเยื่อตาอื่นๆ และเกิดขึ้นบ่อยในกลุ่มอายุน้อย จึงเป็นภาระด้านสาธารณสุขที่สำคัญ แม้ว่าจะไม่มีต้อกระจก ที่ส่งผลต่อการมองเห็น อย่างมีนัยสำคัญ ก็อาจเกิดการเคลื่อนของเลนส์บางส่วน (subluxation) เนื่องจากความเสียหายต่อเอ็นยึดเลนส์ (Zonule of Zinn) ซึ่งจำเป็นต้องได้รับการผ่าตัด
กลไกการเกิดต้อกระจก
ขุ่นมัวอย่างรวดเร็ว : การแตกของแคปซูลเลนส์ทำให้ aqueous humor เข้าสู่เส้นใยเลนส์
ขุ่นมัวแบบช้า : แม้ไม่มีแคปซูลแตก แรงจากการบาดเจ็บอาจทำลายเส้นใยเลนส์ และเกิดความขุ่นหลังจากหลายเดือนถึงหลายปี
ลักษณะทั่วไป : ความขุ่นรูปดอกกุหลาบหรือรูปดาว
ลักษณะของต้อกระจกจากบาดแผล
ชั้นที่พบบ่อยที่สุด : เด็กและชายหนุ่ม
การบาดเจ็บตาอื่นๆ ร่วมด้วย : การบาดเจ็บม่านตา , การบาดเจ็บเอ็นยึดเลนส์ (Zinn), วุ้นตา เล็ด, ฯลฯ
ความเร่งด่วน : หากถุงเลนส์แตกหรือความดันลูกตา สูง จำเป็นต้องผ่าตัดเลนส์ออกโดยด่วน
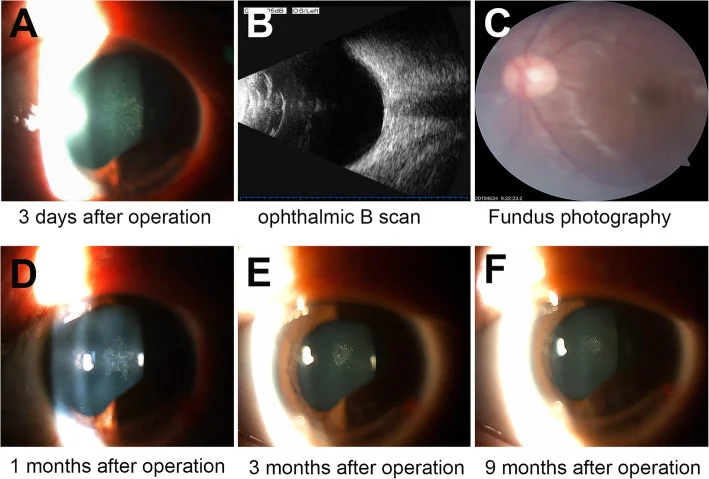
Ayuob NN, et al. BMC Ophthalmol. 2020;20:285. Fig. 2. PM
CI D: PMC7359477. License: CC BY.
ภาพถ่ายต่อเนื่องจากกล้องจุลทรรศน์ชนิดกรีดและ
จอประสาทตา แสดงความขุ่นของแคปซูลหลัง (PCC) รูปดอกกุหลาบที่สังเกตได้ในวันที่ 3 หลังผ่าตัด (แผง A) จากนั้นค่อยๆ หายไปเองตามธรรมชาติในช่วง 9 เดือน สอดคล้องกับความขุ่นรูปดอกกุหลาบที่กล่าวถึงในหัวข้อ “
ต้อกระจก จากบาดแผลคืออะไร”
การแบ่งหลักเป็นการจำแนกประเภทเชิงกลและไม่เชิงกลตามกลไกการบาดเจ็บมีความสำคัญทางคลินิก
การจำแนกประเภท กลไก ลักษณะ การบาดเจ็บแบบทื่อ การฟกช้ำลูกตา, การสั่นสะเทือนลูกตา ค่อยๆ ดำเนินไปในช่วงหลายเดือนถึงหลายปีหลังการบาดเจ็บ อาจมีมุม recess หรือเอ็นยึดเลนส์ Zinn ฉีกขาดร่วมด้วย การบาดเจ็บแบบแหลมคม แผลทะลุ, แผลบาด, แผลฉีกขาด เศษโลหะหรือสิ่งอื่นทะลุกระจกตา หรือตาขาว เข้าไปในเลนส์หรือวุ้นตา เกิดต้อกระจก อย่างรวดเร็วทันทีหลังการบาดเจ็บ สิ่งแปลกปลอม การคงค้างของสิ่งแปลกปลอมในลูกตา เกิด siderosis lentis (ต้อกระจก จากเหล็ก) และ chalcosis lentis ต้อกระจกจากรังสี อินฟราเรดการได้รับรังสีอินฟราเรดเรื้อรัง ต้อกระจก ในคนงานแก้ว มีลักษณะขุ่นใต้แคปซูลด้านหลังต้อกระจก จากไฟฟ้าฟ้าผ่า / ไฟฟ้าช็อต มีลักษณะขุ่นในชั้นคอร์เทกซ์และใต้แคปซูล ต้อกระจกจากรังสี รังสีเอกซ์ / รังสีแกมมา ขุ่นใต้แคปซูลด้านหลัง ดูบทความแยก “ต้อกระจกจากรังสี ” จากยา สเตียรอยด์ เป็นต้นดูบทความแยก “ผลของสเตียรอยด์ ต่อดวงตา”
ขนาดของวัตถุที่ทำให้เกิดการบาดเจ็บแบบทื่อและรูปแบบความขุ่น :
เมื่อวัตถุที่เข้าสู่เบ้าตา เช่น ลูกขนไก่ กระทบด้วยความเร็วสูง: จะเกิดความขุ่นใต้แคปซูลด้านหลังและการแตกของแคปซูลด้านหลังทันที
ลูกซอฟต์บอลหรือเบสบอล: ความขุ่นใต้แคปซูลด้านหลัง → เมื่อเวลาผ่านไปเกิดความขุ่นใต้แคปซูลด้านหน้า
โรคผิวหนังอักเสบภูมิแพ้ (นิสัยการตี): ความขุ่นเป็นรัศมีใต้แคปซูลด้านหน้าและด้านหลัง
วงแหวน Vossius (Vossius ring) : เม็ดสีม่านตา เกาะบนผิวแคปซูลด้านหน้าของเลนส์เป็นวงแหวนตรงกับขอบรูม่านตา ลักษณะเฉพาะของการบาดเจ็บแบบทื่อและเป็นหลักฐานของการบาดเจ็บที่แคปซูลเลนส์
เลนส์เป็นพิษจากเหล็กและเลนส์เป็นพิษจากทองแดง :
หากมีสิ่งแปลกปลอมที่เป็นเหล็กค้างอยู่ในลูกตา จะเกิดเลนส์เป็นพิษจากเหล็ก (siderosis lentis) โดยมีความขุ่นลักษณะเฉพาะ สิ่งแปลกปลอมทองแดงที่ค้างอยู่ทำให้เกิดเลนส์เป็นพิษจากทองแดง (chalcosis lentis) หากสงสัยว่ามีสิ่งแปลกปลอมค้างอยู่ จำเป็นต้องระบุตำแหน่งด้วย CT และนำออกโดยเร็ว
การมองเห็น ลดลง (ขึ้นอยู่กับระดับและตำแหน่งของความขุ่น)ความผิดปกติของลานสายตา (เนื่องจากความดันลูกตา สูงหรือการบาดเจ็บร่วม)
ตามัวหรือเห็นภาพซ้อน ในตาเดียว
ปวดตา และตาแดง (ในกรณีบาดเจ็บทะลุ)หลังการบาดเจ็บแบบทื่อ อาการอาจเกิดขึ้นหลายเดือนถึงหลายปีหลังการบาดเจ็บ
การมองเห็น และความดันลูกตา
การมองเห็น ก่อนผ่าตัดมีประโยชน์ในการทำนายการมองเห็น ที่ดีที่สุดที่แก้ไขแล้วหลังผ่าตัด สำหรับความดันลูกตา ความดันลูกตาต่ำ แบบไม่สมมาตรบ่งชี้ถึงการบาดเจ็บลูกตาแบบเปิดหรือรอยแยกของซิลิอารีบอดี ความดันลูกตา สูงอาจสะท้อนถึงต้อหินจากเลนส์แก้วตา เลือดออกในช่องหน้าลูกตา หรือต้อหิน จากมุมปิด
การตรวจรูม่านตา
ความบกพร่องของรูม่านตา ชนิด afferent แบบสัมพัทธ์ (rAPD) พบในโรคเส้นประสาทตา จากการบาดเจ็บ และเป็นตัวบ่งชี้พยากรณ์การมองเห็น หลังผ่าตัด ต้อกระจก เพียงอย่างเดียวไม่ทำให้เกิด rAPD
การตรวจส่วนหน้าของลูกตา
ตำแหน่งที่ตรวจ จุดประเมิน กระจกตา ระดับความขุ่นและผลต่อการคำนวณเลนส์แก้วตาเทียม ช่องหน้าลูกตา เลือดออก สารเลนส์แก้วตา วุ้นตา เคลื่อน ม่านตา รอยรั่วแสง ม่านตาฉีกขาด ความผิดปกติของการขยายรูม่านตา ม่านตาติด หลัง เลนส์แก้วตา ตำแหน่งขุ่น แคปซูลหน้าฉีกขาด เลนส์เคลื่อน วงแหวนวอสเซียส
ในการบาดเจ็บแบบทื่อ หากพบว่ามีการยึดเกาะของม่านตา ด้านหลัง, ความขุ่นของแคปซูลเลนส์ด้านหน้า, ความขุ่นของคอร์เทกซ์เฉพาะที่ เป็นต้น เฉพาะในตาข้างเดียว ให้สงสัยอย่างยิ่งว่าเป็นต้อกระจก จากอุบัติเหตุ ต้องสังเกตความแตกต่างของความลึกช่องหน้าม่านตา , การมีหรือไม่มีมุมแยก, การฉีกขาดของ Zinn zonule, การย้อยของวุ้นตา เข้าช่องหน้าม่านตา , และการฉีกขาดของ ora serrata อย่างละเอียด
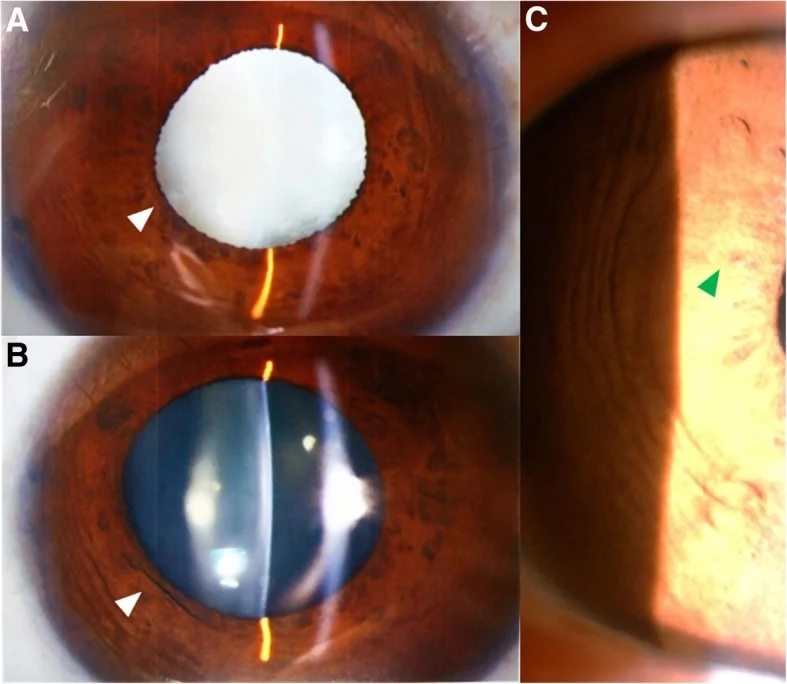
Huang J, et al. BMC Ophthalmol. 2019;19:122. Fig. 1. PM
CI D: PMC6543662. License: CC BY.
จากการตรวจ slit-lamp ก่อนผ่าตัด พบต้อกระจกสีขาว , กระจกตา โป่ง, ช่องหน้าม่านตา ลึก, ม่านตา ขยายไม่เพียงพอ (ลูกศรสีขาวในแผง A และ B) และม่านตา ฝ่อเล็กน้อย (ลูกศรสีเขียวในแผง C) ในตาขวา ซึ่งสอดคล้องกับผลการตรวจแคปซูลเลนส์ด้านหน้า, ม่านตา , และรูม่านตา ที่กล่าวถึงในหัวข้อ «อาการหลักและอาการแสดงทางคลินิก»
ระบบการวินิจฉัย
สำหรับการบันทึกการบาดเจ็บ ให้ใช้ระบบ Birmingham Eye Trauma Terminology (BETT)
การตรวจภาพ
อัลตราซาวนด์ B-scan: ประเมินสิ่งแปลกปลอมในลูกตา , จอประสาทตาลอก , และความขุ่นของวุ้นตา ในกรณีที่สังเกตส่วนหลังได้ยาก
CT scan: การแยกสิ่งแปลกปลอมในลูกตา /เบ้าตา และความผิดปกติของรูปลูกตา (การค้นหาสิ่งแปลกปลอมในการบาดเจ็บแบบทะลุ)
Ultrasound biomicroscopy (UBM ): ประเมินแคปซูลเลนส์ด้านหลัง, ตำแหน่งเลนส์, มุม, และความสมบูรณ์ของ Zinn zonule
Q
ต้อกระจกสามารถเกิดขึ้นทันทีหลังการบาดเจ็บหรือต้องใช้เวลาหรือไม่?
A
ใช่ ในการบาดเจ็บแบบทะลุ แคปซูลเลนส์แตกและน้ำในช่องหน้าม่านตา เข้าไป ทำให้ความขุ่นกระจายอย่างรวดเร็วทันทีหลังการบาดเจ็บ ในแผลเล็ก (เช่น เข็ม) ความขุ่นจะจำกัดอยู่เฉพาะใต้แคปซูลด้านหน้า แต่ในแผลใหญ่ (เช่น คัตเตอร์) การกระจายของความขุ่นจะเร็ว ในทางกลับกัน ในการบาดเจ็บแบบทื่อ แม้ไม่มีแคปซูลแตก ก็อาจเกิดความผิดปกติของเมแทบอลิซึมและการเปลี่ยนแปลงความดันออสโมติกจากแรงภายนอก และความขุ่นมักจะค่อยๆ ดำเนินไปหลายเดือนถึงหลายปีหลังการบาดเจ็บ
ต้อกระจก ข้างเดียวในผู้ใหญ่ที่ไม่มีโรคประจำตัว → สงสัยต้อกระจก จากอุบัติเหตุเป็นอันดับแรกเด็กและชายหนุ่มเป็นศูนย์กลางของความเสี่ยง
การบาดเจ็บจากการกีฬาและอุบัติเหตุจากการทำงานเป็นกลไกการบาดเจ็บหลัก7)
ในกรณีบาดเจ็บแบบทื่อ (blunt trauma) เนื่องจากระยะเวลาผ่านไปนาน ผู้ป่วยอาจลืมประวัติการบาดเจ็บ → ควรสอบถามยืนยันอย่างกระตือรือร้นในการซักประวัติ
หากมีสิ่งแปลกปลอม (เหล็ก/ทองแดง) ค้างอยู่ในลูกตา: จะเกิดความขุ่นลักษณะเฉพาะเป็น siderosis lentis หรือ chalcosis lentis
ต้อกระจกจากรังสี อินฟราเรด (ต้อกระจก ในช่างแก้ว): ความขุ่นใต้แคปซูลด้านหลังที่พบบ่อยในคนงานเตาหลอม การได้รับรังสีอินฟราเรดเรื้อรังทำให้เกิดความขุ่นใต้แคปซูลหลังของเลนส์ต้อกระจก จากไฟฟ้า: เกิดขึ้นหลังจากถูกฟ้าผ่าหรือถูกไฟฟ้าดูด มีลักษณะเฉพาะคือความขุ่นในชั้นคอร์เทกซ์และใต้แคปซูล มักเกิดขึ้นภายในไม่กี่เดือนหลังการบาดเจ็บ
การวินิจฉัยต้อกระจก จากบาดแผลนั้นทำได้ง่าย แต่สิ่งสำคัญคือต้องระบุว่าสาเหตุมาจากการบาดเจ็บ การผ่าตัดต้อกระจก จากบาดแผลอาจเป็นเคสที่ยากกว่าการผ่าตัดต้อกระจก ทั่วไป ดังนั้นควรประเมินก่อนผ่าตัดอย่างละเอียด
ซักประวัติการบาดเจ็บ (ในบาดเจ็บแบบทื่อ ผู้ป่วยอาจลืมประวัติการบาดเจ็บ)
ความสมบูรณ์ของแคปซูลด้านหน้า (มีการแตกหรือไม่)
ความสมบูรณ์ของ Zinn zonule (เลนส์เคลื่อนหรือเลนส์สั่น)
สภาพของจอประสาทตา ส่วนหลัง (จอประสาทตาลอก หรือเลือดออกในวุ้นตา )
การตรวจ gonioscopy (เพื่อยืนยันมุมเปิด)
ความดันลูกตา (มีต้อหิน หรือไม่ และชนิด)เอกซเรย์และซีที (เพื่อค้นหาสิ่งแปลกปลอมในบาดแผลทะลุ; เอกซเรย์กะโหลกศีรษะและซีทีก็มีประโยชน์)
สภาพร่างกายโดยรวมและการบ่งชี้การผ่าตัดฉุกเฉิน
จุดแยกแยะ : หากพบม่านตาติด หลังข้างเดียว ความขุ่นของแคปซูลด้านหน้า หรือความขุ่นของคอร์เทกซ์เฉพาะที่ ให้สงสัยสาเหตุจากบาดแผล ในบาดแผลทะลุ จำเป็นต้องประเมินสภาพของแผลทะลุ สภาพของแคปซูลเลนส์ (มีการฉีกขาดของแคปซูลหลังหรือไม่) สภาพของจอประสาทตา ส่วนหลัง และการมีอยู่ ลักษณะ และตำแหน่งของสิ่งแปลกปลอม
การคำนวณกำลังของเลนส์แก้วตาเทียม
หากไม่สามารถคำนวณ IOL ได้เนื่องจากกระจกตา ขุ่นมัวรุนแรง การใส่ IOL จะถูกเลื่อนออกไป หรือใช้ข้อมูลจากตาข้างดีเป็นข้อมูลอ้างอิง ในผู้ป่วยที่มีแผลเป็นที่กระจกตา รุนแรง อาจจำเป็นต้องใช้คอนแทคเลนส์ชนิดแข็งหลังผ่าตัด และในกรณีนั้น ความแม่นยำของการคำนวณ IOL ไม่สำคัญมากนัก
โดยทั่วไป การผ่าตัดสร้างเลนส์ใหม่จะทำหลังจากความขุ่นรุนแรงขึ้นและการมองเห็น แย่ลง ในทางกลับกัน การผ่าตัดฉุกเฉินอาจจำเป็นในบางกรณี เช่น ม่านตาอักเสบจากเลนส์แก้วตา เนื่องจากการรั่วของโปรตีนเลนส์เมื่อแคปซูลแตก หรือเพื่อป้องกันเยื่อบุตาอักเสบจากแบคทีเรีย หลังมีสิ่งแปลกปลอมหรือบาดแผลฉีกขาด
การนำต้อกระจก จากบาดแผลออกแบ่งเป็นการนำออกปฐมภูมิ (ทันที) หลังการบาดเจ็บลูกตาเปิด และการนำออกทุติยภูมิหลังจากหลายสัปดาห์ถึงหลายเดือนหลังการบาดเจ็บ
การซ่อมแซมปฐมภูมิของการบาดเจ็บลูกตาเปิดควรทำภายใน 24 ชั่วโมง เนื่องจากการซ่อมแซมภายใน 24 ชั่วโมงช่วยลดความเสี่ยงของเยื่อบุตาอักเสบ ได้อย่างมีนัยสำคัญ (OR 0.39, 95% CI 0.19-0.79)1)
ข้อบ่งชี้ในการนำเลนส์ออกฉุกเฉิน (ปฐมภูมิ):
การแตกของแคปซูลเลนส์
สารเลนส์ในช่องหน้าม่านตา
ต้อหิน จากเลนส์บวมภาวะเสี่ยงสูงต่อการอักเสบและความดันลูกตา สูง
ข้อดีของการนำเลนส์ออกทุติยภูมิ:
การคำนวณกำลัง IOL ที่แม่นยำยิ่งขึ้น
การมองเห็น ระหว่างผ่าตัดดีขึ้นการผ่าตัดในภาวะตาสงบ
เลื่อนการใส่เลนส์แก้วตาเทียม โดยพิจารณาความเสี่ยงของเยื่อบุตาอักเสบ ในบาดแผลเปิดของลูกตา
ระยะเวลาการนำเลนส์ออก ข้อดี ครั้งเดียว ผ่าตัดครั้งเดียว ลดค่าใช้จ่าย ลดความเสี่ยงของภาวะตาขี้เกียจ (ในเด็ก) สองครั้ง ความแม่นยำในการคำนวณเลนส์แก้วตาเทียม การมองเห็น ที่ชัดเจน การควบคุมการอักเสบ
มักเป็นการผ่าตัดฉุกเฉิน ขั้นแรกต้องเย็บปิดแผลทะลุของกระจกตา และตาขาว หากสามารถรักษาช่องหน้าม่านตา ไว้ได้และมีเพียงรูทะลุเล็กๆ ที่แคปซูลเลนส์ส่วนหน้าเท่านั้น โดยไม่มีสิ่งแปลกปลอมในลูกตา ก็สามารถทำการผ่าตัดต้อกระจกด้วยคลื่นเสียงความถี่สูง (PEA ) ตามปกติได้ หากการทะลุถึงแคปซูลเลนส์ส่วนหลัง มักมีสิ่งแปลกปลอมเข้าไปในวุ้นตา จึงจำเป็นต้องผ่าตัดวุ้นตา พร้อมกัน จำเป็นต้องใช้ยาปฏิชีวนะเฉพาะที่และทั้งร่างกาย
การใส่เลนส์แก้วตาเทียม ครั้งเดียว: หากสามารถวัดความยาวแกนตา ก่อนผ่าตัดได้และความเสี่ยงติดเชื้อต่ำ ให้พิจารณาใส่ครั้งเดียว หากยาก ให้ใส่ครั้งที่สอง
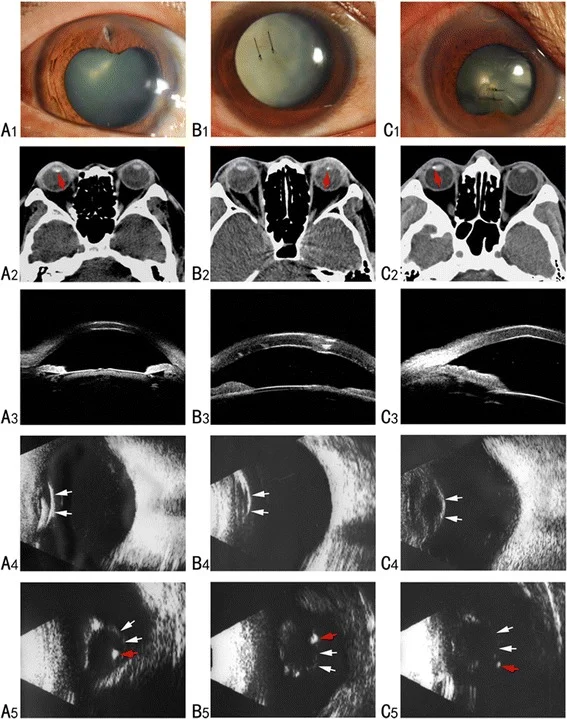
Cheng B, et al. BMC Ophthalmol. 2015;15:102. Fig. 1. PM
CI D: PMC4535674. License: CC BY.
การประเมินหลายรูปแบบในสามกรณีโดยใช้กล้องส่องหลอดไฟ, CT,
UBM และอัลตราซาวนด์ B-mode ตั้งแต่แผลฉีกขาดของ
กระจกตา และเลนส์ขุ่น (A1–C1) ไปจนถึงสิ่งแปลกปลอมในเลนส์ใน CT (ลูกศรสีแดง, A2–C2) และความสัมพันธ์กับแคปซูลเลนส์ส่วนหลัง (A5–C5) สอดคล้องกับบาดแผลที่มี
สิ่งแปลกปลอมในลูกตา ที่กล่าวถึงในหัวข้อ “การรักษาบาดแผลทะลุ”
ข้อบ่งชี้ในการผ่าตัดประเมินเช่นเดียวกับต้อกระจก ทั่วไป มักพบความอ่อนแอหรือการฉีกขาดของเอ็นซินน์ (Zinn) ดังนั้นควรปรับตั้งค่าเครื่องอัลตราซาวนด์ให้มีการไหลเวียนต่ำและแรงดูดต่ำ ใช้ตัวขยายแคปซูลหรือห่วงยึดแคปซูล (CTR ) ตามความเหมาะสม หากพบการฉีกขาดของเอ็นซินน์เป็นบริเวณกว้าง จำเป็นต้องพิจารณาการเย็บยึดเลนส์แก้วตาเทียม
การยึดติดของม่านตา ด้านหลัง (รูม่านตา เล็ก/เบี่ยงเบน): ปลดการยึดติดด้วยเข็มอย่างทื่อขณะฉีดสารหนืดพังผืดของแคปซูลด้านหน้า : หากพังผืดพาดผ่านบริเวณที่วางแผนจะเปิดแคปซูล ให้ตัดส่วนที่เป็นพังผืดด้วยกรรไกรแล้วดำเนินการต่อเส้นใยซินน์อ่อนแอ/ฉีกขาด : ตั้งค่าการไหลและการดูดต่ำ ใช้ CTR เส้นใยซินน์ฉีกขาดเป็นบริเวณกว้าง : พิจารณาการเย็บตรึงเลนส์แก้วตาเทียม
การประเมินความสมบูรณ์ของแคปซูลด้านหน้า : ใช้ trypan blue ระหว่างผ่าตัดเพื่อระบุรอยฉีกของแคปซูลด้านหน้า และมองเห็นแคปซูลได้แม้ในต้อกระจกสีขาว หากสงสัยว่ามีรอยฉีกของแคปซูล ให้ทำ hydrodissection อย่างจำกัดและระมัดระวัง
การผ่าตัดตามชนิดของต้อกระจก :
นิวเคลียสแข็ง: สลายต้อกระจก ด้วยคลื่นเสียงความถี่สูง (ตั้งค่าต่ำ อย่างนุ่มนวล)
ต้อกระจก ขาวนิ่ม/รูปดอกกุหลาบ: ดูดด้วยมือเดียวหรือสองมือต้อกระจก แบบเยื่อ: ตัดเยื่อ (membranectomy) + ตัดวุ้นลูกตาส่วนหน้า
การเลือกเลนส์แก้วตาเทียม :
หากแคปซูลยังคงอยู่: ใส่เลนส์อะคริลิกชิ้นเดียวในแคปซูล
แคปซูลหลังแตกแต่แคปซูลหน้ายังอยู่: ใส่เลนส์อะคริลิกสามชิ้นในแคปซูลหรือในซิลิอารีซัลคัส
หากไม่มีแคปซูลรองรับ: เลือกเลนส์ที่ยึดกับตาขาว
หากขอบเขตของการฉีกขาดตั้งแต่ 1/4 ขึ้นไป ให้ใช้วงแหวนขยายแคปซูลเลนส์ (CTR ) เพื่อยึดเลนส์แก้วตาเทียม ไว้ในถุงแคปซูล หากไม่สามารถยึดในถุงแคปซูลได้ ให้เย็บเลนส์แก้วตาเทียม ติดกับซัลคัสซิลิอารีหรือยึดภายในตาขาว (วิธี Yamane เป็นต้น) 6)
ในกรณีที่เลนส์หลุดทั้งหมด ระหว่างการตัดวุ้นตา ให้ใช้ของเหลวเพอร์ฟลูออโรคาร์บอน (LPFC/PFCL) เพื่อลอยเลนส์ขึ้นสู่ระนาบม่านตา และนำออกทางกระจกตา -ตาขาว
การแตกของแคปซูล การฉีกขาดของโซนูลาร์ Zinn การย้อยของวุ้นตา และเลือดออกในช่องหน้าม่านตา ล้วนเป็นภาวะแทรกซ้อนร้ายแรงระหว่างผ่าตัด สำหรับการย้อยของวุ้นตา ให้ทำการตัดวุ้นตา ส่วนหน้า สำหรับเลือดออกในช่องหน้าม่านตา ให้ทำการล้างช่องหน้าม่านตา เพื่อป้องกันการเปื้อนกระจกตา จากเลือด
ทำการตรวจตามนัดในวันที่ 1 สัปดาห์ที่ 1 และเดือนที่ 1 หลังผ่าตัด ให้ยาปฏิชีวนะชนิดทาและยาหยอดตาสเตียรอยด์ จนครบ หากเกิดภาวะแทรกซ้อน ให้ติดตามบ่อยขึ้น ปรับสเตียรอยด์ และให้ยาลดความดันลูกตา ในกรณีที่มีการฉีกขาดของโซนูลาร์ Zinn ให้ระวังความเสี่ยงของการเคลื่อนหรือหลุดของเลนส์แก้วตาเทียม หลังผ่าตัด และติดตามผลในระยะยาว
Q
การผ่าตัดต้อกระจกจากบาดแผลแตกต่างจากการผ่าตัดต้อกระจกทั่วไปอย่างไร?
A
การผ่าตัดต้อกระจก จากบาดแผลมีความยากกว่าการผ่าตัดต้อกระจก ทั่วไป มีความยากหลายอย่างที่คาดการณ์ได้ระหว่างผ่าตัด เช่น การแตกของแคปซูลหน้า ความไม่มั่นคงของเลนส์เนื่องจากความเสียหายของโซนูลาร์ การขยายม่านตา ยากเนื่องจากการยึดเกาะของม่านตา หลัง พังผืดของแคปซูลหน้า และความเสี่ยงสูงต่อการแตกของแคปซูลหลัง สิ่งสำคัญคือต้องใช้เครื่องมือช่วย เช่น ทริแพนบลู CTR และวงแหวนมาลิยูจิน และวางแผนการผ่าตัดอย่างรอบคอบตามลักษณะของต้อกระจก และการบาดเจ็บร่วม การเตรียมเครื่องมือให้พร้อมก่อนผ่าตัดก็เป็นสิ่งจำเป็นเช่นกัน
Q
หากพบต้อกระจกหลังได้รับบาดเจ็บ จำเป็นต้องผ่าตัดทันทีหรือไม่?
A
หากความขุ่นเล็กน้อยและไม่ส่งผลต่อการมองเห็น มากนัก สามารถสังเกตอาการได้ อย่างไรก็ตาม หากมีการแตกของแคปซูลเลนส์ ความดันลูกตา สูง หรือม่านตาอักเสบ จากเลนส์ (ภาวะที่โปรตีนเลนส์รั่วและทำให้เกิดการอักเสบ) แสดงว่าจำเป็นต้องผ่าตัดฉุกเฉิน ในเด็ก เนื่องจากความเสี่ยงต่อภาวะตาขี้เกียจ จึงจำเป็นต้องมีการแทรกแซงตั้งแต่เนิ่นๆ อย่างจริงจังมากกว่าเมื่อเทียบกับผู้ใหญ่
Q
สามารถใส่เลนส์แก้วตาเทียมได้เสมอหรือไม่?
A
หากแคปซูลเลนส์ยังคงอยู่ สามารถใส่ครั้งแรกได้ หากแคปซูลเสียหาย ให้ใส่ครั้งที่สองโดยการเย็บติดกับซัลคัสซิลิอารีหรือยึดภายในตาขาว (วิธี Yamane) หากการวัดความยาวแกนตา ทำได้ยากหรือมีความเสี่ยงต่อการติดเชื้อสูง อาจเลื่อนการใส่ IOL ออกไป
เด็กมีความไวต่อผลกระทบของการบาดเจ็บทางตาอย่างไม่สมส่วน และจำเป็นต้องได้รับการจัดการพิเศษที่แตกต่างจากผู้ใหญ่เนื่องจากความเสี่ยงต่อภาวะตาขี้เกียจ จากการขาดสิ่งเร้าทางการมองเห็น
ข้อควรพิจารณาก่อนผ่าตัด
ในเด็ก เกณฑ์ในการพิจารณาว่าการทำงานของสายตาได้รับผลกระทบอย่างรุนแรงนั้นต่ำกว่าผู้ใหญ่ หากมีความขุ่นมากกว่า 3 มม. บนแนวแกนสายตา ควรพิจารณาผ่าตัดนำเลนส์ออก และแนะนำให้ผ่าตัดนำเลนส์ออกเป็นกรณีฉุกเฉินเนื่องจากการล่าช้าจะเพิ่มความเสี่ยงต่อภาวะตาขี้เกียจ 5)
ในบาดแผลทะลุ ต้องนำเลนส์ออกทันที และหากเป็นไปได้ ให้ใส่ IOL ในบาดแผลฟกช้ำ การผ่าตัดจะทำตามความก้าวหน้าของต้อกระจก
ข้อควรพิจารณาระหว่างผ่าตัด
ในเด็กอายุต่ำกว่า 2 ปี มักทำการผ่าตัดนำเลนส์ออกพร้อมกับการตัดวุ้นตา แบบ pars plana ในกลุ่มอายุเดียวกัน การใส่ IOL จะถูกเลื่อนออกไปและทำเป็นขั้นตอนรอง
ข้อควรพิจารณาหลังผ่าตัด
การรักษาภาวะตาขี้เกียจ หลังผ่าตัด (การแก้ไขสายตาและการปิดตาข้างดี) เป็นสิ่งจำเป็น ต้องทำการรักษาภาวะตาขี้เกียจ อย่างจริงจังโดยการผสมผสานการแก้ไขสายตาด้วยแว่นตาหรือคอนแทคเลนส์และการปิดตาข้างดี (occlusion therapy ) ภาวะขุ่นของแคปซูลหลัง (PCO) เป็นภาวะแทรกซ้อนหลังผ่าตัดที่พบบ่อยในเด็ก หากปล่อยทิ้งไว้จะนำไปสู่ภาวะตาขี้เกียจ ดังนั้นจึงจำเป็นต้องจัดการตั้งแต่เนิ่นๆ ผู้ป่วยอายุน้อยมีปฏิกิริยาการอักเสบรุนแรงและมีความเสี่ยงต่อม่านตาอักเสบ ชนิดมีไฟบริน ดังนั้นจึงจำเป็นต้องจัดการด้วยยาหยอดตาสเตียรอยด์ อย่างเข้มข้นก่อนและหลังผ่าตัด
Q
การผ่าตัดต้อกระจกจากบาดแผลในเด็กต้องทำเร็วแค่ไหน?
A
ในเด็ก เนื่องจากความเสี่ยงต่อภาวะตาขี้เกียจ จึงจำเป็นต้องมีการแทรกแซงตั้งแต่เนิ่นๆ อย่างจริงจังมากกว่าผู้ใหญ่ หากมีความขุ่นมากกว่า 3 มม. บนแนวแกนสายตาส่วนกลาง ถือเป็นข้อบ่งชี้ในการนำเลนส์ออก และแนะนำให้ผ่าตัดนำเลนส์ออกฉุกเฉิน การผ่าตัดล่าช้าจะเพิ่มความเสี่ยงต่อภาวะตาขี้เกียจ และอาจทำให้การมองเห็น ลดลงอย่างถาวร หลังผ่าตัด จำเป็นต้องรักษาภาวะตาขี้เกียจ อย่างจริงจังรวมถึงการปิดตาข้างดีและการแก้ไขสายตา
บาดแผลแหลมคม (ทะลุ) : ความเสียหายต่อแคปซูลเลนส์ทำให้อารมณ์ขันในน้ำเข้าไปในเส้นใยเลนส์อย่างรวดเร็ว ทำให้เกิดการเปลี่ยนแปลงของแรงดันออสโมติกและความผิดปกติของการเผาผลาญ ส่งผลให้เกิดความขุ่นอย่างรวดเร็ว ในรูทะลุขนาดเล็ก ความขุ่นอาจจำกัดอยู่ที่บริเวณใต้แคปซูลด้านหน้า แต่ในรูทะลุขนาดใหญ่ จะเกิดความขุ่นทั้งหมดอย่างรวดเร็ว
บาดแผลฟกช้ำ : การเสียรูปอย่างกะทันหันของลูกตาทำให้เกิดความเครียดเชิงกลต่อเส้นใยเลนส์ แม้จะไม่มีแคปซูลแตก ก็เกิดความผิดปกติของการเผาผลาญและการเปลี่ยนแปลงของแรงดันออสโมติก นำไปสู่การก่อตัวของความขุ่นทีละน้อยหลังจากหลายเดือนถึงหลายปี เอ็นซินน์อาจได้รับความเครียดเชิงกลและฉีกขาดได้
เลนส์บวม (ต้อกระจก บวม) : การบวมของเลนส์ทำให้ความดันลูกตา เพิ่มขึ้น การรั่วไหลของโปรตีนเลนส์เข้าสู่อารมณ์ขันในน้ำทำให้เกิดม่านตาอักเสบ จากเลนส์ นำไปสู่ความดันลูกตา ที่เพิ่มขึ้นและการอักเสบที่แย่ลง
กลไกการเกิดวงแหวน Vossius : เมื่อลูกตาเสียรูปอย่างกะทันหันเนื่องจากแรงฟกช้ำ ม่านตา จะถูกกดทับอย่างแรงกับพื้นผิวด้านหน้าของเลนส์ ในเวลานี้ เม็ดสีจากเซลล์เยื่อบุผิวเม็ดสีของม่านตา จะถูกถ่ายโอนไปยังพื้นผิวของแคปซูลเลนส์ด้านหน้า เกิดเป็นคราบวงกลมรูปวงแหวน (วงแหวน Vossius) ซึ่งสอดคล้องกับขอบรูม่านตา
ในการพยากรณ์การมองเห็น หลังต้อกระจก จากอุบัติเหตุ Ocular Trauma Score (OTS) ถูกใช้อย่างแพร่หลาย OTS คำนวณการพยากรณ์จาก 6 ปัจจัย ได้แก่ การมองเห็น เริ่มต้น การมีลูกตาทะลุ เยื่อบุตาอักเสบ การบาดเจ็บทะลุ จอประสาทตาลอก และรูม่านตา ผิดปกติแบบสัมพัทธ์ 2) การศึกษาย้อนหลังในเด็กมากกว่า 300 คนแสดงให้เห็นว่า OTS สามารถพยากรณ์การมองเห็น ในเด็กที่มีต้อกระจก จากอุบัติเหตุได้อย่างน่าเชื่อถือ 5)
เกี่ยวกับข้อดีของการผ่าตัดเลนส์ครั้งแรกเทียบกับการผ่าตัดครั้งที่สอง ยังคงมีข้อมูลที่ขัดแย้งกันและยังไม่มีฉันทามติ 4) มีรายงานว่าการซ่อมแซมการบาดเจ็บลูกตาเปิดภายใน 24 ชั่วโมงสัมพันธ์กับการลดความเสี่ยงของเยื่อบุตาอักเสบ (OR 0.39) ดังนั้นจึงแนะนำให้แทรกแซงตั้งแต่เนิ่นๆ 1)
สำหรับ IOL ที่ยึดกับตาขาว วิธีการแบบไม่เย็บเช่นวิธี Yamane ก็เป็นทางเลือก ในกรณีที่ไม่มีแคปซูลรองรับ การเลือกวิธีการยึดตามการบาดเจ็บร่วมและประสบการณ์ของศัลยแพทย์เป็นสิ่งสำคัญ 6) ในการประเมินพยากรณ์ต้อกระจก จากอุบัติเหตุ จำเป็นต้องประเมินเป็นรายบุคคลโดยรวม OTS และผลการวิจัยการบาดเจ็บในเด็ก 2,5)
McMaster D, Bapty J, Bush L, et al. Early versus delayed timing of primary repair after open-globe injury: a systematic review and meta-analysis. Ophthalmology. 2024.
Kuhn F, Maisiak R, Mann L, et al. The Ocular Trauma Score (OTS). Ophthalmol Clin North Am. 2002;15(2):163-165.
Shah MA, Shah SM, Shah SB, et al. Morphology of traumatic cataract : does it play a role in final visual outcome? BMJ Open. 2011;1(1):e000060.
Rumelt S, Rehany U. The influence of surgery and intraocular lens implantation timing on visual outcome in traumatic cataract . Graefes Arch Clin Exp Ophthalmol. 2010;248(9):1293-1297.
Ram J, Verma N, Gupta N, et al. Effect of penetrating and blunt ocular trauma on the outcome of traumatic cataract in children in northern India. J Trauma Acute Care Surg. 2012;73(3):726-730.
Yamane S, Sato S, Maruyama-Inoue M, Kadonosono K. Flanged intrascleral intraocular lens fixation with double-needle technique. Ophthalmology. 2017;124(8):1136-1142.
Morikawa S, Okamoto F, Okamoto Y, et al. Clinical characteristics and visual outcomes of work-related open globe injuries in Japanese patients. Sci Rep. 2020;10:1208.