การบาดเจ็บทางตาจากเลเซอร์เป็นคำรวมสำหรับการบาดเจ็บทางตาที่เกิดจากแหล่งกำเนิดแสงต่างๆ เช่น เลเซอร์เพื่อความงาม ตัวชี้เลเซอร์ และเลเซอร์ทางการแพทย์ ซึ่งทำให้เกิดความเสียหายเป็นวงกว้างตั้งแต่กระจกตา ถึงจอประสาทตา
กลไกการบาดเจ็บแบ่งออกเป็นสามประเภท: ความเสียหายจากความร้อนจากแสง ความเสียหายจากกลไกจากแสง และปฏิกิริยาเคมีจากแสง ซึ่งขึ้นอยู่กับความยาวคลื่นและกำลังของเลเซอร์
เลเซอร์ความยาวคลื่นสั้น (สีน้ำเงิน สีเขียว) ทำให้เกิดความเสียหายต่อจอประสาทตา ได้ง่ายกว่าความยาวคลื่นยาว และตัวชี้เลเซอร์สีเขียว 532 นาโนเมตรเป็นปัญหาอย่างยิ่ง
ในชนิดแผลไหม้ อาการจะปรากฏทันทีหลังการบาดเจ็บ ในขณะที่ชนิดปฏิกิริยาเคมีจากแสง การมองเห็น ลดลงและจอประสาทตา เสื่อมจะปรากฏชัดเจนหลังจากหลายวัน
การหลับตาไม่สามารถป้องกันการทะลุผ่านของเลเซอร์ได้ และจำเป็นต้องใช้แว่นตาป้องกันหรือแผ่นปิดกระจกตา ที่เข้ากับความยาวคลื่น
สำหรับหลอดเลือดใหม่ในคอรอยด์ (CNV ) ยาต้าน VEGF (การฉีดยาเบวาซิซูแมบ 1.25 มก./0.05 มล. เข้าแก้วตา) มีประสิทธิภาพ
ไม่มีแนวทางการรักษาที่เป็นมาตรฐาน และการป้องกันเป็นมาตรการที่สำคัญที่สุด
การบาดเจ็บทางตาจากเลเซอร์ (จอประสาทตา เสียหาย) เป็นคำทั่วไปสำหรับการบาดเจ็บทางตาที่เกิดจากแสงเลเซอร์กระทบดวงตา ทำให้เกิดความเสียหายต่อเนื้อเยื่อต่างๆ เช่น กระจกตา เลนส์ แก้วตา จอประสาทตา คอรอยด์ และม่านตา แนวคิดนี้ต่อเนื่องกับจอประสาทตา เสื่อมจากแสง (photic maculopathy) โดยมีจอประสาทตา ถูกทำลายเฉียบพลันจากการได้รับแสงมากเกินไปเป็นแกนกลาง
เลเซอร์เพื่อความงามทำงานตามทฤษฎีการสลายด้วยความร้อนจากแสงแบบเลือกสรร (selective photothermolysis) หลักการคือทำลายโครโมฟอร์ (chromophore) เป้าหมายอย่างเลือกสรรด้วยแสงความยาวคลื่นเฉพาะ โครโมฟอร์เป้าหมายหลักสามชนิดคือ เมลานิน ฮีโมโกลบิน และน้ำ เนื่องจากโครโมฟอร์เหล่านี้มีอยู่มากในดวงตาเช่นกัน เมลานินในเยื่อบุผิวเม็ดสีจอประสาทตา และม่านตา ฮีโมโกลบินในหลอดเลือด และน้ำในกระจกตา และเลนส์จึงดูดซับแสงเลเซอร์และได้รับความเสียหายทุติยภูมิ
แหล่งกำเนิดแสงที่ทำให้เกิดการบาดเจ็บทางตาจากเลเซอร์สามารถจำแนกได้เป็นสี่ประเภทหลัก:
เลเซอร์เพื่อความงาม : เลเซอร์อเล็กซานไดรต์ (755 นาโนเมตร), ไดโอด (800–810 นาโนเมตร), Nd:YAG (1064 นาโนเมตร) และ CO2 (10,600 นาโนเมตร) ที่ใช้ในการกำจัดขน ลบรอยสัก และฟื้นฟูผิวหน้าพอยน์เตอร์เลเซอร์ : การได้รับแสงโดยไม่ได้ตั้งใจหรือโดยเจตนาจากพอยน์เตอร์เลเซอร์กำลังสูง (สีเขียว 532 นาโนเมตร; คลาส 3B และคลาส 4) ซึ่งเป็นที่นิยมในปัจจุบันเลเซอร์ทางการแพทย์ : การได้รับแสงโดยไม่ได้ตั้งใจต่อศัลยแพทย์หรือผู้ป่วยระหว่างการจับตัวเป็นก้อนของจอประสาทตา ด้วยเลเซอร์, การทำ trabeculoplasty แบบเลือกสรรด้วยเลเซอร์ (SLT ) หรือการผ่าแคปซูลหลังด้วยเลเซอร์ YAG เลเซอร์อุตสาหกรรมและการทหาร : อุบัติเหตุจากการทำงานจากเลเซอร์ตัดในอุตสาหกรรมหรือเลเซอร์ชี้เป้าทางทหาร
ประเภทเลเซอร์ ความยาวคลื่น การใช้งานหลัก การบาดเจ็บทางตาหลัก อเล็กซานไดรต์ 755 นาโนเมตร กำจัดขน ม่านตา ฝ่อและจอประสาทตา เสียหายไดโอด 800–810 นาโนเมตร กำจัดขน ต้อกระจก จอประสาทตา เสียหายNd:YAG 1,064 นาโนเมตร กำจัดขน ลบรอยสัก รูรั่วที่จุดรับภาพ เลือดออกในจอประสาทตา CO2 10,600 นาโนเมตร ปรับสภาพผิว แผลที่กระจกตา โรคกระจกตา พองพอยน์เตอร์เลเซอร์สีเขียว 532 นาโนเมตร ชี้ ฉาย แผลไหม้ที่จุดรับภาพ จุดบอดกลาง
ตามมาตรฐานสากล IEC 60825 และ JIS C 6802 เลเซอร์ถูกจำแนกจาก Class 1 (ปลอดภัย) ถึง Class 4 (อันตรายสูงสุด) ใน Class 3B ขึ้นไป การสัมผัสโดยตรงกับดวงตาอาจทำให้เกิดความเสียหายต่อจอประสาทตา ทันที ตัวชี้เลเซอร์สีเขียวบางชนิดเทียบเท่า Class 3B หรือ 4 และการสัมผัสเพียงไม่กี่วินาทีก็อาจทำให้เกิดความเสียหายต่อจอประสาทตา ส่วนรับความรู้สึกอย่างถาวร
ในช่วงไม่กี่ปีที่ผ่านมา การบาดเจ็บทางตาจากตัวชี้เลเซอร์สีเขียวกำลังสูง (532 นาโนเมตร) มีแนวโน้มเพิ่มขึ้น การแพร่หลายของเลเซอร์เพื่อความงามก็ทำให้จำนวนอุบัติเหตุจากการฉายผิดเพิ่มขึ้นเช่นกัน ในการศึกษาผู้ที่ได้รับบาดเจ็บทางตา 40 คน อัตราการสวมแว่นตาป้องกันอยู่ที่เพียง 15% 1) การจำหน่ายผลิตภัณฑ์นำเข้าที่ไม่ได้มาตรฐาน JIS ก็ถือเป็นสาเหตุหนึ่งที่ทำให้อุบัติเหตุเพิ่มขึ้น
Q
ตัวชี้เลเซอร์ทำให้ตาบอดได้หรือไม่?
A
ตัวชี้เลเซอร์กำลังสูง (โดยเฉพาะสีเขียว 532 นาโนเมตร) ที่เทียบเท่า Class 3B หรือ 4 สามารถเผาจอประสาทตา ทันทีหากฉายตรงเข้าดวงตา ตามการจำแนกความปลอดภัย IEC 60825 เลเซอร์ Class 3B ขึ้นไปทำให้เกิดความเสียหายต่อจอประสาทตา เมื่อสัมผัสโดยตรง ในกรณีรุนแรง อาจมีจุดบอดกลาง ตาคงอยู่ ส่งผลให้สูญเสียการมองเห็น อย่างมีนัยสำคัญ (ตาบอด) แม้แต่ตัวชี้เลเซอร์ที่มีจำหน่ายทั่วไปที่กำลังสูงก็เป็นอันตราย และควรหลีกเลี่ยงการฉายตรงเข้าดวงตาโดยเด็ดขาด
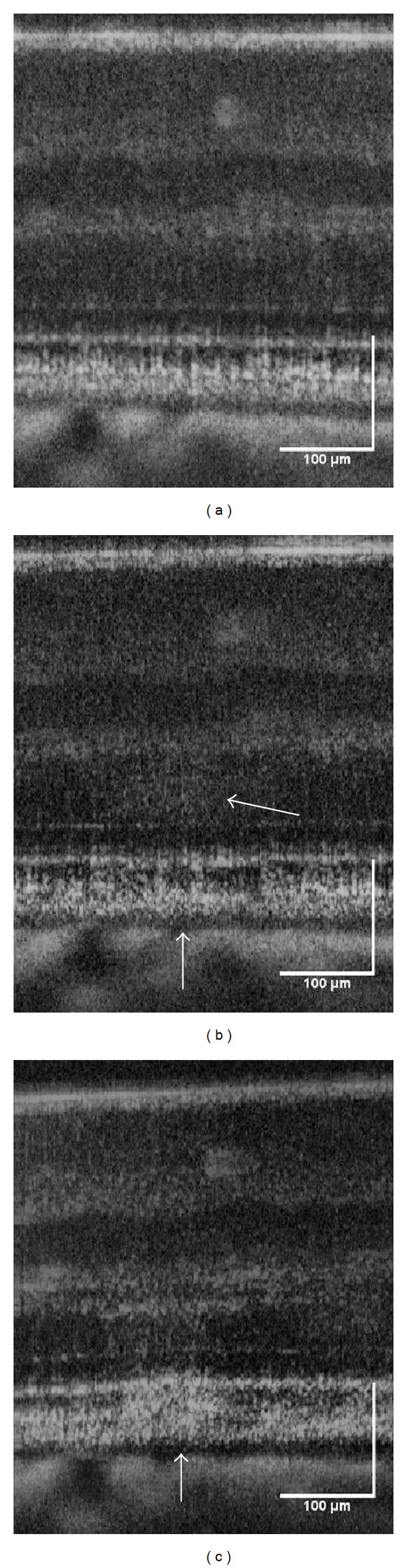
ภาพ OCT ของรอยโรคจอประสาทตาจากความเสียหายจากความร้อนของเลเซอร์ (การเปลี่ยนแปลงตามเวลาก่อนและหลังการฉาย) Pocock GM, Oliver JW, Specht CS, et al. High-resolution in vivo imaging of regimes of laser damage to the primate retina. J Ophthalmol. 2014;2014:516854. Figure 3. PM
CI D: PMC4033483. License: CC BY.
ภาพ OCT B-scan ก่อนการฉายเลเซอร์พลังงานสูง (870 mJ/cm²) (a) หลังจากนั้นประมาณ 10 วินาที (b) และหลังจากนั้นไม่กี่นาที (c) แสดงรอยโรคที่ระบุด้วยลูกศรสีขาวซึ่งมีการสะท้อนแสงเพิ่มขึ้นและอาการบวมน้ำก่อตัวเป็นความเสียหายของจอประสาทตา ซึ่งสอดคล้องกับรอยโรคจอประสาทตา ที่มีการสะท้อนแสงสูงหลังความเสียหายจากความร้อนและผลการตรวจ SD-OCT ที่กล่าวถึงในหัวข้อ “2. อาการหลักและผลการตรวจทางคลินิก”
ระยะเวลาการเกิดอาการหลังการบาดเจ็บทางตาจากเลเซอร์แตกต่างกันไปตามกลไกการบาดเจ็บ ในชนิดความร้อน (การสัมผัสกำลังสูงระยะสั้น) อาการที่ผู้ป่วยรับรู้ได้และจุดแข็งตัวของจอประสาทตา ส่วนกลางจะปรากฏทันทีหลังการบาดเจ็บ ในชนิดโฟโตเคมีคอล (การสัมผัสกำลังต่ำระยะยาว) จะไม่มีความผิดปกติทันทีหลังการบาดเจ็บ แต่การมองเห็น ลดลงและจอประสาทตา ส่วนกลางเสื่อมจะปรากฏชัดเจนหลังจากนั้นไม่กี่วัน อาการที่ผู้ป่วยรับรู้ได้หลักมีดังนี้:
ความผิดปกติทางการมองเห็น : การมองเห็น ลดลง, มัว, จุดบอดกลาง ตา, ภาพบิดเบี้ยว นี่เป็นอาการที่พบบ่อยที่สุดปวดตา และไม่สบายตาปวดตา ระหว่างหรือทันทีหลังการสัมผัสกลัวแสง (อาการไวต่อแสง ) : เกิดจากความเสียหายต่อม่านตา หรือม่านตาอักเสบ ตาแดง เยื่อบุตา และเลนส์ปรับเลนส์อาการเห็นจุดลอย (Floaters) : เกิดจากเลือดออกในวุ้นตา อาการเห็นแสงวาบ (Photopsia) : บ่งชี้ถึงการบาดเจ็บโดยตรงต่อจอประสาทตา
การบาดเจ็บอาจเกิดขึ้นได้ตั้งแต่ส่วนหน้าจนถึงส่วนหลังของดวงตา
อาการแสดงส่วนหน้า
ความผิดปกติของกระจกตา : บวม, ถลอก, แผล, สูญเสียเยื่อบุผิว นอกจากนี้ยังมีรายงานแผลที่กระจกตา จากความร้อนสูงเกินไปของโลหะป้องกันด้วยเลเซอร์ CO2 1)
ม่านตาอักเสบ (Uveitis)ม่านตาอักเสบ ส่วนหน้าบ่อยครั้ง
รูม่านตา ผิดรูปและม่านตา ฝ่อม่านตา ดูดซับพลังงานเลเซอร์ อาจทำให้เกิดการบาดเจ็บถาวรต่อม่านตา ร่วมกับมีข้อบกพร่องในการส่องผ่านแสง
ต้อกระจก ต้อกระจก โดยพัฒนาเป็นต้อกระจก ชนิดนิวเคลียร์
ความดันลูกตา สูงต้อหินทุติยภูมิ
อาการแสดงส่วนหลัง
จอประสาทตา ขุ่นและเลือดออกจอประสาทตา ปรากฏเป็นรอยโรคสะท้อนแสงสูงใน SD-OCT
รูที่จุดรับภาพ (Macular hole) : อาจเกิดขึ้นจากการได้รับเลเซอร์ Nd:YAG พลังงานสูง
เลือดออกในวุ้นตา : เกิดตามหลังการบาดเจ็บจอประสาทตา
เส้นเลือดใหม่ในคอรอยด์ (CNV )ฟลูออเรสซีน
มีรายงานภาวะแทรกซ้อนโดยไม่ได้ตั้งใจแม้ในขณะใช้แผ่นปิดกระจกตา โลหะ ในการปรับพื้นผิวด้วยเลเซอร์ CO2 มีกรณีที่เกิดโรคกระจกตาพุพอง ทั้งสองข้างเนื่องจากแผ่นปิดโลหะร้อนเกินไปเพราะเวลาในการทำความเย็นระหว่างพัลส์เลเซอร์ไม่เพียงพอ นอกจากนี้ยังมีรายงานว่าหากอุณหภูมิกระจกตา สูงถึง 80°C เป็นเวลา 14 วินาที อาจเกิดต้อกระจก ได้
ในการตรวจ SD-OCT จะเห็นรอยโรคสะท้อนแสงสูงที่รอยบุ๋มจอตา และการรบกวนบริเวณ ellipsoid zone (รอยต่อระหว่างส่วนในและส่วนนอกของเซลล์รับแสง ) ผลการตรวจเหล่านี้สะท้อนถึงความเสียหายของเซลล์รับแสง ในชั้นนอกของจอประสาทตา และสัมพันธ์กับการพยากรณ์การมองเห็น
Q
การหลับตาช่วยป้องกันเลเซอร์ได้หรือไม่?
A
ความหนาของเปลือกตาไม่เพียงพอที่จะป้องกันการทะลุผ่านของแสงเลเซอร์ การหลับตาเพียงอย่างเดียวไม่สามารถป้องกันดวงตาได้ จำเป็นต้องใช้แว่นตาป้องกันหรือแผ่นปิดกระจกตา ที่เหมาะสมกับความยาวคลื่น โดยเฉพาะเลเซอร์ Nd:YAG (1064 นาโนเมตร) และพอยน์เตอร์เลเซอร์กำลังสูงสามารถทะลุผ่านเนื้อเยื่อเปลือกตาไปถึงจอประสาทตา ได้
การบาดเจ็บทางตาจากเลเซอร์ส่วนใหญ่เกิดจากการไม่ปฏิบัติตามมาตรการด้านความปลอดภัย ในการศึกษาผู้ที่ได้รับบาดเจ็บทางตา 40 คน อัตราการสวมแว่นตาป้องกันเพียง 15%1)
ระยะเวลาการฉาย : ยิ่งนาน ความเสียหายยิ่งรุนแรงระยะห่างการฉาย : ยิ่งใกล้ ความเสียหายยิ่งรุนแรงฟลูเอนซ์ (ความหนาแน่นพลังงาน) : ยิ่งสูง ความเสียหายยิ่งรุนแรงชนิดเลเซอร์ : เลเซอร์ CO2 พบบ่อยที่สุดในหัตถการความงาม ในอุบัติเหตุจากพอยน์เตอร์เลเซอร์ เลเซอร์สีเขียว 532 นาโนเมตรเป็นปัญหาเส้นผ่านศูนย์กลางและระยะเวลาการฉาย : ยิ่งเส้นผ่านศูนย์กลางเล็กและระยะเวลาสั้น ยิ่งเกิดภาวะแทรกซ้อนได้ง่ายระดับความปลอดภัย : ระดับ 3B ขึ้นไป (กำลังส่งออก > 5 มิลลิวัตต์) มีความเสี่ยงต่อการบาดเจ็บทางตาเมื่อถูกฉายโดยตรง
สีม่านตา : ในม่านตา สีอ่อน เลเซอร์จะผ่านได้ง่ายและทำให้เกิดความเสียหายต่อส่วนหลังของตา ในม่านตา สีเข้ม ม่านตา ฝ่อมักพบบ่อยกว่าขนาดรูม่านตา : ความเสี่ยงเพิ่มขึ้นเมื่อรูม่านตา มีเส้นผ่านศูนย์กลาง 2–3 มม.ประวัติความผิดปกติของดวงตา : การมีประวัติเพิ่มความเสี่ยงปรากฏการณ์เบลล์ : เมื่อหลับตา ลูกตาจะหมุนขึ้นด้านบน ทำให้ม่านตา เข้าไปในบริเวณที่เลเซอร์ฉายได้ง่าย
แม้ว่ามาตรฐาน JIS C 6802 จะจำกัดพลังงานเลเซอร์ แต่ผลิตภัณฑ์ต่างประเทศบางชนิดไม่เป็นไปตามมาตรฐาน แม้การสัมผัสเพียงไม่กี่วินาทีก็อาจทำให้เกิดความเสียหายถาวรต่อจอประสาทตา ส่วนรับความรู้สึกบริเวณจุดรับภาพ อุปกรณ์เสริมความงามในบ้านและเลเซอร์พอยน์เตอร์บางชนิดทำงานเกินกำลังที่กำหนด จึงต้องระมัดระวัง
การวินิจฉัยการบาดเจ็บทางตาจากเลเซอร์ขึ้นอยู่กับการซักประวัติการสัมผัสอย่างละเอียดและการตรวจต่างๆ ร่วมกัน
ในการซักประวัติการสัมผัส สิ่งสำคัญคือต้องสอบถาม ชนิดของแหล่งกำเนิดแสง ความยาวคลื่น กำลังไฟฟ้า ระยะเวลาที่ได้รับแสง และระยะห่างระหว่างตากับแหล่งกำเนิด นอกจากนี้ ควรตรวจสอบชนิด การมีอยู่ และตำแหน่งการสวมใส่อุปกรณ์ป้องกัน ในอุบัติเหตุจากเลเซอร์พอยน์เตอร์ ควรบันทึกหมายเลขรุ่น กำลังไฟฟ้าที่ระบุ และสถานที่ซื้อ
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit lamp)กระจกตา (บวม, แผล, สูญเสียเยื่อบุผิว), เซลล์อักเสบในช่องหน้าลูกตา , ฝ่อของม่านตา และข้อบกพร่องในการส่องผ่าน, และต้อกระจก การตรวจอวัยวะภายในลูกตา (Fundus) : ตรวจสอบว่ามีเลือดออกในจอตา, รอยโรคขุ่น, หรือรูที่จุดรับภาพหรือไม่SD-OCT (เครื่องตรวจชั้นจอตาด้วยแสง) : มีประโยชน์ในการประเมินรอยโรคสะท้อนแสงสูงภายในจอตาและโครงสร้างจุดรับภาพ แสดงรอยโรคสะท้อนแสงสูงที่รอยบุ๋มจอตา และการรบกวนของโซน ellipsoidการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA ) : ใช้ในการตรวจหาเส้นเลือดใหม่ในคอรอยด์ การเรืองแสงมากเกินไปในระยะแรกและการรั่วในระยะหลังเป็นลักษณะของ CNV การวัดความดันลูกตา ต้อหินทุติยภูมิ
Q
ควรทำอย่างไรหากรู้สึกว่าการมองเห็นเปลี่ยนไปหลังการทำเลเซอร์เพื่อความงาม?
A
หากหลังทำหัตถการคุณรู้สึกว่าการมองเห็น ลดลง, มัว, มีจุดบอด, หรือมีจุดลอย ควรรีบไปพบจักษุแพทย์ทันที ระยะเวลาจากการสัมผัสถึงการเกิดอาการสั้น (ทันทีในชนิดความร้อน, หลายวันต่อมาในชนิดปฏิกิริยาเคมีแสง) และการตรวจตั้งแต่เนิ่นๆ มีความสำคัญในการประเมินความเสียหายและกำหนดแผนการรักษา การประเมินชั้นนอกของจอตาด้วย SD-OCT มีความสำคัญต่อการพยากรณ์การมองเห็น
การรักษาอาการบาดเจ็บทางตาจากเลเซอร์แตกต่างกันไปตามตำแหน่งและความรุนแรงของการบาดเจ็บ ไม่มีแนวทางการใช้ยาที่เป็นมาตรฐานตายตัว แผนการรักษาจะพิจารณาจากประวัติโดยละเอียดและการตรวจร่างกาย การติดตามผลเป็นพื้นฐาน และการป้องกันเป็นมาตรการที่สำคัญที่สุด
การรักษาอาการบาดเจ็บที่กระจกตา
รอยโรคที่ผิว : จัดการด้วยยาปฏิชีวนะเฉพาะที่, สเตียรอยด์ เฉพาะที่, คอนแทคเลนส์รักษาโรค หรือที่ปิดตา
การบาดเจ็บที่เอ็นโดทีเลียม : ความเสียหายต่อเอ็นโดทีเลียมของกระจกตา นำไปสู่การเปลี่ยนแปลงแบบพุพอง, กระจกตา หนา, และสูญเสียการมองเห็น อาจจำเป็นต้องปลูกถ่ายกระจกตา
การรักษาอาการบาดเจ็บที่จอตา
การรักษาด้วยสเตียรอยด์ : เลือกใช้เฉพาะที่, ฉีด, ฝัง, หรือทั่วร่างกายตามสภาพ จุดประสงค์เพื่อลดการอักเสบและส่งเสริมการหายของ RPE
ยาต้าน VEGF เส้นเลือดใหม่ในคอรอยด์ มีรายงานการหดตัวของเยื่อและการฟื้นฟูการมองเห็น 1)
รอยรั่วที่จอตา (Macular hole) : รอยรั่วที่จอตาจากเลเซอร์ Nd:YAG มักไม่ปิดเอง และพิจารณาการผ่าตัดน้ำวุ้นตา
การรักษาอื่นๆ
ม่านตาอักเสบ (Iritis)สเตียรอยด์ และยาขยายม่านตา (เช่น atropine)
วิตามินซี (Ascorbic acid) : ให้เฉพาะที่หรือรับประทานเพื่อส่งเสริมการทำงานของไฟโบรบลาสต์และลดความเสียหายของดวงตา
ความเสียหายของจอตาจากเลเซอร์ถือว่า “ไม่มีการรักษาที่มีประสิทธิภาพ” และประสิทธิภาพของการรักษาด้วยสเตียรอยด์ ยังไม่เป็นที่ยอมรับ การป้องกันด้วยแว่นตาป้องกันเป็นสิ่งสำคัญที่สุด
ไม่มีแนวทางการรักษาเฉพาะสำหรับการบาดเจ็บทางตาจากเลเซอร์ ต้องเลือกการรักษาที่เหมาะสมตามประเภทของความเสียหาย
ความเสียหายต่อม่านตา ไม่สามารถฟื้นฟูได้ และอาจส่งผลต่อการมองเห็น ในระยะยาว
รอยรั่วที่จอตาจากเลเซอร์ Nd:YAG มักไม่ปิดเอง และอาจพิจารณาการผ่าตัดน้ำวุ้นตา
ในกรณีที่มีการมองเห็น ลดลง มีรายงานภาวะซึมเศร้า ดังนั้นควรคำนึงถึงการสนับสนุนทางจิตใจ
Q
ความเสียหายของจอตาจากเลเซอร์เพื่อความงามสามารถรักษาให้หายได้หรือไม่?
A
การพยากรณ์โรคขึ้นอยู่กับความรุนแรงของความเสียหายและชนิดของเลเซอร์ ในกรณีที่ไม่รุนแรง สามารถคาดหวังการฟื้นตัวได้เอง สำหรับเส้นเลือดใหม่ในคอรอยด์ ยาต้าน VEGF (bevacizumab) มีประสิทธิภาพและมีรายงานการฟื้นฟูการมองเห็น 1) ในทางกลับกัน ในความเสียหายรุนแรง เช่น รอยรั่วที่จอตาจากเลเซอร์ Nd:YAG หรือการฝ่อของจอตาลึก การพยากรณ์การมองเห็น อาจไม่ดี
ผลของเลเซอร์ต่อเนื้อเยื่อที่มีชีวิตขึ้นอยู่กับกำลังการฉายและระยะเวลาในการฉาย และจำแนกเป็น: การทำลาย (disruption), การระเหยด้วยแสง (photoablation), การจับตัวเป็นลิ่ม (coagulation), ฤทธิ์ความร้อน (hyperthermia) และปฏิกิริยาเคมีแสง (photochemical reaction)
เลเซอร์สีน้ำเงินและสีเขียวคลื่นสั้นทำให้เกิดความเสียหายต่อจอประสาทตา ได้ง่ายกว่าเลเซอร์คลื่นยาว เมื่อแสงสีน้ำเงินถูกดูดซับโดยลิโปฟัสซินในเซลล์เยื่อบุผิวเม็ดสีจอประสาทตา หรือรงควัตถุรับแสงในเซลล์รับแสง จะเกิดออกซิเจนชนิดปฏิกิริยา เช่น ออกซิเจนเดี่ยว โดยปกติออกซิเจนชนิดปฏิกิริยาจะถูกกำจัดโดยเอนไซม์และสารต้านอนุมูลอิสระ แต่การได้รับแสงมากเกินไปทำให้เกิดการออกซิเดชันของไขมันในเยื่อหุ้มเซลล์รับแสง ส่งผลให้เกิดความเสียหายต่อเซลล์รับแสง และเซลล์เยื่อบุผิวเม็ดสีจอประสาทตา ในปฏิกิริยาโฟโตเคมีชนิดนี้ จะไม่มีความผิดปกติทันทีหลังการบาดเจ็บ แต่อาการและจอประสาทตา เสื่อมจะปรากฏขึ้นหลังจากนั้นหลายวัน
เลเซอร์กำลังสูงทำให้เกิดความเสียหายจากความร้อนจากแสงผ่านการจับตัวเป็นก้อนด้วยแสง เลเซอร์จะเพิ่มอุณหภูมิจอประสาทตา ขึ้น 40–60°C ทำให้โปรตีนเสียสภาพ ในชนิดที่เกิดแผลไหม้ จะมีอาการและจุดจับตัวเป็นก้อนที่จอประสาทตา ทันทีหลังการบาดเจ็บ
เลเซอร์คลื่นยาว (เช่น ไดโอด, Nd:YAG, อเล็กซานไดรต์) นอกเหนือจากทำให้เกิดความเสียหายจากความร้อนจากแสงแล้ว ยังสร้างคลื่นกระแทกเสียงแบบระเบิด เศษของโครโมฟอร์จะเจาะเนื้อเยื่อรอบข้าง ทำให้เกิดการทำลายทางกายภาพ
กลไกการบาดเจ็บของตาขึ้นอยู่กับความยาวคลื่นของเลเซอร์
ช่วงความยาวคลื่น กลไกความเสียหาย ตัวอย่างเลเซอร์ คลื่นสั้น (400–532 นาโนเมตร) ปฏิกิริยาโฟโตเคมีและความเสียหายจากความร้อนจากแสง ไดโอดสีน้ำเงิน, ตัวชี้เลเซอร์สีเขียว คลื่นกลาง (532–755 นาโนเมตร) ความเสียหายจากความร้อนจากแสง KTP, เลเซอร์สีย้อมพัลส์ ความยาวคลื่นยาว (755–1,064 นาโนเมตร) ความเสียหายจากความร้อนเชิงแสง + เชิงกลเชิงแสง อเล็กซานไดรต์, ไดโอด, Nd:YAG อินฟราเรดไกล (10,600 นาโนเมตร) การระเหยโดยการดูดซึมน้ำ CO2
เลเซอร์ Nd:YAG (1,064 นาโนเมตร) มีความยาวคลื่นที่มองไม่เห็น จึงทำให้เกิดอุบัติเหตุได้ง่าย และเนื่องจากกำลังสูงจึงอาจทำให้เกิดความเสียหายทางกายภาพต่อจอประสาทตา (ความขุ่นของจอประสาทตา , เลือดออกใต้จอประสาทตา , รูที่จุดรับภาพ) เลเซอร์ CO2 (10,600 นาโนเมตร) ถูกดูดซึมโดยน้ำและทำให้เกิดการระเหย ซึ่งอาจทำให้เกิดความเสียหายโดยตรงต่อกระจกตา และเลนส์ตา ซึ่งเป็นเนื้อเยื่อที่มีน้ำเป็นส่วนประกอบ 1) .
ในการทบทวนรายงานผู้ป่วย 21 ราย แม้จะใช้แว่นตาป้องกันเฉพาะความยาวคลื่นและแผ่นป้องกันกระจกตา ภายในลูกตาอย่างเหมาะสม การบาดเจ็บทางตาอย่างรุนแรงยังเกิดขึ้นใน 33% ของกรณี 1) แผ่นป้องกันโลหะอาจสะท้อนเลเซอร์ ในขณะที่แผ่นป้องกันพลาสติกอาจละลายหรือติดไฟได้เมื่อใช้กับเลเซอร์ความยาวคลื่นยาว เหตุการณ์ไม่พึงประสงค์ทางตาจากอุปกรณ์พลังงานแบบตัดออก ได้แก่ โรคกระจกตา , ความเสียหายของกระจกตา , ความเสียหายของจอประสาทตา , และเส้นเลือดใหม่ที่จุดรับภาพ 1) .
ส่วนนี้มีข้อมูลที่อยู่ในขั้นตอนการวิจัยหรือการพัฒนา สำหรับการปฏิบัติทางคลินิกจริง โปรดตรวจสอบสถานะการอนุมัติและแนวทางปฏิบัติในแต่ละประเทศ
เนื่องจากการบาดเจ็บทางตาจากพอยน์เตอร์เลเซอร์กำลังสูงเพิ่มขึ้น หลายประเทศจึงมีการเคลื่อนไหวเพื่อเสริมสร้างกฎระเบียบ ในยุโรป มีการจำกัดกำลังไฟที่เข้มงวดขึ้นตามมาตรฐาน IEC 60825-1 และกำลังมีการหารือเกี่ยวกับการจำกัดการขายผลิตภัณฑ์คลาส 3B และ 4 ให้กับผู้บริโภคทั่วไป เหตุการณ์การฉายแสงใส่เครื่องบินก็กลายเป็นปัญหาระหว่างประเทศ โดยมีรายงานการสูญเสียการมองเห็น ชั่วคราวในนักบิน
กำลังมีการวิจัยเกี่ยวกับฟิลเตอร์ป้องกันเลเซอร์แบบปรับความยาวคลื่นได้ (tunable) ความท้าทายคือการออกแบบเชิงแสงที่ครอบคลุมช่วงความยาวคลื่นกว้างในขณะที่รักษาค่าการส่งผ่านแสงที่มองเห็นได้ และคาดว่าจะมีการใช้งานจริงของเกราะป้องกันหลายความยาวคลื่นสำหรับสถานพยาบาลและคลินิกเสริมความงาม
กำลังศึกษาการติดตามการฟื้นตัวของโครงสร้างจอประสาทตา หลังการบาดเจ็บจากเลเซอร์โดยใช้ OCT ความละเอียดสูง มีรายงานว่าการสร้างใหม่ของโซน ellipsoid และการฟื้นฟูสัณฐานวิทยาของรอยบุ๋มจอประสาทตา สัมพันธ์กับการพยากรณ์การมองเห็น และถือว่ามีประโยชน์ในการประเมินประสิทธิผลของการรักษาอย่างเป็นกลาง
Sullivan DA, Rouen PA, Aragona P, et al. An update on the ocular surface and eye cosmetics and cosmetic procedures. Ocul Surf. 2024. Available in PMC 2024 July 14.
Ajudua S, Mello MJ. Shedding some light on laser pointer eye injuries. Pediatr Emerg Care. 2007;23(9):669-72. PMID: 17876263.
Kim RY, Ra H. Observation of changes after peripheral retinal injury by cosmetic laser, using wide-field scanning laser ophthalmoscope: A case report. Medicine (Baltimore). 2019;98(6):e14354. PMID: 30732166.