
สาเหตุที่เป็นไปได้เมื่อภาพบิดเบี้ยวหรือสูญเสียลานสายตา
ประเด็นสำคัญโดยสังเขป
หัวข้อที่มีชื่อว่า “ประเด็นสำคัญโดยสังเขป”1. ภาพบิดเบี้ยวและจุดบอดในลานสายตาคืออะไร?
หัวข้อที่มีชื่อว่า “1. ภาพบิดเบี้ยวและจุดบอดในลานสายตาคืออะไร?”อาการ “วัตถุบิดเบี้ยว” “เส้นตรงดูโค้งงอ” “ลานสายตาส่วนหนึ่งหายไปหรือมืด” เกิดจากหลายสาเหตุ เช่น โรคจอประสาทตา โรคจอตา ต้อหิน โรคเส้นประสาทตา และโรคสมอง อาการเหล่านี้แบ่งออกเป็นสองภาวะทางพยาธิวิทยาหลัก
ภาพบิดเบี้ยว คืออาการที่รูปร่าง ขนาด หรือเส้นตรงดูผิดรูปไป สาเหตุหลักคือการเปลี่ยนแปลงโครงสร้างของจอประสาทตา (ศูนย์กลางของจอตา) และโดยทั่วไปจะเห็นตารางหรือเส้นตรงเป็นคลื่น
จุดบอดในลานสายตา คืออาการที่ลานสายตาส่วนหนึ่งมองไม่เห็น (รู้สึกมืดหรือหายไป) เกิดจากโรคต่างๆ เช่น ต้อหิน จอประสาทตาลอก หลอดเลือดจอตาอุดตัน โรคเส้นประสาทตา และโรคสมอง
ความชุกของจอประสาทตาเสื่อมตามอายุ (AMD) รายงานในการศึกษาฮิยามะว่าอยู่ที่ 1.6% ในระยะลุกลาม (ชนิดเปียก 1.5%, ชนิดแห้ง 0.1%) และพบรอยโรคก่อนหน้าใน 22.8% ในการศึกษานางาฮามะ AMD พบมากในผู้ที่มีอายุมากกว่า 50 ปีและเพศชาย (ชาย:หญิง = 3:1) และการเกิดในตาทั้งสองข้างสูงถึง 40% ในทางกลับกัน ความชุกของต้อหินประมาณ 5% ในผู้ที่มีอายุ 40 ปีขึ้นไป 1) และเป็นหนึ่งในสาเหตุหลักของความบกพร่องทางการมองเห็นในญี่ปุ่น
การระบุชนิดของอาการและลักษณะการเกิดอย่างแม่นยำ รวมถึงการไปพบจักษุแพทย์ในเวลาที่เหมาะสม เป็นกุญแจสำคัญในการปกป้องการมองเห็น การตรวจตาแต่ละข้างเป็นประจำจะนำไปสู่การตรวจพบตั้งแต่ระยะแรก
2. โรคที่ทำให้เกิดภาพบิดเบี้ยว (Metamorphopsia)
หัวข้อที่มีชื่อว่า “2. โรคที่ทำให้เกิดภาพบิดเบี้ยว (Metamorphopsia)”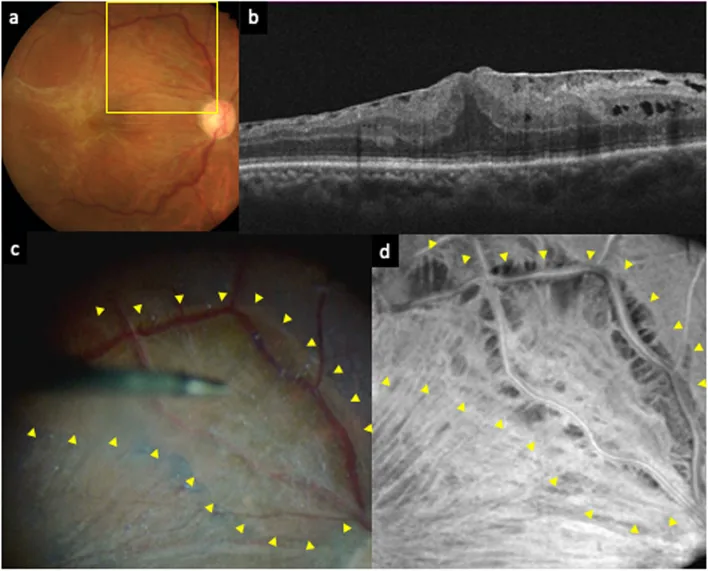
ภาพบิดเบี้ยวมักเกิดจากการเปลี่ยนแปลงโครงสร้างของจุดรับภาพ (ส่วนกลางของดวงตา) อาการทั่วไป ได้แก่ การมองเห็นตารางหรือเส้นตรงเป็นคลื่น หรือมีจุดมืดตรงกลาง (central scotoma)
| โรค | อายุและเพศที่พบบ่อย | ลักษณะสำคัญ | ระดับความเร่งด่วน |
|---|---|---|---|
| เยื่อเหนือจอประสาทตา (เยื่อก่อนจุดรับภาพ) | วัยกลางคนและผู้สูงอายุ | ภาพบิดเบี้ยว, มองเห็นวัตถุใหญ่ขึ้น การจำแนก Gass ระดับ 0–2 วินิจฉัยยืนยันด้วย OCT | ต่ำถึงปานกลาง (ติดตามผล → ผ่าตัด) |
| จอประสาทตาเสื่อมตามอายุ (AMD) | อายุมากกว่า 50 ปี, พบในผู้ชายมากกว่า | ภาพบิดเบี้ยวและจุดบอดกลางเป็นอาการเริ่มแรก เมื่อดำเนินโรค การมองเห็นลดลงต่ำกว่า 0.1 | ปานกลางถึงสูง (การรักษาตั้งแต่เนิ่นๆ สำคัญ) |
| รูจอตาที่จุดรับภาพ (Macular hole) | ผู้หญิงวัยกลางคนและสูงอายุ | การสูญเสียชั้นทั้งหมดของรอยบุ๋มจอตา → จุดบอดกลางภาพและภาพบิดเบี้ยว | ปานกลาง (มีข้อบ่งชี้ในการผ่าตัด) |
| โรคคอริโอเรติโนพาทีชนิดเซรุ่มกลางจุดรับภาพ (CSC) | ผู้ชายวัยหนุ่มถึงวัยกลางคน | ความเครียดและการใช้สเตียรอยด์เป็นปัจจัยกระตุ้น อาจมีภาพเล็ก (micropsia) ร่วมด้วย 2) | ต่ำถึงปานกลาง (มักหายได้เอง) |
| จอตาบวมน้ำจากเบาหวานที่จุดรับภาพ (DME) | ผู้ป่วยเบาหวาน | ภาพบิดเบี้ยวและการมองเห็นลดลงจากจอตาบวมน้ำที่จุดรับภาพ 3) | ปานกลางถึงสูง (การรักษาป้องกันการแย่ลง) |
รายละเอียดของเยื่อเหนือจอตาที่จุดรับภาพ (เยื่อก่อนจุดรับภาพ)
หัวข้อที่มีชื่อว่า “รายละเอียดของเยื่อเหนือจอตาที่จุดรับภาพ (เยื่อก่อนจุดรับภาพ)”เยื่อเหนือจอตาที่จุดรับภาพชนิดไม่ทราบสาเหตุเกิดจากการเพิ่มจำนวนของเซลล์เกลียจอตาบนเยื่อลิมิตติ้งชั้นในและการสร้างเนื้อเยื่อเส้นใย นอกจากนี้ยังมีกรณีที่เกิดตามหลังการอักเสบ จอตาลอก การบาดเจ็บ และเนื้องอกหลอดเลือดจอตา อาการได้แก่ การมองเห็นลดลงและภาพบิดเบี้ยว บางครั้งมีภาพใหญ่ (macropsia) ร่วมด้วย การจำแนกตาม Gass แบ่งเป็น Grade 0 (จอตาคล้ายกระดาษแก้ว: โปร่งใส ไม่มีการเสียรูปของจอตา) ถึง Grade 2 (เยื่อสีเทาทึบ มีรอยย่นชัดเจน) การวินิจฉัยที่แน่นอนขึ้นอยู่กับการยืนยันเยื่อเหนือจอตาและความหนาจอตาที่เพิ่มขึ้นจากการตรวจ OCT ข้อบ่งชี้ในการผ่าตัดวุ้นตา (vitrectomy) ร่วมกับการลอกเยื่อเหนือจอตา ได้แก่ การมองเห็นบกพร่อง จอตาหนาอย่างมีนัยสำคัญ หรือภาพบิดเบี้ยวรุนแรง การมองเห็นหลังผ่าตัดสัมพันธ์กับการมองเห็นก่อนผ่าตัด และการฟื้นตัวอาจใช้เวลานาน (มากกว่าหนึ่งปี)
การจำแนกโรคจอตาเสื่อมตามอายุ (AMD)
หัวข้อที่มีชื่อว่า “การจำแนกโรคจอตาเสื่อมตามอายุ (AMD)”AMD ดำเนินจากรอยโรคก่อนเกิด (ดรูเซนชนิดอ่อน, ความผิดปกติของเยื่อบุผิวเม็ดสีจอประสาทตา) และแบ่งออกเป็นชนิดฝ่อ (ฝ่อแบบแผนที่) และชนิดขับ渗出 (เส้นเลือดใหม่ในคอรอยด์: CNV) ในชนิดขับ渗出 โรคหลอดเลือดคอรอยด์แบบโพลิปอยด์ (PCV) เป็นชนิดย่อยพิเศษที่พบบ่อยในคนญี่ปุ่น AMD ชนิดขับ渗出เริ่มต้นด้วยภาพบิดเบี้ยวและจุดบอดกลาง หากปล่อยไว้ไม่รักษา ประมาณ 90% ของกรณีจะสูญเสียการมองเห็นเหลือ 0.1 หรือน้อยกว่า ในกรณีที่มีเลือดออกมาก อาจเกิดการสูญเสียการมองเห็นอย่างรุนแรงเฉียบพลัน
หากตาราง Amsler ดูบิดเบี้ยว หายไปบางส่วน หรือคุณรู้สึกถึงจุดบอด อาจเป็นสัญญาณของโรคจอประสาทตาส่วนกลาง แนะนำให้ไปพบจักษุแพทย์ภายในไม่กี่วันและตรวจ OCT (optical coherence tomography) โดยเฉพาะอย่างยิ่งหากยืนยันความผิดปกติเมื่อตรวจตาแต่ละข้างแยกกัน จะมีความสำคัญสูง ความไวในการตรวจหา AMD ของตาราง Amsler รายงานว่าอยู่ที่ประมาณ 70% ภายใน 5 องศาศูนย์กลาง 8) และการตรวจเป็นประจำมีความสำคัญแม้ไม่มีอาการ
3. โรคที่ทำให้เกิดความบกพร่องของลานสายตา (สูญเสียการมองเห็น)
หัวข้อที่มีชื่อว่า “3. โรคที่ทำให้เกิดความบกพร่องของลานสายตา (สูญเสียการมองเห็น)”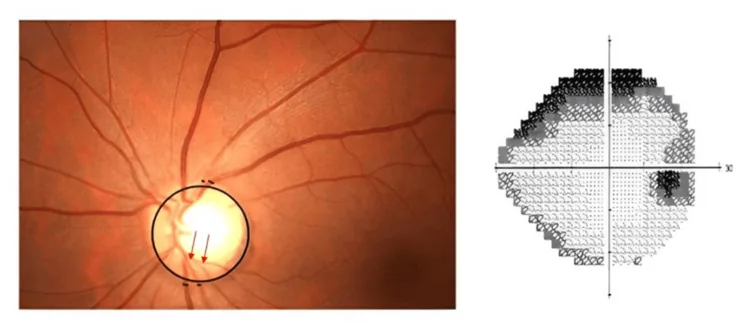
ความบกพร่องของลานสายตาแสดงเป็นอาการเช่น รู้สึกว่าส่วนหนึ่งของลานสายตามืด มองเห็นส่วนที่หายไป หรือเหมือนมีม่านบัง สาเหตุมีหลากหลายตั้งแต่โรคที่ดำเนินช้าเช่นต้อหินไปจนถึงภาวะฉุกเฉินที่เกิดขึ้นเฉียบพลันเช่นจอประสาทตาลอกหรือหลอดเลือดแดงจอประสาทตาอุดตัน
| โรค | รูปแบบความบกพร่องของลานสายตา | ระดับความเร่งด่วน |
|---|---|---|
| ต้อหิน | จุดบอดรูปโค้ง, จุดบอดใกล้ศูนย์กลาง การมองเห็นส่วนกลางยังคงอยู่จนถึงระยะท้าย 1) | ต่ำถึงปานกลาง (เรื้อรังดำเนินช้า ต้องการการจัดการเป็นประจำ) |
| จอประสาทตาลอก (ชนิดมีรอยฉีก) | ความบกพร่องของลานสายตาแบบม่านกั้น แผ่ขยายจากด้านหนึ่ง | ฉุกเฉิน (อาจต้องผ่าตัดในวันเดียวกัน) |
| การอุดตันของหลอดเลือดดำจอตา (ชนิดแขนง) | ข้อบกพร่องลานสายตารูปพัด (สอดคล้องกับบริเวณหลอดเลือดดำที่อุดตัน) 4) | ปานกลางถึงสูง (การรักษาตั้งแต่เนิ่นๆ ส่งผลต่อพยากรณ์โรค) |
| การอุดตันของหลอดเลือดแดงจอตา | สูญเสียการมองเห็นอย่างฉับพลันไม่เจ็บปวดและข้อบกพร่องลานสายตากว้าง 5) | ฉุกเฉิน (สองสามชั่วโมงแรกหลังเริ่มมีอาการเป็นสิ่งสำคัญ) |
| ข้อบกพร่องลานสายตาทั้งสองข้าง | ตาบอดครึ่งซีกตามแนวตั้ง (homonymous hemianopia) → สงสัยโรคสมอง 6) | ฉุกเฉิน (ประสานงานกับอายุรศาสตร์ประสาทวิทยาและศัลยศาสตร์ประสาทวิทยา) |
ลักษณะของข้อบกพร่องลานสายตาในโรคต้อหิน
หัวข้อที่มีชื่อว่า “ลักษณะของข้อบกพร่องลานสายตาในโรคต้อหิน”ในโรคต้อหิน การเสื่อมและการสูญเสียเส้นใยประสาทตาทำให้เกิดจุดบอดรูปโค้งและจุดบอดใกล้ศูนย์กลางในลานสายตาที่สอดคล้องกัน ในระยะต้นถึงระยะกลาง การมองเห็นส่วนกลางยังคงปกติ ทำให้การรับรู้ล่าช้า และเมื่อผู้ป่วยรู้ตัว ลานสายตาส่วนใหญ่มักสูญเสียไปแล้ว 1) จากการศึกษา Tajimi ความชุกของโรคต้อหินมุมเปิดปฐมภูมิในคนญี่ปุ่นอายุมากกว่า 40 ปีอยู่ที่ประมาณ 3.9% 1) และการวัดความดันลูกตาอย่างสม่ำเสมอและการตรวจอวัยวะภายในตาเป็นสิ่งจำเป็นสำหรับการตรวจพบตั้งแต่เนิ่นๆ
ข้อบกพร่องลานสายตาในจอตาลอก
หัวข้อที่มีชื่อว่า “ข้อบกพร่องลานสายตาในจอตาลอก”ในจอตาลอกชนิดมีรอยฉีกขาด ข้อบกพร่องลานสายตาแบบม่านจะขยายจากด้านหนึ่งเมื่อของเหลวใต้จอตาแพร่กระจายจากรอยฉีกขาด 9) มักมีอาการนำคือการเพิ่มขึ้นอย่างฉับพลันของแสงวาบและจุดลอย เมื่อข้อบกพร่องถึงจุดรับภาพ (ศูนย์กลาง) การมองเห็นจะลดลงอย่างมาก ดังนั้นการผ่าตัดฉุกเฉินก่อนหน้านั้นมีผลอย่างมากต่อพยากรณ์การมองเห็น
ข้อบกพร่องลานสายตาจากโรคสมอง
หัวข้อที่มีชื่อว่า “ข้อบกพร่องลานสายตาจากโรคสมอง”ตาบอดครึ่งซีกชนิด homonymous ซึ่งลานสายตาทั้งสองข้างสูญเสียอย่างสมมาตร บ่งชี้ถึงรอยโรคในสมองที่รังสีแก้วตาหรือสมองกลีบท้ายทอย สาเหตุอาจเกิดจากโรคหลอดเลือดสมอง เนื้องอกสมอง หรือเลือดออกในกะโหลกศีรษะ 6) และจำเป็นต้องประสานงานอย่างรวดเร็วกับอายุรศาสตร์ประสาทวิทยาและศัลยศาสตร์ประสาทวิทยา
4. การเปลี่ยนแปลงของลานสายตาอย่างกะทันหัน (scintillating scotoma และ amaurosis fugax)
หัวข้อที่มีชื่อว่า “4. การเปลี่ยนแปลงของลานสายตาอย่างกะทันหัน (scintillating scotoma และ amaurosis fugax)”การเปลี่ยนแปลงของลานสายตาชั่วคราวอย่างกะทันหันมีตั้งแต่ scintillating scotoma ที่เกี่ยวข้องกับไมเกรนซึ่งหายไปเอง ไปจนถึง amaurosis fugax ที่ต้องตรวจสอบอย่างเร่งด่วน จุดที่ใช้แยกคือ เป็นข้างเดียวหรือสองข้าง ระยะเวลา และอาการร่วม
| อาการ | ระยะเวลา | ตา | ลักษณะ | ระดับความเร่งด่วน |
|---|---|---|---|---|
| Scintillating scotoma (ออร่าไมเกรน) | หายไปเองภายใน 20-30 นาที | ทั้งสองข้าง (ด้านเดียวกันของลานสายตา) | วงแหวนแสงซิกแซกหรือแสงสีต่างๆ ที่ขยายออก | ต่ำ (ปรึกษาคลินิกไมเกรน) |
| Amaurosis fugax (อาการทางตาของ TIA) | ไม่กี่วินาทีถึงไม่กี่นาที | ข้างเดียว | สูญเสียการมองเห็นทั้งหมดในตาข้างเดียว หรือรู้สึกเหมือนมีม่านปิดลงมาจากด้านบน7) | ฉุกเฉิน (พบนักประสาทวิทยาและจักษุแพทย์ในวันเดียวกัน) |
| อาการนำของจอประสาทตาลอก (เห็นแสงวาบ) | เป็นซ้ำ | ข้างเดียว | แสงวาบหรือฟ้าแลบในที่มืด ร่วมกับมีจุดลอยเพิ่มขึ้น | สูง (พบจักษุแพทย์ภายในไม่กี่วัน) |
| เลือดออกในวุ้นตา | ฉับพลันและต่อเนื่อง | ข้างเดียว | จุดลอยเพิ่มขึ้นฉับพลัน มัว ตาพร่า | สูง (พบจักษุแพทย์โดยด่วน) |
ความเร่งด่วนของภาวะตาบอดครึ่งซีกทั้งสองข้าง
หัวข้อที่มีชื่อว่า “ความเร่งด่วนของภาวะตาบอดครึ่งซีกทั้งสองข้าง”หากลานสายตาครึ่งเดียวกันของตาทั้งสองข้างหายไปพร้อมกัน (เช่น ลานสายตาด้านขวาหายไปทั้งสองข้าง) นี่เป็นสัญญาณฉุกเฉินที่บ่งบอกถึงโรคหลอดเลือดสมอง เนื้องอกในสมอง หรือรอยโรคที่สมองกลีบท้ายทอย 6) ควรรีบไปพบแพทย์ฉุกเฉินทันที
5. วิธีการตรวจด้วยตนเอง (แผนภูมิ Amsler) และเกณฑ์การไปพบแพทย์
หัวข้อที่มีชื่อว่า “5. วิธีการตรวจด้วยตนเอง (แผนภูมิ Amsler) และเกณฑ์การไปพบแพทย์”วิธีใช้แผนภูมิ Amsler
หัวข้อที่มีชื่อว่า “วิธีใช้แผนภูมิ Amsler”การตรวจด้วยตนเองโดยใช้แผนภูมิ Amsler มีประโยชน์ในการติดตามโรค AMD และโรคจุดรับภาพ โดยมีความไวในการตรวจพบ AMD ประมาณ 70% ภายใน 5 องศาศูนย์กลาง 8) อย่างไรก็ตาม เนื่องจากความไวมีจำกัด จึงควรไปตรวจตาเป็นประจำแม้ว่าแผนภูมิจะปกติก็ตาม
ระดับความเร่งด่วนในการไปพบแพทย์
หัวข้อที่มีชื่อว่า “ระดับความเร่งด่วนในการไปพบแพทย์”| ระดับความเร่งด่วน | อาการ | การดำเนินการที่แนะนำ |
|---|---|---|
| พบแพทย์ทันที (รวมถึงห้องฉุกเฉิน) | สูญเสียลานสายตากะทันหันคล้ายม่านปิด / สูญเสียการมองเห็นกะทันหันโดยไม่เจ็บปวดในตาข้างเดียว / สูญเสียการมองเห็นชั่วคราวในตาข้างเดียว / สูญเสียลานสายตาด้านเดียวกันทั้งสองข้าง | ไปพบจักษุแพทย์หรือห้องฉุกเฉินภายในวันเดียวกัน อาจเป็นจอประสาทตาลอก หลอดเลือดแดงจอประสาทตาอุดตัน หรือภาวะขาดเลือดชั่วคราว |
| พบแพทย์เร็ว (ภายในไม่กี่วัน) | ตรวจพบการบิดเบือนหรือจุดบอดด้วยแผนภูมิ Amsler / การเปลี่ยนแปลงการมองเห็นในตาข้างเดียว / จำนวนจุดลอยตัวเพิ่มขึ้นกะทันหันร่วมกับแสงวาบ | ตรวจ OCT ภายใน 1-3 วัน |
| พบแพทย์เป็นประจำ | ประวัติครอบครัวเป็น AMD ประวัติเป็นในตาข้างเดียว ปัจจัยเสี่ยงโรคต้อหิน (ความดันลูกตาสูง ประวัติครอบครัว สายตาสั้นมาก)1) | ตรวจตาเป็นประจำปีละ 1-2 ครั้ง |
ในโรคต้อหินระยะต้นถึงระยะกลาง การมองเห็นส่วนกลางยังคงปกติ จึงเป็นเรื่องยากมากที่จะสังเกตเห็นการสูญเสียลานสายตา เนื่องจากตาอีกข้างหรือสมองจะชดเชยลานสายตาที่หายไปโดยไม่รู้ตัว การสร้างนิสัยตรวจการมองเห็นโดยหลับตาข้างเดียวและตรวจลานสายตาเป็นประจำกับจักษุแพทย์มีความสำคัญต่อการตรวจพบตั้งแต่เนิ่นๆ จากการศึกษา Tajimi พบว่าผู้ป่วยต้อหินประมาณ 90% ไม่ได้รับการวินิจฉัย1) และแนะนำให้ตรวจตาเป็นประจำในผู้ที่มีอายุ 40 ปีขึ้นไปแม้ไม่มีอาการ
6. พยาธิสรีรวิทยาของการบิดเบือนและการสูญเสียลานสายตา
หัวข้อที่มีชื่อว่า “6. พยาธิสรีรวิทยาของการบิดเบือนและการสูญเสียลานสายตา”กลไกของ metamorphopsia จากโรคจุดรับภาพ
หัวข้อที่มีชื่อว่า “กลไกของ metamorphopsia จากโรคจุดรับภาพ”ใน เยื่อเหนือจอประสาทตา เซลล์เกลียจอประสาทตาเจริญเกินบนเยื่อจำกัดชั้นในเกิดเป็นเนื้อเยื่อเส้นใย ทำให้เกิดรอยย่นบนผิวจอประสาทตา รอยย่นนี้รบกวนการเรียงตัวของเซลล์รับแสง ทำให้เกิด metamorphopsia และ macropsia
ใน โรคจอประสาทตาเสื่อมตามอายุ (AMD) เซลล์เยื่อบุผิวรงควัตถุจอประสาทตา (RPE) ที่จุดรับภาพถูกทำลายก่อน ทำให้เกิด drusen และความผิดปกติของ RPE ในชนิดฝ่อลีบ โรคดำเนินไปสู่การฝ่อแบบแผนที่ (GA) ทำให้สูญเสียเซลล์รับแสง ส่วนชนิดเปียกเกิดเส้นเลือดใหม่คอรอยด์ (CNV) ทำให้เลือดออกและสารน้ำรั่วทำลายจุดรับภาพ กระบวนการนี้ทำให้เซลล์รับแสงสูญเสียหน้าที่ เกิด metamorphopsia และจุดบอดกลาง
รอยรั่วที่จอตา ทำให้เกิดการสูญเสียชั้นทั้งหมดที่รอยบุ๋มจอตา ส่งผลให้เกิดจุดบอดกลางภาพและภาพบิดเบี้ยว
โรคคอริโอเรติโนพาทีชนิดเซรุ่มกลาง (CSC) เกิดจากการซึมผ่านของคอรอยด์ที่เพิ่มขึ้น ทำให้เกิดการสะสมของของเหลวใต้เยื่อบุผิวเม็ดสีจอตาและใต้จอตาประสาท ทำให้จอตาส่วนกลางนูนเฉพาะที่ การนูนนี้เปลี่ยนระยะโฟกัส ทำให้เกิดภาพบิดเบี้ยวและเห็นวัตถุเล็กลง2)
กลไกการเกิดข้อบกพร่องของลานสายตาในโรคต้อหิน
หัวข้อที่มีชื่อว่า “กลไกการเกิดข้อบกพร่องของลานสายตาในโรคต้อหิน”ในโรคต้อหิน เกิดการเสื่อมและสูญเสียเส้นใยประสาทตาเนื่องจากความเสียหายของแอกซอนที่หัวประสาทตา การกดทับทางกลจากความดันลูกตา และภาวะขาดเลือด1) การสูญเสียเส้นใยทำให้เกิดข้อบกพร่องของลานสายตาในบริเวณจอตาที่สอดคล้องกัน โดยทั่วไปปรากฏเป็นจุดบอดรูปโค้งหรือจุดบอดใกล้ศูนย์กลาง การมองเห็นส่วนกลางยังคงอยู่จนถึงระยะท้าย ซึ่งเป็นสาเหตุหลักของการรับรู้ที่ล่าช้า
พยาธิสรีรวิทยาของจอตาลอก
หัวข้อที่มีชื่อว่า “พยาธิสรีรวิทยาของจอตาลอก”ในจอตาลอกชนิดมีรอยฉีกขาด เกิดรอยฉีกขาดของจอตาจากการดึงรั้งของจอตาที่เกี่ยวข้องกับวุ้นตาลอกหลัง วุ้นตาที่เหลวเข้าสู่ช่องใต้จอตาผ่านรอยฉีกขาด ทำให้จอตาประสาทหลุดออกจากเยื่อบุผิวเม็ดสีจอตา9) เซลล์รับแสงในจอตาที่ลอกเกิดภาวะขาดเลือด ทำให้เกิดข้อบกพร่องของลานสายตาที่สอดคล้องกัน หากจอตาส่วนกลาง (รอยบุ๋ม) ลอก การมองเห็นลดลงอย่างมาก และการฟื้นตัวทำได้ยากหลังจากระยะเวลานาน
7. การรักษาและการวิจัยล่าสุด
หัวข้อที่มีชื่อว่า “7. การรักษาและการวิจัยล่าสุด”ยาต้าน VEGF รุ่นใหม่ (faricimab)
หัวข้อที่มีชื่อว่า “ยาต้าน VEGF รุ่นใหม่ (faricimab)”ในการทดลองแบบสุ่มมีกลุ่มควบคุม TENAYA/LUCERNE โดย Heier และคณะ (2022) faricimab ซึ่งยับยั้งทั้ง VEGF-A และ Angiopoietin-2 (Ang-2) แสดงให้เห็นว่าไม่ด้อยกว่าสำหรับ AMD ชนิดเปียกด้วยระยะห่างการให้ยาสูงสุด 16 สัปดาห์10) การยืดระยะห่างการให้ยาคาดว่าจะลดภาระของผู้ป่วย
ยับยั้งคอมพลีเมนต์สำหรับ AMD ชนิดฝ่อ (geographic atrophy)
หัวข้อที่มีชื่อว่า “ยับยั้งคอมพลีเมนต์สำหรับ AMD ชนิดฝ่อ (geographic atrophy)”ยับยั้ง C3 คอมพลีเมนต์ pegcetacoplan ในการทดลองระยะที่ 2 สำหรับ AMD ชนิดฝ่อ (geographic atrophy) แสดงผลในการยับยั้งการขยายพื้นที่ GA เมื่อเทียบกับยาหลอก11) AMD ชนิดฝ่อไม่มีการรักษาที่มีประสิทธิภาพมาก่อน และนี่เป็นที่สนใจในฐานะทางเลือกการรักษาใหม่
ประสิทธิภาพของการลอกเยื่อจำกัดชั้นในในการผ่าตัดเยื่อเหนือจอตา
หัวข้อที่มีชื่อว่า “ประสิทธิภาพของการลอกเยื่อจำกัดชั้นในในการผ่าตัดเยื่อเหนือจอตา”ในการทบทวนวรรณกรรมอย่างเป็นระบบและการวิเคราะห์อภิมานโดย Azuma และคณะ (2017) การเพิ่มการลอกเยื่อจำกัดชั้นใน (ILM) ในการผ่าตัดเยื่อเหนือจอตาแสดงให้เห็นถึงการปรับปรุงการมองเห็นและกายวิภาคหลังผ่าตัด12) นอกจากนี้ยังรายงานการลดความเสี่ยงของการกลับเป็นซ้ำ
การตรวจพบ AMD ระยะเริ่มต้นด้วยอุปกรณ์ติดตามที่บ้าน
หัวข้อที่มีชื่อว่า “การตรวจพบ AMD ระยะเริ่มต้นด้วยอุปกรณ์ติดตามที่บ้าน”การศึกษา HOME (การทดลองแบบสุ่มมีกลุ่มควบคุม) โดย Chew และคณะ (2014) แสดงให้เห็นว่าอุปกรณ์ติดตามที่บ้าน (ForeseeHome) สามารถตรวจพบการเปลี่ยนเป็น AMD ชนิด渗出ได้เร็วกว่าการดูแลปกติ ซึ่งช่วยให้พยากรณ์การมองเห็นดีขึ้น 13) การติดตามตนเองทุกวันด้วยเทคโนโลยีดิจิทัลคาดว่าจะแพร่หลายมากขึ้นในอนาคต
8. เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “8. เอกสารอ้างอิง”- Iwase A, Suzuki Y, Araie M, et al. The prevalence of primary open-angle glaucoma in Japanese: the Tajimi Study. Ophthalmology. 2004;111(9):1641-1648.
- Daruich A, Matet A, Dirani A, et al. Central serous chorioretinopathy: recent findings and new physiopathology hypothesis. Prog Retin Eye Res. 2015;48:82-118.
- 日本糖尿病眼学会. 糖尿病網膜症診療ガイドライン(第1版). 日眼会誌. 2020;124(12):955-981.
- Ehlers JP, Fekrat S. Retinal vein occlusion: beyond the acute event. Surv Ophthalmol. 2011;56(4):281-299.
- Hayreh SS. Acute retinal arterial occlusive disorders. Prog Retin Eye Res. 2011;30(5):359-394.
- Zhang X, Kedar S, Lynn MJ, et al. Homonymous hemianopia in stroke. J Neuroophthalmol. 2006;26(3):180-183.
- Biousse V, Trobe JD. Transient monocular visual loss. Am J Ophthalmol. 2005;140(4):717-721.
- Faes L, Bodmer NS, Bachmann LM, et al. Diagnostic accuracy of the Amsler grid and the preferential hyperacuity perimetry in the screening of patients with age-related macular degeneration: systematic review and meta-analysis. Eye (Lond). 2014;28(7):788-796.
- Feltgen N, Walter P. Rhegmatogenous retinal detachment—an ophthalmologic emergency. Dtsch Arztebl Int. 2014;111(1-2):12-22.
- Heier JS, Khanani AM, Quezada Ruiz C, et al. Efficacy, durability, and safety of intravitreal faricimab up to every 16 weeks for neovascular age-related macular degeneration (TENAYA and LUCERNE): two randomised, double-masked, phase 3, non-inferiority trials. Lancet. 2022;399(10326):729-740.
- Liao DS, Grossi FV, El Mehdi D, et al. Complement C3 inhibitor pegcetacoplan for geographic atrophy secondary to age-related macular degeneration: a randomized phase 2 trial. Ophthalmology. 2020;127(2):186-195.
- Azuma K, Ueta T, Eguchi S, et al. Effects of internal limiting membrane peeling combined with removal of idiopathic epiretinal membrane: a systematic review of literature and meta-analysis. Retina. 2017;37(10):1813-1819.
- Chew EY, Clemons TE, Bressler SB, et al. Randomized trial of the ForeseeHome monitoring device for early detection of neovascular age-related macular degeneration. The HOME Study. Ophthalmology. 2014;121(2):535-544.
