
Mögliche Ursachen bei verzerrtem oder ausfallendem Sehen
Auf einen Blick: Wichtige Punkte
Abschnitt betitelt „Auf einen Blick: Wichtige Punkte“1. Was bedeutet verzerrtes oder eingeschränktes Sehen?
Abschnitt betitelt „1. Was bedeutet verzerrtes oder eingeschränktes Sehen?“Symptome wie „Gegenstände erscheinen verzerrt“, „gerade Linien erscheinen gebogen“ oder „ein Teil des Gesichtsfeldes fehlt oder ist dunkel“ können durch verschiedene Ursachen hervorgerufen werden: Makulaerkrankungen, Netzhauterkrankungen, Glaukom, Sehnervenerkrankungen, Hirnerkrankungen usw. Diese Symptome werden grob in zwei Krankheitszustände eingeteilt.
Die Metamorphopsie ist ein Symptom, bei dem die Form, Größe oder gerade Linien von Objekten verzerrt erscheinen. Die Hauptursache sind strukturelle Veränderungen der Makula (des zentralen Teils der Netzhaut); typisch ist, dass Gitter oder gerade Linien wellig erscheinen.
Der Gesichtsfeldausfall ist ein Symptom, bei dem ein Teil des Gesichtsfeldes unsichtbar wird (dunkel oder fehlend empfunden wird). Ursachen können ein breites Spektrum von Erkrankungen sein: Glaukom, Netzhautablösung, Netzhautgefäßverschluss, Sehnervenerkrankungen, Hirnerkrankungen usw.
Die Prävalenz der altersbedingten Makuladegeneration (AMD) wird in der Hisayama-Studie für das fortgeschrittene Stadium mit 1,6 % (exsudative Form 1,5 %, atrophische Form 0,1 %) angegeben, und Vorläuferläsionen wurden in der Nagahama-Studie bei 22,8 % gefunden. AMD tritt häufiger bei Männern ab 50 Jahren auf (Männer : Frauen = 3:1), und die bilaterale Beteiligung beträgt bis zu 40 %. Die Prävalenz des Glaukoms liegt dagegen bei etwa 5 % der Personen ab 40 Jahren 1), und es ist eine der Hauptursachen für Sehbehinderungen in Japan.
Die genaue Erfassung der Symptomart und des Beginns sowie die rechtzeitige Konsultation eines Augenarztes sind der Schlüssel zum Schutz des Sehvermögens. Die Gewohnheit, jedes Auge einzeln zu überprüfen, trägt zur Früherkennung bei.
2. Ursachen der Metamorphopsie (Verzerrung)
Abschnitt betitelt „2. Ursachen der Metamorphopsie (Verzerrung)“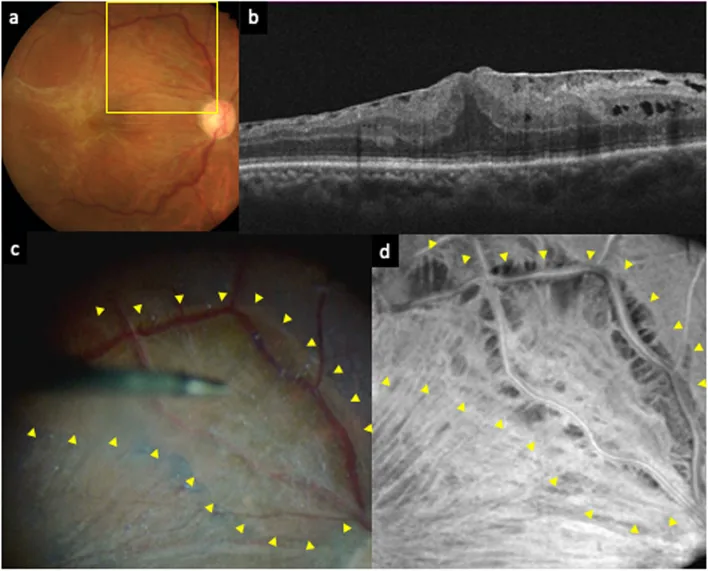
Metamorphopsie wird häufig durch strukturelle Veränderungen der Makula (Zentrum des Auges) verursacht. Typische Symptome sind das wellige Erscheinen von Gittern oder geraden Linien sowie ein dunkler Bereich in der Mitte (zentrales Skotom).
| Erkrankung | Häufigkeitsverteilung nach Alter und Geschlecht | Hauptmerkmale | Dringlichkeit |
|---|---|---|---|
| Epiretinale Membran (Makulapremembran) | Mittleres bis höheres Lebensalter | Metamorphopsie, Makropsie. Gass-Klassifikation Grad 0–2. Diagnosebestätigung mittels OCT. | Niedrig bis mittel (Beobachtung → Operation) |
| Altersbedingte Makuladegeneration (AMD) | Ab 50 Jahren, Männer häufiger betroffen | Erstsymptome: Metamorphopsie und zentrales Skotom. Fortschreitend Sehschärfe unter 0,1. | Mittel bis hoch (frühe Behandlung wichtig) |
| Makulaloch | Frauen mittleren bis höheren Alters | Vollschichtiger Defekt der Fovea → zentrales Skotom und Metamorphopsie | Mittel (Operationsindikation) |
| Zentrale seröse Chorioretinopathie (CSC) | Junge bis mittelalte Männer | Stress und Steroidgebrauch sind Auslöser. Auch Mikropsie 2) | Niedrig bis mittel (oft spontane Besserung) |
| Diabetisches Makulaödem (DMÖ) | Diabetiker | Metamorphopsie und Sehverschlechterung durch Makulaödem 3) | Mittel bis hoch (Behandlung verhindert Verschlechterung) |
Details zur epiretinalen Membran (Makulapremembran)
Abschnitt betitelt „Details zur epiretinalen Membran (Makulapremembran)“Die idiopathische epiretinale Membran entsteht durch Proliferation retinaler Gliazellen auf der inneren Grenzmembran, die fibröses Gewebe bilden. Es gibt auch sekundäre Fälle nach Entzündung, Netzhautablösung, Trauma oder retinalem Gefäßtumor. Symptome sind Sehverschlechterung und Metamorphopsie, manchmal mit Makropsie. Die Gass-Klassifikation reicht von Grad 0 (Cellophan-Makulopathie: transparent, keine Netzhautverformung) bis Grad 2 (graue undurchsichtige Membran mit deutlichen Falten). Die Diagnose wird durch OCT-Bestätigung der epiretinalen Membran und erhöhte Netzhautdicke gestellt. Bei Sehstörungen, deutlicher Netzhautverdickung oder starker Metamorphopsie ist eine Vitrektomie mit Peeling der epiretinalen Membran indiziert. Die postoperative Sehschärfe korreliert gut mit der präoperativen, und die Erholung kann lange (über ein Jahr) dauern.
Klassifikation der altersbedingten Makuladegeneration (AMD)
Abschnitt betitelt „Klassifikation der altersbedingten Makuladegeneration (AMD)“Die AMD entwickelt sich aus Vorläuferläsionen (weiche Drusen, Anomalien des retinalen Pigmentepithels) und wird in eine atrophische (geografische Atrophie) und eine exsudative Form (choroidale Neovaskularisation: CNV) unterteilt. Unter den exsudativen Formen ist die polypoidale choroidale Vaskulopathie (PCV) ein spezieller Subtyp, der bei Japanern häufig vorkommt. Die exsudative AMD beginnt mit Metamorphopsie und zentralem Skotom und führt unbehandelt bei etwa 90 % der Fälle zu einem Visusabfall auf 0,1 oder weniger. Bei massiven Blutungen kann es zu einer plötzlichen schweren Sehverschlechterung kommen.
Wenn das Rasterpapier des Amsler-Gitters verzerrt erscheint, Teile fehlen oder ein Skotom wahrgenommen wird, kann dies ein Zeichen einer Makulaerkrankung sein. Es wird empfohlen, innerhalb weniger Tage einen Augenarzt aufzusuchen und eine OCT-Untersuchung (optische Kohärenztomographie) durchführen zu lassen. Besonders wenn die Anomalie bei getrennter Prüfung jedes Auges festgestellt wird, ist die Priorität hoch. Die Sensitivität des Amsler-Gitters zur AMD-Erkennung innerhalb der zentralen 5 Grad wird mit etwa 70 % angegeben 8), und regelmäßige Untersuchungen sind auch ohne Symptome wichtig.
3. Ursachen von Gesichtsfeldausfällen (Skotomen)
Abschnitt betitelt „3. Ursachen von Gesichtsfeldausfällen (Skotomen)“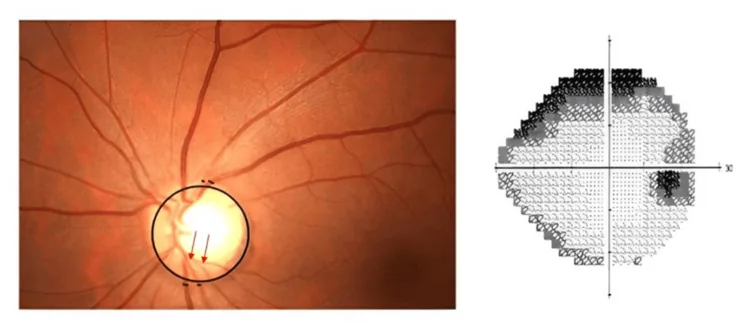
Gesichtsfeldausfälle äußern sich als Symptome wie ein dunkler Bereich im Gesichtsfeld, teilweises Fehlen von Sicht oder ein vorhangartiges Sehen. Die Ursachen reichen von langsam fortschreitenden Erkrankungen wie dem Glaukom bis hin zu plötzlich auftretenden Notfällen wie Netzhautablösung oder Netzhautarterienverschluss.
| Erkrankung | Muster des Gesichtsfeldausfalls | Dringlichkeit |
|---|---|---|
| Glaukom | Bogenförmiges Skotom, parazentrales Skotom. Das zentrale Sehen bleibt bis zum Endstadium erhalten 1) | Niedrig bis mittel (chronisch fortschreitend, regelmäßige Behandlung erforderlich) |
| Netzhautablösung (rhegmatogen) | Vorhangartiger Gesichtsfeldausfall, der sich von einer Seite ausbreitet | Notfall (Operation am selben Tag kann erforderlich sein) |
| Netzhautvenenverschluss (Asttyp) | Fächerförmiger Gesichtsfeldausfall (entsprechend dem verschlossenen Venengebiet) 4) | Mittel bis hoch (Frühbehandlung beeinflusst die Prognose) |
| Netzhautarterienverschluss | Plötzlicher schmerzloser Sehverlust, ausgedehnter Gesichtsfeldausfall 5) | Notfall (die ersten Stunden nach Beginn sind entscheidend) |
| Beidseitiger Gesichtsfeldausfall | Hemianopsie entlang der vertikalen Linie (homonyme Hemianopsie) → Verdacht auf Hirnerkrankung 6) | Notfall (Koordination mit Neurologie und Neurochirurgie) |
Merkmale des Gesichtsfeldausfalls bei Glaukom
Abschnitt betitelt „Merkmale des Gesichtsfeldausfalls bei Glaukom“Beim Glaukom führen Degeneration und Verlust von Nervenfasern des Sehnervs zum Auftreten von bogenförmigen Skotomen und parazentralen Skotomen im entsprechenden Gesichtsfeld. In frühen bis mittleren Stadien bleibt die zentrale Sehschärfe normal, was die Wahrnehmung verzögert, und wenn der Patient es bemerkt, ist bereits ein erheblicher Teil des Gesichtsfelds verloren 1). Laut der Tajimi-Studie beträgt die Prävalenz des primären Offenwinkelglaukoms bei Japanern über 40 Jahren etwa 3,9 % 1), und regelmäßige Augeninnendruckmessungen und Fundusuntersuchungen sind für die Früherkennung unerlässlich.
Gesichtsfeldausfall bei Netzhautablösung
Abschnitt betitelt „Gesichtsfeldausfall bei Netzhautablösung“Bei der rhegmatogenen Netzhautablösung breitet sich ein vorhang- oder schleierartiger Gesichtsfeldausfall von einer Seite aus, während sich subretinale Flüssigkeit von einem Netzhautriss aus ausbreitet 9). Dem Beginn gehen oft eine plötzliche Zunahme von Photopsien und Floatern voraus. Wenn der Gesichtsfeldausfall die Makula (zentralen Bereich) erreicht, nimmt die Sehkraft deutlich ab, daher beeinflusst eine Notoperation vor diesem Stadium die Sehprognose erheblich.
Gesichtsfeldausfall durch Hirnerkrankung
Abschnitt betitelt „Gesichtsfeldausfall durch Hirnerkrankung“Die homonyme Hemianopsie, bei der beide Gesichtsfelder symmetrisch ausgefallen sind, weist auf eine Hirnläsion in der Sehstrahlung oder im Okzipitallappen hin. Ursachen sind Hirninfarkt, Hirntumor und intrakranielle Blutungen 6), die eine schnelle Koordination mit Neurologie und Neurochirurgie erfordern.
4. Plötzliche Gesichtsfeldveränderungen (Flimmerskotom, amaurosis fugax)
Abschnitt betitelt „4. Plötzliche Gesichtsfeldveränderungen (Flimmerskotom, amaurosis fugax)“Plötzliche vorübergehende Gesichtsfeldveränderungen reichen von spontan verschwindenden migränebedingten Flimmerskotomen bis zur amaurosis fugax, die eine dringende Abklärung erfordert. Die Unterscheidungskriterien sind Ein- oder Beidseitigkeit, Dauer und Begleitsymptome.
| Symptom | Dauer | Auge | Merkmale | Dringlichkeit |
|---|---|---|---|---|
| Flimmerskotom (Migräneaura) | Verschwindet spontan nach 20–30 Minuten | Beidseitig (gleiche Seite des Gesichtsfelds) | Zackiger Lichtring, bunte Lichter, die sich ausbreiten | Niedrig (Migräneklinik konsultieren) |
| Amaurosis fugax (Augensymptom einer TIA) | Einige Sekunden bis Minuten | Einseitig | Komplette Erblindung eines Auges, Gefühl eines von oben herabfallenden Vorhangs7) | Notfall (noch am selben Tag Neurologe und Augenarzt aufsuchen) |
| Vorläufer einer Netzhautablösung (Photopsie) | Wiederkehrend | Einseitig | Blitzartige Lichterscheinungen im Dunkeln. Oft begleitet von einer Zunahme von Glaskörpertrübungen. | Hoch (innerhalb weniger Tage einen Augenarzt aufsuchen) |
| Glaskörperblutung | Plötzlich und anhaltend | Einseitig | Plötzliche Zunahme von Glaskörpertrübungen, verschwommenes Sehen, Sehverschlechterung | Hoch (sofortige augenärztliche Vorstellung) |
Dringlichkeit der bilateralen Hemianopsie
Abschnitt betitelt „Dringlichkeit der bilateralen Hemianopsie“Wenn die gleiche Hälfte beider Augen gleichzeitig fehlt (z. B. das rechte Gesichtsfeld in beiden Augen), ist dies ein Notfallzeichen für einen Hirninfarkt, Hirntumor oder eine Läsion des Okzipitallappens 6). Eine sofortige Notaufnahme ist erforderlich.
5. Selbsttestmethode (Amsler-Gitter) und Kriterien für einen Arztbesuch
Abschnitt betitelt „5. Selbsttestmethode (Amsler-Gitter) und Kriterien für einen Arztbesuch“Verwendung des Amsler-Gitters
Abschnitt betitelt „Verwendung des Amsler-Gitters“Die Selbstuntersuchung mit dem Amsler-Gitter ist nützlich zur Überwachung von AMD und Makulaerkrankungen. Die AMD-Erkennungsempfindlichkeit innerhalb der zentralen 5 Grad wird mit etwa 70 % angegeben 8). Da die Empfindlichkeit jedoch begrenzt ist, sollten auch bei unauffälligem Gitter regelmäßige augenärztliche Kontrollen fortgesetzt werden.
Dringlichkeit des Arztbesuchs
Abschnitt betitelt „Dringlichkeit des Arztbesuchs“| Dringlichkeit | Symptome | Empfohlene Maßnahme |
|---|---|---|
| Noch am selben Tag (einschließlich Notfall) | Plötzlicher vorhangartiger Gesichtsfeldausfall / Plötzlicher schmerzloser Sehverlust eines Auges / Vorübergehender Sehverlust eines Auges / Homonyme Gesichtsfeldausfälle beider Augen | Noch am selben Tag zum Augenarzt oder in die Notaufnahme. Möglichkeit von Netzhautablösung, RAO, TIA |
| Frühzeitige Vorstellung (innerhalb weniger Tage) | Nachweis von Verzerrungen oder Skotomen im Amsler-Gitter / Veränderung des Sehens auf einem Auge / Plötzliche Zunahme von Floatern + Photopsien | Innerhalb von 1–3 Tagen Augenarzt aufsuchen für OCT-Untersuchung |
| Regelmäßige Kontrolluntersuchung | AMD-Familienanamnese, einseitige Vorgeschichte, Glaukom-Risikofaktoren (erhöhter Augeninnendruck, Familienanamnese, hohe Myopie)1) | 1–2 augenärztliche Kontrolluntersuchungen pro Jahr |
Im frühen bis mittleren Stadium des Glaukoms bleibt die zentrale Sehschärfe normal, sodass ein Gesichtsfeldausfall nur sehr schwer selbst wahrgenommen werden kann. Dies liegt daran, dass das andere Auge oder das Gehirn den ausgefallenen Bereich unbewusst kompensiert. Die Gewohnheit, das Sehen mit geschlossenem Auge zu überprüfen, und regelmäßige Gesichtsfelduntersuchungen beim Augenarzt sind für die Früherkennung wichtig. Laut der Tajimi-Studie sind etwa 90 % der Glaukompatienten nicht diagnostiziert1), und eine regelmäßige Vorsorgeuntersuchung wird ab dem 40. Lebensjahr auch ohne Symptome empfohlen.
6. Pathophysiologie von Verzerrungen und Ausfällen
Abschnitt betitelt „6. Pathophysiologie von Verzerrungen und Ausfällen“Mechanismus der Metamorphopsie bei Makulaerkrankungen
Abschnitt betitelt „Mechanismus der Metamorphopsie bei Makulaerkrankungen“Bei einer epiretinalen Membran proliferieren retinale Gliazellen auf der Membrana limitans interna und bilden fibröses Gewebe, das Falten auf der Netzhautoberfläche verursacht. Diese Falten stören die Anordnung der Photorezeptoren, was zu Metamorphopsie und Makropsie führt.
Bei der altersbedingten Makuladegeneration (AMD) wird zunächst das retinale Pigmentepithel (RPE) der Makula geschädigt, was zur Bildung von Drusen und RPE-Anomalien führt. Bei der atrophischen AMD schreitet die geografische Atrophie (GA) fort, was zum Verlust von Photorezeptoren führt, während bei der exsudativen AMD eine choroidale Neovaskularisation (CNV) entsteht, die durch Blutungen und Exsudate die Makula schädigt. In diesem Prozess geht die Funktion der Photorezeptoren verloren, was zu Metamorphopsie und zentralem Skotom führt.
Makulaloch: Ein vollschichtiger Defekt der Fovea führt zu zentralem Skotom und Metamorphopsie.
Zentrale seröse Chorioretinopathie (CSC): Durch erhöhte Permeabilität der Aderhaut kommt es zu Flüssigkeitsansammlungen unter dem RPE und unter der neurosensorischen Netzhaut, wodurch die Makula lokal angehoben wird. Diese Anhebung verändert die Brennweite und führt zu Metamorphopsie und Mikropsie2).
Mechanismus von Gesichtsfeldausfällen beim Glaukom
Abschnitt betitelt „Mechanismus von Gesichtsfeldausfällen beim Glaukom“Beim Glaukom degenerieren und fallen Nervenfasern des Sehnervs durch Mechanismen wie axonale Schädigung am Sehnervenkopf, mechanische Kompression durch den Augeninnendruck und Ischämie aus1). Die Gesichtsfeldausfälle entsprechen den Netzhautarealen der ausgefallenen Fasern und treten typischerweise als bogenförmige Skotome und parazentrale Skotome auf. Dass das zentrale Sehvermögen bis zum Endstadium erhalten bleibt, ist der Hauptgrund für die verzögerte Selbstwahrnehmung.
Pathophysiologie der Netzhautablösung
Abschnitt betitelt „Pathophysiologie der Netzhautablösung“Bei der rhegmatogenen Netzhautablösung führt ein Netzhautzug infolge einer hinteren Glaskörperabhebung zur Bildung eines Netzhautrisses. Durch den Riss dringt verflüssigter Glaskörper in den subretinalen Raum ein und die neurosensorische Netzhaut löst sich vom RPE9). Die Photorezeptoren der abgelösten Netzhaut werden ischämisch, und das entsprechende Gesichtsfeld fällt aus. Bei Ablösung der Makula (Zentrum) sinkt die Sehschärfe deutlich, und bei längerem Verlauf ist eine Erholung des Sehvermögens schwierig.
7. Aktuelle Behandlungen und Forschung
Abschnitt betitelt „7. Aktuelle Behandlungen und Forschung“Neue Generation von Anti-VEGF-Medikamenten (Faricimab)
Abschnitt betitelt „Neue Generation von Anti-VEGF-Medikamenten (Faricimab)“In den randomisierten kontrollierten Studien TENAYA/LUCERNE von Heier et al. (2022) zeigte Faricimab, das VEGF-A und Angiopoietin-2 (Ang-2) dual hemmt, bei exsudativer AMD mit Injektionsintervallen von bis zu 16 Wochen Nichtunterlegenheit10). Die Verlängerung des Injektionsintervalls soll die Belastung für die Patienten verringern.
Komplementinhibitoren bei atrophischer AMD (geografische Atrophie)
Abschnitt betitelt „Komplementinhibitoren bei atrophischer AMD (geografische Atrophie)“Der Komplement-C3-Inhibitor Pegcetacoplan zeigte in einer Phase-2-Studie zur atrophischen AMD (geografische Atrophie) im Vergleich zu Placebo eine Hemmung der Vergrößerung der GA-Fläche11). Für die atrophische AMD gab es bisher keine wirksame Behandlung, und sie wird als neue Therapieoption beachtet.
Wirksamkeit der ILM-Peeling bei der Chirurgie der epiretinalen Membran
Abschnitt betitelt „Wirksamkeit der ILM-Peeling bei der Chirurgie der epiretinalen Membran“In einer systematischen Übersichtsarbeit und Metaanalyse von Azuma et al. (2017) zeigte sich, dass das Hinzufügen eines ILM-Peelings zur Chirurgie der epiretinalen Membran die postoperative Sehschärfe und die anatomische Verbesserung steigerte12). Auch eine Verringerung des Rezidivrisikos wurde berichtet.
Früherkennung von AMD durch häusliche Überwachungsgeräte
Abschnitt betitelt „Früherkennung von AMD durch häusliche Überwachungsgeräte“Die HOME-Studie von Chew et al. (2014) (randomisierte kontrollierte Studie) zeigte, dass das häusliche Überwachungsgerät (ForeseeHome) im Vergleich zur üblichen Versorgung den Übergang zur exsudativen AMD früher erkennt und zur Verbesserung der Sehprognose beiträgt 13). Die tägliche Überwachung durch den Patienten selbst mittels digitaler Technologie wird voraussichtlich in Zukunft weiter verbreitet sein.
8. Literaturverzeichnis
Abschnitt betitelt „8. Literaturverzeichnis“- Iwase A, Suzuki Y, Araie M, et al. The prevalence of primary open-angle glaucoma in Japanese: the Tajimi Study. Ophthalmology. 2004;111(9):1641-1648.
- Daruich A, Matet A, Dirani A, et al. Central serous chorioretinopathy: recent findings and new physiopathology hypothesis. Prog Retin Eye Res. 2015;48:82-118.
- 日本糖尿病眼学会. 糖尿病網膜症診療ガイドライン(第1版). 日眼会誌. 2020;124(12):955-981.
- Ehlers JP, Fekrat S. Retinal vein occlusion: beyond the acute event. Surv Ophthalmol. 2011;56(4):281-299.
- Hayreh SS. Acute retinal arterial occlusive disorders. Prog Retin Eye Res. 2011;30(5):359-394.
- Zhang X, Kedar S, Lynn MJ, et al. Homonymous hemianopia in stroke. J Neuroophthalmol. 2006;26(3):180-183.
- Biousse V, Trobe JD. Transient monocular visual loss. Am J Ophthalmol. 2005;140(4):717-721.
- Faes L, Bodmer NS, Bachmann LM, et al. Diagnostic accuracy of the Amsler grid and the preferential hyperacuity perimetry in the screening of patients with age-related macular degeneration: systematic review and meta-analysis. Eye (Lond). 2014;28(7):788-796.
- Feltgen N, Walter P. Rhegmatogenous retinal detachment—an ophthalmologic emergency. Dtsch Arztebl Int. 2014;111(1-2):12-22.
- Heier JS, Khanani AM, Quezada Ruiz C, et al. Efficacy, durability, and safety of intravitreal faricimab up to every 16 weeks for neovascular age-related macular degeneration (TENAYA and LUCERNE): two randomised, double-masked, phase 3, non-inferiority trials. Lancet. 2022;399(10326):729-740.
- Liao DS, Grossi FV, El Mehdi D, et al. Complement C3 inhibitor pegcetacoplan for geographic atrophy secondary to age-related macular degeneration: a randomized phase 2 trial. Ophthalmology. 2020;127(2):186-195.
- Azuma K, Ueta T, Eguchi S, et al. Effects of internal limiting membrane peeling combined with removal of idiopathic epiretinal membrane: a systematic review of literature and meta-analysis. Retina. 2017;37(10):1813-1819.
- Chew EY, Clemons TE, Bressler SB, et al. Randomized trial of the ForeseeHome monitoring device for early detection of neovascular age-related macular degeneration. The HOME Study. Ophthalmology. 2014;121(2):535-544.
