
علل احتمالی اعوجاج یا نقص میدان بینایی
نکات کلیدی در یک نگاه
Section titled “نکات کلیدی در یک نگاه”۱. اعوجاج یا نقص میدان بینایی چیست؟
Section titled “۱. اعوجاج یا نقص میدان بینایی چیست؟”علائمی مانند «اعوجاج اشیا»، «دیدن خطوط مستقیم به صورت خمیده»، «از دست رفتن یا تیره شدن بخشی از میدان بینایی» میتوانند ناشی از بیماریهای مختلفی از جمله بیماریهای ماکولا، شبکیه، گلوکوم، عصب بینایی و مغز باشند. این علائم به طور کلی به دو دسته پاتولوژیک تقسیم میشوند.
دگربینی (اعوجاج دید) به حالتی گفته میشود که شکل، اندازه یا خطوط مستقیم اشیا تغییر یافته دیده میشوند. علت اصلی آن تغییرات ساختاری در ماکولا (مرکز شبکیه) است و معمولاً خطوط شبکهای یا مستقیم به صورت موجدار دیده میشوند.
نقص میدان بینایی به حالتی گفته میشود که بخشی از میدان بینایی دیده نمیشود (تیره یا از دست رفته). این عارضه میتواند ناشی از طیف وسیعی از بیماریها از جمله گلوکوم، جداشدگی شبکیه، انسداد عروق شبکیه، بیماریهای عصب بینایی و بیماریهای مغزی باشد.
شیوع دژنراسیون ماکولای وابسته به سن (AMD) در مطالعه هیاما (Hisayama) برای مرحله پیشرفته ۱.۶٪ (نوع اگزوداتیو ۱.۵٪، نوع آتروفیک ۰.۱٪) گزارش شده است و ضایعات پیشدرآمدی در مطالعه ناگاهاما (Nagahama) در ۲۲.۸٪ افراد یافت شده است. AMD در افراد بالای ۵۰ سال و مردان شایعتر است (نسبت مرد به زن ۳:۱) و درگیری دوطرفه در ۴۰٪ موارد رخ میدهد. از سوی دیگر، شیوع گلوکوم در افراد بالای ۴۰ سال حدود ۵٪ است1) و یکی از علل اصلی اختلال بینایی در ژاپن محسوب میشود.
تشخیص دقیق نوع و نحوه شروع علائم و مراجعه به چشمپزشک در زمان مناسب، کلید محافظت از بینایی است. عادت به بررسی هر چشم بهطور جداگانه به تشخیص زودهنگام کمک میکند.
۲. بیماریهای ایجادکننده دگرنمایی (اعوجاج)
Section titled “۲. بیماریهای ایجادکننده دگرنمایی (اعوجاج)”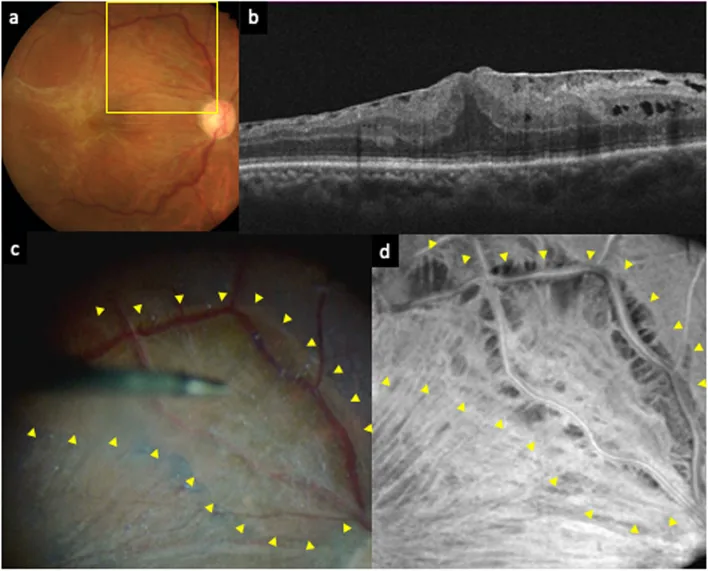
دگرنمایی اغلب در اثر تغییرات ساختاری ماکولا (مرکز چشم) ایجاد میشود. علائم معمول شامل موجدار دیدن خطوط و شبکهها، و تیرهشدن مرکز دید (اسکوتوم مرکزی) است.
| بیماری | سن و جنس شایع | ویژگیهای اصلی | فوریت |
|---|---|---|---|
| اپیرتینال ممبرین (غشای پیشماکولار) | میانسال و مسن | دگرنمایی، ماکروپسی. درجه Gass 0-2. تشخیص قطعی با OCT | پایین تا متوسط (پیگیری → جراحی) |
| دژنراسیون ماکولای وابسته به سن (AMD) | بالای ۵۰ سال، غالب در مردان | شروع با دگرنمایی و اسکوتوم مرکزی. در پیشرفت، دید کمتر از ۰.۱ | متوسط تا بالا (درمان زودهنگام مهم است) |
| سوراخ ماکولا | زنان میانسال و مسن | نقص تمام ضخامت فووئا → اسکوتوم مرکزی و دگرگونبینی | متوسط (اندیکاسیون جراحی وجود دارد) |
| کوریورتینوپاتی سروز مرکزی (CSC) | مردان جوان تا میانسال | استرس و مصرف استروئید عوامل تحریککننده هستند. میکروپسی نیز 2) | کم تا متوسط (بیشتر موارد خودبهخود بهبود مییابند) |
| ادم ماکولای دیابتی (DME) | بیماران دیابتی | دگرگونبینی و کاهش بینایی ناشی از ادم ماکولا 3) | متوسط تا بالا (درمان از بدتر شدن جلوگیری میکند) |
جزئیات غشای اپیرتینال (غشای پیشماکولار)
Section titled “جزئیات غشای اپیرتینال (غشای پیشماکولار)”غشای اپیرتینال در نوع ایدیوپاتیک در اثر تکثیر سلولهای گلیال شبکیه روی غشای محدود کننده داخلی و تشکیل بافت فیبروز ایجاد میشود. موارد ثانویه به التهاب، جداشدگی شبکیه، تروما و تومورهای عروقی شبکیه نیز وجود دارد. علائم شامل کاهش بینایی و دگرگونبینی است که گاهی با ماکروپسی همراه است. بر اساس طبقهبندی Gass از Grade 0 (ماکولوپاتی سلوفان: شفاف و بدون تغییر شکل شبکیه) تا Grade 2 (غشای خاکستری کدر و چینهای واضح) طبقهبندی میشود. تأیید تشخیص با OCT و مشاهده غشای اپیرتینال و افزایش ضخامت شبکیه انجام میشود. در صورت وجود اختلال بینایی، ضخامت قابل توجه شبکیه و دگرگونبینی شدید، اندیکاسیون ویترکتومی و برداشتن غشای اپیرتینال مطرح است. بینایی پس از عمل با بینایی قبل از عمل همبستگی خوبی دارد و بهبودی ممکن است مدت طولانی (بیش از یک سال) طول بکشد.
طبقهبندی دژنراسیون ماکولای وابسته به سن (AMD)
Section titled “طبقهبندی دژنراسیون ماکولای وابسته به سن (AMD)”AMD از ضایعات پیشدرآمد (دروزن نرم، ناهنجاریهای اپیتلیوم رنگدانه شبکیه) پیشرفت کرده و به دو نوع آتروفیک (آتروفی جغرافیایی) و اگزوداتیو (نئوواسکولاریزاسیون مشیمیه: CNV) تقسیم میشود. در نوع اگزوداتیو، آنژیوپاتی پولیپوئیدال مشیمیه (PCV) یک زیرگروه خاص است که در ژاپنیها شایعتر است. AMD اگزوداتیو با دگرسانی و اسکوتوم مرکزی شروع میشود و در صورت عدم درمان، حدود 90٪ موارد به دید کمتر از 0.1 کاهش مییابند. در موارد خونریزی شدید، ممکن است کاهش ناگهانی شدید بینایی رخ دهد.
اگر خطوط شبکه آمسلر کج، شکسته، یا بخشی از آن گم شده به نظر میرسد، یا اسکوتوم احساس میشود، ممکن است نشانه بیماری ماکولا باشد. توصیه میشود ظرف چند روز به چشمپزشک مراجعه کرده و آزمایش OCT (توموگرافی انسجام نوری) انجام شود. به ویژه اگر با هر چشم به طور جداگانه ناهنجاری مشاهده شود، اولویت بالاست. حساسیت تشخیصی نمودار آمسلر برای AMD در محدوده 5 درجه مرکزی حدود 70٪ گزارش شده است 8)، بنابراین حتی در صورت عدم وجود علائم، معاینات دورهای مهم است.
3. بیماریهای ایجادکننده نقص میدان بینایی
Section titled “3. بیماریهای ایجادکننده نقص میدان بینایی”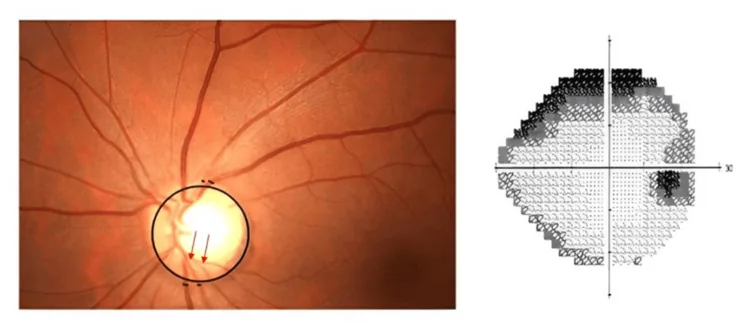
نقص میدان بینایی به صورت تیره شدن بخشی از میدان بینایی، دیدن نقاط گمشده، یا احساس پردهای جلوی چشم ظاهر میشود. علل آن از بیماریهای پیشرونده آهسته مانند گلوکوم تا اورژانسهای ناگهانی مانند جداشدگی شبکیه و انسداد شریان شبکیه متغیر است.
| بیماری | الگوی نقص میدان بینایی | فوریت |
|---|---|---|
| گلوکوم | اسکوتوم قوسی، اسکوتوم پارامرکزی. دید مرکزی تا مراحل پایانی حفظ میشود 1) | پایین تا متوسط (پیشرونده مزمن، نیاز به مدیریت منظم) |
| جداشدگی شبکیه (رگماتوژن) | نقص میدان بینایی پردهای یا حجابی که از یک طرف گسترش مییابد | اورژانس (ممکن است نیاز به جراحی همان روز داشته باشد) |
| انسداد ورید شبکیه (نوع شاخهای) | نقص میدان بینایی بادبزنی (مطابق با ناحیه ورید مسدود شده) 4) | متوسط تا بالا (درمان زودهنگام بر پیشآگهی تأثیر دارد) |
| انسداد شریان شبکیه | از دست دادن ناگهانی و بدون درد بینایی و نقص میدان بینایی گسترده 5) | اورژانسی (ساعات اولیه پس از شروع علائم حیاتی است) |
| نقص میدان بینایی دوطرفه | همیانوپسی با مرز عمودی (همیانوپسی همنام) → مشکوک به بیماری مغزی 6) | اورژانسی (هماهنگی با نورولوژی و جراحی مغز) |
ویژگیهای نقص میدان بینایی در گلوکوم
Section titled “ویژگیهای نقص میدان بینایی در گلوکوم”در گلوکوم، به دلیل تخریب و از دست رفتن فیبرهای عصب بینایی، اسکوتوم قوسی و اسکوتوم پاراسنترال در میدان بینایی مربوطه ظاهر میشود. در مراحل اولیه تا میانی، بینایی مرکزی طبیعی باقی میماند، بنابراین تشخیص دیرهنگام رایج است و اغلب تا زمانی که بیمار متوجه شود، بخش قابل توجهی از میدان بینایی از دست رفته است 1). بر اساس مطالعه تاجیمی، شیوع گلوکوم زاویه باز اولیه در ژاپنیهای ۴۰ ساله و بالاتر حدود ۳.۹٪ است 1) و اندازهگیری منظم فشار چشم و معاینه فوندوس برای تشخیص زودهنگام ضروری است.
نقص میدان بینایی در جداشدگی شبکیه
Section titled “نقص میدان بینایی در جداشدگی شبکیه”در جداشدگی رگماتوژن شبکیه، با گسترش مایع زیرشبکیه از سوراخ شبکیه، نقص میدان بینایی پردهای از یک طرف گسترش مییابد 9). قبل از شروع، اغلب فتوپسی و افزایش ناگهانی مگسپران دیده میشود. هنگامی که نقص میدان بینایی به ماکولا (مرکز) میرسد، بینایی به شدت کاهش مییابد، بنابراین جراحی اورژانسی قبل از آن تأثیر زیادی بر پیشآگهی بینایی دارد.
نقص میدان بینایی ناشی از بیماریهای مغزی
Section titled “نقص میدان بینایی ناشی از بیماریهای مغزی”«همیانوپسی همنام» که در آن میدان بینایی هر دو چشم به طور متقارن از دست میرود، نشاندهنده ضایعه مغزی در مسیر بینایی یا لوب پسسر است. این وضعیت میتواند ناشی از سکته مغزی، تومور مغزی یا خونریزی داخل جمجمه باشد 6) و نیاز به هماهنگی سریع با نورولوژی و جراحی مغز دارد.
4. تغییرات ناگهانی میدان بینایی (اسکوتومای سوسوزن و آموروزیس فوگاکس)
Section titled “4. تغییرات ناگهانی میدان بینایی (اسکوتومای سوسوزن و آموروزیس فوگاکس)”تغییرات ناگهانی و موقتی میدان بینایی میتوانند از اسکوتومای سوسوزن مرتبط با میگرن که خودبهخود برطرف میشود تا آموروزیس فوگاکس که نیاز به بررسی فوری دارد، متفاوت باشند. نکات کلیدی در تشخیص افتراقی شامل یکطرفه یا دوطرفه بودن، مدت زمان و علائم همراه است.
| علامت | مدت زمان | درگیری چشمی | ویژگی | فوریت |
|---|---|---|---|---|
| اسکوتومای سوسوزن (پیشدرآمد میگرن) | طی ۲۰-۳۰ دقیقه خودبهخود برطرف میشود | دوطرفه (همطرف میدان بینایی) | حلقههای نور دندانهدار و رنگارنگ که بزرگ میشوند | پایین (مشاوره با کلینیک میگرن) |
| آموروزیس فوگاکس (علامت چشمی TIA) | چند ثانیه تا چند دقیقه | یکطرفه | یک چشم کاملاً نابینا میشود یا احساس پردهای از بالا پایین میآید7) | فوری (همان روز به متخصص مغز و اعصاب و چشمپزشک مراجعه شود) |
| پیشدرآمد جداشدگی شبکیه (فوتوپسی) | عودکننده | یکطرفه | نورهای فلشمانند یا برقآسا در مکان تاریک. همراه با افزایش مگسپران | بالا (مراجعه به چشمپزشک ظرف چند روز) |
| خونریزی زجاجیه | ناگهانی و مداوم | یکطرفه | افزایش ناگهانی مگسپران، تیرگی، کاهش بینایی | بالا (مراجعه فوری به چشمپزشک) |
فوریت همیانوپسی دوطرفه
Section titled “فوریت همیانوپسی دوطرفه”اگر نیمی از میدان بینایی در هر دو چشم به طور همزمان از بین برود (مثلاً هر دو چشم نیمه راست را نبینند)، این یک علامت هشداردهنده از سکته مغزی، تومور مغزی یا ضایعه لوب پسسری است 6) و نیاز به مراجعه فوری اورژانسی دارد.
5. روش خودآزمایی (شبکه آمسلر) و معیارهای مراجعه به پزشک
Section titled “5. روش خودآزمایی (شبکه آمسلر) و معیارهای مراجعه به پزشک”نحوه استفاده از شبکه آمسلر
Section titled “نحوه استفاده از شبکه آمسلر”خودآزمایی با شبکه آمسلر برای پایش دژنراسیون ماکولا وابسته به سن (AMD) و بیماریهای ماکولا مفید است و حساسیت تشخیص AMD در محدوده 5 درجه مرکزی حدود 70% گزارش شده است 8). با این حال، به دلیل محدودیت حساسیت، حتی در صورت عدم مشاهده ناهنجاری در شبکه، معاینات منظم چشمپزشکی باید ادامه یابد.
فوریت مراجعه به پزشک
Section titled “فوریت مراجعه به پزشک”| فوریت | علائم | اقدام توصیهشده |
|---|---|---|
| مراجعه فوری (شامل اورژانس) | نقص ناگهانی میدان دید مانند پرده / از دست دادن ناگهانی و بدون درد بینایی یک چشم / از دست دادن موقت بینایی یک چشم / نقص میدان دید همطرف در هر دو چشم | همان روز به چشمپزشک یا اورژانس مراجعه کنید. احتمال جداشدگی شبکیه، انسداد شریان مرکزی شبکیه (RAO) یا حمله ایسکمیک گذرا (TIA) |
| مراجعه زودهنگام (طی چند روز) | تشخیص اعوجاج یا نقاط کور در آزمون آمسلر / تغییر در دید یک چشم / افزایش ناگهانی مگسپران همراه با فتوپسی | طی ۱ تا ۳ روز برای انجام OCT به چشمپزشک مراجعه کنید |
| مراجعه منظم | سابقه خانوادگی دژنراسیون ماکولا (AMD)، سابقه یک چشم، عوامل خطر گلوکوم (فشار بالای چشم، سابقه خانوادگی، نزدیکبینی شدید) 1) | معاینات منظم چشمپزشکی سالانه ۱ تا ۲ بار |
در گلوکوم اولیه تا متوسط، دید مرکزی طبیعی باقی میماند، بنابراین تشخیص نقص میدان دید بسیار دشوار است.这是因为 چشم مقابل یا مغز به طور ناخودآگاه نقص را جبران میکند. عادت به بررسی دید با بستن یک چشم و انجام معاینات منظم میدان دید توسط چشمپزشک برای تشخیص زودهنگام ضروری است. بر اساس مطالعه Tajimi، حدود ۹۰٪ از بیماران گلوکوم تشخیص داده نشدهاند 1)، بنابراین حتی در صورت عدم وجود علائم، معاینات منظم برای افراد بالای ۴۰ سال توصیه میشود.
۶. پاتوفیزیولوژی اعوجاج و نقص میدان دید
Section titled “۶. پاتوفیزیولوژی اعوجاج و نقص میدان دید”مکانیسم متامورفوپسی در بیماریهای ماکولا
Section titled “مکانیسم متامورفوپسی در بیماریهای ماکولا”در اپیرتینال ممبران (ERM)، سلولهای گلیال شبکیه روی غشای محدود کننده داخلی تکثیر یافته و بافت فیبروزی تشکیل میدهند که باعث چینخوردگی سطح شبکیه میشود. این چینخوردگی آرایش سلولهای گیرنده نور را مختل کرده و باعث متامورفوپسی و ماکروپسی میشود.
در دژنراسیون ماکولا وابسته به سن (AMD)، ابتدا اپیتلیوم رنگدانه شبکیه (RPE) در ناحیه ماکولا آسیب دیده و دروسن و ناهنجاریهای RPE ایجاد میشود. در نوع خشک AMD، آتروفی جغرافیایی (GA) پیشرفت کرده و سلولهای گیرنده نور از بین میروند. در نوع مرطوب AMD، عروق جدید کوروئید (CNV) تشکیل شده و خونریزی و ترشحات به ماکولا آسیب میزند. این فرآیند منجر به از دست رفتن عملکرد سلولهای گیرنده نور و ایجاد متامورفوپسی و اسکوتوم مرکزی میشود.
سوراخ ماکولا باعث از دست رفتن تمام لایههای حفره مرکزی (فووآ) شده و اسکوتوم مرکزی و دگرگونبینی ایجاد میکند.
در کوریورتینوپاتی سروز مرکزی (CSC)، افزایش نفوذپذیری مشیمیه منجر به تجمع مایع در زیر اپیتلیوم رنگدانه شبکیه (RPE) و زیر شبکیه عصبی میشود و ناحیه ماکولا به صورت موضعی برجسته میگردد. این برجستگی باعث تغییر فاصله کانونی و ایجاد دگرگونبینی و ریزبینی میشود2).
مکانیسم نقص میدان بینایی در گلوکوم
Section titled “مکانیسم نقص میدان بینایی در گلوکوم”در گلوکوم، آسیب آکسونی در سر عصب بینایی، فشار مکانیکی ناشی از فشار داخل چشم، و ایسکمی باعث تخریب و از دست رفتن فیبرهای عصبی میشود1). میدان بینایی مربوط به نواحی شبکیه که فیبرهای آن از بین رفتهاند، دچار نقص میشود که معمولاً به صورت اسکوتوم قوسی و اسکوتوم پارامرکزی ظاهر میگردد. حفظ بینایی مرکزی تا مراحل پایانی، دلیل اصلی تأخیر در تشخیص توسط بیمار است.
پاتوفیزیولوژی جداشدگی شبکیه
Section titled “پاتوفیزیولوژی جداشدگی شبکیه”در جداشدگی رگماتوژن شبکیه، کشش شبکیه ناشی از جداشدگی خلفی زجاجیه منجر به ایجاد پارگی شبکیه میشود. از طریق این پارگی، زجاجیه مایع شده وارد فضای زیر شبکیه شده و شبکیه حسی از RPE جدا میشود9). گیرندههای نوری در شبکیه جدا شده دچار ایسکمی شده و میدان بینایی مربوطه دچار نقص میشود. اگر ناحیه مرکزی (ماکولا) جدا شود، بینایی به شدت کاهش یافته و در صورت طولانی شدن، بهبود بینایی دشوار میگردد.
7. درمانها و تحقیقات جدید
Section titled “7. درمانها و تحقیقات جدید”داروی ضد VEGF نسل جدید (faricimab)
Section titled “داروی ضد VEGF نسل جدید (faricimab)”در کارآزمایی تصادفی TENAYA/LUCERNE توسط Heier و همکاران (2022)، فاریسیماب که VEGF-A و آنژیوپویتین-2 (Ang-2) را به طور دوگانه مهار میکند، در درمان AMD اگزوداتیو با تزریق تا هر 16 هفته یک بار، غیرپایینتر از درمان استاندارد نشان داده شد10). افزایش فاصله تزریق میتواند بار درمانی بیمار را کاهش دهد.
مهارکنندههای کمپلمان برای AMD آتروفیک (آتروفی جغرافیایی)
Section titled “مهارکنندههای کمپلمان برای AMD آتروفیک (آتروفی جغرافیایی)”پگستاکوپلان، مهارکننده کمپلمان C3، در کارآزمایی فاز 2 برای مهار پیشرفت آتروفی جغرافیایی (GA) در AMD آتروفیک، در مقایسه با دارونما، اثر مهار گسترش مساحت GA را نشان داد11). تاکنون درمان مؤثری برای AMD آتروفیک وجود نداشته و این دارو به عنوان یک گزینه درمانی جدید مورد توجه است.
اثربخشی برداشتن غشای محدود کننده داخلی در جراحی اپیرتینال ماکولا
Section titled “اثربخشی برداشتن غشای محدود کننده داخلی در جراحی اپیرتینال ماکولا”در مرور سیستماتیک و متاآنالیز آزوما و همکاران (2017)، افزودن برداشتن غشای محدود کننده داخلی (ILM) به جراحی اپیرتینال ماکولا، بهبود بینایی و بهبود آناتومیک پس از عمل را افزایش میدهد12). همچنین کاهش خطر عود گزارش شده است.
تشخیص زودهنگام AMD با دستگاه پایش خانگی
Section titled “تشخیص زودهنگام AMD با دستگاه پایش خانگی”مطالعه HOME (کارآزمایی تصادفیشده) توسط Chew و همکاران (2014) نشان داد که دستگاه پایش خانگی (ForeseeHome) در مقایسه با مراقبت معمول، انتقال به AMD اگزوداتیو را زودتر تشخیص داده و به بهبود پیشآگهی بینایی کمک میکند 13). پایش روزانه توسط خود بیمار با استفاده از فناوری دیجیتال احتمالاً در آینده رایجتر خواهد شد.
8. منابع
Section titled “8. منابع”- Iwase A, Suzuki Y, Araie M, et al. The prevalence of primary open-angle glaucoma in Japanese: the Tajimi Study. Ophthalmology. 2004;111(9):1641-1648.
- Daruich A, Matet A, Dirani A, et al. Central serous chorioretinopathy: recent findings and new physiopathology hypothesis. Prog Retin Eye Res. 2015;48:82-118.
- 日本糖尿病眼学会. 糖尿病網膜症診療ガイドライン(第1版). 日眼会誌. 2020;124(12):955-981.
- Ehlers JP, Fekrat S. Retinal vein occlusion: beyond the acute event. Surv Ophthalmol. 2011;56(4):281-299.
- Hayreh SS. Acute retinal arterial occlusive disorders. Prog Retin Eye Res. 2011;30(5):359-394.
- Zhang X, Kedar S, Lynn MJ, et al. Homonymous hemianopia in stroke. J Neuroophthalmol. 2006;26(3):180-183.
- Biousse V, Trobe JD. Transient monocular visual loss. Am J Ophthalmol. 2005;140(4):717-721.
- Faes L, Bodmer NS, Bachmann LM, et al. Diagnostic accuracy of the Amsler grid and the preferential hyperacuity perimetry in the screening of patients with age-related macular degeneration: systematic review and meta-analysis. Eye (Lond). 2014;28(7):788-796.
- Feltgen N, Walter P. Rhegmatogenous retinal detachment—an ophthalmologic emergency. Dtsch Arztebl Int. 2014;111(1-2):12-22.
- Heier JS, Khanani AM, Quezada Ruiz C, et al. Efficacy, durability, and safety of intravitreal faricimab up to every 16 weeks for neovascular age-related macular degeneration (TENAYA and LUCERNE): two randomised, double-masked, phase 3, non-inferiority trials. Lancet. 2022;399(10326):729-740.
- Liao DS, Grossi FV, El Mehdi D, et al. Complement C3 inhibitor pegcetacoplan for geographic atrophy secondary to age-related macular degeneration: a randomized phase 2 trial. Ophthalmology. 2020;127(2):186-195.
- Azuma K, Ueta T, Eguchi S, et al. Effects of internal limiting membrane peeling combined with removal of idiopathic epiretinal membrane: a systematic review of literature and meta-analysis. Retina. 2017;37(10):1813-1819.
- Chew EY, Clemons TE, Bressler SB, et al. Randomized trial of the ForeseeHome monitoring device for early detection of neovascular age-related macular degeneration. The HOME Study. Ophthalmology. 2014;121(2):535-544.
