กลุ่มอาการเมตาบอลิกเป็นภาวะที่มีพื้นฐานจากโรคอ้วนลงพุงร่วมกับมีระดับน้ำตาลในเลือดสูง ความดันโลหิตสูง และไขมันในเลือดผิดปกติสะสม พบในผู้ใหญ่ประมาณ 20-25% 2) .
แต่ละองค์ประกอบเพิ่มความเสี่ยงโรคตาโดยอิสระ และการสะสมขององค์ประกอบจะเพิ่มความเสี่ยงแบบเสริมฤทธิ์กัน 1) .
โรคตาที่เกี่ยวข้อง ได้แก่ จอประสาทตาเสื่อมจากเบาหวาน จุดภาพชัด เสื่อมตามอายุ (AMD ) หลอดเลือดดำจอประสาทตาอุดตัน (RVO ) ต้อหิน จอประสาทตา ชั้นกลางอักเสบชนิดเซรุ่มส่วนกลาง (CSC ) และตาแห้ง
การลด HbA1c ลง 1% ช่วยลดความเสี่ยงของภาวะแทรกซ้อนทางหลอดเลือดเล็กจากเบาหวานได้ 37% 5) .
การเพิ่มขึ้นของ BMI ทุก 5 หน่วย จะทำให้ความดันลูกตา เพิ่มขึ้น 0.3-0.7 มิลลิเมตรปรอท ซึ่งแสดงให้เห็นความสัมพันธ์ทางระบาดวิทยาระหว่างโรคอ้วนและต้อหิน 9) .
โรคอ้วนลงพุง (BMI ≥ 30) เพิ่มความเสี่ยงของ AMD ด้วย OR 1.3-2.0 เท่า 6) .
การปรับเปลี่ยนวิถีชีวิตด้วยการควบคุมอาหาร การออกกำลังกาย และการรักษาด้วยยาช่วยให้พยากรณ์โรคทางจักษุวิทยาดีขึ้นด้วย
กลุ่มอาการเมตาบอลิกเป็นภาวะผิดปกติทางเมตาบอลิกที่มีพื้นฐานจากโรคอ้วนลงพุง (โรคอ้วนลงพุง) ร่วมกับมีระดับน้ำตาลในเลือดสูง ความดันโลหิตสูง และไขมันในเลือดผิดปกติสะสม แต่ละองค์ประกอบเพิ่มความเสี่ยงโรคตาโดยอิสระ แต่การสะสมขององค์ประกอบจะเพิ่มความเสี่ยงแบบเสริมฤทธิ์กัน ดังที่ได้รับการยืนยันจากการศึกษาทางระบาดวิทยา 1) .
ความชุกในผู้ใหญ่ประมาณ 20-25% 2) และมีการสะสมการศึกษาทางระบาดวิทยาที่แสดงความสัมพันธ์กับโรคตา โรคอ้วนลงพุงและภาวะดื้ออินซูลินทำหน้าที่เป็นพื้นฐานทางพยาธิวิทยาร่วมกัน และพบว่ามีส่วนเกี่ยวข้องกับโรคตาหลายชนิด เช่น จอประสาทตาเสื่อมจากเบาหวาน จุดภาพชัด เสื่อมตามอายุ หลอดเลือดดำจอประสาทตาอุดตัน ต้อหิน จอประสาทตา ชั้นกลางอักเสบชนิดเซรุ่มส่วนกลาง และตาแห้ง 1) .
การปรับเปลี่ยนวิถีชีวิต (การควบคุมอาหารและการออกกำลังกาย) ช่วยให้พยากรณ์โรคทางจักษุวิทยาดีขึ้นผ่านการปรับปรุงกลุ่มอาการเมตาบอลิก เป็นสิ่งสำคัญที่จักษุแพทย์ต้องเข้าใจความสัมพันธ์ระหว่างโรคเมตาบอลิกทั้งระบบและความเสี่ยงโรคตา และทำงานร่วมกับอายุรแพทย์
Q
กลุ่มอาการเมตาบอลิกส่งผลต่อดวงตาหรือไม่?
A
เมื่อมีระดับน้ำตาลในเลือดสูง ความดันโลหิตสูง และไขมันในเลือดผิดปกติสะสม ความเสี่ยงของโรคตา เช่น จอประสาทตาเสื่อมจากเบาหวาน จุดภาพชัด เสื่อมตามอายุ หลอดเลือดดำจอประสาทตาอุดตัน ต้อหิน จอประสาทตา ชั้นกลางอักเสบชนิดเซรุ่มส่วนกลาง และตาแห้ง จะเพิ่มขึ้นแบบเสริมฤทธิ์กัน 1) แต่ละองค์ประกอบเพิ่มความเสี่ยงโดยอิสระ แต่เมื่อหลายองค์ประกอบรวมกัน ความเสี่ยงจะเพิ่มขึ้นอีก การตรวจตาแม้ในระยะที่ไม่มีอาการสามารถนำไปสู่การตรวจพบแต่เนิ่นๆ
การวินิจฉัยโรคเมตาบอลิกซินโดรมทำโดยใช้เส้นรอบเอวเป็นตัวบ่งชี้การสะสมไขมันในช่องท้องเป็นข้อบังคับ และตรวจสอบความผิดปกติทางเมตาบอลิกอื่นๆ ร่วมด้วย
ตามเกณฑ์ของคณะกรรมการเกณฑ์การวินิจฉัยโรคเมตาบอลิกซินโดรม (พ.ศ. 2548) กำหนดไว้ดังนี้ 3)
ข้อบังคับ : เส้นรอบเอว ผู้ชาย ≥ 85 ซม. ผู้หญิง ≥ 90 ซม. (เทียบเท่าพื้นที่ไขมันในช่องท้อง ≥ 100 ซม.²)มีคุณสมบัติตรงตามสองข้อขึ้นไปจากสามข้อต่อไปนี้:
ภาวะไตรกลีเซอไรด์สูง (≥ 150 มก./ดล.) และ/หรือ HDL-C ต่ำ (< 40 มก./ดล.)
ความดันโลหิตซิสโตลิก ≥ 130 มม.ปรอท และ/หรือความดันโลหิตไดแอสโตลิก ≥ 85 มม.ปรอท
ระดับน้ำตาลในเลือดขณะอดอาหาร ≥ 110 มก./ดล.
ในแถลงการณ์ร่วมระหว่างสหพันธ์เบาหวานนานาชาติ (IDF) และสมาคมโรคหัวใจอเมริกัน (AHA)/สถาบันหัวใจ ปอด และเลือดแห่งชาติ (NHLBI) (Alberti 2009) ได้กำหนดจุดตัดเส้นรอบเอวเฉพาะกลุ่มชาติพันธุ์ พร้อมทั้งเกณฑ์ทั่วไปสำหรับความผิดปกติทางเมตาบอลิก 4)
เกณฑ์การวินิจฉัย เส้นรอบเอว ความดันโลหิต น้ำตาลในเลือด ไขมัน เกณฑ์ของญี่ปุ่น (2005) ชาย ≥ 85 ซม., หญิง ≥ 90 ซม.3) ≥ 130/85 มม.ปรอท3) ≥ 110 มก./ดล.3) TG ≥ 150 มก./ดล.3) IDF/AHA ร่วม (2009) ค่าจุดตัดเฉพาะเชื้อชาติ (ญี่ปุ่น: ชาย ≥ 85 ซม., หญิง ≥ 90 ซม.)4) ≥ 130/85 มม.ปรอท4) ≥ 100 มก./ดล.4) TG ≥ 150 มก./ดล.4)
ความแตกต่างหลักระหว่างเกณฑ์ทั้งสองคือค่าจุดตัดของระดับน้ำตาลในเลือดขณะอดอาหาร (เกณฑ์ญี่ปุ่น ≥ 110 มก./ดล., เกณฑ์ IDF/AHA ≥ 100 มก./ดล.). ในทางปฏิบัติจักษุวิทยา ควรทราบเกณฑ์ที่ใช้ในการวินิจฉัยผู้ป่วย
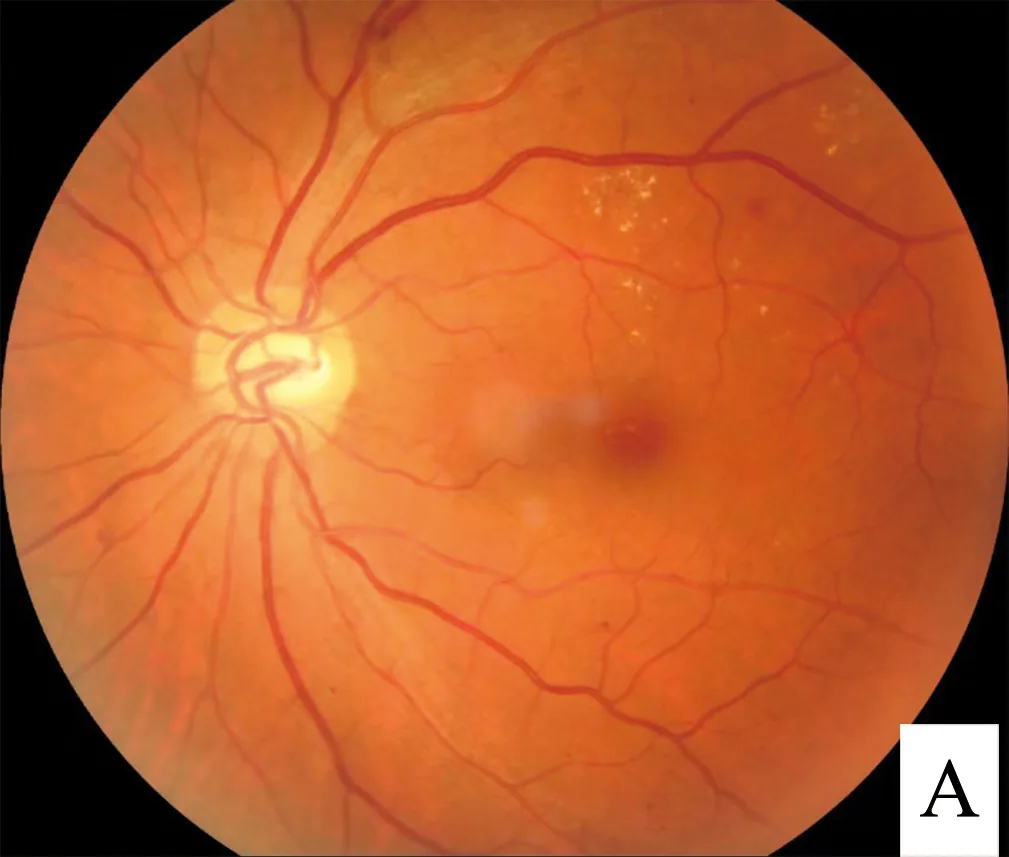
ภาพถ่ายจอประสาทตาของเบาหวานขึ้นจอตา (สารคัดหลั่งแข็ง, หลอดเลือดโป่งพองขนาดเล็ก, จุดเลือดออก) Hao S, Liu C, Li N, et al. A deep learning model for detection of diabetic retinopathy. PLoS One. 2022. Figure 1. Source ID: Wikimedia Commons / Fundus_-_diabetic_retinopathy.png. License: CC BY 4.0.
ภาพถ่ายจอประสาทตา แสดงลักษณะทั่วไปของเบาหวานขึ้นจอตา: สารคัดหลั่งแข็ง (จุดสีเหลืองขาวกระจาย), หลอดเลือดโป่งพองขนาดเล็ก (การโป่งของผนังหลอดเลือด), และจุดเลือดออก (จุดแดงไม่ชัดเจน). ซึ่งสอดคล้องกับเบาหวานขึ้นจอตา (DR) ที่กล่าวถึงในหัวข้อ “3. โรคตาที่เกี่ยวข้อง”
องค์ประกอบของกลุ่มอาการเมตาบอลิกมีส่วนเกี่ยวข้องกับโรคตาหลายชนิดผ่านกลไกที่แตกต่างกัน
จอประสาทตาเสื่อมจากเบาหวาน (DR)
ภาวะแทรกซ้อนทางตาที่ตรงที่สุด
เกิดขึ้นผ่านทางเดินภาวะดื้อต่ออินซูลิน → น้ำตาลในเลือดสูง → ความผิดปกติของหลอดเลือดขนาดเล็กในจอประสาทตา 5) การศึกษา UKPDS แสดงให้เห็นว่าการลด HbA1c ลง 1% ช่วยลดความเสี่ยงของภาวะแทรกซ้อนทางหลอดเลือดขนาดเล็กได้ 37%5) ความชุกของ DR เพิ่มขึ้นตามจำนวนองค์ประกอบของกลุ่มอาการเมตาบอลิกที่เพิ่มขึ้น
จอประสาทตาเสื่อมตามอายุ (AMD)
โรคอ้วนและความดันโลหิตสูงเป็นปัจจัยเสี่ยงหลัก
โรคอ้วนลงพุง (BMI ≥ 30) มีรายงานว่าเพิ่มความเสี่ยง AMD ด้วย OR 1.3–2.06) โดยเฉพาะอย่างยิ่งความสัมพันธ์กับโรคอ้วนในช่องท้อง ความดันโลหิตสูงและภาวะไขมันในเลือดผิดปกติยังแสดงให้เห็นว่าส่งเสริมการดำเนินของ AMD 7) มีรายงาน OR 1.7 เมื่อมีองค์ประกอบของกลุ่มอาการเมตาบอลิกตั้งแต่ 3 อย่างขึ้นไป6)
หลอดเลือดดำจอประสาทตาอุดตัน (RVO)
กลไกคือการกดทับหลอดเลือดจากภาวะหลอดเลือดแข็ง
ภาวะหลอดเลือดแข็งจากความดันโลหิตสูงและไขมันในเลือดผิดปกติทำให้เกิดการกดทับหลอดเลือดดำบริเวณจุดตัดหลอดเลือดแดง-ดำ ในการศึกษาตามรุ่นระดับประเทศ พบว่ากลุ่มที่มีกลุ่มอาการเมตาบอลิกมีความเสี่ยงในการเกิด RVO เพิ่มขึ้น8)
ต้อหิน
โรคอ้วนและภาวะดื้อต่ออินซูลินส่งผลต่อความดันลูกตา
ในความสัมพันธ์ระหว่างโรคอ้วนกับต้อหินมุมเปิด (OAG) พบว่าการเพิ่มขึ้นของ BMI ทุก 5 หน่วยทำให้ความดันลูกตา เพิ่มขึ้น 0.3–0.7 มิลลิเมตรปรอท9) มีการเสนอสมมติฐานว่าภาวะดื้อต่ออินซูลิน → การกระตุ้นระบบประสาทซิมพาเทติก → การเพิ่มการผลิตอารมณ์ขันน้ำ9)
โรคคอริโอเรติโนพาทีชนิดเซรุ่มส่วนกลาง (CSC)
ความสัมพันธ์กับคอร์ติซอลและ BMI
ความดันโลหิตสูงและการได้รับสเตียรอยด์ ถูกรายงานว่าเป็นปัจจัยเสี่ยงของ CSC 10) การเปลี่ยนแปลงของต่อมไร้ท่อที่เกี่ยวข้องกับความเครียดและการเพิ่มขึ้นของการซึมผ่านของหลอดเลือดคอรอยด์ ก็มีส่วนร่วมในพยาธิสภาพของโรค
ตาแห้ง (MGD)
ภาวะดื้อต่ออินซูลินส่งผลต่อการทำงานของต่อมน้ำตา
ความสัมพันธ์ระหว่างกลุ่มอาการเมตาบอลิกและความผิดปกติของต่อมไมโบเมียน (MGD ) ได้รับการแสดงให้เห็น11) และมีการรายงานความสัมพันธ์ทางระบาดวิทยาระหว่างภาวะไขมันในเลือดผิดปกติกับ MGD นอกจากนี้ยังมีข้อเสนอแนะถึงความเป็นไปได้ของความผิดปกติของต่อมน้ำตาจากภาวะดื้อต่ออินซูลิน11)
Q
กลุ่มอาการเมตาบอลิกเพิ่มความเสี่ยงต่อโรคตาชนิดใดบ้าง?
A
โรคตาหลักที่เกี่ยวข้องมี 6 โรค ได้แก่ จอประสาทตาเสื่อมจากเบาหวาน จุดภาพชัด เสื่อมตามอายุ (AMD ) หลอดเลือดดำจอประสาทตาอุดตัน (RVO ) ต้อหิน จอประสาทตา ชั้นกลางอักเสบชนิดเซรุ่มส่วนกลาง (CSC ) และตาแห้ง องค์ประกอบแต่ละอย่าง (น้ำตาลในเลือดสูง ความดันโลหิตสูง ไขมันในเลือดผิดปกติ โรคอ้วน) ล้วนเพิ่มความเสี่ยงต่อโรคตาอย่างอิสระ และการสะสมของหลายองค์ประกอบจะเพิ่มความเสี่ยงแบบเสริมฤทธิ์กัน1) โดยเฉพาะอย่างยิ่ง จอประสาทตาเสื่อมจากเบาหวาน เป็นภาวะแทรกซ้อนทางตาที่ตรงที่สุดของกลุ่มอาการเมตาบอลิก และการควบคุม HbA1c สัมพันธ์โดยตรงกับการพยากรณ์การมองเห็น 5)
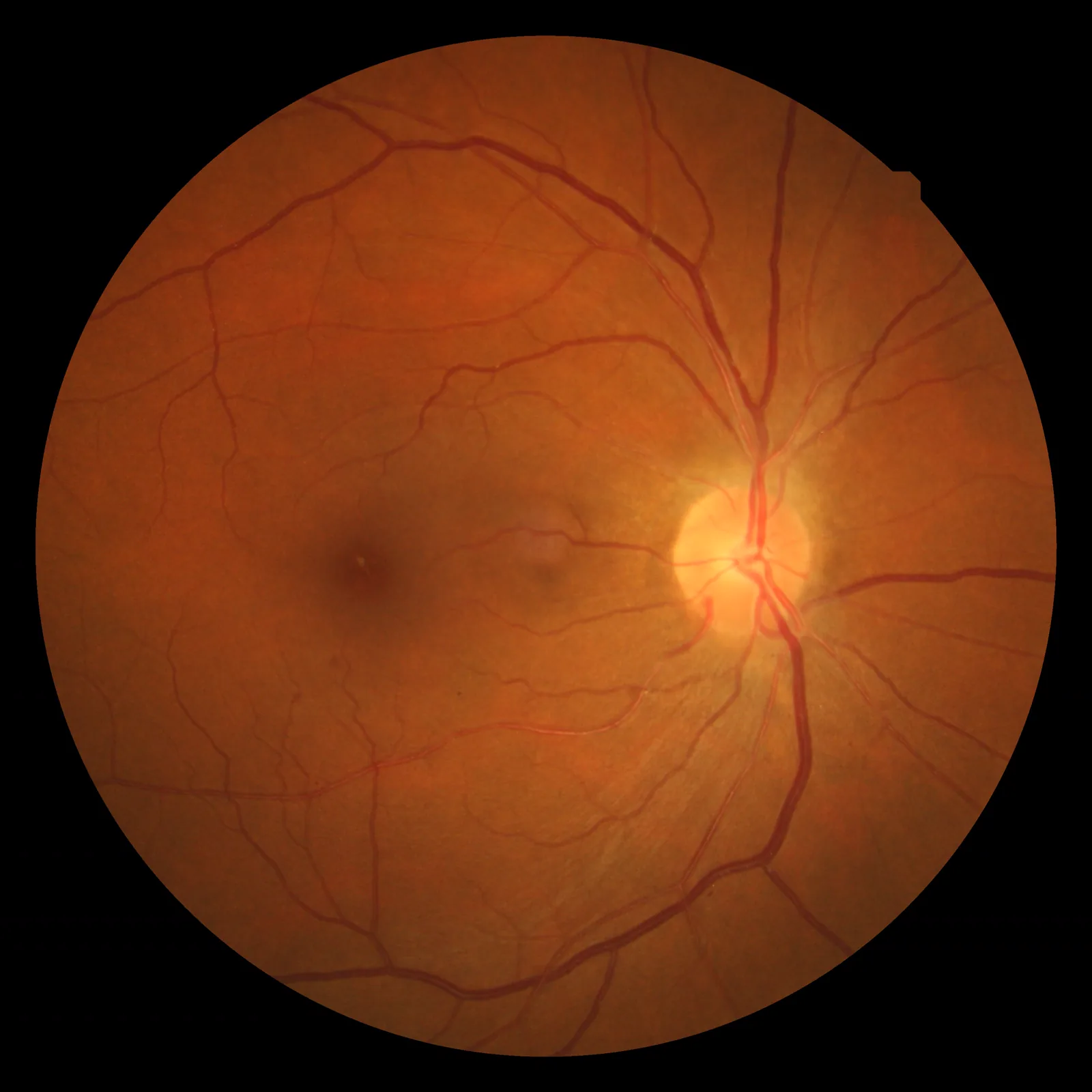
ภาพถ่ายจอประสาทตาของจอประสาทตาเสื่อมจากความดันโลหิตสูง (ปรากฏการณ์การไขว้กันของหลอดเลือดแดง-ดำ, เลือดออกในจอประสาทตา) Wood F. Hypertensive retinopathy fundus photograph. 2009. Figure 1. Source ID: Wikimedia Commons / Hypertensiveretinopathy.jpg. License: CC BY 3.0.
ด้านล่างนี้เป็นสรุปข้อมูลทางระบาดวิทยาที่แสดงความสัมพันธ์ระหว่างกลุ่มอาการเมตาบอลิกกับโรคตาต่างๆ
ความชุกของกลุ่มอาการเมตาบอลิกประมาณ 20-25% ในผู้ใหญ่2)
เมื่อจำนวนองค์ประกอบของกลุ่มอาการเมตาบอลิกเพิ่มขึ้น ความชุกของจอประสาทตาเสื่อมจากเบาหวาน ก็เพิ่มขึ้น5)
การมีองค์ประกอบของกลุ่มอาการเมตาบอลิกตั้งแต่ 3 อย่างขึ้นไปเพิ่มความเสี่ยงของ AMD ด้วย OR 1.76)
การมีกลุ่มอาการเมตาบอลิกเพิ่มความเสี่ยงของ RVO (HR ที่ปรับแล้ว 1.46)8)
การเพิ่มขึ้นของ BMI ทุก 5 หน่วยทำให้ความดันลูกตา เพิ่มขึ้น 0.3-0.7 มิลลิเมตรปรอท9)
มีการรายงานการลดลงของความดันลูกตา หลังการแทรกแซงด้วยการออกกำลังกาย แต่มีความแตกต่างระหว่างการศึกษาในเรื่องขนาดของผลและความคงทน12)
การควบคุมน้ำหนักสามารถช่วยลดความเสี่ยงของโรคตาได้ผ่านการควบคุมระดับน้ำตาลในเลือด ความดันโลหิต และไขมัน 2)
จำนวนองค์ประกอบของ MetS ความเสี่ยงของจอประสาทตาเสื่อมจากเบาหวาน ความเสี่ยงของ AMD ความเสี่ยงของ RVO 0 องค์ประกอบ (กลุ่มอ้างอิง) 1.0 1.0 1.0 1-2 องค์ประกอบ แนวโน้มเพิ่มขึ้น 5) แนวโน้มเพิ่มขึ้น 6) แนวโน้มเพิ่มขึ้น 8) 3 องค์ประกอบขึ้นไป เพิ่มขึ้นอย่างมีนัยสำคัญ 5) OR 1.7 6) HR เพิ่มขึ้น 8)
เกี่ยวกับความสัมพันธ์ระหว่างโรคอ้วนและความดันลูกตา การศึกษาทางระบาดวิทยาขนาดใหญ่ในญี่ปุ่น (Mori 2000) ยืนยันความสัมพันธ์เชิงบวกระหว่างค่าดัชนีมวลกาย (BMI) และความดันลูกตา 9) ซึ่งบ่งชี้ว่าการลดโรคอ้วนก็มีความสำคัญในการจัดการความดันลูกตา เช่นกัน
การปรับเปลี่ยนวิถีชีวิตโดยเน้นการควบคุมอาหารและการออกกำลังกายเป็นพื้นฐานของการจัดการกลุ่มอาการเมตาบอลิกโดยรวม 2)
การควบคุมอาหาร : การจำกัดแคลอรี่ ลดเกลือ และจัดการไขมัน การลดน้ำหนัก 3-5% ช่วยปรับปรุงค่าพารามิเตอร์ทางเมตาบอลิก 2) การออกกำลังกาย : เป้าหมายการออกกำลังกายแบบแอโรบิกปานกลาง ≥ 150 นาที/สัปดาห์ 2) การออกกำลังกายและความดันลูกตา : มีรายงานการลดลงของความดันลูกตา หลังจากการออกกำลังกาย แต่มีความแตกต่างระหว่างการศึกษาในเรื่องขนาดผล รูปแบบการออกกำลังกาย และระยะเวลา 12) การจัดการน้ำหนัก : การลดน้ำหนักช่วยปรับปรุงระดับน้ำตาลในเลือด ความดันโลหิต และไขมัน และยังช่วยจัดการความเสี่ยงของภาวะแทรกซ้อนทางตา 2)
ยาที่ใช้ในการจัดการค่าพารามิเตอร์ทางเมตาบอลิกยังส่งผลต่อพยากรณ์โรคทางจักษุวิทยา 13)
เมตฟอร์มิน : ยาตัวเลือกแรกสำหรับเบาหวานชนิดที่ 2 ช่วยปรับปรุงภาวะดื้ออินซูลินและจัดการระดับน้ำตาลในเลือดโดยไม่กระทบน้ำหนักยาออกฤทธิ์ต่อตัวรับ GLP-1 (ลิรากลูไทด์, เซมากลูไทด์ ฯลฯ): จัดการระดับน้ำตาลในเลือดพร้อมผลลดน้ำหนัก กำลังมีการศึกษาความปลอดภัยทางจักษุวิทยา 13) ยับยั้ง SGLT2 (เอ็มพากลิโฟลซิน, ดาพากลิโฟลซิน ฯลฯ): ให้การจัดการระดับน้ำตาลในเลือด ลดน้ำหนัก และปกป้องหัวใจและไต 13) ARB และ ACE inhibitors : ใช้เป็นยาลดความดันโลหิต มีรายงานถึงศักยภาพในการปกป้องดวงตา 13) สแตติน : ยาจัดการไขมันที่ลด LDL-C และมีฤทธิ์ต้านการอักเสบ 13) Fenofibrate : การทดลอง FIELD (Keech 2007) แสดงหลักฐานการยับยั้งการดำเนินของจอประสาทตาเสื่อมจากเบาหวาน (DR) และลดความจำเป็นในการจี้จอประสาทตาด้วยแสง 14)
การปรับปรุงภาวะ metabolic syndrome เชื่อมโยงโดยตรงกับการลดความเสี่ยงของโรคตา
การควบคุมน้ำหนัก : การลดน้ำหนักเพียง 3-5% ก็ช่วยปรับปรุงค่าพารามิเตอร์ทางเมตาบอลิก เช่น น้ำตาลในเลือด ความดันโลหิต และไขมัน ซึ่งนำไปสู่การลดความเสี่ยงของโรคตา 2)
การตรวจตาเป็นประจำ : ในผู้ป่วยเบาหวาน แนะนำให้ตรวจอวัยวะภายในตาอย่างน้อยปีละครั้ง แม้ไม่มีอาการ จอประสาทตา อาจเสื่อมลงได้ ดังนั้นการไปพบจักษุแพทย์เป็นประจำนอกเหนือจากการพบอายุรแพทย์จึงสำคัญ
ความร่วมมือระหว่างอายุรกรรมและจักษุวิทยา : การจัดการโรคเมตาบอลิกและการติดตามภาวะแทรกซ้อนทางตาควบคู่กันไปนำไปสู่การปกป้องการมองเห็น ในระยะยาว
ควบคู่ไปกับการรักษามาตรฐานสำหรับภาวะแทรกซ้อนทางตาแต่ละชนิด การสร้างระบบความร่วมมือกับอายุรกรรมเป็นสิ่งสำคัญ
ผู้ป่วยเบาหวานควรตรวจอวัยวะภายในตาอย่างน้อยปีละครั้ง
การปรับปรุง HbA1c อย่างรวดเร็ว (เช่น เมื่อเริ่มใช้อินซูลิน) ต้องระวังการแย่ลงชั่วคราวของจอประสาทตา เสื่อม (early worsening)
ในผู้ป่วยที่สงสัยโรคต้อหิน ควรเชื่อมโยงการควบคุมน้ำหนักกับการติดตามความดันลูกตา
ในผู้ป่วยจอประสาทตา เสื่อมตามอายุ (AMD ) และหลอดเลือดดำจอประสาทตาอุดตัน (RVO ) การเสริมสร้างการควบคุมความดันโลหิตและไขมันช่วยให้พยากรณ์โรคทางตาดีขึ้น
Q
การปรับปรุง metabolic syndrome ช่วยลดความเสี่ยงโรคตาได้หรือไม่?
A
การลดน้ำหนัก การออกกำลังกาย และการควบคุมน้ำตาล/ความดัน/ไขมัน คาดว่าจะลดความเสี่ยงของโรคตาต่างๆ โดยเฉพาะในจอประสาทตาเสื่อมจากเบาหวาน การลด HbA1c ลง 1% ช่วยลดความเสี่ยงของการดำเนินโรคได้ 37% 5) การออกกำลังกายมีรายงานว่าช่วยลดความดันลูกตา แต่ขนาดของผลแตกต่างกันไปในแต่ละการศึกษา 12) Fenofibrate มีหลักฐานว่ายับยั้งการดำเนินของ DR และลดความจำเป็นในการจี้จอประสาทตาด้วยแสง 14)
ต่อไปนี้เป็นกลไกหลักที่กลุ่มอาการเมตาบอลิกเพิ่มความเสี่ยงต่อโรคตา
ภาวะดื้ออินซูลินเป็นพื้นฐานทางพยาธิสรีรวิทยาร่วมของกลุ่มอาการเมตาบอลิก 1) ภาวะอินซูลินในเลือดสูงทำให้เกิดการกระตุ้นระบบประสาทซิมพาเทติก ซึ่งนำไปสู่การเพิ่มการผลิต VEGF และการผลิตอารมณ์ขันในน้ำ สิ่งนี้เป็นความเสี่ยงต่อทั้งเบาหวานขึ้นจอตาและต้อหิน 1)
ไขมันในช่องท้องจะหลั่งไซโตไคน์ที่ก่อให้เกิดการอักเสบ เช่น TNF -α, IL-6 และ MCP -1 1) การอักเสบเรื้อรังทั้งระบบทำให้เกิดความผิดปกติของเยื่อบุผนังหลอดเลือด ส่งผลให้การซึมผ่านของหลอดเลือดจอตาและคอรอยด์ เพิ่มขึ้น การอักเสบเรื้อรังยังเกี่ยวข้องกับการเปลี่ยนไปเป็นจอประสาทตา เสื่อมชนิดเปียก
การรวมกันของภาวะน้ำตาลในเลือดสูงและไขมันในเลือดผิดปกติจะเพิ่มการผลิตอนุมูลอิสระ (ROS) 7) ROS ทำลายเซลล์เยื่อบุผิวรงควัตถุจอตา (RPE ) และเกี่ยวข้องกับการเกิดและการดำเนินของจอประสาทตา เสื่อม การกระตุ้นวิถีโพลิออลและการสะสมของผลิตภัณฑ์ขั้นสุดท้ายของไกลเคชัน (AGE) ก็ขยายภาวะเครียดออกซิเดชัน เช่นกัน 5)
การสะสมของไขมันในช่องท้องทำให้เลปตินเพิ่มขึ้นและอะดิโพเนกตินลดลง 15) ความผิดปกติของอะดิโพไคน์เหล่านี้อาจมีส่วนทำให้เกิดความเสี่ยงต่อโรคตาผ่านทางการอักเสบ การทำงานของหลอดเลือด และเมแทบอลิซึมของจอตา 15)
ภาวะน้ำตาลในเลือดสูงอย่างต่อเนื่องทำให้ AGE สะสมในผนังหลอดเลือดจอตา 5) สิ่งนี้ทำให้เกิดการเปลี่ยนแปลงโครงสร้างของเยื่อฐานและการซึมผ่านของหลอดเลือดเพิ่มขึ้น นำไปสู่การเกิดไมโครแอนนิวริซึมและจอตาบวมน้ำ
ในจอประสาทตา อักเสบชนิดเซรุ่มส่วนกลาง การเปลี่ยนแปลงของต่อมไร้ท่อที่เกี่ยวข้องกับความเครียด การได้รับสเตียรอยด์ และการซึมผ่านของหลอดเลือดคอรอยด์ ที่เพิ่มขึ้นมีส่วนเกี่ยวข้องในพยาธิกำเนิด 10) ควรประเมินปัจจัยทั้งระบบ เช่น ความดันโลหิตสูง และควรแทรกแซงปัจจัยที่ปรับเปลี่ยนได้
เนื้อหาต่อไปนี้รวมถึงสิ่งที่อยู่ในขั้นตอนการวิจัยหรือระยะเริ่มต้นของการนำไปใช้จริง ในปัจจุบันไม่สามารถดำเนินการได้ในทุกสถานพยาบาล และนำเสนอเป็นข้อมูลอ้างอิงเกี่ยวกับการพัฒนาทางการแพทย์และเทคโนโลยีในอนาคต
การวิจัยโดยใช้การวิเคราะห์ภาพถ่ายจอตาด้วย AI เพื่อตรวจหาภาวะเมตาบอลิกซินโดรมจากภาพถ่ายจอกำลังดำเนินอยู่1) ความสัมพันธ์ระหว่างการวิเคราะห์สัณฐานวิทยาของหลอดเลือดจอตา (เส้นผ่านศูนย์กลางหลอดเลือด การวิเคราะห์แฟร็กทัล ฯลฯ) และพารามิเตอร์ทางเมตาบอลิกได้รับการแสดงให้เห็น และศักยภาพของภาพถ่ายจอตาในฐานะเครื่องมือคัดกรองความเสี่ยงทางเมตาบอลิกทั้งระบบกำลังได้รับความสนใจ
伴随着 GLP-1 receptor agonists (เช่น semaglutide) และ SGLT2 inhibitors (เช่น empagliflozin) แพร่หลาย งานวิจัยเกี่ยวกับความปลอดภัยทางจักษุวิทยาและผลในการป้องกันกำลังสะสม13) Semaglutide มีรายงานเกี่ยวข้องกับการแย่ลงเร็วในบางการทดสอบ ดังนั้นการติดตามทางจักษุวิทยาจึงสำคัญเมื่อใช้ในผู้ป่วยที่มีประวัติจอตาเสื่อมจากเบาหวาน สำหรับ SGLT2 inhibitors หลักฐานที่ชัดเจนเกี่ยวกับความเสี่ยงทางจักษุวิทยาที่เพิ่มขึ้นในปัจจุบันยังมีจำกัด13)
Adipokine เช่น adiponectin กำลังถูกศึกษาเกี่ยวกับความสัมพันธ์กับโรคหลอดเลือดจอตา โรคจอประสาทตา เสื่อมตามอายุ และต้อหิน 15) ปัจจุบันอยู่ในขั้นตอนการสำรวจในฐานะเป้าหมายการรักษา และจำเป็นต้องมีการตรวจสอบเพิ่มเติมสำหรับการประยุกต์ใช้ทางคลินิก
งานวิจัยเกี่ยวกับการเปลี่ยนแปลงความเสี่ยงโรคตาที่เกี่ยวข้องกับการลดน้ำหนักและการปรับปรุงภาวะดื้ออินซูลินกำลังสะสม เพื่อเชื่อมโยงการแทรกแซงด้วยการออกกำลังกายและการจัดการน้ำหนักกับผลลัพธ์ทางจักษุวิทยา จำเป็นต้องมีหลักฐานจากการศึกษาขนาดใหญ่ในอนาคต12)
เริ่มชัดเจนว่าองค์ประกอบของจุลินทรีย์ในลำไส้มีผลต่อภาวะดื้ออินซูลินและการอักเสบเรื้อรัง บทบาทของจุลินทรีย์ในลำไส้ในความสัมพันธ์ระหว่างภาวะเมตาบอลิกซินโดรมและโรคตายังอยู่ในระยะเริ่มต้นของการวิจัย และรอการสะสมความรู้ในอนาคต
การแบ่งชั้นความเสี่ยงของโรคตาที่เกี่ยวข้องกับภาวะเมตาบอลิกซินโดรมตามความหลากหลายทางพันธุกรรมกำลังถูกวิจัย ปฏิสัมพันธ์ระหว่างยีนที่เกี่ยวข้องกับโรคจอประสาทตา เสื่อมตามอายุ (เช่น CF H และ ARMS 2) กับโรคอ้วนและความผิดปกติทางเมตาบอลิกกำลังได้รับความสนใจ และการปรับความถี่ในการคัดกรองและการแทรกแซงป้องกันตามพื้นฐานทางพันธุกรรมเป็นเป้าหมายในอนาคต
Wong TY, Klein R, Klein BE, et al. Retinal microvascular abnormalities and their relationship with hypertension, cardiovascular disease, and mortality. Surv Ophthalmol. 2001;46(1):59-80.
Grundy SM, Cleeman JI, Daniels SR, et al. Diagnosis and management of the metabolic syndrome: an American Heart Association/National Heart, Lung, and Blood Institute scientific statement. Circulation. 2005;112(17):2735-2752.
メタボリックシンドローム診断基準検討委員会. メタボリックシンドロームの定義と診断基準. 日本内科学会雑誌. 2005;94(4):794-809. doi:10.2169/naika.94.794.
Alberti KG, Eckel RH, Grundy SM, et al. Harmonizing the metabolic syndrome: a joint interim statement of the International Diabetes Federation Task Force on Epidemiology and Prevention. Circulation. 2009;120(16):1640-1645. PMID: 19805654. doi:10.1161/CI RCULATIONAHA.109.192644.
UK Prospective Diabetes Study (UKPDS ) Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet. 1998;352(9131):837-853.
Adams MK, Simpson JA, Aung KZ, et al. Abdominal obesity and age-related macular degeneration. Am J Epidemiol. 2011;173(11):1246-1255.
Chakravarthy U, Wong TY, Fletcher A, et al. Clinical risk factors for age-related macular degeneration: a systematic review and meta-analysis. BMC Ophthalmol. 2010;10:31.
Lim DH, Shin KY, Han K, et al. Differential effect of the metabolic syndrome on the incidence of retinal vein occlusion in the Korean population: a nationwide cohort study. Transl Vis Sci Technol. 2020;9(13):15. PMID: 33344059. PMCI D: PMC7726586. doi:10.1167/tvst.9.13.15.
Mori K, Ando F, Nomura H, et al. Relationship between intraocular pressure and obesity in Japan. Int J Epidemiol. 2000;29(4):661-666.
Nicholson B, Noble J, Forooghian F, Meyerle C. Central serous chorioretinopathy: update on pathophysiology and treatment. Surv Ophthalmol. 2013;58(2):103-126. PMID: 23410821. PMCI D: PMC3574296. doi:10.1016/j.survophthal.2012.07.004.
Braich PS, Howard MK, Singh JS. Dyslipidemia and its association with meibomian gland dysfunction. Int Ophthalmol. 2016;36(4):469-476.
González-Devesa D, Suárez-Iglesias D, Diz JC, Esmerode-Iglesias A, Ayán C. Systematic review on the impact of exercise on intraocular pressure in glaucoma patients. Int Ophthalmol. 2024;44:298. PMID: 39160282. PMCI D: PMC11333518. doi:10.1007/s10792-024-03216-4.
Vilsbøll T, Christensen M, Junker AE, et al. Effects of glucagon-like peptide-1 receptor agonists on weight loss: systematic review and meta-analyses of randomised controlled trials. BMJ. 2012;344:d7771.
Keech AC, Mitchell P, Summanen PA, et al. Effect of fenofibrate on the need for laser treatment for diabetic retinopathy (FIELD study): a randomised controlled trial. Lancet. 2007;370(9600):1687-1697.
Almpanidou S, Vachliotis ID, Goulas A, Polyzos SA. The potential role of adipokines and hepatokines in age-related ocular diseases. Metabol Open. 2025;26:100365. PMID: 40330313. PMCI D: PMC12053655. doi:10.1016/j.metop.2025.100365.