โรคที่เกิดจากความดันโลหิตสูงทั่วร่างกาย ทำให้หลอดเลือดขนาดเล็กในจอประสาทตา และชั้นใยประสาทเสียหาย
ดำเนินไปสองระยะ: ระยะหดเกร็งของหลอดเลือด (สามารถกลับคืนได้) และระยะหลอดเลือดแดงแข็ง (ไม่สามารถกลับคืนได้)
ผู้ป่วยความดันโลหิตสูงทั่วโลกมากกว่า 1.4 พันล้านคน และ 30-51% มีจอประสาทตา เสื่อม
ในความดันโลหิตสูงชนิดร้ายแรง เกิดการเปลี่ยนแปลงของอวัยวะรับภาพอย่างรุนแรงเฉียบพลัน เช่น ภาวะบวมน้ำของหัวประสาทตา จุดเอลชนิก และจอประสาทตาลอก แบบมีน้ำใต้ชั้นรับภาพ
OCTA สามารถแสดงบริเวณขาดเลือดและจุดเอลชนิกได้ละเอียดกว่าการตรวจหลอดเลือดด้วยฟลูออเรสซีน แบบดั้งเดิมพื้นฐานการรักษาคือการควบคุมความดันโลหิตทั่วร่างกาย และการเปลี่ยนแปลงของหลอดเลือดแดงแข็งอาจคงอยู่แม้หลังจากลดความดันแล้ว
การเปลี่ยนแปลงของอวัยวะรับภาพอาจปรากฏเป็นอาการเริ่มแรกของความดันโลหิตสูงทุติยภูมิ เช่น ฟีโอโครโมไซโตมา และโรคไตอักเสบจากอิมมูโนโกลบูลินเอ
จอประสาทตาเสื่อมจากความดันโลหิตสูง (Hypertensive Retinopathy) เป็นโรคที่เกิดจากความดันโลหิตสูงในหลอดเลือดแดงทั่วร่างกาย ทำให้หลอดเลือดขนาดเล็กในจอประสาทตา และชั้นใยประสาทจอประสาทตา เสียหาย ความดันโลหิตสูงถูกกำหนดให้เป็นความดันซิสโตลิก ≥140 มม.ปรอท และ/หรือความดันไดแอสโตลิก ≥90 มม.ปรอท1) ตามเกณฑ์ ACC/AHA ปี 2017 แบ่งเป็น: ความดันโลหิตสูง (120-129/<80 มม.ปรอท), ระยะที่ 1 (130-139/80-89 มม.ปรอท) และระยะที่ 2 (≥140/≥90 มม.ปรอท)
จำนวนผู้ป่วยความดันโลหิตสูงทั่วโลกเกิน 1.4 พันล้านคน และมีผู้เสียชีวิตมากกว่า 10 ล้านคนต่อปีจากโรคที่เกี่ยวข้องกับความดันโลหิตสูง1) คาดว่าจะเกิน 1.5 พันล้านคนในปี 20251) จอประสาทตาเสื่อมจากความดันโลหิตสูงตรวจพบใน 6-15% ของประชากรที่ไม่เป็นเบาหวานอายุมากกว่า 40 ปี1) 3) และพบใน 30.6-51% ของผู้ป่วยความดันโลหิตสูงทั้งหมด3) 9) ผู้ใหญ่ในสหรัฐอเมริกาประมาณ 50% มีความดันโลหิตสูง7) ดังนั้นความชุกของการเปลี่ยนแปลงของอวัยวะรับภาพจึงสูง การเปลี่ยนแปลงของหลอดเลือดแดงแข็งจากความดันโลหิตสูงเรื้อรังดำเนินไปโดยไม่มีอาการ และมักพบในการตรวจสุขภาพ
มีสองกระบวนการที่เกี่ยวข้องกับพยาธิสรีรวิทยา การเปลี่ยนแปลงการหดเกร็งของหลอดเลือดเฉียบพลันพบเด่นชัดในคนหนุ่มสาวและความดันโลหิตสูงทุติยภูมิ และสามารถดีขึ้นแบบกลับคืนได้ด้วยการลดความดันที่เหมาะสม การเปลี่ยนแปลงหลอดเลือดแดงแข็งเรื้อรังพบเด่นในกรณีความดันโลหิตสูงระยะยาวในวัยกลางคนและผู้สูงอายุ และไม่สามารถกลับคืนได้
โรคนี้ได้รับการอธิบายครั้งแรกโดย Marcus Gunn ในช่วงปลายศตวรรษที่ 19 ในช่วงทศวรรษที่ 1930 การจำแนกประเภท Keith-Wagener-Barker (KWB) ได้ถูกกำหนดขึ้นและยังคงใช้กันอย่างแพร่หลายในปัจจุบัน 1) จอประสาทตาเสื่อมจากความดันโลหิตสูงไม่เพียงแต่เป็นสิ่งที่พบได้ทางจักษุวิทยาเท่านั้น แต่ยังเป็นตัวบ่งชี้ความเสี่ยงอิสระสำหรับโรคหัวใจและหลอดเลือดและโรคหลอดเลือดสมองอีกด้วย
มีรายงานกรณีที่โรคที่เป็นสาเหตุของความดันโลหิตสูงทุติยภูมิเป็นตัวกระตุ้นให้เกิดการเปลี่ยนแปลงของจอตา ในฟีโอโครโมไซโตมา ความดันโลหิตสูงชนิดร้ายแรงและจอประสาทตา เสื่อมอาจเป็นอาการแรกเริ่ม 5) ในโรคไตอักเสบจากอิมมูโนโกลบูลินเอ (IgA) อาจเกิดจอประสาทตา เสื่อมคล้าย Purtscher 8) กลุ่มอาการกู๊ดพาสเจอร์ 4) และวัณโรค 6) ก็มีรายงานว่าทำให้เกิดจอประสาทตา เสื่อมผ่านความดันโลหิตสูงทุติยภูมิ
Q
ความดันโลหิตสูงส่งผลต่อดวงตาอย่างไร?
A
ความดันโลหิตสูงส่งผลต่อเนื้อเยื่อหลายส่วนในดวงตา ในจอตา เกิดจอประสาทตาเสื่อมจากความดันโลหิตสูง เช่น การหดเกร็งของหลอดเลือด การตกเลือด จุดขาว และบวมน้ำที่หัวประสาทตา ในคอรอยด์ เกิดคอรอยด์ เสื่อมจากความดันโลหิตสูงร่วมกับจุด Elschnig และเส้น Siegrist ในประสาทตา อาการบวมน้ำที่หัวประสาทตาอาจพัฒนาไปสู่การฝ่อของประสาทตา ในระยะยาว เป็นที่ทราบกันว่ามีความเสี่ยงเพิ่มขึ้นของการอุดตันของหลอดเลือดดำจอตาและต้อหิน
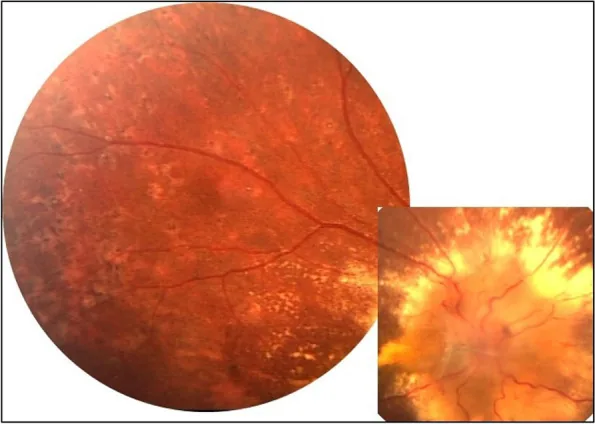
ภาพถ่ายจอตาของจอประสาทตาเสื่อมจากความดันโลหิตสูง พบบวมน้ำที่หัวประสาทตาและสิ่งคัดหลั่งในจอตา Özdal PÇ, et al. Choroidal involvement in systemic vasculitis: a systematic review. J Ophthalmic Inflamm Infect. 2022. Figure 2. PM
CI D: PMC8980189. License: CC BY.
ภาพถ่ายสีของจอตาแสดงอาการบวมน้ำที่ชัดเจนของหัวประสาทตาและจุดสิ่งคัดหลั่งสีขาวเหลือง แสดงให้เห็นโดยตรงถึงสิ่งที่พบในจอตาของจอประสาทตาเสื่อมจากความดันโลหิตสูงชนิดรุนแรง เหมาะสำหรับอธิบายสิ่งที่พบทางคลินิก
การเปลี่ยนแปลงของหลอดเลือดแดงแข็งจากความดันโลหิตสูงเรื้อรังมักไม่มีอาการที่ผู้ป่วยรู้สึกได้ อาการจะปรากฏในสถานการณ์ต่อไปนี้:
ความดันโลหิตสูงชนิดร้ายแรง / การกำเริบเฉียบพลัน : การมองเห็น ลดลงอย่างกะทันหัน ปวดศีรษะ หากเกิดบวมน้ำที่หัวประสาทตาหรือจอประสาทตาลอก แบบมีน้ำใต้จอตา การมองเห็น จะบกพร่องอย่างรุนแรงรอยโรคที่จุดรับภาพ : เมื่อจุดแข็งถึงรอยบุ๋มจอตา จะเกิดการมองเห็น บิดเบี้ยวและการมองเห็น ลดลงเลือดออกในจอตา : เลือดออกที่เกี่ยวข้องกับรอยบุ๋มจอตา ทำให้การมองเห็น ลดลงอย่างเฉียบพลันเลือดออกในน้ำวุ้นตา : เลือดออกจากหลอดเลือดใหม่ (จอประสาทตาเสื่อมจากความดันโลหิตสูงชนิดมี proliferative) ทำให้เกิดจุดลอยและการมองเห็น พร่ามัว
สิ่งที่พบในจอตาของจอประสาทตาเสื่อมจากความดันโลหิตสูงแสดงการเปลี่ยนแปลงที่มีลักษณะเฉพาะตามระยะของโรค มีสามระยะที่ดำเนินไปตามลำดับ: ระยะหดเกร็งของหลอดเลือด ระยะแข็งตัว และระยะคัดหลั่ง
ระยะหดเกร็งของหลอดเลือด
การตีบของหลอดเลือดแดงเล็กทั่วๆ ไป : อัตราส่วนเส้นผ่านศูนย์กลางหลอดเลือดแดงต่อหลอดเลือดดำ (AVR) ลดลงจากปกติ 2:3 1) 3)
การตีบของหลอดเลือดแดงเล็กเฉพาะที่ : สังเกตได้จากความแตกต่างของเส้นผ่านศูนย์กลาง 1) 3)
การหดเกร็งของหลอดเลือด : พบเด่นชัดในคนหนุ่มสาวและความดันโลหิตสูงทุติยภูมิ เป็นระยะที่สามารถฟื้นตัวได้ด้วยการลดความดันโลหิตอย่างเหมาะสม
ระยะแข็งตัว
การสะท้อนแสงของแนวเลือดเพิ่มขึ้น : แถบสะท้อนแสงของหลอดเลือดแดงกว้างขึ้นและดำเนินไปสู่หลอดเลือดแดงสีทองแดงและสีเงิน 1) 3)
ปรากฏการณ์การไขว้กันของหลอดเลือดแดงและดำ (AV nicking) : หลอดเลือดดำถูกกดและตีบตัน ณ จุดไขว้กับหลอดเลือดแดง 1) 3) เป็นตัวบ่งชี้ความดันโลหิตในปัจจุบันและในอดีต 1) ที่จุดไขว้จะพบการโค้งงอของหลอดเลือดดำ (Salus sign) ปลายหลอดเลือดดำเรียวเล็ก (Gunn sign) และการโค้งงอเป็นมุมฉากของหลอดเลือดดำ (Bonnet sign)
การเปลี่ยนแปลงแบบแข็งตัว : การเปลี่ยนแปลงที่ไม่สามารถกลับคืนได้เนื่องจากการหนาตัวของชั้นใน การเพิ่มจำนวนของชั้นกลาง และการเสื่อมสภาพแบบไฮยาลิน
ระยะขับ渗出
เลือดออก : เลือดออกแบบรูปเปลวไฟ จุดเลือดออก หรือเลือดออกเป็นปื้น 1) 3)
จุดขาว : จุดขาวแข็ง (การสะสมของไลโปโปรตีน) และจุดขาวอ่อน (เนื้อตายของชั้นใยประสาท) 1) 3) ในความดันโลหิตสูงชนิดร้ายแรง จุดขาวแข็งจะเรียงตัวเป็นรัศมีรอบจอประสาทตา เกิดเป็น macular star
บวมน้ำที่หัวประสาทตา : เป็นอาการรุนแรงที่พบในความดันโลหิตสูงชนิดร้ายแรง 1) อาจมีจุด Elschnig ร่วมด้วย 2)
จุด Elschnig เป็นรอยโรคสีเหลืองขาวที่เกิดจากเนื้อตายแบบไฟบรินอยด์ของหลอดเลือดแดงเล็กในคอรอยด์ ทำให้เยื่อบุผิวรับแสง (RPE ) เสียหาย 2) 7) ในการตรวจ OCT A จะเห็นเป็นจุดสัญญาณต่ำในชั้นคอริโอแคปิลลาริส 2)
ในการตรวจ OCT A จะพบการหยุดชะงักของรูปแบบ tapering (รูปแบบที่หลอดเลือดเรียวเล็กลงเมื่อออกไปทางปลาย) ในข่ายเส้นเลือดฝอยชั้นตื้นและชั้นลึก และการขยายตัวของบริเวณไร้หลอดเลือดที่รอยบุ๋มจอตา (FA Z) 2) ความหนาแน่นของหลอดเลือดในข่ายเส้นเลือดชั้นตื้น (SVP) ที่ลดลงก็เป็นลักษณะเฉพาะเช่นกัน 1)
SD-OCT ตรวจพบความหนาของจอประสาทตา น้ำใต้จอประสาทตา (SRF) และตะกอนสะท้อนแสงสูงภายในจอประสาทตา 2) 5)
ในภาวะความดันโลหิตสูงชนิดร้ายแรง มีรายงานกรณีที่พบเซลล์ในวุ้นตา 2+ หรือมากกว่า 7) อาจจำเป็นต้องแยกโรคจากเยื่อบุตาอักเสบ และม่านตาอักเสบ
Q
ความรุนแรงของจอประสาทตาจากความดันโลหิตสูงจำแนกอย่างไร?
A
การจำแนกประเภทที่พบบ่อยคือ KWB (กลุ่ม I–IV): กลุ่ม I: หลอดเลือดแดงเล็กตีบตันเล็กน้อยและแข็งตัว, กลุ่ม II: ตีบตันชัดเจนและ AV nicking, กลุ่ม III: เลือดออก, จุดขาว, จอประสาทตา บวมน้ำ, กลุ่ม IV: ปุ่มประสาทตาบวม น้ำ การจำแนก Scheie ประเมินการเปลี่ยนแปลงจากความดันโลหิตสูง (H1–4) และการเปลี่ยนแปลงจากหลอดเลือดแดงแข็ง (S1–4) อย่างอิสระ การจำแนก Wong-Mitchell (2004) มีสี่ระดับ: ไม่มี, เล็กน้อย, ปานกลาง, รุนแรง และใช้ในการศึกษาทางระบาดวิทยาสมัยใหม่ นอกจากนี้ยังมีการเสนอการจำแนกประเภทใหม่โดยใช้ OCT เป็นสามประเภท: ① เล็กน้อยถึงปานกลาง, ② ร้ายแรงไม่มี SRF, ③ ร้ายแรงมี SRF 1)
การเกิดจอประสาทตา จากความดันโลหิตสูงจำเป็นต้องมีความดันโลหิตสูงเป็นเงื่อนไขพื้นฐาน และปัจจัยต่อไปนี้เพิ่มความเสี่ยงของจอประสาทตา ผ่านความดันโลหิตสูง
การบริโภคเกลือมากเกินไป โรคอ้วน การสูบบุหรี่ การดื่มแอลกอฮอล์มากเกินไป ประวัติครอบครัว : ปัจจัยเสี่ยงหลักของความดันโลหิตสูงชนิดไม่ทราบสาเหตุภาวะเครียดออกซิเดชัน 1) การอักเสบเรื้อรังระดับต่ำ : ระดับ CRP ความไวสูง (hsCRP ) ที่สูงขึ้นสัมพันธ์กับความชุกและความรุนแรงของจอประสาทตา 1) การกระตุ้นเกล็ดเลือดมากเกินไป : 11-dehydro-TXB2 ในปัสสาวะแสดงความสัมพันธ์เชิงบวกกับจอประสาทตา 1) ความผิดปกติของเยื่อบุผนังหลอดเลือด : การขยายหลอดเลือดที่ขึ้นกับ NO บกพร่องทำให้เลือดไหลเวียนในจอประสาทตา ลดลง 1) ภาวะกรดยูริกในเลือดสูง : ระดับกรดยูริกในซีรัมถูกระบุว่าเป็นปัจจัยเสี่ยงอิสระ 1)
มีการระบุ SNPs ที่เกี่ยวข้องกับเส้นผ่านศูนย์กลางหลอดเลือดจอประสาทตา โดยมี 8 SNPs เกี่ยวข้องกับเส้นผ่านศูนย์กลางหลอดเลือดดำจอประสาทตา ส่วนกลาง (CRVE) และ 2 SNPs เกี่ยวข้องกับเส้นผ่านศูนย์กลางหลอดเลือดแดงจอประสาทตา ส่วนกลาง (CRAE) 1)
การตีบของหลอดเลือดแดงเล็กไม่เพียงแต่เป็นผลจากความดันโลหิตสูงเท่านั้น แต่ยังอาจเป็นสาเหตุได้อีกด้วย การวิเคราะห์อภิมานในผู้เข้าร่วม 10,229 คนพบว่าการตีบของหลอดเลือดแดงเล็กในจอประสาทตา สัมพันธ์กับความเสี่ยงในการเกิดความดันโลหิตสูงภายใน 10 ปีต่อมา 1)
การวิเคราะห์อภิมานในผู้เข้าร่วม 12,603 คนรายงานอัตราการไม่รับประทานยาลดความดันโลหิตอย่างสม่ำเสมอสูงถึง 45.1% 1) การไม่สม่ำเสมอสัมพันธ์โดยตรงกับการดำเนินของรอยโรคที่จอประสาทตา ในระยะยาว
มักพบจากการขอตรวจจอประสาทตา จากอายุรแพทย์ และการเสื่อมของการมองเห็น อาจนำไปสู่การค้นพบโรคไตหรือความดันโลหิตสูงทุติยภูมิ ในการตรวจครั้งแรก การวินิจฉัยจะยืนยันโดยการวัดความดันโลหิตและการตรวจเลือด
การตรวจจอประสาทตา เป็นพื้นฐานของการวินิจฉัย เนื่องจากการตรวจด้วยจักษุแพทย์โดยตรงมีความแปรปรวนระหว่างผู้สังเกตสูง จึงแนะนำให้ใช้กล้องจุลทรรศน์ชนิดกรีดร่วมกับการขยายม่านตา หรือกล้องถ่ายภาพจอประสาทตา 1)
การจำแนก KWB เป็นการจำแนกความรุนแรงแบบดั้งเดิมของจอประสาทตา จากความดันโลหิตสูง
กลุ่ม KWB ผลการตรวจหลัก ความสำคัญทางคลินิก กลุ่ม I หลอดเลือดแดงเล็กตีบเล็กน้อยและแสงสะท้อนเพิ่มขึ้น ความดันโลหิตสูงเล็กน้อย กลุ่ม II หลอดเลือดตีบชัดเจนและรอยบากหลอดเลือดแดง-ดำ ความดันโลหิตสูงเรื้อรัง กลุ่ม III เลือดออก จุดขาว และจอประสาทตา บวมน้ำ ความดันโลหิตสูงรุนแรง กลุ่ม IV กลุ่ม III ร่วมกับจานประสาทตา บวม ความดันโลหิตสูงชนิดร้ายแรง
ในการจำแนกตาม Scheie การเปลี่ยนแปลงจากความดันโลหิตสูง (H1-H4) และการเปลี่ยนแปลงจากหลอดเลือดแข็ง (S1-S4) จะถูกประเมินแยกกัน ทำให้สามารถแยกผลเฉียบพลันของความดันโลหิตออกจากการเปลี่ยนแปลงแบบเรื้อรังจากหลอดเลือดแข็งได้
การจำแนก Scheie สิ่งที่ประเมิน ผลการตรวจหลัก H (ความดันโลหิตสูง) 1-4 การหดเกร็งของหลอดเลือด การตีบเฉพาะที่ → การตีบกระจาย → เลือดออกและจุดขาว → บวมของหัวประสาทตา S (แข็งตัว) 1-4 หลอดเลือดแดงแข็ง การสะท้อนแสงเพิ่มขึ้น → หลอดเลือดแดงสีทองแดง → หลอดเลือดแดงสีเงิน → การเสื่อมแบบไฮยาลิน
SD-OCT : สามารถวัดเส้นผ่านศูนย์กลางของหลอดเลือดแดงและหลอดเลือดดำจอประสาทตา ส่วนกลาง (CRA และ CRV) และ AVR1) มีประโยชน์ในการติดตามความหนาของชั้นเส้นใยประสาทจอประสาทตา (RNFL )1) .OCTA FA Z)1) 2) สามารถมองเห็นบริเวณขาดเลือดและจุด Elschnig ได้ละเอียดกว่าการตรวจหลอดเลือดด้วยฟลูออเรสซีน (FA )1) 2) เหมาะสำหรับการประเมินซ้ำเนื่องจากไม่ต้องใช้สารทึบแสง.การถ่ายภาพจอประสาทตา แบบปรับแสง (AO ) : สามารถวัดอัตราส่วนผนังต่อช่องว่าง (WLR) ซึ่งเพิ่มขึ้นอย่างมีนัยสำคัญในผู้ป่วยความดันโลหิตสูง (0.370 เทียบกับ 0.240 ปกติ)1) .
จำเป็นต้องแยกจากจอประสาทตาเสื่อมจากเบาหวาน (จุดขาวนิ่ม จุดแข็ง หลอดเลือดใหม่ทั้งสองข้าง), จอประสาทตาเสื่อมจากรังสี , จอประสาทตา เสื่อมจากโลหิตจาง, กลุ่มอาการตาขาดเลือด, และหลอดเลือดดำจอประสาทตาอุดตัน ในโรคไต IgA มีรายงานการทับซ้อนกับจอประสาทตาเสื่อมแบบ Purtscher 8) .
Q
OCTA มีข้อดีอย่างไรเมื่อเทียบกับการตรวจหลอดเลือดด้วยฟลูออเรสซีนแบบดั้งเดิม?
A
OCTA สามารถมองเห็นชั้นหลอดเลือดของจอประสาทตา และคอรอยด์ แบบแยกชั้นได้โดยไม่ต้องใช้สารทึบแสง ในจอประสาทตาเสื่อมจากความดันโลหิตสูง สามารถประเมินความหนาแน่นของหลอดเลือดในโครงข่ายเส้นเลือดฝอยชั้นตื้นและชั้นลึกและพื้นที่ FA Z ในเชิงปริมาณ และตรวจพบบริเวณขาดเลือดและจุด Elschnig (จุดสัญญาณต่ำในชั้นเส้นเลือดฝอยคอรอยด์ ) ได้ละเอียดกว่าการตรวจหลอดเลือดด้วยฟลูออเรสซีน แบบดั้งเดิม1) 2) ไม่รุกรานและเหมาะสำหรับการประเมินซ้ำเมื่อเวลาผ่านไป.
พื้นฐานของการรักษาจอประสาทตาเสื่อมจากความดันโลหิตสูงคือการควบคุมความดันโลหิตทั้งระบบ ในการลดความดันโลหิตฉุกเฉินสำหรับความดันโลหิตสูงชนิดร้ายแรง แนะนำให้ลดความดันโลหิตเฉลี่ย (MAP) ลง 10-15% ในชั่วโมงแรก และให้ต่ำกว่า 25% ของค่าพื้นฐานภายใน 24 ชั่วโมง การลดความดันอย่างรวดเร็วเป็นข้อห้ามเพราะอาจทำให้เกิดภาวะขาดเลือดของจอประสาทตา สมอง และไต เป้าหมายคือให้ความดันซิสโตลิก <130 มม.ปรอท และความดันไดแอสโตลิก <80 มม.ปรอท ภายใน 2-3 เดือน
นิคาร์ดิพีน (Nicardipine) ฉีดเข้าหลอดเลือดดำต่อเนื่อง - ไนโตรปรัสไซด์ (Nitroprusside) : ใช้ในการลดความดันโลหิตฉุกเฉินในความดันโลหิตสูงชนิดร้ายแรง7) ยากลุ่ม ACE inhibitor (เช่น Irbesartan) : มีฤทธิ์ยับยั้งการดำเนินของจอประสาทตาเสื่อมจากความดันโลหิตสูง และทำให้เกิดการปรับปรุงโครงสร้างของหลอดเลือดแดงเล็ก (ทำให้อัตราส่วนผนังต่อรูเปิดเป็นปกติ)1)
มีรายงานการปรับปรุง 4 ระดับจากกลุ่ม KWB IV เป็น I หลังการรักษาด้วยยาสามชนิดร่วมกันคือ irbesartan + atenolol + amlodipine เป็นเวลา 10 เดือน1)
การรักษาเฉพาะสำหรับความดันโลหิตสูงทุติยภูมิก็มีความสำคัญเช่นกัน ในฟีโอโครโมไซโตมา (pheochromocytoma) มีรายงานการฟื้นตัวสมบูรณ์ของสายตาที่ดีที่สุดที่แก้ไขแล้วที่ 20/20 หลังการลดความดันฉุกเฉินด้วย labetalol ฉีดเข้าหลอดเลือดดำต่อเนื่อง (0.25 มก./กก./ชม.) ตามด้วยการผ่าตัดต่อมหมวกไตผ่านกล้อง5)
ด้วยการควบคุมความดันโลหิต เลือดออกและจุดขาวนิ่มอาจหายไปภายในประมาณ 3 เดือน4) อย่างไรก็ตาม ปรากฏการณ์การไขว้กันของหลอดเลือดแดง-ดำและการตีบของหลอดเลือดแดงมักคงอยู่อย่างถาวร ส่วนใหญ่จะดีขึ้นเมื่อการทำงานของไตดีขึ้น แต่อาจมีความเสียหายถาวรจากการสะสมของจุดขาวและการฝ่อของเยื่อบุผิวรงควัตถุจอประสาทตา จำเป็นต้องติดตามผลเป็นระยะกับอายุรแพทย์เพื่อประเมินสภาพร่างกายโดยรวม
การฉีดยา anti-VEGF เข้าแก้วตา (Bevacizumab, Ranibizumab) : มีรายงานประสิทธิผลสำหรับอาการบวมน้ำที่จุดรับภาพและของเหลวใต้จอประสาทตา ในจอประสาทตาเสื่อมจากความดันโลหิตสูงชนิดร้ายแรง1) การจี้แสงจอประสาทตา (Retinal photocoagulation) : ใช้สำหรับเส้นเลือดใหม่ในจอประสาทตาเสื่อมจากความดันโลหิตสูงชนิดงอกขยาย
Khojasteh และคณะ (2021) รายงานการปรับปรุงสายตาที่ดีที่สุดที่แก้ไขแล้วจาก 20/400 เป็น 20/50 หลังการผ่าตัดวุ้นตา แบบแผลเล็ก 23G (MIVS) + การระบายเลือดโดยตรงด้วยเข็ม 41G + เทคนิคแผ่นเยื่อหุ้มขอบใน (ILM flap) สำหรับเลือดออกในจอประสาทตา ชั้นในบริเวณรอยบุ๋มจอตา 9)
การลดความดันโลหิตอย่างรวดเร็วในความดันโลหิตสูงชนิดร้ายแรงอาจทำให้เกิดภาวะแทรกซ้อนจากการขาดเลือด ดังนั้นหลักการคือการลดแบบค่อยเป็นค่อยไป
ยากลุ่ม ACE inhibitor ห้ามใช้ในหญิงตั้งครรภ์ และต้องระวังภาวะโพแทสเซียมสูงและการทำงานของไตที่แย่ลง
หลังให้ยา anti-VEGF ควรสังเกตความผันผวนของความดันโลหิตทั่วร่างกาย (ความดันโลหิตสูงชั่วคราว)
แม้ว่าเลือดออกและจุดขาวจะหายไปด้วยการรักษาลดความดัน แต่การเปลี่ยนแปลงแบบหลอดเลือดแดงแข็งยังคงอยู่
หลังจากเริ่มฟอกเลือดด้วยเครื่องไตเทียม การเปลี่ยนแปลงทางระบบไหลเวียนอาจทำให้เกิดการตีบตัน อุดตันของหลอดเลือด และจอประสาทตา เสื่อม
Q
จอประสาทตาจากความดันโลหิตสูงสามารถหายได้หรือไม่หากควบคุมความดันโลหิตได้?
A
ความเป็นไปได้ในการดีขึ้นขึ้นอยู่กับระยะของโรค การเปลี่ยนแปลงในระยะหดเกร็งของหลอดเลือด (หลอดเลือดแดงเล็กตีบ เลือดออก จุดขาวนิ่ม) สามารถดีขึ้นได้ภายในไม่กี่สัปดาห์ถึง 3 เดือนด้วยการลดความดันที่เหมาะสม 4) ในทางกลับกัน การเปลี่ยนแปลงแบบหลอดเลือดแดงแข็งจากความดันโลหิตสูงเรื้อรัง (หลอดเลือดแดงสีทองแดง/สีเงิน ปรากฏการณ์หลอดเลือดแดงตัดหลอดเลือดดำ) โดยพื้นฐานแล้วไม่สามารถกลับคืนได้และคงอยู่หลังลดความดัน ดูรายละเอียดในหัวข้อ “พยาธิสรีรวิทยาและกลไกการเกิดโดยละเอียด”
จอประสาทตา จากความดันโลหิตสูงเข้าใจได้ว่าเป็นการตอบสนองแบบเป็นขั้นตอนของหลอดเลือดจอประสาทตา ต่อความดันในหลอดเลือดที่เพิ่มขึ้น
ความดันในหลอดเลือดที่เพิ่มขึ้นกระตุ้นกลไกการควบคุมอัตโนมัติ ทำให้เกิดการหดเกร็งของหลอดเลือดแดงเล็ก 1) 3) ทุกครั้งที่ MABP (ความดันหลอดเลือดแดงเฉลี่ย) เพิ่มขึ้น 10 mmHg เส้นผ่านศูนย์กลางของหลอดเลือดแดงเล็กจอประสาทตา จะลดลงประมาณ 3 μm 1) การเปลี่ยนแปลงในระยะนี้สามารถกลับคืนได้
ความดันโลหิตสูงอย่างต่อเนื่องทำให้เกิดการหนาตัวของชั้นใน การเพิ่มจำนวนของกล้ามเนื้อเรียบชั้นกลาง และการเสื่อมแบบไฮยาลิน 1) 3) เกิดการเสื่อมและตายของเซลล์กล้ามเนื้อเรียบชั้นกลาง และพังผืดของชั้นกลางและชั้นนอก ทำให้เกิดการตีบแคบแบบอินทรีย์ ซึ่งสะท้อนในจอประสาทตา เป็นการเพิ่มขึ้นของรีเฟล็กซ์ของเสาเลือด (หลอดเลือดแดงสีทองแดง → หลอดเลือดแดงสีเงิน) และปรากฏการณ์หลอดเลือดแดงตัดหลอดเลือดดำ หลอดเลือดแดงที่แข็งจะกดทับหลอดเลือดดำรอบข้าง เพิ่มความเสี่ยงต่อการเกิดลิ่มเลือดในหลอดเลือดดำ
การแตกของสิ่งกีดขวางเลือด-จอประสาทตา (BRB) ทำให้ส่วนประกอบของพลาสมารั่วเข้าสู่จอประสาทตา ทำให้เกิดเลือดออก จุดแข็ง และจุดนิ่ม 1) 3) เนื้อตายแบบไฟบรินอยด์เป็นการเปลี่ยนแปลงที่รุนแรงที่สุด 3) และเนื้อตายแบบไฟบรินอยด์ของหลอดเลือดแดงเล็กคอรอยด์ ทำให้เกิดกล้ามเนื้อตายแบบแบ่งส่วนของแผ่นเส้นเลือดฝอยคอรอยด์ และเกิดจุด Elschnig 2) ในระยะสุดท้ายของไตวายเรื้อรัง เกิดความผิดปกติของการไหลเวียนคอรอยด์ ทำลายสิ่งกีดขวางเลือด-จอประสาทตา ชั้นนอก และทำให้เกิดการรั่วใต้จอประสาทตา นำไปสู่จอประสาทตาลอก แบบเซรุ่ม เมื่อการอุดตันของเส้นเลือดฝอยดำเนินไป จะเกิด microaneurysm ความไม่สม่ำเสมอของขนาดหลอดเลือดดำ การเชื่อมต่อของหลอดเลือด และไม่บ่อยนักที่เกิดบริเวณจอประสาทตา ที่ไม่มีการไหลเวียนและเส้นเลือดใหม่ ทำให้เกิดจอประสาทตา เจริญผิดปกติ
หลอดเลือดจอประสาทตา มีลักษณะเฉพาะ: การมี BRB การไม่มีประสาทซิมพาเทติก และหน้าที่การควบคุมอัตโนมัติของการไหลเวียนเลือด 3) ลักษณะเหล่านี้กำหนดการตอบสนองต่อการเปลี่ยนแปลงของความดันโลหิตทั่วร่างกายและเฉพาะที่
ระบบ RAAS (Renin-Angiotensin-Aldosterone) : มีวิถี RAS อิสระเฉพาะที่ในดวงตา (ACE1-AngII-AT1R)1) 3) ตัวรับ Mas ทำหน้าที่เป็นปฏิปักษ์ต่อ AT1R และมีบทบาทในการป้องกัน1) VEGF : ถูกปล่อยออกมาโดยการกระตุ้นจากภาวะขาดออกซิเจน และเพิ่มการซึมผ่านของหลอดเลือด1) จอประสาทตาเสื่อมจากความดันโลหิตสูงชนิด proliferative ได้รับรายงานครั้งแรกในปี 2016 และ VEGF เป็นปัจจัยส่งเสริมหลัก1) ความผิดปกติของ NO (ไนตริกออกไซด์) : การขยายหลอดเลือดที่ขึ้นกับ NO บกพร่องทำให้เลือดไหลเวียนในจอประสาทตา ลดลง1) Endothelin-1 (ET-1) : เกี่ยวข้องกับความผิดปกติของ BRB และการกระตุ้น VEGF และสารต้านตัวรับ ET ทำหน้าที่ป้องกัน1) LMP10 (หน่วยย่อยโปรตีเอโซม) : เพิ่มขึ้นโดยการเหนี่ยวนำของ AngII และส่งเสริมการซึมผ่านของหลอดเลือดจอประสาทตา 1)
Q
การป้องกันจอประสาทตาเสื่อมจากความดันโลหิตสูงคืออะไร?
A
การป้องกันพื้นฐานคือการควบคุมความดันโลหิตให้อยู่ในช่วงปกติ การวัดความดันโลหิตที่บ้านเป็นประจำ การลดเกลือ การออกกำลังกายปานกลาง การเลิกบุหรี่ การลดแอลกอฮอล์ และการปรับเปลี่ยนวิถีชีวิตมีประสิทธิภาพ สิ่งสำคัญคือต้องรับประทานยาลดความดันโลหิตตามที่แพทย์สั่งอย่างต่อเนื่อง และการวิเคราะห์อภิมานแสดงอัตราการไม่ปฏิบัติตามที่ 45.1% ซึ่งเป็นความท้าทาย1) การตรวจอวัยวะตาเป็นประจำสามารถตรวจพบรอยโรคในระยะไม่มีอาการ และการแทรกแซงตั้งแต่เนิ่นๆ สามารถป้องกันการลุกลามไปสู่การเปลี่ยนแปลงที่ไม่สามารถย้อนกลับได้
การผสานทัศนศาสตร์ปรับตัว (AO ) กับ OCT /OCTA ทำให้สามารถวัดอัตราส่วนผนังต่อรู (WLR) ของหลอดเลือดแดงเล็กในจอประสาทตา ในร่างกายได้1) การวัดปริมาณความหนาแน่นของหลอดเลือดขนาดเล็กกำลังถูกวิจัยในฐานะตัวบ่งชี้การวินิจฉัยระยะแรกของจอประสาทตาเสื่อมจากความดันโลหิตสูง2) OCTA เหนือกว่า FA ในการแสดงภาพรายละเอียดของบริเวณขาดเลือดและจุด Elschnig2) และคาดว่าจะเป็นเครื่องมือประเมินกิจกรรมของโรคแบบไม่รุกราน
ระบบเอนโดแคนนาบินอยด์ (ECS) : ผลการป้องกันจอประสาทตา ผ่านตัวรับ CB1/CB2 ได้แสดงให้เห็นในแบบจำลองสัตว์ และกลายเป็นเป้าหมายการรักษาใหม่ที่มีแนวโน้ม3) หน่วยย่อยโปรตีเอโซม : การยับยั้ง LMP10 และการขาดหน่วยย่อย β5i อาจลดความเสียหายของหลอดเลือดจอประสาทตา 1) การน็อกเอาต์ GP R174 : การลดการซึมผ่านของหลอดเลือดได้รับการยืนยันในแบบจำลองสัตว์1) ยาต้านตัวรับเอนโดทีลิน : อยู่ระหว่างการศึกษาในฐานะตัวเลือกการรักษาเพื่อยับยั้งความผิดปกติของ BRB ที่เกิดจาก ET-11) การยับยั้ง NADPH ออกซิเดส (Nox) : มีรายงานการปกป้อง BRB โดยการยับยั้ง Nox1/4 และการยับยั้งการสร้างเส้นเลือดใหม่โดยการยับยั้ง Nox51)
กรดยูริกในซีรัม (SUA), มาริโนบูกาเจนิน และ GlycA กำลังถูกประเมินเป็นตัวบ่งชี้ทางชีวภาพ ในการทำนายโรคจอประสาทตา จากความดันโลหิตสูง1) ในการศึกษาทางพันธุกรรม การระบุ SNPs ที่เกี่ยวข้องกับเส้นผ่านศูนย์กลางหลอดเลือดจอประสาทตา กำลังก้าวหน้า ซึ่งอาจนำไปสู่การตรวจพบกลุ่มที่มีความเสี่ยงทางพันธุกรรมสูงตั้งแต่เนิ่นๆ1)
กลไกการควบคุมตนเองของหลอดเลือดจอประสาทตา ได้รับการวิเคราะห์อย่างละเอียดโดยใช้หนู BPH/2J (แบบจำลองความดันโลหิตสูงทางพันธุกรรม)1) เนื่องจากมีความคล้ายคลึงกับโรคจอประสาทตา จากความดันโลหิตสูงในมนุษย์ จึงถูกใช้ในการประเมินก่อนทางคลินิกของการรักษาแบบใหม่
Dziedziak J, Zaleska-Zmijewska A, Szaflik JP, Cudnoch-Jedrzejewska A. Impact of arterial hypertension on the eye: a review of the pathogenesis, diagnostic methods, and treatment of hypertensive retinopathy. Med Sci Monit. 2022;28:e935135.
Mirshahi A, Karkhaneh R, Roohipour R, Rajabi M, Vahedian Z, Bazvand F. Optical coherence tomography angiography findings in malignant hypertensive retinopathy. J Ophthalmic Vis Res. 2022;17(3):432-436.
Alswailmi FK. A cross talk between the endocannabinoid system and different systems involved in the pathogenesis of hypertensive retinopathy. Pharmaceuticals. 2023;16(3):345.
Eppenberger LS, Schmid MK, Clerici M. Acute ocular complications after recently diagnosed Goodpasture’s syndrome - an unusual case of hypertensive retinopathy. Klin Monatsbl Augenheilkd. 2023;240:505-508.
Billia F, Palmieri N, Maccari A, Menna F, Consigli A. Hypertensive retinopathy as a presenting sign of pheochromocytoma with malignant hypertension: a child case. Case Rep Ophthalmol. 2023;14:348-352.
Mehta AA, Ashok A, Praveen VP, Kumar BK. Tuberculosis presenting as uncontrolled hypertension. Respir Med Case Rep. 2024;50:102063.
Davis A, Blumenthal J, Hoyek S, Rizzo JF III, Patel NA. Atypical presentation of vitreous inflammation in a patient with hypertensive retinopathy. J Vitreoretinal Dis. 2024;8(5):614-617.
Cevik TS, Kocaman Ata S, Ozdamar Erol Y, Eser EP. IgA nephropathy associated hypertensive retinopathy and Purtscher-like retinopathy. J Vitreoretinal Dis. 2025;1-4.
Khojasteh H, Akhavanrezayat A, Ghoraba H, Nguyen QD. Novel surgical approach for removing intraretinal loculated foveal hemorrhage in a patient with hypertensive retinopathy. Am J Ophthalmol Case Rep. 2021;24:101217.