ระยะ 0-1
ระยะ 0 (ปกติ): ขอบไม่ชัดเจนทางด้านจมูก ด้านบน และด้านล่าง ชั้นเส้นใยประสาทจอตาแบบรัศมี
ระยะ 1 (เริ่มต้นมาก): ขอบจมูกของจานประสาทตาไม่ชัด ไม่มีการยกตัวของขอบ รัศมีสีเทาจางๆ รอยพับคอรอยด์แบบศูนย์กลางและรัศมี

Papilledema คือการบวมของจานประสาทตาที่เกิดจากความดันในกะโหลกศีรษะ (ICP) ที่สูงขึ้น คำนี้ใช้เฉพาะกับการบวมของจานประสาทตาจาก ICP สูง ในขณะที่การบวมจากสาเหตุอื่นเรียกว่า “optic disc edema” ในภาษาญี่ปุ่นเรียกอีกอย่างว่า “choked disc”
Papilledema เป็นสัญญาณเตือนของโรคร้ายแรง เช่น เนื้องอกสมอง การอักเสบของระบบประสาทส่วนกลาง หลอดเลือดดำสมองอุดตัน และภาวะความดันในกะโหลกศีรษะสูงไม่ทราบสาเหตุ (IIH) และเป็นสิ่งที่ตรวจพบทางจักษุวิทยาที่ไม่ควรมองข้าม นอกจากนี้ การแยกจาก pseudopapilledema ที่เกิดจาก drusen จานประสาทตา จานประสาทตาเอียง หรือจานประสาทตาเล็กก็เป็นความท้าทายที่สำคัญ
ระบาดวิทยา: อุบัติการณ์รายปีของภาวะความดันในกะโหลกศีรษะสูงไม่ทราบสาเหตุในสหรัฐอเมริกาคือ 1.15 ต่อ 100,000 คน2) พบในผู้หญิงมากกว่า (ผู้หญิง 1.97 เทียบกับผู้ชาย 0.36 ต่อ 100,000 คน) พบบ่อยที่สุดในช่วงอายุเจริญพันธุ์ 18-44 ปี (2.47 ต่อ 100,000 คน) และกำลังเพิ่มขึ้นทั่วโลกตามการระบาดของโรคอ้วน2) ค่า ICP ปกติในผู้ใหญ่น้อยกว่า 250 mmH2O เมื่อวัดด้วย manometer ในเด็กน้อยกว่า 280 mmH2O
Papilledema เป็นคำที่จำกัดเฉพาะการบวมจาก ICP สูง ในขณะที่การบวมของจานประสาทตาจากสาเหตุอื่น (เช่น optic neuritis, ischemia, รอยโรคแทรกซึม) เรียกว่า “optic disc edema” การแยกคำนี้มีความสำคัญเพราะเกี่ยวข้องโดยตรงกับการระบุสาเหตุและการเลือกวิธีการรักษาที่เหมาะสม
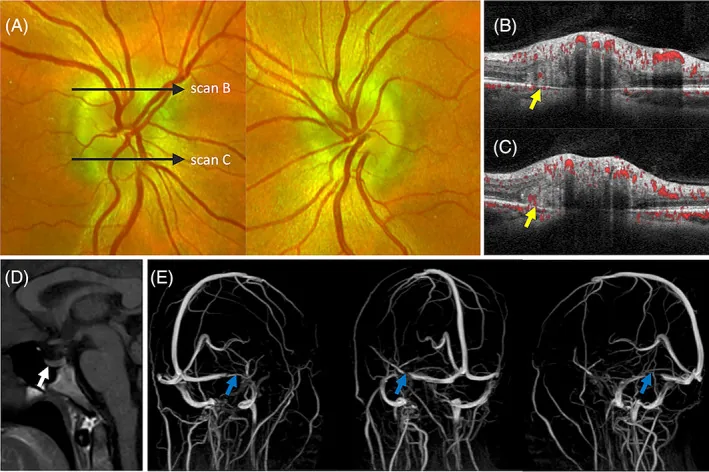
ในระยะเฉียบพลันของ papilledema การทำงานของการมองเห็นส่วนกลาง (สายตาที่ดีที่สุดที่แก้ไขแล้วและการมองเห็นสี) มักจะปกติ และในระยะแรกมักมีอาการที่ผู้ป่วยรู้สึกน้อย
ในเด็ก มักตรวจพบความดันในกะโหลกศีรษะสูงจากตาเหล่เข้าเนื่องจากอัมพาตของเส้นประสาท abducens ทั้งสองข้าง
ผลการตรวจอวัยวะรับภาพใน papilledema เฉียบพลัน:
อาการเพิ่มเติมของภาวะบวมน้ำที่จานประสาทตาเรื้อรัง: จานประสาทตาซีด, การเจริญของเนื้อเยื่อเกลีย, หลอดเลือดเชื่อมต่อออปโตซิเลียรี (เกิดในหลอดเลือดดำจอตาส่วนกลางอุดตัน, ภาวะเลือดคั่งที่จานประสาทตาเรื้อรัง, เยื่อหุ้มเส้นประสาทตาอักเสบชนิดเมนินจิโอมา), วัตถุหักเหแสง
เมื่อถึงระยะเรื้อรัง เส้นใยประสาทที่ตายแล้วจะไม่บวม ดังนั้นอาการบวมน้ำอาจหายไปแม้ความดันในกะโหลกศีรษะยังคงสูง
ความรุนแรงของภาวะบวมน้ำที่จานประสาทตาประเมินโดยใช้เกณฑ์ Frisén (ระยะ 0-5) และใช้เป็นตัวบ่งชี้พยากรณ์การทำงานของสายตา
ระยะ 0-1
ระยะ 0 (ปกติ): ขอบไม่ชัดเจนทางด้านจมูก ด้านบน และด้านล่าง ชั้นเส้นใยประสาทจอตาแบบรัศมี
ระยะ 1 (เริ่มต้นมาก): ขอบจมูกของจานประสาทตาไม่ชัด ไม่มีการยกตัวของขอบ รัศมีสีเทาจางๆ รอยพับคอรอยด์แบบศูนย์กลางและรัศมี
ระยะ 2-3
ระยะ 2 (เริ่มต้น): ขอบทั้งหมดไม่ชัด มีการยกตัวของขอบจมูก รัศมีรอบจานประสาทตาเต็มวง
ระยะ 3 (ปานกลาง): เส้นผ่านศูนย์กลางจานประสาทตาเพิ่มขึ้น ส่วนของหลอดเลือดหลักบางส่วนไม่ชัด มีส่วนยื่นคล้ายนิ้วที่ขอบนอกของรัศมี
ระยะ 4-5
ระยะ 4 (ชัดเจน): จานประสาทตายกตัวทั้งหมด ส่วนของหลอดเลือดหลักบนจานประสาทตาไม่ชัดทั้งหมด
ระยะที่ 5 (รุนแรง): นูนเป็นรูปโดม ขอบรัศมีแคบและขอบเรียบ สูญเสียแอ่งประสาทตาตามธรรมชาติ
TVO เป็นอาการเฉพาะของ papilledema แต่ไม่ได้เป็นสัญญาณบอกเหตุโดยตรงของการสูญเสียการมองเห็น อย่างไรก็ตาม หากความดันในกะโหลกศีรษะสูงเป็นเวลานาน อาจพัฒนาจากข้อบกพร่องของลานสายตาส่วนปลายอย่างรุนแรงไปสู่การมองเห็นส่วนกลางลดลง หาก TVO เกิดขึ้นบ่อยครั้ง สิ่งสำคัญคือต้องไปพบผู้เชี่ยวชาญทันทีเพื่อตรวจสอบสาเหตุ
ความเร็วในการเกิด papilledema ขึ้นอยู่กับความเร็วของการเพิ่มขึ้นของความดันในกะโหลกศีรษะ ในกรณีที่ ICP เพิ่มขึ้นเล็กน้อยและช้า อาจปรากฏขึ้นภายในหลายสัปดาห์ ในขณะที่การเปลี่ยนแปลงที่รุนแรงและฉับพลัน อาจปรากฏขึ้นภายในไม่กี่ชั่วโมงถึงหนึ่งวัน
ในกรณีของภาวะความดันในกะโหลกศีรษะสูงไม่ทราบสาเหตุ การลดน้ำหนัก 5-10% แสดงให้เห็นว่าช่วยให้อาการของ ICP และ papilledema ดีขึ้น อย่างไรก็ตาม การควบคุมน้ำหนักเป็นเพียงส่วนหนึ่งของการรักษาแบบประคับประคอง และอาจจำเป็นต้องใช้ร่วมกับการรักษาด้วยยาหรือการผ่าตัด ขึ้นอยู่กับระดับของ papilledema และการมีความผิดปกติทางการมองเห็น
การวินิจฉัย papilledema ทำได้โดยการตรวจทางจักษุวิทยา การถ่ายภาพระบบประสาท และการเจาะน้ำไขสันหลัง (LP) ร่วมกัน ขั้นแรก วัดความดันโลหิตเพื่อแยกภาวะความดันโลหิตสูงชนิดร้ายแรง จากนั้นทำการถ่ายภาพฉุกเฉิน (CT → MRI + MRV ด้วยสารทึบรังสี) เพื่อประเมินรอยโรคที่กินเนื้อที่และการอุดตันของไซนัสหลอดเลือดดำ หลังจากยืนยันว่าไม่มีความเสี่ยงต่อการเกิดสมองเคลื่อน ให้ทำ LP
MRI + MRV ด้วยสารทึบรังสีเป็นการตรวจภาพที่ดีที่สุด โดยประเมินสัญญาณของความดันในกะโหลกศีรษะสูงดังต่อไปนี้:
เพื่อการวินิจฉัยที่แน่ชัดของภาวะความดันในกะโหลกศีรษะสูงไม่ทราบสาเหตุ ต้องเป็นไปตามเกณฑ์ทั้ง 5 ข้อต่อไปนี้:
| เกณฑ์ | เนื้อหา |
|---|---|
| 1. Papilledema | มี papilledema ทั้งสองข้าง |
| 2. การตรวจทางระบบประสาท | ปกติ ยกเว้นความผิดปกติของเส้นประสาทสมอง |
| 3. การถ่ายภาพระบบประสาท | เนื้อสมองปกติ ไม่มีการขยายของโพรงสมอง ไม่มีก้อน ไม่มีผลการเพิ่มความคมชัดผิดปกติ |
| 4. องค์ประกอบของน้ำไขสันหลัง | ปกติ |
| 5. ความดันเริ่มต้นของน้ำไขสันหลัง | ผู้ใหญ่ ≥250 มม.น้ำ, เด็ก ≥280 มม.น้ำ |
การวินิจฉัยสงสัย: มี papilledema ทั้งสองข้าง + ผ่านเกณฑ์ข้อ 1–4 แต่ความดันน้ำไขสันหลังต่ำกว่าเกณฑ์
Pseudopapilledema เกิดจากสายตายาวสูง สายตาสั้นมาก drusen จานประสาทตาเอียง เส้นใยประสาทมีปลอกไมอีลิน hamartoma มีความผิดปกติของรูปร่างจานประสาทตาแต่ไม่ใช่บวมจริง ผลการตรวจต่อไปนี้บ่งชี้ pseudopapilledema:
การวินิจฉัยแยกโรค: Drusen ฝังลึก จานประสาทตาเอียง papilopathy จากเบาหวาน papilopathy จากความดันโลหิตสูง posterior scleritis perineuritis optica uveitis (sarcoidosis, VKH) optic neuritis thyroid eye disease CRVO NAION infiltrative optic neuropathy (lymphoma, leukemia) meningioma ของปลอกประสาทตา เป็นต้น
เป้าหมายสามประการของการรักษาคือ: ① รักษาสาเหตุพื้นฐาน ② รักษาการมองเห็น ③ บรรเทาอาการ (เช่น ปวดศีรษะ)
ในญี่ปุ่น ต่อไปนี้เป็นพื้นฐานของการรักษาภาวะความดันในกะโหลกศีรษะสูง
ภาวะแทรกซ้อนของการรักษาโดยการผ่าตัด: ต้องระวัง shunt ล้มเหลว แตกหัก ติดเชื้อ และความบกพร่องทางการมองเห็นที่เกี่ยวข้องกับการผ่าตัดใน ONSF
การพยากรณ์โรค: หากความดันในกะโหลกศีรษะลดลงเร็ว papilledema จะถูกดูดซึมอย่างรวดเร็วและไม่เหลือความบกพร่องทางการมองเห็น หากการรักษาล่าช้าและเกิดความบกพร่องทางการมองเห็น จะกลายเป็นไม่สามารถกลับคืนได้ อัตราการกลับเป็นซ้ำของภาวะความดันในกะโหลกศีรษะสูงโดยไม่ทราบสาเหตุคือ 9-28% ดังนั้นการติดตามผลอย่างสม่ำเสมอจึงสำคัญ 2) การพยากรณ์โรคทางการมองเห็นโดยทั่วไปดี แต่ในบางรายอาจสูญเสียการมองเห็นอย่างรุนแรง 2)
ปัจจัยพยากรณ์โรคไม่ดี: น้ำหนักเพิ่มขึ้น ความรุนแรงของ papilledema ระดับของอาการปวดศีรษะเริ่มต้น 2)
ภาวะความดันในกะโหลกศีรษะสูงโดยไม่ทราบสาเหตุชนิดรุนแรงเฉียบพลัน: ในกรณีรุนแรงที่มีการมองเห็นลดลงอย่างรุนแรง papilledema รุนแรง และการแคบลงของลานสายตา ความดัน CSF เริ่มต้นเฉลี่ยอาจสูงถึง 54.1 ซม.น้ำ (ช่วง 29-70 ซม.น้ำ) 1) 50% จะตาบอดตามกฎหมาย ทุกรายมีข้อบกพร่องของลานสายตาที่เหลืออยู่และฝ่อของประสาทตา 1) หาก MD พื้นฐานของ HVF น้อยกว่า -7 dB การมองเห็นไม่ฟื้นคืน 1)
อะเซตาโซลาไมด์เป็นยาตัวแรกที่มีประสิทธิภาพที่ได้รับการยืนยันสำหรับภาวะความดันในกะโหลกศีรษะสูงโดยไม่ทราบสาเหตุ แต่ห้ามใช้หากสาเหตุเกิดจากลิ่มเลือดในหลอดเลือดดำสมองเพราะอาจทำให้อาการแย่ลง จำเป็นต้องระบุสาเหตุก่อนและเลือกการรักษาตามสาเหตุที่แท้จริง นอกจากนี้ควรทราบว่ายานี้ไม่ครอบคลุมโดยประกันสุขภาพในญี่ปุ่น
การหยุดชะงักของการไหลของแอกซอนมีบทบาทสำคัญในการเกิดภาวะบวมน้ำที่จานประสาทตา
กลไกการหยุดชะงักของการไหลของแอกซอน:
พยาธิสรีรวิทยาของภาวะความดันในกะโหลกศีรษะสูงโดยไม่ทราบสาเหตุ: กลไกที่แน่ชัดยังไม่ทราบ เชื่อว่าเกี่ยวข้องกับความผิดปกติในการควบคุมพลศาสตร์ของน้ำไขสันหลัง ปัจจัยทางเมตาบอลิกและฮอร์โมน 2) การตีบของไซนัสหลอดเลือดดำก็ถูกเสนอว่าทำให้ความดันในไซนัสหลอดเลือดดำสูงขึ้นและการดูดซึมน้ำไขสันหลังลดลง ในช่วงไม่กี่ปีที่ผ่านมา ภาวะความดันในกะโหลกศีรษะสูงโดยไม่ทราบสาเหตุกำลังได้รับการยอมรับว่าเป็นโรคเมตาบอลิกทั่วร่างกายที่มีพื้นฐานจากความผิดปกติในการควบคุมแอนโดรเจน 1)
ภาวะความดันในกะโหลกศีรษะสูงที่เกี่ยวข้องกับความผิดปกติของหลอดเลือดแดงและดำ (กลไกที่พบได้ยาก): ความผิดปกติของหลอดเลือดแดงและดำ (AVM) ที่ยังไม่แตกสามารถทำให้เกิดความดันในกะโหลกศีรษะสูงและบวมน้ำที่จานประสาทตาโดยไม่มีเลือดออกหรือภาวะน้ำคั่งในสมอง 3) กลไกที่เสนอรวมถึงการระบายที่ผิดปกติเนื่องจากการเปลี่ยนหลอดเลือดดำเปลือกสมองเป็นหลอดเลือดแดง → ความดันชีพจรในช่องใต้อะแร็กนอยด์เพิ่มขึ้น → ผลต่อการดูดซึมน้ำไขสันหลังกลับ และมีรายงานผู้ป่วย 26 รายในการทบทวนวรรณกรรม 3)
การใส่ขดลวดในโพรงเลือดดำขวาง (TSS) ได้รับรายงานว่าเป็นการรักษาที่ปลอดภัยและมีประสิทธิภาพในการจัดการภาวะความดันในกะโหลกศีรษะสูงโดยไม่ทราบสาเหตุ 4)
Waser และคณะ (2021) รายงาน TSS ในกรณี papilledema (ชายอายุ 52 ปี) ที่มีภาวะสมองส่วนเนื้อเยื่อโป่งเข้าไปในโพรงเลือดดำดูรา (BHDVS) 4) หกเดือนหลังใส่ขดลวด พบว่าภาวะ papilledema หายไปอย่างชัดเจน และความต่างของความดันในโพรงเลือดดำกลับสู่ปกติ (32 mmHg → 12 mmHg, ความต่าง >15 mmHg → 5 mmHg)
Ghorbani และคณะ (2025) รายงานการอุดหลอดเลือดภายในหลอดเลือดในผู้ป่วย AVM ที่ยังไม่แตก 4 รายที่มีความดันในกะโหลกศีรษะสูงและ papilledema 3) ภายในหนึ่งเดือนหลังการรักษา papilledema ทั้งสองข้างหายไป และในกรณีที่อุดหลอดเลือดได้สมบูรณ์ ไม่จำเป็นต้องปรับยา ในกรณีที่ 1 (ชายอายุ 35 ปี) ความดันเริ่มต้นจากการเจาะน้ำไขสันหลัง 38 cmH2O → 1 สัปดาห์หลังอุดหลอดเลือด 28 cmH2O → 1 เดือน 21 cmH2O และยืนยันว่า papilledema หายไป
ภาวะความดันในกะโหลกศีรษะสูงโดยไม่ทราบสาเหตุกำลังถูกมองว่าเป็นโรคเมตาบอลิกทั่วร่างกายที่แยกจากโรคอ้วน 1) การทดลองแบบสุ่มมีกลุ่มควบคุม (IIH Weight Trial, JAMA Neurol 2021) ที่เปรียบเทียบการผ่าตัดลดน้ำหนักกับการแทรกแซงควบคุมน้ำหนักในชุมชนแสดงให้เห็นประสิทธิผลของการผ่าตัดลดน้ำหนัก 1) การวิจัยเกี่ยวกับการรักษาแบบใหม่ที่มุ่งเป้าไปที่ความผิดปกติของการควบคุมแอนโดรเจนกำลังดำเนินอยู่ 1) และการเสริมสร้างหลักฐานสำหรับการแทรกแซงทางศัลยกรรมก็เป็นลำดับความสำคัญเช่นกัน 1) การระบุปัจจัยเพิ่มเติมของสาเหตุ ความผิดปกติ และการรักษาที่เหมาะสมที่สุดสำหรับภาวะความดันในกะโหลกศีรษะสูงโดยไม่ทราบสาเหตุเป็นหัวข้อวิจัยในอนาคต 2)
Bonelli L, Menon V, Arnold AC, Mollan SP. Managing idiopathic intracranial hypertension in the eye clinic. Eye. 2024;38:2472-2481.
Toshniwal SS, Kinkar J, Chadha Y, et al. Idiopathic intracranial hypertension: a comprehensive review. Cureus. 2024;16(3):e56256.
Ghorbani M, Griessenauer CJ, Wipplinger C, et al. Intracranial hypertension and papilledema secondary to an unruptured arteriovenous malformation: review of the literature. Neuroradiol J. 2025;38(4):387-393.
Waser B, Wood HM, Mews P, Lalloo S. Transverse sinus stenting for treatment of papilloedema secondary to a large brain herniation into a dural venous sinus with associated tectal plate lesion: case report and literature review. Interv Neuroradiol. 2021;27(6):756-762.