ภาวะลิ่มเลือดอุดตันในหลอดเลือดดำสมองและไซนัสดูรา (CVST) เป็นโรคหลอดเลือดสมองที่พบได้ยาก คิดเป็น 0.5–3% ของโรคหลอดเลือดสมองทั้งหมด
อาการปวดศีรษะเป็นอาการที่พบบ่อยที่สุด (88.8%) และอาจเป็นอาการเดียวที่แสดง
ความดันในกะโหลกศีรษะที่เพิ่มขึ้นทำให้เกิด papilledema, เห็นภาพซ้อน และสูญเสียการมองเห็น ชั่วคราว จักษุแพทย์อาจเป็นผู้วินิจฉัยโรคเป็นคนแรก
MRI/MRV เป็นการตรวจภาพที่มีความไวสูงสุดในการระบุ CVST และแนะนำให้ทำในผู้ป่วยที่มี papilledema
การรักษาแนวแรกคือการให้ยาต้านการแข็งตัวของเลือดด้วย heparin น้ำหนักโมเลกุลต่ำ (LMWH) ซึ่งไม่ได้ห้ามใช้แม้ในกรณีที่มีเลือดออกในกะโหลกศีรษะร่วมด้วย
การพยากรณ์โรคทางสายตาขึ้นอยู่กับความรวดเร็วในการลดความดันเส้นประสาทตา ความผิดปกติทางการมองเห็น จากการรักษาที่ล่าช้าอาจไม่สามารถฟื้นคืนได้
ผู้ป่วย 79% หายเป็นปกติ แต่ CVST ที่เกี่ยวข้องกับ COVID-19 มีอัตราการเสียชีวิตสูงถึง 39%
ภาวะลิ่มเลือดอุดตันในหลอดเลือดดำสมองและไซนัสดูรา (Cerebral Venous and Dural Sinus Thrombosis; CVST) คือลิ่มเลือดในระบบระบายเลือดดำของสมอง ซึ่งเป็นโรคหลอดเลือดสมองชนิดที่พบได้ยาก ผู้ป่วยบางรายมาพบจักษุแพทย์ด้วยอาการหลักคือ papilledema และความผิดปกติทางการมองเห็น จากความดันในกะโหลกศีรษะ (ICP) ที่สูงขึ้น
ภูมิหลังทางประวัติศาสตร์ : ในปี ค.ศ. 1825 Ribes MF รายงานผู้ป่วยรายแรกในชายอายุ 45 ปี (ปวดศีรษะ ชัก เพ้อ; การชันสูตรพบลิ่มเลือดใน superior sagittal sinus และ transverse sinus) ในปี ค.ศ. 1828 Abercrombie รายงาน CVST หลังคลอดรายแรก (หญิงอายุ 25 ปี 2 สัปดาห์หลังคลอดปกติ มีอาการปวดศีรษะและชัก)
ระบาดวิทยา มีดังนี้:
อุบัติการณ์ : 0.5–3% ของโรคหลอดเลือดสมองทั้งหมด, 0.5–1.0% ของโรคหลอดเลือดสมองทั้งหมด3) อุบัติการณ์รายปี : ประมาณ 5 ต่อล้านคน (มีรายงานสูงถึง 15.72) )อายุและเพศ : พบมากในผู้ใหญ่วัยหนุ่มสาวอายุต่ำกว่า 50 ปี และพบมากในผู้หญิง (เนื่องจากปัจจัยเสี่ยงจากฮอร์โมน)การศึกษาหลัก : การศึกษาแบบหลายศูนย์ในอิตาลี (706 ราย), การศึกษานานาชาติเรื่องลิ่มเลือดในหลอดเลือดดำสมองและไซนัสดูรา (ISCVDST, 624 ราย)
ทั้งนี้ CVST ที่เกี่ยวข้องกับ COVID-19 มีลักษณะทางประชากรที่แตกต่างจาก CVST ทั่วไป โดยพบในผู้ชาย 56% และอายุเฉลี่ย 51.8±18.2 ปี2)
Q
CVST เป็นโรคที่พบได้ยากเพียงใด?
A
คิดเป็น 0.5–3% ของโรคหลอดเลือดสมองทั้งหมด โดยมีอุบัติการณ์ประมาณ 5 รายต่อ 100,000 คนต่อปี และจัดเป็นโรคหายาก อย่างไรก็ตาม อัตราการตรวจพบเพิ่มขึ้นเนื่องจากความก้าวหน้าทางการถ่ายภาพระบบประสาท และจำเป็นต้องให้ความสนใจเป็นพิเศษในหญิงสาวและหญิงตั้งครรภ์
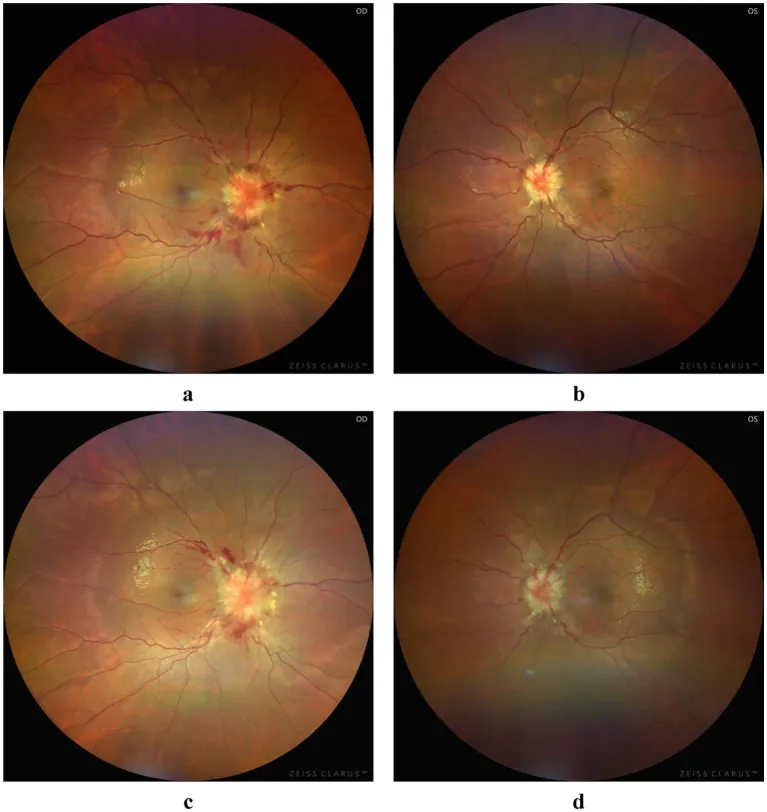
???????????????? Ligang Jiang et al. Atypical bilateral papilledema during the puerperium: a case report. Frontiers in Medicine. 2025 Jul 4; 12:1636933. Figure 1. PM
CI D: PMC12271223. License: CC BY.
???????????????????????????????????????????????????????????????????????????????
จากข้อมูลของผู้ป่วย 624 รายในการศึกษา ISCVDST ความถี่ของอาการหลักที่ผู้ป่วยรับรู้ได้แสดงไว้ด้านล่าง
อาการ ความถี่ ปวดศีรษะ 88.8% ชัก 39.3% อัมพาตครึ่งซีกเล็กน้อย 37.2% การเปลี่ยนแปลงของสภาพจิต 22% ความผิดปกติทางการพูด 19.1% ความบกพร่องทางการมองเห็น 13.2% ภาพซ้อน 13.5% ซึม/โคม่า 13.9% การสูญเสียความรู้สึก 5.4%
ลักษณะของแต่ละอาการมีดังนี้
ปวดศีรษะ : อาการที่พบบ่อยที่สุด อาจเป็นอาการเดียวที่แสดง มี CVST ที่ไม่มีอาการปวดศีรษะในผู้สูงอายุและผู้ชายด้วยความผิดปกติทางการมองเห็น : อาจเกิดปรากฏการณ์ทางสายตาคล้ายไมเกรน (เห็นแสงสี จุดบอด มองเห็นไม่ชัดร่วมกับเส้นหยักแนวตั้ง)ตามัวชั่วคราว การมองเห็น ชั่วคราวนานไม่กี่วินาที เกิดจาก papilledema เนื่องจากความดันในกะโหลกศีรษะสูงหูอื้อตามชีพจร : เกิดขึ้นร่วมกับความดันในกะโหลกศีรษะสูงชัก : มีลักษณะเด่นคือพบบ่อย (ประมาณ 40%) เมื่อเทียบกับโรคหลอดเลือดสมองชนิดหลอดเลือดแดง (ประมาณ 6%)
Papilledema : พบใน 28.3% ของ CVST สัมพันธ์โดยตรงกับความดันในกะโหลกศีรษะสูง การตรวจด้วย ophthalmoscope พบหัวประสาทตาแดง และบวมทั้งสองข้าง ขอบหัวประสาทตาไม่ชัด เส้นเลือดดำจอตาขยาย การตรวจ fluorescein angiography พบการรั่วของสีจากหัวประสาทตา OCT พบความหนาของชั้นเส้นใยประสาทเพิ่มขึ้น หมายเหตุ: ในตาที่มีฝ่อของประสาทตาจาก papilledema ก่อนหน้านี้ ไม่สามารถแยกแยะความดันในกะโหลกศีรษะสูงได้แม้ไม่มี papilledemaอัมพาตเส้นประสาทสมองคู่ที่ 6 (abducens nerve palsy): ทำให้เห็นภาพซ้อน เป็นสัญญาณที่ไม่เฉพาะเจาะจงของความดันในกะโหลกศีรษะสูง ยืนยันอัมพาตของเส้นประสาทคู่ที่ 6 ทั้งสองข้างด้วยการทดสอบภาพซ้อน Hemianopsia เหมือนกันทั้งสองข้าง : เกิดจากสมองกลีบท้ายทอยขาดเลือดจากหลอดเลือดดำการเต้นของหลอดเลือดดำ : พบใน 90% ของคนปกติ หากยืนยันว่ามีการเต้นของหลอดเลือดดำ สามารถแยกแยะความดันในกะโหลกศีรษะสูงได้
Q
อาการที่พบบ่อยที่สุดใน CVST คืออะไร?
A
ปวดศีรษะพบบ่อยที่สุด (88.8% ใน ISCVST) และอาจเป็นอาการเดียว ความผิดปกติทางการมองเห็น พบ 13.2% และเห็นภาพซ้อน 13.5% ซึ่งอาจเป็นสาเหตุให้มาพบจักษุแพทย์ กรณีที่มีเพียงปวดศีรษะมักถูกมองข้าม ดังนั้นจึงสำคัญที่จะตรวจอวัยวะรับภาพในผู้ป่วยที่สงสัยว่ามีความดันในกะโหลกศีรษะสูง
สาเหตุของ CVST เกี่ยวข้องกับปัจจัยเสี่ยงต่างๆ ที่สัมพันธ์กับสามกลุ่มของ Virchow (ภาวะเลือดคั่ง การเปลี่ยนแปลงส่วนประกอบของเลือด การเปลี่ยนแปลงผนังหลอดเลือด) ประมาณ 12.5% ไม่ทราบสาเหตุ (idiopathic)
เกี่ยวข้องกับฮอร์โมน
การตั้งครรภ์และระยะหลังคลอด : ไตรมาสที่สามของการตั้งครรภ์และเดือนแรกหลังคลอดมีความเสี่ยงสูงมาก อัตราการเสียชีวิตของ CVST ที่เกี่ยวข้องกับการตั้งครรภ์อยู่ที่ 5–30%3)
ยาคุมกำเนิดชนิดรับประทาน : ปัจจัยเสี่ยงหลักที่พบบ่อยในผู้หญิง
การบำบัดด้วยฮอร์โมนทดแทน : การเพิ่มการแข็งตัวของเลือดจากยาเอสโตรเจน
แนวโน้มการเกิดลิ่มเลือด
ภาวะลิ่มเลือดอุดตันง่ายทางพันธุกรรม : การกลายพันธุ์ของแฟกเตอร์ V Leiden, การขาด antithrombin III, การขาดโปรตีน C/S
กลุ่มอาการแอนไทฟอสโฟไลปิด : ผลบวกของแอนติบอดีต่อฟอสโฟไลปิดและแอนติคาร์ดิโอไลปิน
โรคเลือด : ภาวะเม็ดเลือดแดงมาก, มะเร็งเม็ดเลือดขาว, ภาวะเกล็ดเลือดสูง, PNH, ภาวะโลหิตจางจากการขาดธาตุเหล็ก, กลุ่มอาการเนฟโฟรติก
โรคทางระบบ : SLE , granulomatosis with polyangiitis, โรคเบห์เซ็ต, ซาร์คอยโดซิส
การติดเชื้อ การอักเสบ และอื่นๆ
การติดเชื้อ : การติดเชื้อรอบเยื่อหุ้มสมอง, การติดเชื้อ COVID-19 การติดเชื้อระบบประสาทส่วนกลางคิดเป็น 2.1% ของผู้ป่วย CVST ทั้งหมด แต่เป็นปัจจัยพยากรณ์โรคที่ไม่ดี3)
โรคลำไส้อักเสบ : ความเสี่ยง VTE ในผู้ป่วย IBD โดยรวมประมาณ 3.4 เท่า และ 8.4 เท่าในช่วงที่มีอาการกำเริบ (กลุ่มตัวอย่าง 13,756 ราย)5) อุบัติการณ์โดยประมาณของ CVST ใน IBD อยู่ที่ 1.3–6.4%5)
ยาบางชนิด : แอนโดรเจน, ดานาโซล, ลิเธียม, วิตามินเอ, IVI G, อินฟลิซิแมบ
อื่นๆ : โรคอ้วน, ความดันในกะโหลกศีรษะต่ำ, ที่สูง, ภาวะเลือดแข็งตัวง่ายในมะเร็ง
สำหรับ CVST ในเด็ก L-asparaginase และคอร์ติโคสเตียรอยด์ ที่ใช้ในเคมีบำบัดสำหรับมะเร็งเม็ดเลือดขาวชนิดลิมโฟบลาสติกเฉียบพลัน (ALL) เป็นความเสี่ยงต่อการเกิดลิ่มเลือด 4) โรคอ้วนก็เป็นปัจจัยเสี่ยงอิสระในเด็ก 4)
สำหรับ CVST ที่เกี่ยวข้องกับ COVID-19 ภาวะลิ่มเลือดอุดตันในหลอดเลือดดำ (VTE) เกิดขึ้นในผู้ป่วย ICU 22.7% และผู้ป่วยที่ไม่ใช่ ICU 7.9% โดยมีอุบัติการณ์ของ CVST ที่เกี่ยวข้องกับ COVID-19 รายงานอยู่ที่ 0.3–0.5% 2) ระยะเวลาเฉลี่ยจนถึงการวินิจฉัย CVST คือ 15.6 ± 23.7 วันนับจากเริ่มมีอาการ COVID-19 2) และความเสี่ยงของ CVST ยังคงอยู่นาน 2 สัปดาห์หลังการติดเชื้อ
Q
มีความเสี่ยงในการเกิด CVST หลังการติดเชื้อ COVID-19 หรือไม่?
A
อุบัติการณ์ของ CVST ที่เกี่ยวข้องกับ COVID-19 คือ 0.3–0.5% โดยมีระยะเวลาเฉลี่ยจนถึงการเริ่มต้นคือ 15.6 วัน (ช่วงกว้าง) หลังจากเริ่มมีอาการ COVID-19 2) หากมีอาการปวดศีรษะ อาการทางสายตา หรืออาการชักหลังการติดเชื้อ COVID-19 จำเป็นต้องประเมินโดยคำนึงถึง CVST
MRI/MRV : การตรวจที่ไวที่สุดในการระบุ CVST MRV เหมาะสำหรับหญิงตั้งครรภ์ (ไม่รุกราน ไม่มีรังสี) 3) การเปลี่ยนแปลงสัญญาณ MRI ขึ้นอยู่กับอายุของลิ่มเลือด (ดูตารางด้านล่าง)CT/CTV : CT ศีรษะแบบไม่ฉีดสีมีความจำเพาะต่ำสำหรับ CVST โดยแสดงความผิดปกติเพียงประมาณ 30% เท่านั้น CTV จะถูกเพิ่มเมื่อไม่สามารถใช้ MRI/MRV ได้ เครื่องหมายเดลต่าว่าง (empty delta sign) (สามเหลี่ยมความหนาแน่นสูงที่ส่วนหลังของไซนัสซาจิตทัลส่วนบน) เป็นลักษณะเฉพาะที่รู้จักกันดีในกรณีที่สงสัย IIH (มี papilledema) แนะนำให้ทำทั้ง MRI และ MRV
ลักษณะการเปลี่ยนแปลงสัญญาณ MRI ตามช่วงเวลาแสดงไว้ด้านล่าง
ช่วงเวลา สัญญาณ T1 สัญญาณ T2 ระยะเฉียบพลัน (1–5 วัน) สัญญาณเท่ากัน สัญญาณต่ำ ระยะกึ่งเฉียบพลัน (6–15 วัน) สัญญาณสูง สัญญาณสูง หลังจาก 3 สัปดาห์ ไม่สม่ำเสมอ ไม่สม่ำเสมอ
การตรวจอวัยวะรับภาพภายใต้การขยายม่านตา : ยืนยันภาวะ papilledema ทั้งสองข้าง (แดง, บวม, ขอบไม่ชัด, เส้นเลือดดำจอตาขยาย)การตรวจลานสายตา การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน : ยืนยันการรั่วของสีจากจานประสาทตา .การตรวจ OCT การตรวจภาพซ้อน : ตรวจหาเส้นประสาทสมองคู่ที่ 6 อัมพาตทั้งสองข้าง.การวัดความดันน้ำไขสันหลัง : จำเป็นสำหรับการวินิจฉัยที่แน่นอน. ก่อนหน้านั้น ให้แยกโรครอยโรคที่กินเนื้อที่และภาวะน้ำคั่งในโพรงสมองด้วย CT/MRI.MRV : ประเมินการตีบหรืออุดตันของไซนัสหลอดเลือดดำในสมอง.
การตรวจพื้นฐาน : CBC, CMP, PT/INR, aPTTการประเมินภาวะเลือดแข็งตัวมากเกิน : การกลายพันธุ์แฟกเตอร์ V ไลเดน, โปรตีน C/S, แอนติทรอมบิน III, แอนติบอดีต่อฟอสโฟลิปิด เป็นต้นD-dimer : เพิ่มขึ้นใน 96% ของผู้ป่วยหลอดเลือดดำไซนัสในสมองอุดตัน (CVST) ที่เกี่ยวข้องกับโควิด-19 ค่าเฉลี่ย 7.14±12.23 มก./ล.2) อย่างไรก็ตาม ไม่มีการตรวจทางคลินิกใดที่สามารถแยก CVST ออกได้ในระยะเฉียบพลันไฟบริโนเจน : เพิ่มขึ้นใน 50% ของผู้ป่วย CVST ที่เกี่ยวข้องกับโควิด-19 ค่าเฉลี่ย 4.71±1.93 ก./ล.2)
การวินิจฉัยแยกโรคหลัก ได้แก่ ภาวะความดันในกะโหลกศีรษะสูงไม่ทราบสาเหตุ (IIH ), เนื้องอกในกะโหลกศีรษะ, ฝีในสมอง, เลือดออกในเนื้อสมอง, โรคหลอดเลือดสมองขาดเลือด, เยื่อหุ้มสมองอักเสบร่วมกับสมองอักเสบ, สมองอักเสบจากภูมิคุ้มกันตนเอง, สมองอักเสบจากกลุ่มอาการพารานีโอพลาสติก , และโรคปลอกประสาทอักเสบเส้นประสาทตา (neuromyelitis optica) จะพิจารณา IIH ในผู้ป่วยที่มี papilledema หลังจากแยก CVST ออกแล้ว
เฮปารินน้ำหนักโมเลกุลต่ำ (LMWH) ฉีดใต้ผิวหนังปรับตามน้ำหนัก หรือเฮปารินทางหลอดเลือดดำปรับขนาดยาเป็นทางเลือกแรกในกรณีที่ไม่ซับซ้อน นิยมใช้ LMWH (ความเสี่ยงเลือดออกน้อยกว่าเฮปารินทางหลอดเลือดดำ)
เลือดออกในกะโหลกศีรษะที่เกี่ยวข้องกับ CVST ไม่ใช่ข้อห้ามเด็ดขาดในการใช้เฮปาริน ไม่มีหลักฐานชัดเจนเกี่ยวกับระยะเวลาการรักษาด้วยยาต้านการแข็งตัวของเลือด หลังจากระยะเฉียบพลัน
ในญี่ปุ่น การรักษาด้วยวาร์ฟารินใช้เป็นยาต้านการแข็งตัวของเลือดต่อเนื่อง
การรักษาด้วยยาต้านการแข็งตัวของเลือด อะเซตาโซลาไมด์ (ไดอะม็อกซ์ )การเจาะหลังส่วนเอวซ้ำๆ : ลดปริมาณน้ำไขสันหลัง ต้องหยุดยาต้านการแข็งตัวของเลือดระหว่างทำหัตถการการให้แมนนิทอล : ใช้สำหรับภาวะความดันในกะโหลกศีรษะสูงเฉียบพลัน
การผ่าตัดเปิดปลอกประสาทตา (ONSF) : พิจารณาในผู้ป่วย CVST ที่มีความดันในกะโหลกศีรษะสูงซึ่งล้มเหลวจากการรักษาทางยาและมีการมองเห็น แย่ลงการผันน้ำไขสันหลัง (การผ่าตัดต่อเชื่อมโพรงสมอง-ช่องท้อง หรือการผ่าตัดต่อเชื่อมไขสันหลังส่วนเอว-ช่องท้อง): มีข้อบ่งชี้เมื่อความดันในกะโหลกศีรษะสูงยังคงอยู่แม้จะได้รับการรักษาทางยาที่เหมาะสมและการระบายน้ำไขสันหลังทางเอวการละลายลิ่มเลือดทางหลอดเลือดและการนำลิ่มเลือดออกด้วยเครื่องมือ : ยังไม่มีบทบาทหลัก แต่พิจารณาในกรณีต่อไปนี้:
การเสื่อมสภาพทางระบบประสาทอย่างรุนแรงแม้ได้รับยาต้านการแข็งตัวของเลือด
ภาวะสมองตายจากหลอดเลือดดำที่ก่อให้เกิดภาวะเบียดเบียน
เลือดออกในสมองที่ทำให้เกิดความดันในกะโหลกศีรษะสูงที่ดื้อต่อการรักษา
การผ่าตัดเปิดกะโหลกศีรษะเพื่อลดความดันฉุกเฉิน : อาจทำในกรณีรุนแรงที่มีระดับความรู้สึกตัวลดลง 5) .
ในผู้ป่วยที่มีความดันในกะโหลกศีรษะสูง การติดตามการมองเห็น และลานสายตาอย่างใกล้ชิดเป็นสิ่งสำคัญ หากลดความดันในกะโหลกศีรษะได้ตั้งแต่เนิ่นๆ ภาวะ papilledema จะถูกดูดซึมอย่างรวดเร็วและผู้ป่วยฟื้นตัวโดยไม่มีความบกพร่องทางการมองเห็น หากการรักษาล่าช้าและมีความบกพร่องทางการมองเห็น เกิดขึ้น จะกลายเป็นภาวะที่ไม่สามารถกลับคืนได้
Q
สามารถให้การรักษาด้วยยาต้านการแข็งตัวของเลือดได้หรือไม่แม้จะมีเลือดออกในกะโหลกศีรษะร่วมกับภาวะลิ่มเลือดอุดตันในไซนัสหลอดเลือดดำสมอง?
A
เลือดออกในกะโหลกศีรษะที่เกี่ยวข้องกับภาวะลิ่มเลือดอุดตันในไซนัสหลอดเลือดดำสมองไม่ใช่ข้อห้ามเด็ดขาดสำหรับการรักษาด้วยเฮปาริน การรักษาด้วยยาต้านการแข็งตัวของเลือด อาจเป็นประโยชน์จากมุมมองของการปรับปรุงการอุดตันของการไหลเวียนเลือดดำและป้องกันการเลือดออกที่แย่ลง อย่างไรก็ตาม การประเมินโดยผู้เชี่ยวชาญตามสภาพของแต่ละบุคคลเป็นสิ่งจำเป็น
Q
การพยากรณ์โรคทางสายตาของภาวะลิ่มเลือดอุดตันในไซนัสหลอดเลือดดำสมองเป็นอย่างไร?
A
การฟื้นตัวสมบูรณ์เกิดขึ้นใน 79% ของกรณี การพยากรณ์โรคทางสายตาขึ้นอยู่กับความรวดเร็วในการลดความดันเส้นประสาทตา และด้วยการลดความดันในกะโหลกศีรษะตั้งแต่เนิ่นๆ ภาวะบวมน้ำของจานประสาทตา จะถูกดูดซึมอย่างรวดเร็วและการทำงานของสายตาจะคงอยู่ ในทางกลับกัน หากความผิดปกติของการทำงานของสายตาปรากฏขึ้นเนื่องจากการรักษาที่ล่าช้า จะกลายเป็นไม่สามารถฟื้นคืนได้ หากภาวะบวมน้ำของจานประสาทตา ไม่ดีขึ้นด้วยการรักษาทางหลอดเลือด ให้พิจารณาการผ่าตัดเปิดปลอกหุ้มเส้นประสาทตา
ในภาวะลิ่มเลือดอุดตันในไซนัสหลอดเลือดดำสมอง ลิ่มเลือดมักก่อตัวที่รอยต่อของหลอดเลือดดำสมองและไซนัสหลอดเลือดดำขนาดใหญ่ ไซนัสหลอดเลือดดำดูรามีแกรนูเลชันอะแรคนอยด์ (โครงสร้างที่ระบายน้ำไขสันหลังจากช่องใต้เยื่อหุ้มสมองชั้นกลางไปยังระบบหลอดเลือดดำทั่วร่างกาย) และการก่อตัวของลิ่มเลือดขัดขวางการระบายน้ำไขสันหลัง ทำให้ความดันในกะโหลกศีรษะเพิ่มขึ้น
ลำดับขั้นของกลไกการเกิดมีดังนี้:
การอุดตันของหลอดเลือดดำคอร์ติคัล → ความดันอุทกสถิตในหลอดเลือดดำและเส้นเลือดฝอยเพิ่มขึ้น → การทำลายด่านกั้นเลือด-สมอง → ภาวะบวมน้ำชนิดวาโซเจนิก → ความดันในกะโหลกศีรษะเพิ่มขึ้นอย่างต่อเนื่อง → การแตกของหลอดเลือดดำและเส้นเลือดฝอย, เลือดออก, การไหลเวียนเลือดสมองลดลง → ภาวะขาดเลือดและบวมน้ำชนิดไซโตทอกซิก
เนื่องจากระบบหลอดเลือดดำคอร์ติคัลมีความแปรปรวนทางกายวิภาค อาการทางคลินิกจึงขึ้นอยู่กับขนาด ขอบเขต ตำแหน่งของลิ่มเลือด และสภาพของทางเดินเลือดเสริม ในหลายกรณี ภาวะลิ่มเลือดอุดตันในไซนัสหลอดเลือดดำดูราและภาวะลิ่มเลือดอุดตันในหลอดเลือดดำคอร์ติคัลเกิดขึ้นพร้อมกัน
ชนิดความดันในกะโหลกศีรษะสูง
ความผิดปกติของแกรนูเลชันอะแรคนอยด์ : การคั่งของน้ำไขสันหลัง → การหยุดชะงักของการไหลของแอกซอน → ภาวะบวมน้ำของจานประสาทตา อาจแยกความแตกต่างจากภาวะความดันในกะโหลกศีรษะสูงโดยไม่ทราบสาเหตุได้ยาก
ชนิดกล้ามเนื้อหัวใจตายจากหลอดเลือดดำ
กล้ามเนื้อหัวใจตายของทางเดินเจนิคูโลแคลคารีน : โดยเฉพาะกล้ามเนื้อหัวใจตายจากหลอดเลือดดำในคอร์เทกซ์การมองเห็น ปฐมภูมิ → ภาวะตาบอดครึ่งซีกชนิดเดียวกัน เกิดจากการระบายเลือดดำของสมองกลีบท้ายทอยบกพร่อง
ชนิดทวารดูรา
ทวารหลอดเลือดแดง-ดำดูราทุติยภูมิ : เกิดขึ้นเป็นภาวะแทรกซ้อนระยะหลังของลิ่มเลือดในไซนัสหลอดเลือดดำสมอง ความดันในกะโหลกศีรษะสูงจากทวารหลอดเลือดแดง-ดำทำให้เกิดความบกพร่องทางการมองเห็น
ชนิดสมองเคลื่อน
สมองเคลื่อนจากกล้ามเนื้อตายขนาดใหญ่ของหลอดเลือดดำ : ผลจากก้อน → กล้ามเนื้อตายของหลอดเลือดแดงกลีบท้ายทอย → ความเสียหายจากการขาดเลือดต่อคอร์เทกซ์การเห็น กลไกที่รุนแรงที่สุด
กลไกของ papilledema : ความดันที่เพิ่มขึ้นในช่องใต้อะแร็กนอยด์รอบเส้นประสาทตา ทำให้เส้นประสาทตา ถูกกดทับ ส่งผลให้การไหลของแอกซอนหยุดชะงักและเกิดอาการบวมของจานประสาทตา
การทบทวนอย่างเป็นระบบ 43 รายโดย Panichpisal และคณะ (2022) แสดงให้เห็นว่า D-dimer, fibrinogen และผลิตภัณฑ์สลายไฟบรินเพิ่มขึ้นอย่างมีนัยสำคัญในลิ่มเลือดในไซนัสหลอดเลือดดำสมองที่เกี่ยวข้องกับ COVID-19 เมื่อเทียบกับกลุ่มควบคุมที่มีสุขภาพดี2) ปฏิสัมพันธ์ของ SARS-CoV-2 กับตัวรับ ACE ทำให้เกิดความผิดปกติของเยื่อบุผนังหลอดเลือด และพายุไซโตไคน์ที่เด่นชัดในสัปดาห์ที่สองของการติดเชื้อ被认为เพิ่มความเสี่ยงต่อการเกิดลิ่มเลือดในหลอดเลือดดำ
Tatsuoka และคณะ (2021) รายงานกรณีผู้หญิงอายุ 28 ปีที่เป็นโรคโครห์น เกิดลิ่มเลือดในไซนัสหลอดเลือดดำสมอง 5 วันหลังได้รับ infliximab ขนาดสูง (10 มก./กก.) ในรอบที่ 225) การลดลงของ TNF -α ในซีรัมจาก infliximab (แอนติบอดีต่อต้าน TNF -α) เชื่อว่าทำให้เกิดการเพิ่มขึ้นชดเชยของตัวรับ TNF -α ส่งผลให้เกิด “การสร้างลิ่มเลือดแบบขัดแย้ง” ปฏิกิริยาการให้ยาที่ปล่อยไซโตไคน์ → การรวมตัวของเกล็ดเลือด → การสร้างลิ่มเลือดคล้าย DIC ก็ถูกกล่าวถึงเป็นกลไกเช่นกัน ผู้ป่วยฟื้นตัวสมบูรณ์หลังการผ่าตัดเปิดกะโหลกศีรษะลดความดันฉุกเฉินและการใช้ LMWH
ผลลัพธ์ของลิ่มเลือดในไซนัสหลอดเลือดดำสมองที่เกี่ยวข้องกับ COVID-19 : การทบทวนขนาดใหญ่เปิดเผยดังนี้
ในการทบทวน 43 รายโดย Panichpisal และคณะ (2022) อัตราการเสียชีวิตของลิ่มเลือดในไซนัสหลอดเลือดดำสมองที่เกี่ยวข้องกับ COVID-19 คือ 39% ซึ่งใกล้เคียงกับอัตราการเสียชีวิตของลิ่มเลือดในไซนัสหลอดเลือดดำสมองก่อนการระบาดใหญ่ (4%) และอัตราการเสียชีวิตที่เกี่ยวข้องกับ COVID-19 ของโรคหลอดเลือดสมองตีบจากหลอดเลือดแดง (38%)2) การเกี่ยวข้องของระบบหลอดเลือดดำสมองส่วนลึกสัมพันธ์กับการพยากรณ์โรคที่ไม่ดีอย่างมีนัยสำคัญ (ระบบหลอดเลือดดำผิวหนังสัมพันธ์กับผลลัพธ์ที่ดี) และผลลัพธ์ที่ดี (mRS ≤ 2) มีเพียง 52% เท่านั้น 44% ของกรณีลิ่มเลือดในไซนัสหลอดเลือดดำสมองที่เกี่ยวข้องกับ COVID-19 มีปัจจัยเสี่ยงต่อการเกิดลิ่มเลือดอยู่ก่อนแล้ว ซึ่งบ่งชี้ว่า COVID-19 อาจเผยให้เห็นความโน้มเอียงที่ซ่อนอยู่
การปรับปรุงแนวทางปฏิบัติทางคลินิก : คำชี้แจงทางวิทยาศาสตร์ของ AHA 2024 เรื่อง “การวินิจฉัยและการจัดการภาวะลิ่มเลือดอุดตันในหลอดเลือดดำสมอง: คำชี้แจงทางวิทยาศาสตร์” (Saposnik et al., Stroke 2024; 55:e77-90) ได้รับการเผยแพร่ และกำลังมีการพัฒนาแนวทางการวินิจฉัยและการจัดการล่าสุด
ความยากในการทำนายภาวะลิ่มเลือดอุดตันที่เกี่ยวข้องกับ IFX : มีรายงานว่าเวลาที่เกิดลิ่มเลือดอุดตันหลังการให้ IFX ตั้งแต่ครั้งแรกถึงครั้งที่ 33 และตั้งแต่ 30 นาทีถึง 4 สัปดาห์หลังการให้5) ซึ่งเป็นที่ยอมรับมากขึ้นว่าเป็นภาวะแทรกซ้อนที่ยากต่อการทำนายด้วยการประเมินความเสี่ยงมาตรฐาน
Dakay K, Cooper J, Bloomfield J, et al. Cerebral venous sinus thrombosis in COVID-19 infection: a case series and review of the literature. J Stroke Cerebrovasc Dis. 2021;30(1):105434.
Panichpisal K, Ruff I, Singh M, et al. Cerebral venous sinus thrombosis associated with coronavirus disease 2019: case report and review of the literature. Neurologist. 2022;27(5):253-262.
He J, He Y, Qin Y, et al. Pregnancy-related intracranial venous sinus thrombosis secondary to cryptococcal meningoencephalitis: a case report and literature review. BMC Infect Dis. 2024;24(1):1155.
Liu J, Yang C, Zhang Z, Li Y. Cerebral venous sinus thrombosis in a young child with acute lymphoblastic leukemia: a case report and literature review. J Int Med Res. 2021;49(1):300060520986291.
Tatsuoka J, Igarashi T, Kajimoto R, et al. High-dose-infliximab-associated cerebral venous sinus thrombosis: a case report and review of the literature. Intern Med. 2021;60(17):2677-2681.
Wang Z, Xia H, Fan F, et al. Survival of community-acquired Bacillus cereus sepsis with venous sinus thrombosis in an immunocompetent adult man: a case report and literature review. BMC Infect Dis. 2023;23(1):213.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต