脑静脉和硬脑膜窦血栓形成(CVST)是一种罕见的脑血管疾病,占所有脑卒中的0.5%–3%。
头痛是最常见的症状(88.8%),也可能是唯一的首发症状。
颅内压增高可导致视乳头水肿 、复视 和一过性视力 障碍,眼科可能是诊断的起点。
MRI/MRV是识别CVST最敏感的影像学检查,对于有视乳头水肿 的患者,建议进行这两项检查。
首选治疗是低分子肝素(LMWH)抗凝,即使合并颅内出血也不是禁忌。
视力 预后取决于视神经 减压的及时性,治疗延迟可能导致不可逆的视力 损害。79%的患者可完全恢复,但COVID-19相关CVST的死亡率高达39%。
脑静脉和硬脑膜窦血栓形成(CVST)是脑静脉回流系统中的血栓,是一种罕见的脑卒中类型。部分患者因颅内压(ICP)增高导致的视乳头水肿 和视力 障碍而就诊于眼科。
历史背景 :1825年,Ribes MF报告了首例病例,患者为45岁男性(头痛、癫痫、谵妄;尸检证实上矢状窦和横窦血栓)。1828年,Abercrombie报告了首例产褥期CVST(一名25岁女性,在无并发症分娩后2周出现头痛和癫痫)。
流行病学 如下:
发病率 :占所有脑卒中的0.5%–3%,占所有脑血管疾病的0.5%–1.0%3) 年发病率 :约每百万人5例(有报告高达每百万人15.7例2) )年龄与性别 :多见于50岁以下的年轻人,女性多于男性(由于激素特有的风险因素)主要研究 :意大利多中心研究(706例)、国际脑静脉及硬脑膜静脉窦血栓研究(ISCVDST,624例)
值得注意的是,COVID-19相关的CVST中男性占56%,平均年龄51.8±18.2岁,与传统CVST的人口统计学特征不同2) 。
Q
CVST有多罕见?
A
占所有脑卒中的0.5%~3%,年发病率约为每10万人5例,属于罕见病。然而,随着神经影像学的发展,识别率有所提高,在年轻女性和孕产妇中尤其需要注意。
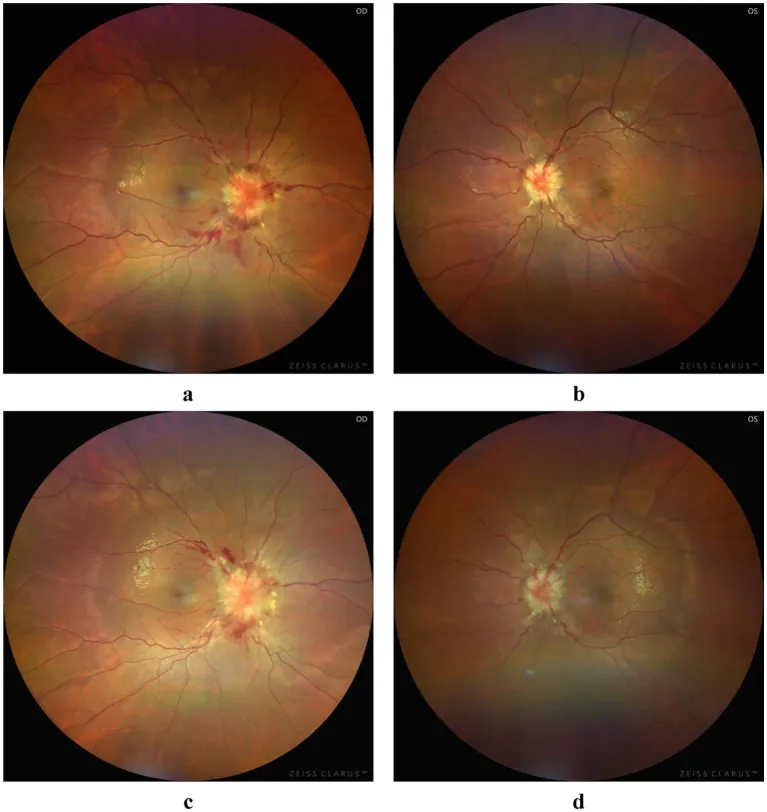
???????????????? Ligang Jiang et al. Atypical bilateral papilledema during the puerperium: a case report. Frontiers in Medicine. 2025 Jul 4; 12:1636933. Figure 1. PM
CI D: PMC12271223. License: CC BY.
???????????????????????????????????????????????????????????????????????????????
基于ISCVDST中624例患者的数据,主要自觉症状的频率如下所示。
症状 频率 头痛 88.8% 癫痫发作 39.3% 不全麻痹 37.2% 精神状态改变 22% 失语症 19.1% 视力 障碍13.2% 复视 13.5% 昏迷/昏睡 13.9% 感觉缺失 5.4%
各症状的特点如下。
头痛 :最常见的症状。有时是唯一的表现症状。老年人和男性中可能存在无头痛的CVST。视觉障碍 :可能出现偏头痛 样视觉现象(彩色闪光、暗点、与垂直波浪线相关的视野模糊)。一过性视力 模糊 :持续数秒的短暂视力 丧失。由颅内压增高引起的视乳头水肿 所致。搏动性耳鸣 :伴随颅内压增高出现。癫痫发作 :与动脉性卒中(约6%)相比,发生率更高(约40%),具有特征性。
视乳头水肿 充血 、肿胀,边界模糊,视网膜 静脉扩张。荧光眼底造影可见视乳头染料渗漏。光学相干断层扫描 (OCT )可检测到神经纤维层厚度异常。注意,既往有视乳头水肿 导致的视神经萎缩 眼,即使无视乳头水肿 也不能排除颅内压增高。外展神经麻痹 复视 。复像检查可确认双侧外展神经麻痹 。同向偏盲 静脉搏动 :90%的正常人可见静脉搏动。如果观察到静脉搏动,可判断无颅内压增高。
Q
CVST最常见的症状是什么?
A
头痛最为常见(ISCVDST中占88.8%),有时是唯一的表现症状。视觉障碍占13.2%,复视 占13.5%,可能成为就诊眼科的原因。仅表现为头痛时尤其容易漏诊,对于怀疑颅内压增高的患者,积极进行眼底检查 非常重要。
CVST的病因涉及与Virchow三联征(血流淤滞、血液成分改变、血管壁异常)相关的多种危险因素。约12.5%为原因不明的特发性。
激素相关
妊娠与产褥期 :妊娠第三孕期和产后一个月风险尤其高。妊娠相关CVST的死亡率为5–30%3) 。
口服避孕药 :女性中常见的主要危险因素。
激素替代疗法 :雌激素制剂导致凝血功能亢进。
血栓形成倾向
遗传性血栓形成倾向 :Factor V Leiden突变、抗凝血酶III缺乏、蛋白C/S缺乏。
抗磷脂抗体综合征 :抗磷脂抗体和抗心磷脂抗体阳性。
血液疾病 :红细胞增多症、白血病、血小板增多症、PNH、缺铁性贫血、肾病综合征。
全身性疾病 :SLE 、肉芽肿性多血管炎 、白塞病 、结节病 。
感染、炎症及其他
感染 :脑膜旁感染、COVID-19感染。中枢神经系统感染占所有CVST病例的2.1%,但为预后不良因素3) 。
炎症性肠病 :IBD患者的总体VTE风险约为3.4倍,发作时为8.4倍(13,756例队列)5) 。IBD中CVST的估计发生率为1.3–6.4%5) 。
特定药物 :雄激素、达那唑、锂剂、维生素A、IVI G、英夫利西单抗 。
其他 :肥胖、低颅压、高海拔、癌症中的高凝状态。
儿童CVST :急性淋巴细胞白血病(ALL)化疗中使用的L-天冬酰胺酶和皮质类固醇 会增加血栓形成风险4) 。肥胖也是儿童的独立危险因素4) 。
COVID-19相关CVST :ICU住院患者中22.7%、非ICU住院患者中7.9%发生静脉血栓栓塞症(VTE),COVID-19相关CVST的发生率报告为0.3%~0.5%2) 。从COVID-19发病到CVST诊断的平均时间为15.6±23.7天2) ,感染后2周内CVST发病风险持续存在。
Q
COVID-19感染后是否有发生CVST的风险?
A
COVID-19相关CVST的发生率为0.3%~0.5%,发病平均时间为COVID-19发病后15.6天(范围较大)2) 。COVID-19感染后出现头痛、视觉症状或癫痫发作时,应考虑CVST的评估。
MRI/MRV :识别CVST最敏感的检查。MRV对孕妇最合适(无创、无辐射)3) 。MRI信号变化取决于血栓的时期(见下表)。CT/CTV :平扫头部CT对CVST特异性低,仅约30%显示异常。当MRI/MRV不可用时,可加做CTV。空三角征 (上矢状窦后部的高密度三角形)是特征性表现。疑似IIH (有视乳头水肿 ):建议同时进行MRI和MRV。
不同时期的MRI信号变化特征如下所示。
时期 T1信号 T2信号 急性期(1~5天) 等信号 低信号 亚急性期(6~15天) 高信号 高信号 3周后 不规则 不规则
散瞳 眼底检查 视乳头水肿 (发红、肿胀、边界不清、视网膜 静脉扩张)。视野检查 同向偏盲 。评估与静脉梗死引起的枕叶病变的关系。荧光眼底血管造影 :确认视乳头染料渗漏。OCT检查 复视 检查外展神经麻痹 。脑脊液压力测量 :确诊所需。之前需行CT/MRI排除占位性病变和脑积水。MRV :评估脑静脉窦狭窄或闭塞。
基本检查 :全血细胞计数(CBC)、综合代谢面板(CMP)、PT/INR、aPTT高凝状态评估 :因子V Leiden突变、蛋白C/S、抗凝血酶III、抗磷脂抗体等D-二聚体 :在96%的COVID-19相关CVST中升高。平均7.14±12.23 mg/L2) 。但急性期没有实验室检查可以排除CVST。纤维蛋白原 :在50%的COVID-19相关CVST中升高。平均4.71±1.93 g/L2) 。
主要鉴别诊断包括特发性颅内压增高 (IIH )、颅内肿瘤、脑脓肿、脑出血、缺血性卒中、脑膜脑炎、自身免疫性脑炎、副肿瘤性脑炎和视神经脊髓炎 。在伴有视乳头水肿 的患者中排除CVST后,考虑IIH 。
**体重调整的皮下低分子肝素(LMWH)**或剂量调整的静脉肝素是一线治疗。
在无并发症的病例中,首选LMWH(出血风险低于静脉肝素)。
CVST相关的颅内出血不是肝素的绝对禁忌症 。急性期后抗凝治疗的持续时间尚无明确证据。
在日本,华法林治疗作为长期抗凝治疗。
抗凝治疗 :减少静脉回流的血栓性闭塞,改善ICP升高。乙酰唑胺 (Diamox)连续腰椎穿刺 :减少脑脊液量。操作期间需中断抗凝治疗。甘露醇给药 :用于急性颅内压增高。
视神经 鞘开窗术(ONSF)视力 下降的颅内压增高CVST患者,可考虑此手术。脑脊液分流术 (脑室腹腔分流术、腰腹腔分流术):适用于适当内科治疗和腰椎引流后颅内压仍持续增高的情况。血管内溶栓和机械取栓 :尚未发挥主要作用,但在以下情况可考虑:
抗凝治疗下出现严重神经功能恶化
引起占位效应的静脉梗死
引起难治性颅内压增高的脑内出血
紧急去骨瓣减压术 :可能用于意识水平下降的重症病例 5) 。
对于颅内压增高患者,密切监测视力 和视野非常重要。如果早期降低颅内压,视乳头水肿 会迅速消退,视功能可无损伤恢复。如果治疗延迟出现视功能损害,则变为不可逆。
Q
CVST伴颅内出血时能否进行抗凝治疗?
A
CVST相关的颅内出血不是肝素治疗的绝对禁忌证。从改善静脉回流阻塞和防止出血加重的角度来看,抗凝治疗可能被认为是有益的。然而,必须由专科医生根据个体情况进行判断。
Q
CVST的视觉预后如何?
A
总体79%的患者可获得完全恢复。视觉预后取决于视神经 减压的及时性;早期降低ICP可使视乳头水肿 迅速消退,保护视功能。另一方面,如果因治疗延迟出现视功能障碍,则变为不可逆。如果血管治疗后视乳头水肿 无改善,应考虑ONSF。
在CVST中,血栓最常形成于脑静脉与大静脉窦的交汇处。硬脑膜静脉窦包含蛛网膜颗粒(将CSF从蛛网膜下腔引流至全身静脉系统的结构),血栓形成阻碍CSF引流,导致ICP升高。
发病机制级联如下。
皮质静脉闭塞 → 静脉和毛细血管静水压升高 → 血脑屏障(BBB)破坏 → 血管源性水肿 → ICP持续升高 → 静脉和毛细血管破裂出血、脑灌注降低 → 缺血和细胞毒性水肿
由于皮质静脉系统解剖变异较大,临床表现取决于血栓的大小、范围、部位和侧支循环状态。在许多情况下,硬脑膜窦血栓和皮质静脉血栓同时发生。
ICP升高型
蛛网膜颗粒功能障碍 :CSF滞留 → 轴浆流停滞 → 视乳头水肿 。有时难以与特发性颅内高压(IIH )鉴别。
静脉梗死型
膝状体-距状沟通路梗死 :尤其是初级视觉皮层的静脉梗死 → 同向偏盲 。由枕叶静脉回流障碍引起。
硬膜瘘型
继发性硬脑膜动静脉瘘 :作为CVST的晚期并发症发生。动静脉瘘引起的颅内压增高导致视力 障碍。
脑疝型
巨大静脉梗死引起的脑疝 :占位效应→枕叶动脉梗死→视觉皮层的缺血性损伤。这是最严重的机制。
视乳头水肿 的机制视神经 周围蛛网膜下腔压力升高,压迫视神经 ,导致轴浆流停滞,形成视乳头水肿 。
Panichpisal等人(2022年)对43例病例的系统评价显示,COVID-19相关CVST中D-二聚体、纤维蛋白原和纤维蛋白降解产物较健康对照组显著升高2) 。SARS-CoV-2与ACE受体的相互作用导致内皮损伤,以及感染第二周明显的细胞因子风暴,被认为会增加VTE风险。
Tatsuoka等人(2021年)报告了一例28岁女性克罗恩病患者,在大剂量英夫利西单抗 (IFX)(10 mg/kg)第22个周期给药后第5天发生CVST5) 。IFX(抗TNF -α抗体)给药导致血清TNF -α降低,引起TNF -α受体的代偿性上调,从而产生“矛盾性血栓形成”。输液反应引起的细胞因子释放→血小板聚集→DIC样血栓形成也被认为是机制之一。患者经紧急去骨瓣减压术和低分子肝素治疗后完全康复。
COVID-19相关CVST的结局 ,通过大规模综述已明确如下。
Panichpisal等人(2022年)对43例病例的综述报告,COVID-19相关CVST的死亡率为39%,与大流行前CVST(4%)和动脉缺血性卒中的COVID-19相关死亡率(38%)相似2) 。深部脑静脉系统的受累与预后不良显著相关(浅表静脉系统与良好结局相关),良好结局(mRS≤2)仅为52%。44%的COVID-19相关CVST存在既往血栓风险因素,提示COVID-19可能使既存易感因素显现。
诊疗指南更新 :AHA 2024年发布的《脑静脉血栓的诊断和管理:科学声明》(Saposnik等,Stroke 2024; 55:e77-90)已公布,最新的诊断和管理指南正在制定中。
IFX相关血栓的预测困难性 :据报道,IFX给药后血栓发生时间从第1次到第33次给药不等,给药后30分钟至4周不等5) ,作为标准风险评估难以预测的并发症,认识正在提高。
Dakay K, Cooper J, Bloomfield J, et al. Cerebral venous sinus thrombosis in COVID-19 infection: a case series and review of the literature. J Stroke Cerebrovasc Dis. 2021;30(1):105434.
Panichpisal K, Ruff I, Singh M, et al. Cerebral venous sinus thrombosis associated with coronavirus disease 2019: case report and review of the literature. Neurologist. 2022;27(5):253-262.
He J, He Y, Qin Y, et al. Pregnancy-related intracranial venous sinus thrombosis secondary to cryptococcal meningoencephalitis: a case report and literature review. BMC Infect Dis. 2024;24(1):1155.
Liu J, Yang C, Zhang Z, Li Y. Cerebral venous sinus thrombosis in a young child with acute lymphoblastic leukemia: a case report and literature review. J Int Med Res. 2021;49(1):300060520986291.
Tatsuoka J, Igarashi T, Kajimoto R, et al. High-dose-infliximab-associated cerebral venous sinus thrombosis: a case report and review of the literature. Intern Med. 2021;60(17):2677-2681.
Wang Z, Xia H, Fan F, et al. Survival of community-acquired Bacillus cereus sepsis with venous sinus thrombosis in an immunocompetent adult man: a case report and literature review. BMC Infect Dis. 2023;23(1):213.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。