腦靜脈和硬腦膜靜脈竇血栓症(CVST)是一種罕見的腦血管疾病,占所有腦中風的0.5%–3%。
頭痛是最常見的症狀(88.8%),也可能是唯一的表現症狀。
顱內壓升高可導致視乳頭水腫 、複視 和暫時性視力 障礙,眼科可能是診斷的起點。
MRI/MRV是識別CVST最敏感的影像學檢查,對於有視乳頭水腫 的患者,建議進行這兩項檢查。
首選治療是低分子肝素(LMWH)抗凝治療,即使合併顱內出血也不是禁忌。
視覺預後取決於視神經 減壓的及時性,治療延遲可能導致不可逆的視力 損害。
79%的患者可完全恢復,但COVID-19相關CVST的死亡率高達39%。
腦靜脈和硬腦膜靜脈竇血栓症(CVST)是腦靜脈回流系統中的血栓,是一種罕見的腦中風類型。部分患者因顱內壓(ICP)升高導致的視乳頭水腫 和視力 障礙而就診於眼科。
歷史背景 :1825年,Ribes MF報告了首例病例,患者為45歲男性(頭痛、癲癇、譫妄;屍檢證實上矢狀竇和橫竇血栓)。1828年,Abercrombie報告了首例產褥期CVST(一名25歲女性,在無併發症分娩後2週出現頭痛和癲癇)。
流行病學 如下:
發生率 :占所有腦中風的0.5%–3%,占所有腦血管疾病的0.5%–1.0%3) 年發生率 :約每百萬人5例(有報告高達每百萬人15.7例2) )年齡與性別 :多見於50歲以下的年輕人,女性多於男性(由於荷爾蒙特有的風險因素)主要研究 :義大利多中心研究(706例)、國際腦靜脈及硬腦膜靜脈竇血栓研究(ISCVDST,624例)
值得注意的是,COVID-19相關的CVST中男性佔56%,平均年齡51.8±18.2歲,與傳統CVST的人口統計學特徵不同2) 。
Q
CVST有多罕見?
A
佔所有腦中風的0.5%~3%,年發生率約為每10萬人5例,屬於罕見疾病。然而,隨著神經影像學的進步,辨識率有所提高,在年輕女性和孕產婦中尤其需要注意。
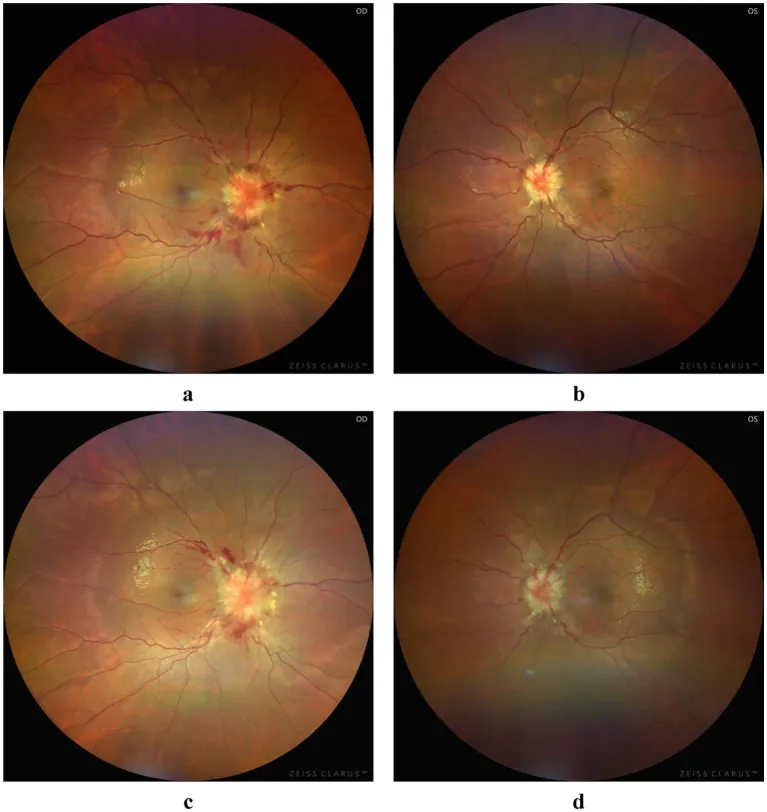
???????????????? Ligang Jiang et al. Atypical bilateral papilledema during the puerperium: a case report. Frontiers in Medicine. 2025 Jul 4; 12:1636933. Figure 1. PM
CI D: PMC12271223. License: CC BY.
???????????????????????????????????????????????????????????????????????????????
基於ISCVDST中624例患者的數據,主要自覺症狀的頻率如下所示。
症狀 頻率 頭痛 88.8% 癲癇發作 39.3% 不全麻痺 37.2% 精神狀態改變 22% 失語症 19.1% 視力 障礙13.2% 複視 13.5% 昏迷/昏睡 13.9% 感覺缺損 5.4%
各症狀的特點如下。
頭痛 :最常見的症狀。有時是唯一的表現症狀。老年人和男性中可能存在無頭痛的CVST。視覺障礙 :可能出現偏頭痛 樣視覺現象(彩色閃光、暗點、與垂直波浪線相關的視野模糊 )。暫時性視力 模糊 :持續數秒的短暫視力 喪失。由顱內壓增高引起的視乳頭水腫 所致。搏動性耳鳴 :伴隨顱內壓增高出現。癲癇發作 :與動脈性腦中風(約6%)相比,發生率更高(約40%),具有特徵性。
視乳頭水腫 充血 、腫脹,邊界模糊,視網膜 靜脈擴張。螢光眼底造影可見視乳頭染料滲漏。光學同調斷層掃描 (OCT )可檢測到神經纖維層厚度異常。注意,既往有視乳頭水腫 導致的視神經萎縮 眼,即使無視乳頭水腫 也不能排除顱內壓增高。外展神經麻痺 (第六腦神經麻痺):作為顱內壓增高的非定位體徵,引起複視 。複像檢查可確認雙側外展神經麻痺。同向偏盲 :伴隨枕葉靜脈梗塞出現。靜脈搏動 :90%的正常人可見靜脈搏動。如果觀察到靜脈搏動,可判斷無顱內壓增高。
Q
CVST最常見的症狀是什麼?
A
頭痛最為常見(ISCVDST中占88.8%),有時是唯一的表現症狀。視覺障礙占13.2%,複視 占13.5%,可能成為就診眼科的原因。僅表現為頭痛時尤其容易漏診,對於懷疑顱內壓增高的患者,積極進行眼底檢查 非常重要。
CVST的病因涉及與Virchow三聯徵(血流淤滯、血液成分改變、血管壁異常)相關的多種危險因子。約12.5%為原因不明的特發性。
荷爾蒙相關
妊娠與產褥期 :妊娠第三孕期和產後一個月風險尤其高。妊娠相關CVST的死亡率為5–30%3) 。
口服避孕藥 :女性中常見的主要危險因子。
荷爾蒙替代療法 :雌激素製劑導致凝血功能亢進。
血栓形成傾向
遺傳性血栓形成傾向 :Factor V Leiden突變、抗凝血酶III缺乏、蛋白C/S缺乏。
抗磷脂抗體症候群 :抗磷脂抗體和抗心磷脂抗體陽性。
血液疾病 :紅血球增多症、白血病、血小板增多症、PNH、缺鐵性貧血、腎病症候群。
全身性疾病 :SLE 、肉芽腫性多血管炎 、貝賽特氏症、類肉瘤病 。
感染、發炎及其他
感染 :腦膜旁感染、COVID-19感染。中樞神經系統感染佔所有CVST病例的2.1%,但為預後不良因子3) 。
發炎性腸道疾病 :IBD患者的總體VTE風險約為3.4倍,發作時為8.4倍(13,756例隊列)5) 。IBD中CVST的估計發生率為1.3–6.4%5) 。
特定藥物 :雄激素、達那唑、鋰劑、維生素A、IVI G、英夫利西單抗 。
其他 :肥胖、低顱內壓、高海拔、癌症中的高凝狀態。
兒童CVST :急性淋巴芽球性白血病(ALL)化療中使用的L-天門冬醯胺酶和皮質類固醇 會增加血栓形成風險4) 。肥胖也是兒童的獨立危險因子4) 。
COVID-19相關CVST :ICU住院患者中22.7%、非ICU住院患者中7.9%發生靜脈血栓栓塞症(VTE),COVID-19相關CVST的發生率報告為0.3%~0.5%2) 。從COVID-19發病到CVST診斷的平均時間為15.6±23.7天2) ,感染後2週內CVST發病風險持續存在。
Q
COVID-19感染後是否有發生CVST的風險?
A
COVID-19相關CVST的發生率為0.3%~0.5%,發病平均時間為COVID-19發病後15.6天(範圍較大)2) 。COVID-19感染後出現頭痛、視覺症狀或癲癇發作時,應考慮CVST的評估。
MRI/MRV :識別CVST最敏感的檢查。MRV對孕婦最合適(無創、無輻射)3) 。MRI訊號變化取決於血栓的時期(見下表)。CT/CTV :平掃頭部CT對CVST特異性低,僅約30%顯示異常。當MRI/MRV不可用時,可加做CTV。空三角徵 (上矢狀竇後部的高密度三角形)是特徵性表現。疑似IIH (有視乳頭水腫 ):建議同時進行MRI和MRV。
不同時期的MRI訊號變化特徵如下所示。
時期 T1訊號 T2訊號 急性期(1~5天) 等訊號 低訊號 亞急性期(6~15天) 高信號 高信號 3週後 不規則 不規則
散瞳 眼底檢查 視乳頭水腫 (發紅、腫脹、邊界不清、視網膜 靜脈擴張)。視野檢查 螢光眼底血管攝影 OCT檢查 複視 檢查腦脊髓液壓力測量 :確診所需。之前需進行CT/MRI排除佔位性病變和腦積水。MRV :評估腦靜脈竇狹窄或閉塞。
基本檢查 :CBC、CMP、PT/INR、aPTT高凝血狀態評估 :第V因子萊登突變、蛋白質C/S、抗凝血酶III、抗磷脂抗體等D-二聚體 :在96%的COVID-19相關CVST中升高。平均7.14±12.23 mg/L2) 。但急性期沒有實驗室檢查可以排除CVST。纖維蛋白原 :在50%的COVID-19相關CVST中升高。平均4.71±1.93 g/L2) 。
主要鑑別診斷包括特發性顱內壓增高 (IIH )、顱內腫瘤、腦膿瘍、腦出血、缺血性腦中風、腦膜腦炎、自體免疫性腦炎、副腫瘤性腦炎和視神經脊髓炎 。在伴有視乳頭水腫 的患者中排除CVST後,考慮IIH 。
**體重調整的皮下低分子肝素(LMWH)**或劑量調整的靜脈肝素是第一線治療。
在無併發症的病例中,首選LMWH(出血風險低於靜脈肝素)。
CVST相關的顱內出血不是肝素的絕對禁忌症 。急性期後抗凝血治療的持續時間尚無明確證據。
在日本,華法林治療作為長期抗凝血治療。
抗凝血治療 :減少靜脈回流的血栓性阻塞,改善ICP升高。乙醯唑胺 (Diamox)連續腰椎穿刺 :減少腦脊髓液量。操作期間需中斷抗凝血治療。甘露醇給藥 :用於急性顱內壓升高。
視神經 鞘開窗術(ONSF)視力 下降的顱內壓升高CVST患者,可考慮此手術。腦脊髓液分流術 (腦室腹腔分流術、腰腹腔分流術):適用於適當內科治療和腰椎引流後顱內壓仍持續升高的情況。血管內溶栓和機械取栓 :尚未發揮主要作用,但在以下情況可考慮:
抗凝血治療下出現嚴重神經功能惡化
引起質量效應的靜脈梗塞
引起難治性顱內壓升高的腦內出血
緊急減壓顱骨切除術 :可能用於意識程度下降的重症病例 5) 。
對於顱內壓升高患者,密切監測視力 和視野非常重要。如果早期降低顱內壓,視乳頭水腫 會迅速消退,視功能可無損傷恢復。如果治療延遲出現視功能損害,則變為不可逆。
Q
CVST合併顱內出血時,能否進行抗凝血治療?
A
CVST相關的顱內出血並非肝素治療的絕對禁忌症。從改善靜脈回流阻塞和防止出血惡化的角度來看,抗凝血治療可能被認為是有益的。然而,必須由專科醫師根據個別情況進行判斷。
Q
CVST的視覺預後如何?
A
整體79%的患者可獲得完全恢復。視覺預後取決於視神經 減壓的及時性;早期降低ICP可使視乳頭水腫 迅速消退,保護視功能。另一方面,如果因治療延遲出現視功能障礙,則變成不可逆。如果血管治療後視乳頭水腫 無改善,應考慮ONSF。
在CVST中,血栓最常形成於腦靜脈與大靜脈竇的交會處。硬腦膜靜脈竇包含蛛網膜顆粒(將CSF從蛛網膜下腔引流至全身靜脈系統的結構),血栓形成阻礙CSF引流,導致ICP升高。
發病機制級聯如下。
皮質靜脈閉塞 → 靜脈和毛細血管靜水壓升高 → 血腦屏障(BBB)破壞 → 血管源性水腫 → ICP持續升高 → 靜脈和毛細血管破裂出血、腦灌流降低 → 缺血和細胞毒性水腫
由於皮質靜脈系統解剖變異較大,臨床表現取決於血栓的大小、範圍、部位和側支循環狀態。在許多情況下,硬腦膜竇血栓和皮質靜脈血栓同時發生。
ICP升高型
蛛網膜顆粒功能障礙 :CSF滯留 → 軸漿流停滯 → 視乳頭水腫 。有時難以與特發性顱內高壓(IIH )鑑別。
靜脈梗塞型
膝狀體-距狀溝路徑梗塞 :尤其是初級視覺皮層的靜脈梗塞 → 同向偏盲。由枕葉靜脈回流障礙引起。
硬膜瘻型
繼發性硬腦膜動靜脈瘻 :作為CVST的晚期併發症發生。動靜脈瘻引起的顱內壓升高導致視力 障礙。
腦疝型
巨大靜脈梗塞引起的腦疝 :佔位效應→枕葉動脈梗塞→視覺皮層的缺血性損傷。這是最嚴重的機制。
視乳頭水腫 的機制視神經 周圍蜘蛛膜下腔壓力升高,壓迫視神經 ,導致軸漿流停滯,形成視乳頭水腫 。
Panichpisal等人(2022年)對43例病例的系統性回顧顯示,COVID-19相關CVST中D-二聚體、纖維蛋白原和纖維蛋白降解產物較健康對照組顯著升高2) 。SARS-CoV-2與ACE受體的相互作用導致內皮損傷,以及感染第二週明顯的細胞激素風暴,被認為會增加VTE風險。
Tatsuoka等人(2021年)報告了一例28歲女性克隆氏症患者,在大劑量英夫利昔單抗(IFX)(10 mg/kg)第22個週期給藥後第5天發生CVST5) 。IFX(抗TNF -α抗體)給藥導致血清TNF -α降低,引起TNF -α受體的代償性上調,從而產生「矛盾性血栓形成」。輸注反應引起的細胞激素釋放→血小板聚集→DIC樣血栓形成也被認為是機制之一。患者經緊急減壓顱骨切除術和低分子量肝素治療後完全康復。
COVID-19相關CVST的預後 ,透過大規模綜述已明確如下。
Panichpisal等人(2022年)對43例病例的綜述報告,COVID-19相關CVST的死亡率為39%,與大流行前CVST(4%)和動脈缺血性中風的COVID-19相關死亡率(38%)相似2) 。深部腦靜脈系統的受累與預後不良顯著相關(表淺靜脈系統與良好預後相關),良好預後(mRS≤2)僅為52%。44%的COVID-19相關CVST存在既存血栓風險因子,提示COVID-19可能使既存易感因素顯現。
診療指引更新 :AHA 2024年發布的「腦靜脈血栓的診斷與管理:科學聲明」(Saposnik等,Stroke 2024; 55:e77-90)已公布,最新的診斷與管理指引正在制定中。
IFX相關血栓的預測困難性 :據報導,IFX給藥後血栓發生時間從第1次到第33次給藥不等,給藥後30分鐘至4週不等5) ,作為標準風險評估難以預測的併發症,認知正在提高。
Dakay K, Cooper J, Bloomfield J, et al. Cerebral venous sinus thrombosis in COVID-19 infection: a case series and review of the literature. J Stroke Cerebrovasc Dis. 2021;30(1):105434.
Panichpisal K, Ruff I, Singh M, et al. Cerebral venous sinus thrombosis associated with coronavirus disease 2019: case report and review of the literature. Neurologist. 2022;27(5):253-262.
He J, He Y, Qin Y, et al. Pregnancy-related intracranial venous sinus thrombosis secondary to cryptococcal meningoencephalitis: a case report and literature review. BMC Infect Dis. 2024;24(1):1155.
Liu J, Yang C, Zhang Z, Li Y. Cerebral venous sinus thrombosis in a young child with acute lymphoblastic leukemia: a case report and literature review. J Int Med Res. 2021;49(1):300060520986291.
Tatsuoka J, Igarashi T, Kajimoto R, et al. High-dose-infliximab-associated cerebral venous sinus thrombosis: a case report and review of the literature. Intern Med. 2021;60(17):2677-2681.
Wang Z, Xia H, Fan F, et al. Survival of community-acquired Bacillus cereus sepsis with venous sinus thrombosis in an immunocompetent adult man: a case report and literature review. BMC Infect Dis. 2023;23(1):213.
開啟下方的 AI 助手,並將複製的內容貼到聊天欄。