視神經炎

視神經脊髓炎譜系疾病(NMOSD)
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是視神經脊髓炎譜系疾病(NMOSD)?
Section titled “1. 什麼是視神經脊髓炎譜系疾病(NMOSD)?”視神經脊髓炎譜系疾病(NMOSD)是一種中樞神經系統的發炎性、抗體介導的自體免疫疾病。以前稱為Devic病,長期以來被視為多發性硬化(MS)的一種亞型。然而,2004年發現針對水通道蛋白4(AQP4)的自體抗體(AQP4-IgG)後,它被確立為一種獨立的疾病實體。
歷史背景:1870年,Sir Thomas Clifford Allbutt首次描述了脊髓炎與視神經受累之間的關聯。後續研究認識到它是一種不同於MS的疾病,現在以NMOSD這一綜合概念來理解。
流行病學如下:
- 發生率:AQP4陽性NMOSD的估計年發生率為每百萬人0.4-7.3例1)
- 性別比例:男女比約為1:9,女性顯著佔優。
- 發病年齡:主要好發於中年(40
60歲),高峰在3545歲。 - 種族:在非裔和亞裔人群中較常見1)
- 與懷孕的關聯:約20%~47%的女性在懷孕期間或分娩/流產後1年內首次發病。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”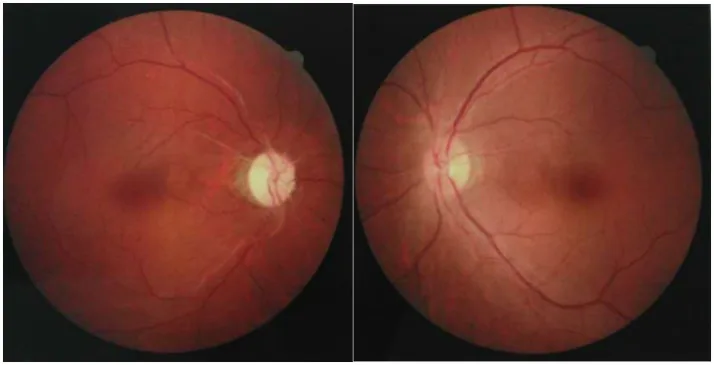
NMOSD的症狀因受影響部位而異。
- 急劇視力下降:主要症狀之一。特徵是對類固醇治療抵抗。
- 眼痛:伴隨視神經炎,約半數病例出現。
- 色覺異常:典型表現為紅色飽和度下降。
- 視野缺損:不僅限於中心暗點,還可出現水平偏盲、雙顳側偏盲或同向偏盲,因為病變可延伸至視交叉和視束。
- 感覺障礙和截癱:脊髓炎導致的運動和感覺障礙。
- 膀胱直腸障礙:脊髓炎相關的自律神經障礙
- 頑固性打嗝、噁心嘔吐:最後區病變的特徵性症狀
- 眼球運動障礙:由腦幹病變引起
- 嗜睡症(猝睡症樣):由間腦/下視丘病變引起
發病初期可能出現類流感症狀(發燒、肌肉痛、頭痛)。
脊髓炎
LETM(長節段橫貫性脊髓炎):連續病變累及3個或以上椎體節段。約85%的AQP4+ NMOSD患者在急性脊髓炎時出現。
完全性脊髓症候群:累及運動、感覺和自律神經三條路徑。
嚴重功能障礙:超過30%的患者在發作最低點依賴輪椅。37-44%的AQP4+ NMOSD患者最終需要助行器。
最後區症候群
頑固性打嗝:持續數天至數週,對常規止吐藥無反應。
噁心和嘔吐:由於最後區缺乏血腦屏障,AQP4-IgG容易直接到達該部位。
NMOSD的核心診斷發現:無法解釋的頑固性打嗝應積極懷疑NMOSD。
NMOSD的視神經炎更嚴重、雙側性、復發率高,視力預後差。在AQP4+ NMOSD中,60-69%的患者至少一隻眼永久性視力障礙低於20/200。此外,它容易累及視交叉,導致雙顳側偏盲等多種視野缺損,這也是與MS的區別。
3. 病因和風險因素
Section titled “3. 病因和風險因素”NMOSD的確切病因尚未完全闡明。自身免疫耐受喪失被認為是根本原因。
主要風險因素如下:
- 女性:男女比例約為1:9,女性占絕對優勢
- 種族:亞洲人和非洲人發病風險較高
- 合併自體免疫性疾病:系統性紅斑狼瘡(SLE)、乾燥症、重症肌無力等
- NMOSD患者中10-30%合併乾燥症。兒童病例也有報導5)
- 與重症肌無力的合併發生率為2~3%1)
- 惡性腫瘤(副腫瘤性NMOSD):估計3~5%的NMOSD為副腫瘤性2)3)
- 已有乳癌、肺癌、卵巢畸胎瘤等的報告3)
- 有假說認為腫瘤內AQP4表現會誘發自體免疫反應2)
- 畸胎瘤相關NMOSD多見於年輕女性(平均年齡32.7歲)2)
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”診斷標準(2015年國際共識)
Section titled “診斷標準(2015年國際共識)”AQP4-IgG陽性NMOSD的診斷標準需滿足以下三項:
- 至少1個核心臨床特徵
- AQP4-IgG陽性(使用最佳檢測方法)
- 排除其他診斷
AQP4-IgG陰性或未檢測的NMOSD診斷標準需滿足以下四項:
- 至少2個核心臨床特徵(其中1個必須是視神經炎、LETM或最後區症候群)
- 空間多發性
- 符合額外的MRI要求
- 排除其他診斷
**主要臨床特徵(6項)**如下:
- 視神經炎
- 急性脊髓炎
- 最後區症候群(頑固性打嗝、噁心嘔吐)
- 急性腦幹症候群
- 症狀性猝睡症/急性間腦症候群
- 症狀性大腦症候群
下表顯示主要抗體檢測方法的比較。
| 檢測方法 | 敏感度 | 特異度 | 備註 |
|---|---|---|---|
| CBA(細胞基礎檢測法) | 69.7~100% | 85.8~100% | 建議方法 |
| ELISA法 | 略遜於CBA | 略遜於CBA | 日本健保給付 |
- AQP4-IgG:對NMOSD具疾病特異性。建議在急性發作時及免疫抑制治療開始前檢測1)
- CBA(細胞基礎檢測法):目前推薦的檢測方法。ELISA的偽陽性率據稱是CBA的5倍1)
- MOG-IgG:約30%的AQP4-IgG陰性NMOSD患者呈陽性1)
- 腦脊髓液寡克隆帶(OCB):NMOSD中陽性率低(10~20%),MS中為88%。陰性結果提示NMOSD1)
- 腦脊髓液白血球計數:>50/μL、嗜中性球或嗜酸性球的存在是區分NMOSD與MS的線索
- 臨界閃爍頻率(CFF):用於評估視神經炎活動性,NMOSD中降低
影像診斷(MRI)
Section titled “影像診斷(MRI)”- 脊髓MRI:LETM最具特徵性。中央灰質為主。伴隨脊髓腫脹、T1低信號、Gd顯影。約85%的AQP4+ NMOSD在急性脊髓炎時表現為LETM 1)
- 視神經MRI:必須使用脂肪抑制序列。雙側、長節段發炎(≥50%)為特徵。後部及視交叉受累是AQP4+ NMOSD的典型表現 1)
- 腦部MRI:可見最後區病變、第四腦室周圍腦幹病變、下視丘/第三腦室周圍病變、廣泛白質病變等
- NMOSD的特點:與MS不同,無症狀的新發T2病變罕見(3–13%)。通常不需要監測MRI 1)
- 多發性硬化症(MS)
- MOG抗體相關疾病(MOGAD)
- 急性瀰散性腦脊髓炎(ADEM)
- 全身性紅斑狼瘡
- 神經貝西氏症
- 在老年患者中,需與缺血性視神經病變、頸椎病性脊髓病變、脊髓梗塞、原發性中樞神經系統淋巴瘤鑑別
可以。即使AQP4-IgG陰性或未檢測,若滿足兩個以上核心臨床特徵、附加MRI要求,並排除其他疾病,仍可診斷NMOSD。此外,約30%的AQP4-IgG陰性病例MOG-IgG陽性,建議檢測兩種抗體。AQP4-IgG陰性病例中後期血清轉換者不足1%。
5. 標準治療
Section titled “5. 標準治療”第一線治療:類固醇脈衝療法
- 甲基培尼皮質醇1000mg/日靜脈點滴,連續3天
- 若視力無改善,間隔3-4天後考慮再次進行1個療程
- NMOSD的視神經炎對類固醇抗藥性高,若反應不足,應及早考慮下一步治療
第二線治療:血漿置換療法
在類固醇脈衝無效時實施。以下方法為選項。
- 單純血漿置換(PE):效果最強,但對身體傷害也最大
- 雙重膜過濾血漿置換(DFPP)
- 免疫吸附療法(IA):可選擇性清除抗體
效果順序為單純血漿置換 > 雙重膜過濾 > 免疫吸附。1個療程進行5-6次,治療後需住院直至體內IgG量恢復。請注意,對於「視神經炎」,可能不在保險給付範圍內,需向患者說明。
預防復發(維持治療)
Section titled “預防復發(維持治療)”在AQP4+ NMOSD中,首次發作後應及早開始維持治療1)。血漿置換後,通常轉為培尼皮質醇5-10mg/日加上硫唑嘌呤50-100mg/日。
證據等級高的生物製劑如下。
補體抑制劑
- 依庫珠單抗:900mg靜脈注射,每週1次×4次,然後1200mg每2週維持給藥1)
- 拉武利珠單抗:根據體重的負荷劑量(2,400–3,000 mg)→ 從第15天起每8週3,000–3,600 mg1)
B細胞清除療法
- 利妥昔單抗:375 mg/m² 靜脈注射,每週一次×4次,或1,000 mg×2次(間隔2週)→ 每6個月1,000 mg×2次1)
- 伊奈利珠單抗:300 mg 靜脈注射,間隔15天兩次→ 每6個月一次1)
IL-6受體抑制劑
- 薩特利珠單抗:120 mg 皮下注射,每4週一次1)
血漿置換療法是下一個選擇。可選擇單純血漿置換、雙重膜過濾血漿置換或免疫吸附。單純血漿置換被認為效果最好,但對身體負擔也較大。一個療程進行5–6次,治療後需要住院管理。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”NMOSD本質上是一種星形細胞病。發病機制如下。
抗體產生與血腦屏障(BBB)穿越
在外周,B細胞分化為分泌AQP4-IgG的漿母細胞。IL-6促進此分化並增強血腦屏障的通透性。最後區缺乏血腦屏障,可能成為AQP4-IgG進入中樞神經系統的途徑。
星狀膠細胞損傷的連鎖反應
AQP4-IgG與星狀膠細胞足突上高度表現的AQP4水通道結合,透過以下途徑導致星狀膠細胞損傷:
- 補體經典途徑活化:AQP4-IgG的Fc部分活化補體,形成膜攻擊複合物(MAC),直接損傷星狀膠細胞。
- 抗體依賴性細胞媒介的細胞毒性(ADCC):NK細胞和嗜中性球透過Fcγ受體損傷星狀膠細胞。
- C5a過敏毒素釋放:招募顆粒球(嗜中性球、嗜酸性球),導致繼發性軸突損傷和脫髓鞘1)。
與多發性硬化的病理差異
多發性硬化以CD8+ T細胞為核心,主要表現為白質脫髓鞘;而視神經脊髓炎譜系疾病中CD4+ T細胞參與更多,形成累及灰質和白質的壞死性病變。
分佈原因
AQP4通道在視神經、最後區和脊髓中分佈豐富,因此這些區域被選擇性靶向。
生物標誌物
- 血清GFAP:反映星狀膠細胞損傷,發作時升高。
- 血清神經絲輕鏈(NfL):反映軸突損傷,與發作嚴重程度相關1)。
涉及的細胞因子包括IL-6、IL-10、IL-17a、G-CSF、TNF-α和BAFF/APRIL。
7. 最新研究與未來展望(研究階段報告)
Section titled “7. 最新研究與未來展望(研究階段報告)”副腫瘤性NMOSD的機轉闡明與腫瘤篩檢
Section titled “副腫瘤性NMOSD的機轉闡明與腫瘤篩檢”估計3-5%的NMOSD為副腫瘤性。與卵巢畸胎瘤相關的病例已被特別詳細地研究。
Ikeguchi等人(2021)對6例卵巢畸胎瘤相關AQP4+ NMOSD進行了回顧2)。所有患者均為女性,平均發病年齡32.7歲(15-50歲)。6例中83%(5/6)出現噁心和嘔吐,83%腦脊髓液寡克隆區帶陽性,83%有背側腦幹病變。病理分析顯示,腫瘤內GFAP陽性神經組織中有AQP4免疫反應性和淋巴球浸潤,提示腫瘤內AQP4抗原呈遞觸發自體免疫反應。腫瘤切除後,60%(3/5)的病例AQP4-IgG轉為陰性。
Ding等人(2021)對43例副腫瘤性NMOSD進行了回顧3)。88.4%為女性,乳癌和肺癌是最常見的腫瘤類型。尤其強調50歲及以上NMOSD患者進行腫瘤篩檢的重要性。
即使年輕患者也建議進行包括畸胎瘤在內的腫瘤篩檢。
難治性病例的免疫吸附療法
Section titled “難治性病例的免疫吸附療法”對於對類固醇、血漿置換和利妥昔單抗等治療無效的難治性NMOSD,已有報導稱Protein-A免疫吸附療法(IA)有效。
Fan等人(2024)對一名35歲合併乾燥症候群且對類固醇脈衝和IVIG無反應的難治性NMOSD女性患者進行了三次Protein-A免疫吸附治療4)。一週內,視力障礙、截癱和本體感覺障礙顯著改善,並確認AQP4-IgG、IgA、IgG和IgM迅速下降。追蹤4年未觀察到復發或進展。
合併自體免疫性疾病病例的特徵
Section titled “合併自體免疫性疾病病例的特徵”NMOSD合併各種自體免疫性疾病的實際情況正逐漸明朗。
Zhu等人(2025)報告了一名11歲發病的14歲女性NMOSD病例5)。該患者AQP4-IgG陽性,病程中確診為原發性乾燥症候群。透過甲基潑尼松龍、IVIG以及從黴酚酸酯(MMF)轉換為他克莫司維持緩解。雖然成人NMOSD病例中有20-30%報告合併自體免疫性疾病,但該病例表明兒童病例中也可能存在這種合併症5)。
8. 參考文獻
Section titled “8. 參考文獻”- Cacciaguerra L, Flanagan EP. Updates in NMOSD and MOGAD Diagnosis and Treatment. Neurol Clin. 2024;42(1):77-114.
- Ikeguchi R, Shimizu Y, Shimomura A, et al. Paraneoplastic AQP4-IgG-Seropositive Neuromyelitis Optica Spectrum Disorder Associated With Teratoma: A Case Report and Literature Review. Neurol Neuroimmunol Neuroinflamm. 2021;8(5):e1045.
- Ding M, Lang Y, Cui L. AQP4-IgG positive paraneoplastic NMOSD: A case report and review. Brain Behav. 2021;11(9):e2282.
- Fan W, Chen X, Xiao P, et al. Protein-A immunoadsorption combined with immunosuppressive treatment in refractory primary Sjögren’s syndrome coexisting with NMOSD: a case report and literature review. Front Immunol. 2024;15:1429405.
- Zhu G-q, Hu R-x, Peng Y, et al. A Chinese girl with neuromyelitis optica spectrum disorder coexisting with primary Sjogren’s syndrome: a case report and literature review. Front Immunol. 2025;16:1559825.
