疾病特徵
發病年齡:20~50歲的青壯年
性別差異:男女比例約1:1。眼部病變在年輕男性中常較嚴重。
地域分布:絲綢之路沿線地區(地中海至中東至東亞)高發生率。
遺傳背景:HLA-B51陽性(約50%患者),HLA-A26也是獨立危險因子5)。

貝西氏症(Behçet病)是一種原因不明的難治性全身發炎疾病,表現為四大主症狀:口腔阿弗他潰瘍、眼部病變、外陰潰瘍和皮膚症狀。發炎呈急性一過性,但反覆復發是本病的特徵。好發於20~50歲的青壯年,男女比例約為1:1。葡萄膜炎見於約70%的男性患者和約45%的女性患者,年輕男性重症病例較多。
本病在地中海至中國、日本的絲路沿線地區高發。約50%患者HLA-B51陽性(一般人群15%)5),HLA-A26(A*2601)也被報導為獨立的風險等位基因。推測免疫遺傳易感性和環境因素參與發病。本病曾為高致盲性疾病,但目前免疫抑制劑和生物製劑的進步已降低了致盲率。
貝西氏症被登記為指定難治性疾病(第56號)8)。
疾病特徵
發病年齡:20~50歲的青壯年
性別差異:男女比例約1:1。眼部病變在年輕男性中常較嚴重。
地域分布:絲綢之路沿線地區(地中海至中東至東亞)高發生率。
遺傳背景:HLA-B51陽性(約50%患者),HLA-A26也是獨立危險因子5)。
4大主要症狀
貝赫切特病在所有葡萄膜炎中所佔比例逐年下降。2002年流行病學調查為6.2%(第3位),但2009年降至3.9%(第6位)5)。除了患者數量減少,也有病情輕症化的報告4)。
貝赫切特病是一種反覆發作的全身性炎症疾病,具有口腔阿弗他潰瘍、眼部症狀、外陰潰瘍和皮膚症狀四大主要症狀。病因不明,但推測與自體免疫機制有關。多見於絲綢之路沿線地區,遺傳背景(HLA-B51)和環境因素被認為與之相關。眼部病變尤為重要,若未適當治療可能導致失明。
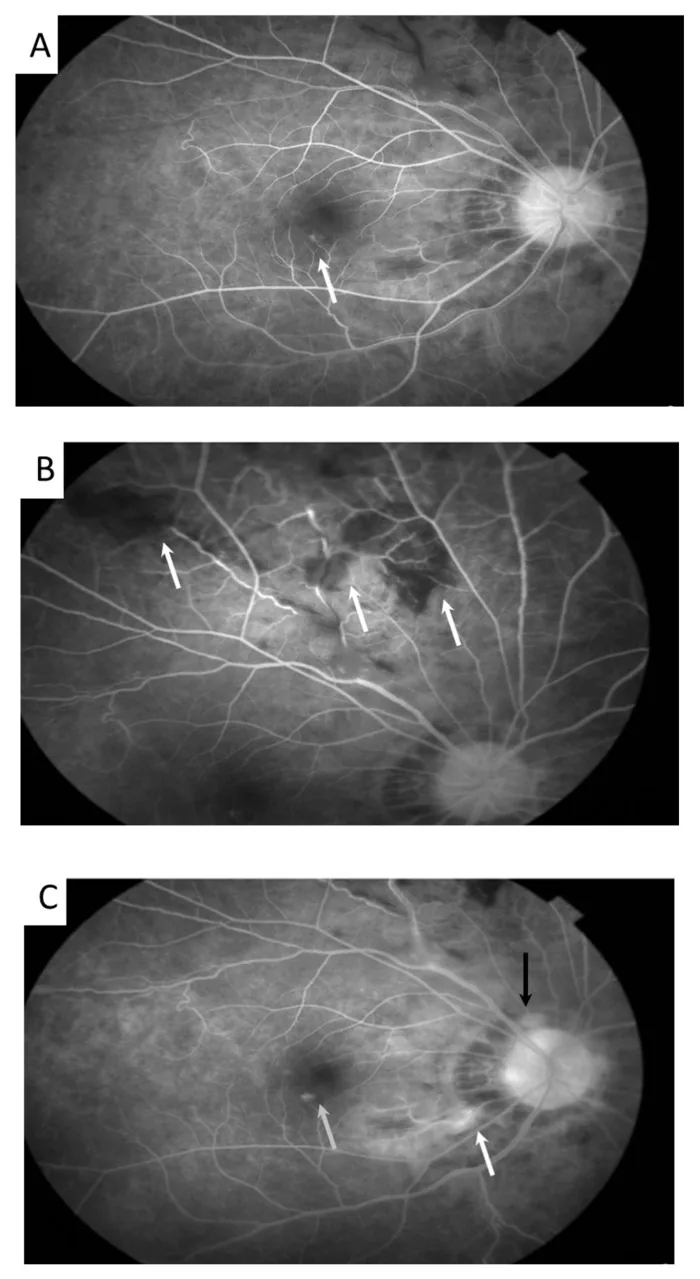
眼部自覺症狀包括發炎發作期出現霧視、視力下降、飛蚊症等。發炎常在不同時間反覆發作於單眼,最終約90%的病例累及雙眼。重症病例每月發作數次,輕症病例每年約發作一次,持續數年至十餘年。黃斑部局限性視網膜炎可反覆發作,導致不可逆的視力下降。
全身症狀主要包括口腔阿弗他潰瘍(約90%)、皮膚症狀(約75%)和外陰潰瘍(約50%)。口腔阿弗他潰瘍好發於舌、頰黏膜、唇、牙齦等部位,為周圍有紅暈的疼痛性潰瘍。本病中幾乎必發,常為首發症狀。潰瘍在10天內癒合不留疤痕,但反覆發作。
次要症狀包括無變形或僵直的關節炎、副睪炎、胃腸型貝西氏症(迴盲部潰瘍)、血管型貝西氏症(血管炎)和神經型貝西氏症(腦脊髓炎)。眼外症狀與眼部表現並不總是同步,因此除眼科觀察外,全身狀態的評估也很重要3)。
眼部症狀以下述兩者反覆發作性出現。
(1) 可伴有前房蓄膿的急性虹彩毛樣體炎。 (2) 瀰漫性玻璃體混濁、視網膜脈絡膜炎、視網膜血管炎。
眼發作早期及活動期所見:發作性眼發炎。細微的角膜後面沉著物、前房發炎細胞及前房蓄膿。前房內通常無纖維素滲出。不形成虹彩結節或隅角結節(非肉芽腫性)。後節表現為玻璃體混濁、視網膜滲出斑、出血,其特徵是相對較快(1~2週)消失3)。
晚期所見3):視網膜脈絡膜萎縮、視網膜血管白線化、視神經盤蒼白 → 導致嚴重視功能下降。
貝西氏症的前房蓄膿以嗜中性球浸潤為主,故流動性好,形成乾淨的水平液平。其特徵是隨體位變動容易移動,與黏稠的HLA-B27相關葡萄膜炎的前房蓄膿不同3)。角膜後面沉著物呈微塵樣,表現為非肉芽腫性。
視網膜葡萄膜炎急性惡化時,可見玻璃體混濁、視網膜血管炎、白色視網膜滲出斑及出血。白色滲出斑是由於白血球浸潤和缺血引起的視神經纖維腫脹所致,其特徵是相對較快(約1週左右)消失。閉塞性血管炎可引起類似視網膜分支靜脈阻塞的出血。
螢光眼底血管攝影檢查中,即使無眼發作時,也常可見視網膜毛細血管廣泛而旺盛的螢光滲漏(蕨樣螢光滲漏),被認為是本病的特徵性表現。
一種量化每次眼部發作炎症程度的評分系統。包括前房炎症(最高4分)、玻璃體混濁(最高4分)、視網膜周邊病變(最高8分)、後極部視網膜病變(最高4分)、中心窩病變(最高2分)和視神經病變(最高2分)共6個項目,最高24分。用於客觀評估發作嚴重程度和治療效果6)。
此外,眼內炎症可併發白內障和續發性青光眼,導致視力障礙。
皮膚表現:好發於下肢的結節性紅斑、皮下血栓性靜脈炎,以及臉部、頸部、背部等部位的毛囊炎樣或痤瘡樣皮疹。外陰潰瘍為疼痛性、邊界清晰的阿弗他潰瘍,男性好發於陰囊和陰莖,女性好發於大、小陰唇。
在兒童患者中,也有報告出現後葡萄膜炎、視網膜血管炎和視乳頭炎等嚴重眼部症狀1),診斷延遲平均可達11.3±8.5個月1)。
貝西氏症的前房蓄膿因嗜中性球性而「稀薄」,形成清晰的水平液平,並隨體位改變而移動。而HLA-B27相關葡萄膜炎的前房蓄膿黏稠度高,不形成液平,呈隆起狀3)。這種性狀差異有助於診斷。
貝西氏症的原因不明,但推測外因包括鏈球菌等病原微生物的參與,內因包括遺傳背景和免疫異常。嗜中性球功能異常和TNF-α等細胞因子異常起核心作用,導致口腔黏膜、眼、皮膚和外陰等部位出現發作性、反覆性炎症反應。
| 風險因素 | 內容 |
|---|---|
| HLA-B51 | 約50%患者陽性(一般人群15%)。主要遺傳標誌物5) |
| HLA-A26 | 作為獨立風險等位基因被報導2) |
| 地區/種族 | 絲綢之路沿線地區(地中海至中東至東亞)高發 |
| 性別與年齡 | 發病年齡在20~50歲之間。年輕男性重症眼病較多見。 |
兒童病例約占所有貝西氏症病例的1.6~7.7% 2),有報告指出HLA-B51陽性病例的眼部病變會加重 1)。
:::tip 日常生活注意事項 秋水仙素需要長期服用以預防眼部發作。即使發作看似平息,也不要自行停藥。此外,光凝治療有時會誘發劇烈發作,因此與主治醫師充分溝通非常重要。 :::
貝西氏症的診斷依據厚生勞動省特定疾病貝西氏症調查研究班的診療指引(1987年,2016年小修訂)。關於眼部症狀的診斷,請參考貝西氏症眼病變診療指引(2012年)3)。
完全型定義為病程中出現全部4個主要症狀;不全型定義為出現3個主要症狀,或2個主要症狀加2個次要症狀(或典型眼部症狀加其他1個主要症狀和2個次要症狀)。
5項次要症狀(2016年小修訂) 8):(1) 無變形或僵直的關節炎,(2) 副睪炎,(3) 以迴盲部潰瘍為代表的消化系統病變,(4) 血管病變,(5) 中度以上的中樞神經系統病變
| 類型 | 條件 |
|---|---|
| 完全型 | 出現全部4個主要症狀 |
| 不全型 | 3個主要症狀,或2個主要症狀+2個次要症狀 |
| 特殊型 | 腸管型、血管型、神經型(滿足完全型或不完全型條件並伴有特殊病變時) |
國際貝赫切特病研究組的國際診斷標準(ISG criteria, 1990年)7)也在國際上廣泛使用。
眼科檢查:
全身檢查:
兒童病例容易出現診斷延遲,有報告稱從眼部症狀出現到診斷平均需要11.3±8.5個月1)。
HLA-B27相關葡萄膜炎:前房蓄膿黏稠,中央部略隆起,形狀不規則。幾乎無後段發炎3)。真菌性眼內炎:形成前房蓄膿和玻璃體混濁,但呈進行性。糖尿病虹膜炎:不易形成液平3)。
口服秋水仙素(仿單外使用):0.5~1.5mg/日,通常1mg/日分兩次服用。約60%的患者可見部分改善3)。副作用:腹瀉等消化道症狀,有致畸性。即使眼部發作平息也需長期服藥,並需定期血液檢查(監測肝腎功能障礙、顆粒球減少、橫紋肌溶解症)。
環孢素(Neoral® 50mg):約5mg/kg/日,分兩次服用。監測谷濃度,目標為50~200ng/mL。
:::caution 環孢素的重要副作用 腎功能障礙發生率很高。此外,已知約20%的患者出現神經貝西氏症,長期給藥期間需注意神經症狀3)。與秋水仙素併用有肌病風險。 :::
對於難以維持視功能的重症病例,可考慮不經步驟3而早期引入3)。
治療前篩查(TNF抑制劑使用指南)9):
禁忌症9):活動性感染包括結核(非典型分枝桿菌感染、B型肝炎病毒感染)、充血性心衰竭(NYHA III級及以上)、惡性腫瘤、脫髓鞘疾病(如多發性硬化症)
副作用監測9):定期周邊血液檢查(白血球、淋巴球)和生化檢查(包括CRP)。注意結核和肺囊蟲肺炎的發生(胸部X光、CT、β-D葡聚糖)。注意B型肝炎病毒既往感染的再活化(HBV-DNA)。注意輸注反應(輸注期間和輸注後2小時觀察)。也注意遲發性過敏反應(輸注後3天以上出現的肌肉痛、皮疹、發燒、關節痛)。
醫師和設施要求9):必須是日本眼科學會認證的眼科醫師且為日本眼炎症學會會員,並完成該學會的e-learning課程。引進設施需在日本眼炎症學會註冊。需要與精通嚴重副作用處理、呼吸/感染疾病以及TNF抑制劑的內科醫師合作。
代表性病例:32歲男性,HLA-B51陽性完全型。環孢素、潑尼松龍、秋水仙鹼難以控制 → 引入英夫利西單抗。開始前一年雙眼共3次眼發作 → 開始後一年發作消失。矯正視力從右1.2/左0.7改善至右1.2/左0.9。3年6個月後仍維持良好視力3)。
減量或停藥時可能誘發劇烈眼炎症發作,導致視力預後惡化。通常不建議長期口服類固醇,但黃斑部滲出性變化顯著時,可僅限於約一週的極短期使用3)。
對於微創內眼手術,TNF抑制劑停藥並非絕對適應症。對於外眼手術或侵襲性較大的其他器官手術,應考慮停藥(英夫利西單抗半衰期約8-9.5天,阿達木單抗約14天)。
用於秋水仙素或環孢素無法控制眼部發作的難治性、重症病例。僅日本眼科學會認證的眼科醫師且為日本眼炎症學會會員,並完成線上學習的醫師方可處方9)。在第0、2、6週初始給藥後,每8週維持給藥。給藥前必須進行結核病和B型肝炎篩檢。
貝西氏症的發病機制被認為涉及免疫遺傳易感性和環境因素的共同作用。
遺傳因素:HLA-B51是與貝西氏症相關性最強的遺傳標誌物,約50%的患者陽性(一般人群為15%)5)。HLA-B15、B27、B40、B44、B52、B57和A26也被確定為獨立的風險等位基因2)。
發炎機制:嗜中性球功能異常起核心作用,TNF-α等細胞因子的過度產生引發發炎反應。眼內發生阻塞性血管炎,表現為視網膜微血管通透性增加(螢光血管攝影上呈蕨樣螢光滲漏)。急性惡化期,白血球(嗜中性球)浸潤和缺血導致白色滲出斑形成。
非肉芽腫性發炎的特徵:非肉芽腫性虹膜睫狀體炎,發炎細胞不形成團塊 → 羊脂狀角膜後沉積物。這是與肉芽腫性葡萄膜炎(如類肉瘤病和原田病)鑑別的重要特徵3)。
發炎的發作性反覆:反覆的眼部發作導致視網膜萎縮和視神經萎縮,引起嚴重的視功能障礙。前房蓄膿為嗜中性球性且呈稀薄水樣,也反映了以嗜中性球為主的發炎機制。
指引中的代表性病例報告了長達3年6個月的良好病程3)。英夫利昔單抗的引入顯著減少了眼部發作頻率,並維持或改善了視力10)。日本關於難治性貝西氏症長期使用英夫利昔單抗的綜述也顯示其在抑制發作和維持視力方面具有高效性11)。
1980年代與1990年代患者的比較(Yoshida 2004)確認了病情輕症化趨勢4)。盛行率從2002年的6.2%下降到2009年的3.9%5)。隨著生物製劑的普及,嚴重視功能障礙的發生率也在下降。
TNF抑制劑(英夫利昔單抗、阿達木單抗)已在包括貝西氏症相關非感染性葡萄膜炎在內的多種疾病中被報導有效12)。即使在兒童病例中,包括英夫利昔單抗在內的積極治療也被報導能良好維持視力1)。阿達木單抗對貝西氏症的證據正在累積中,未來的研究成果值得期待9)。
:::danger 免責聲明 本文旨在提供醫療資訊,並不指示個別診斷或治療。有關治療的判斷請務必遵循專科醫師的指示。藥物的劑量和用法因個體病情而異,實際處方請諮詢主治醫師。 :::