前驅期
時間:眼部症狀出現前1~2週
症狀:頭皮刺痛感、頭痛(64.7%)、耳鳴(24.7%)、倦怠感(21.1%)、感冒樣症狀2)

Vogt-小柳-原田病(VKH病)是一種針對黑色素蛋白的T細胞介導的自體免疫疾病。發病期表現為葡萄膜炎、頭痛等腦膜刺激症狀和聽力下降。隨著炎症遷延,出現白斑、脫髮、白髮等皮膚表現。炎症病變分布於全身黑色素細胞存在的部位:眼、毛髮、皮膚、內耳和腦膜。
約半數患者在發病前2週內有感冒樣症狀,提示病毒感染可能通過免疫交叉反應(分子模擬)觸發發病。已提示EB病毒和巨細胞病毒可能參與。總體視力預後良好,但部分病例因炎症遷延導致嚴重視力障礙,因此早期診斷和初始治療很重要。
VKH是葡萄膜炎的第二大常見原因。2002年的流行病學調查報告了205例VKH(6.7%),2009年調查報告了267例(7.0%),均僅次於類肉瘤病,位居第二1)。好發年齡為2050歲,女性略多。80%的患者HLA-DR4陽性(日本正常人25%為HLA-DR4陽性),在有色人種(亞洲人、西班牙裔、美洲原住民)中多見,白人中罕見。FAST試驗登記的93例VKH患者中,女性佔71%,年齡中位數為3538歲2)。東亞地區最常見,但北美和南美的太平洋沿岸地區也有發生3)。
有色人種(亞洲人、西班牙裔、美洲原住民)中多見,白人中罕見。好發於HLA-DR4陽性者及20~50歲人群,女性略多。一般認為是由遺傳易感性(HLA-DRB1*0405)與某種環境觸發因素共同作用而發病3)。
前驅期
時間:眼部症狀出現前1~2週
症狀:頭皮刺痛感、頭痛(64.7%)、耳鳴(24.7%)、倦怠感(21.1%)、感冒樣症狀2)
急性期(眼部症狀發作期)
慢性期(復發期)
以前眼部肉芽腫性炎症為主
羊脂狀KP、Koeppe/Busacca結節、虹膜後粘連
慢性VKH的33.3%出現夕陽狀眼底2)
晚期(恢復期)
夕陽狀眼底:脈絡膜黑色素脫失
Sugiura徵:角膜緣脫色素(發病後約1個月)
皮膚症狀(約20%):白斑、脫毛、白毛(數月後)
黃斑部色素積聚,散在的脈絡膜視網膜脫色素斑
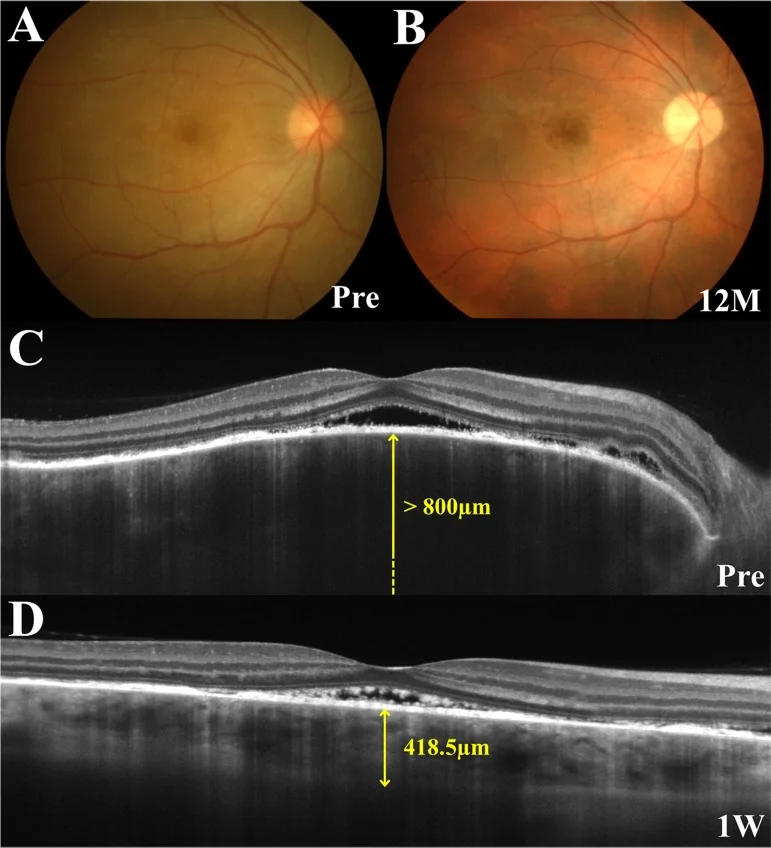
前驅期出現頭皮刺痛感、頭痛、耳鳴,1~2週後雙眼同時或先後出現急劇視力下降、霧視。OCT上,急性期視網膜剝離內部可見間隔結構,具有特徵性。
大多數病例在發病早期出現腦膜刺激症狀(頭痛、頸部僵硬)。感音神經性聽力損失(自覺症狀少,但檢查可發現)。皮膚症狀(白斑、脫毛、白毛)在發病後數月出現,約佔20%。
復發時,初發時那樣的後眼部漿液性視網膜剝離較少見,以前眼部肉芽腫性炎症為主。可見羊脂狀角膜後沉著物(KP)、Koeppe結節、Busacca結節,常導致虹膜後粘連。前驅症狀可能出現眼睛充血、視物模糊。
針對黑色素蛋白(酪胺酸酶家族:酪胺酸酶、TRP-1、TRP-2、gp100)的CD4陽性T細胞自體免疫反應是病理核心3)。目標器官為葡萄膜(脈絡膜)、中樞神經系統(腦膜)、內耳和皮膚的黑色素細胞,脈絡膜的肉芽腫性炎症是初期主要病變。
已知遺傳易感性與HLA-DR4(尤其是DRB10405)密切相關3)。與HLA-DPB10501的連鎖不平衡也有報導3)。有假說認為病毒感染(EBV、CMV)透過分子擬態誘發自體免疫。
主要風險因子:
| 類型 | 標準 |
|---|---|
| 完全型VKH病 | 眼部表現 + 神經系統/聽覺表現 + 皮膚表現,全部滿足 |
| 不完全型VKH病 | 有眼部表現,缺乏神經系統/聽覺表現或皮膚表現之一 |
| 疑似VKH病 | 僅有眼部表現(孤立性葡萄膜炎) |
發病早期無皮膚表現,因此多為不全型。之後出現皮膚表現則變為完全型。發病早期的雙眼漿液性視網膜剝離具有特徵性,若伴有頭痛等前驅症狀或耳鳴等眼外症狀,則診斷容易1)。非典型病例(視神經乳頭水腫型、單眼病例)中,腦脊髓液檢查是診斷的關鍵。
腦脊髓液檢查:以淋巴球為主的細胞增多。持續至8週。對確診最有用。
螢光眼底攝影(FA):早期顯示脈絡膜充盈延遲所致的斑片狀低螢光 → 中期出現顆粒狀螢光滲漏(針點狀滲漏)→ 後期漿液性視網膜剝離區域染料積存。視神經乳頭強螢光(約70%)1)。
ICG攝影:早期顯示斑片狀脈絡膜充盈延遲、脈絡膜血管染料滲漏,中後期出現散在低螢光斑。脈絡膜循環障礙導致的中大血管模糊不清也具有特徵性。
OCT:檢測和監測漿液性視網膜剝離。早期脈絡膜明顯增厚。EDI-OCT可詳細觀察脈絡膜斷面。漿液性視網膜剝離內有時可見纖維蛋白樣膜狀結構或分隔結構1)。
超音波B模式:脈絡膜增厚表現。有助於與後鞏膜炎鑑別1)。
HLA class II:HLA-DR4(輔助檢查)。陽性率80%,但特異性低(正常人也有25%陽性)。
| 鑑別疾病 | 鑑別要點 |
|---|---|
| 後鞏膜炎 | 單眼性,超音波T徵,眼球運動痛/疼痛 |
| 多發性後極部色素上皮病變(MPPE) | 單眼性,移動性大皰性漿液性視網膜剝離 |
| 急性後部多發性鱗狀色素上皮病變(APMPPE) | FA逆轉現象(早期高螢光→晚期低螢光)、年輕患者、前驅感染 |
| 中心性漿液性脈絡膜視網膜病變(CSCR) | 單眼發病、男性居多、類固醇為惡化因子3) |
| 交感性眼炎 | 透過穿通性眼外傷或內眼手術史鑑別。病理上被認為是同一疾病1) |
| 特發性葡萄膜滲漏症候群 | 與小眼球相關,注意隅角閉鎖 |
並非必須,但在診斷困難的非典型病例(視乳頭水腫型、單眼病例)中具有決定性作用。由於淋巴球為主的細胞增多可持續長達8週,因此在發病後適當時間進行檢查可提高診斷準確性。對於雙眼漿液性視網膜剝離明顯的典型病例,通常僅憑臨床所見即可診斷。
類固醇脈衝療法後口服大劑量漸減是標準方案。若不治療而觀察,許多病例會出現復發或遷延,導致嚴重視力障礙。由於目前的醫學無法區分自然痊癒的病例和復發/遷延的病例,因此盡可能推薦大劑量類固醇治療。
指引代表性病例處方範例1):
口服減量時程(普賴鬆錠5毫克):
| 劑量 | 期間 |
|---|---|
| 200毫克/日 | 2天 |
| 150毫克/日 | 2天 |
| 100毫克/日 | 2天 |
| 80毫克/日 | 2天 |
| 60毫克/日 | 4天 |
| 40毫克/日 | 10天 |
| 30毫克/日 | 2週 |
| 20毫克/日 | 4週 |
| 15毫克/日 | 4週 |
| 10毫克/日 | 4週 |
| 5毫克/日 | 4週 |
| 5毫克/日(隔日) | 4週 |
減量應緩慢進行,即使無復發,也應在6個月以上逐漸停藥。治療不足6個月時復發率為58.8%,6個月以上則降至11.1% 5)。復發時應增加類固醇劑量,並比前次更緩慢地減量。單用類固醇治療時,44%復發,59%出現夕陽樣眼底 2)。
兒童患者治療劑量:對於一定年齡和體重的患兒,可使用甲基潑尼松龍500mg/日靜脈滴注3天(脈衝療法),或口服潑尼松龍0.5~1.0mg/kg/日開始並逐漸減量。在注意副作用的同時逐漸減量。
環孢素(新體睦®):3mg/kg/日(體重60kg時180mg/日,分2次)。需定期監測谷濃度。預期可減少類固醇用量。適用於難治病例 1)。注意易感染性、腎功能障礙、肝功能障礙等副作用。
甲氨蝶呤(MTX):25mg/週口服。初始15mg/週,2週後增量 2)。
嗎替麥考酚酯(MMF):1.5g每日2次口服。初始500mg每日2次,逐漸加量 2)。
FAST試驗(NCT01829295)是一項針對非感染性葡萄膜炎的RCT(216例中VKH 93例的次分析)。49例隨機分配至MTX組,44例至MMF組,起始潑尼松1mg/kg/日(最大60mg/日)並逐漸減量(目標6個月時≤7.5mg/日)。
6個月主要結果(VKH亞組分析):
| 指標 | MTX組 | MMF組 | P值 |
|---|---|---|---|
| 治療成功率 | 80.4%(37/46例) | 64.1%(25/39例) | 0.10 |
| 中心凹視網膜厚度減少 | −62.5 μm | −4.0 μm | 0.003 |
| SRD消失率 | 86.3% | 64.1% | 0.02 |
| 視力改善 | 相當 | 相當 | 0.78 |
整體治療成功率為74.7%(62/85例)。在急性VKH中,MTX在減少CST和消除SRD方面較優。12個月時,MMF組91.3%維持治療成功,約半數(MTX 50.0%,MMF 56.5%)達成完全停用prednisone2)。初始治療失敗後從MMF轉換至MTX的成功率為81.8%2)。初始合併MMF時,93%的急性VKH患者維持20/20視力,所有病例均無復發或日落樣眼底形成2)。
對於全身性類固醇給藥困難的患者(老年人、孕婦、糖尿病、精神疾病史),可考慮後Tenon囊下注射triamcinolone acetonide1)。
併發性白內障:大量使用類固醇導致類固醇性白內障發生率很高。完全緩解的病例風險與常規手術相當。植入人工水晶體也無問題。如果將來可能需要濾過手術,應選擇上方結膜保留和角膜切口。
續發性青光眼/類固醇性青光眼:依序使用降壓眼藥水(β受體阻滯劑、PG製劑、碳酸酐酶抑制劑)→口服CAI→靜脈滴注D-mannitol。進行小樑切開術(對類固醇性青光眼有效),如效果不佳則行小樑切除術。
即使無復發,也建議在至少6個月內緩慢減量。6個月內停藥復發率高達約58.8%,而持續6個月以上則降至11.1%5)。復發時,應比上次更緩慢地減量,並考慮加用免疫抑制劑。
針對黑色素蛋白(酪氨酸酶、TRP-1、TRP-2、gp100)的CD4陽性T細胞自體免疫反應是核心病理機制3)。靶細胞是葡萄膜(脈絡膜)、中樞神經系統(腦膜)、內耳和皮膚的黑色素細胞,脈絡膜的肉芽腫性炎症是初期主要病變。
已知與HLA-DR4(尤其是DRB10405)有強遺傳關聯3),與HLA-DPB10501的連鎖不平衡也有報導3)。約半數患者在發病前兩週內出現感冒樣症狀,提示病毒感染(EBV、CMV)可能通過分子模擬誘發自體免疫。
影像學表現解讀:ICG顯示脈絡膜循環障礙導致的中大血管模糊和低螢光斑。EDI-OCT早期顯著的脈絡膜增厚反映脈絡膜間質水腫。慢性期黑色素脫失形成夕陽紅眼底3)。
即使進行類固醇脈衝治療,約25%的病例仍存在炎症遷延,脈絡膜炎症持續導致視網膜脈絡膜萎縮逐漸擴大,部分患者出現嚴重視力障礙。常殘留輕度視物變形和色覺異常等主觀症狀。
FAST試驗的臨床意義2):這是非感染性葡萄膜炎中首個MTX與MMF直接比較的RCT。93例VKH是試驗中最大的亞組,顯示了早期引入免疫抑制劑對急性VKH的有效性。期待進一步的追蹤研究。
早期引入免疫抑制劑的重要性2):類固醇單藥治療時,44%復發,59%出現夕陽紅眼底。早期類固醇聯合抗代謝藥物可能降低復發率和夕陽紅眼底發生率。「治療窗口期」的概念——在疾病早期開始類固醇治療以預防進展為慢性復發期,並減少長期免疫抑制治療的必要性——正逐漸被接受。
影像診斷的進展3):利用EDI-OCT定量評估脈絡膜增厚,利用ICG檢測隱匿性脈絡膜炎,這些方法被用於治療監測。透過en face OCT定量測量高反射脈絡膜病灶(HCF)可能成為VKH活動性評估的生物標誌物。
修訂診斷標準的趨勢2):已提出結合OCT、FA和ICG的早期/晚期分類,有望提高診斷準確性。有指出當前2001年修訂標準在檢測早期VKH方面存在局限性。